جحوظ العين
الخصائص: تقدم بطيء، أحادي الجانب، غير مؤلم
النمط: نظراً لوجود الكتلة داخل المخروط العضلي، يكون الجحوظ المحوري (axial) نموذجياً
القياس: تقييم الفرق بين العينين باستخدام مقياس جحوظ هيرتل

الورم الكهفي الوعائي المداري (orbital cavernous hemangioma) هو ورم حميد ينشأ من البطانة الوعائية، وهو الورم الحميد المداري الأكثر شيوعًا لدى البالغين. يشكل كتلة صلبة محددة جيدًا ومغلفة، ويحدث بشكل شائع داخل المخروط العضلي (المساحة المخروطية التي تشكلها العضلات خارج العين في المحجر).
تصنف الأورام الوعائية نسيجيًا إلى أورام وعائية متعددة الأشكال، حيث تتحول جميع مكونات جدار الوعاء الدموي إلى ورم، وأورام وعائية أحادية الشكل، حيث يتحول مكون واحد فقط. ينتمي الورم الكهفي الوعائي إلى الأورام الوعائية أحادية الشكل ويتكون من فراغات وعائية كهفية.
من منظور التوزيع العمري، تختلف الأورام الوعائية المدارية حسب الفئة العمرية. في مرحلة الطفولة المبكرة، يكون الورم الشعري هو الأكثر شيوعًا، بينما في مرحلة الطفولة، يكون الورم اللمفي أكثر شيوعًا. في المقابل، يحدث الورم الكهفي الوعائي بشكل شائع لدى البالغين، خاصة في الفئة العمرية 30-50 عامًا. هناك ميل طفيف للإناث، حيث تتراوح نسبة الذكور إلى الإناث حوالي 1:1.4 إلى 1:2 وفقًا للتقارير.
في المراجعة الأخيرة لتصنيف الجمعية الدولية لدراسة الشذوذات الوعائية (ISSVA)، تم اقتراح إعادة تصنيف الورم الكهفي الوعائي، الذي كان يُصنف سابقًا على أنه “ورم”، على أنه تشوه وريدي منخفض التدفق [1,7]. ومع ذلك، لا يزال اسم “الورم الكهفي الوعائي” مستخدمًا على نطاق واسع في الممارسة السريرية، لذلك نعتمده في هذه المقالة.
إنه ورم حميد، والتحول الخبيث نادر جدًا. إنها كتلة محددة جيدًا ومغلفة ولا تظهر أي غزو للأنسجة المحيطة. الغالبية العظمى من الأورام الوعائية حميدة نسيجيًا، ولكن في حالات نادرة، قد تظهر علامات خبيثة مثل الانتكاس أو تدمير الأنسجة المحيطة. التشخيص المناسب واختيار العلاج يحسن التشخيص. الانتكاس بعد الاستئصال الكامل نادر جدًا، والتشخيص العام جيد.
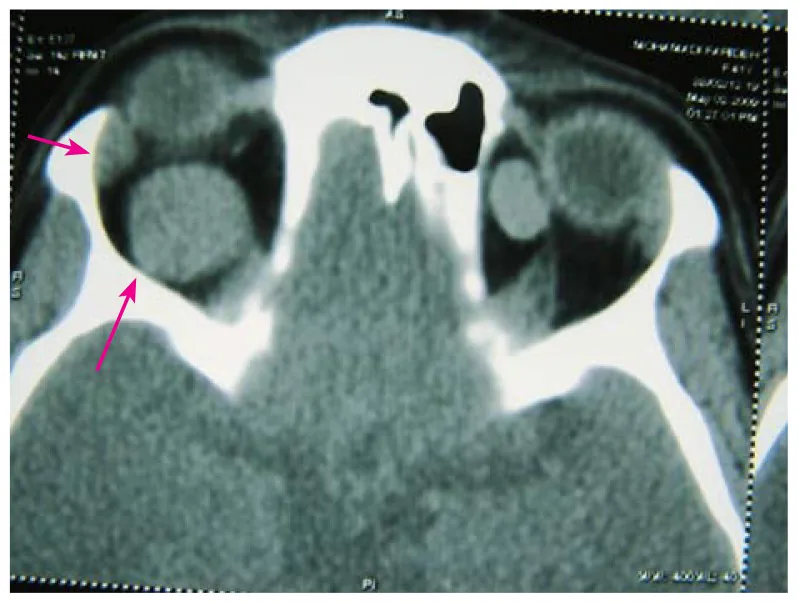
ينمو الورم الكهفي المداري ببطء، وتتطور الأعراض تدريجياً على مدى أشهر إلى سنوات. التضخم السريع نادر، لكنه قد يحدث عند حدوث نزيف داخل الورم.
الأعراض الذاتية النموذجية هي كما يلي:
وتجدر الإشارة إلى أنه ليس من النادر اكتشاف هذه الأورام بالصدفة أثناء الفحوصات التصويرية لدى مرضى لا يعانون من أعراض. في مثل هذه الحالات، تكون المتابعة هي النهج الأساسي.
يُقاس مقدار الجحوظ باستخدام مقياس جحوظ هيرتل. في فحص قاع العين، قد تظهر ثنيات مشيمية (choroidal folds) نتيجة ضغط الكتلة على جدار العين.
جحوظ العين
الخصائص: تقدم بطيء، أحادي الجانب، غير مؤلم
النمط: نظراً لوجود الكتلة داخل المخروط العضلي، يكون الجحوظ المحوري (axial) نموذجياً
القياس: تقييم الفرق بين العينين باستخدام مقياس جحوظ هيرتل
انخفاض الرؤية والشفع
انخفاض الرؤية: بسبب ضغط العصب البصري. واضح في أورام قمة الحجاج
الشفع: يحدث بسبب ضغط العضلات خارج العين وإزاحتها
المسار: غالبًا ما يكون تقدميًا بطيئًا. التفاقم السريع يشير إلى نزف داخل الورم
السمات التصويرية
التصوير المقطعي المحوسب: كتلة صلبة محددة جيدًا ومتجانسة. تحدث بشكل شائع داخل المخروط العضلي
التصوير بالرنين المغناطيسي الديناميكي: التباين المتأخر (التعزيز التدريجي) هو سمة مميزة
الموجات فوق الصوتية: انعكاس عالي للمحفظة + سلسلة من الانعكاسات العالية الشبيهة بالشوكة داخليًا
الأورام التكاثرية اللمفاوية هي الأكثر شيوعًا بين أورام الحجاج الأولية، حيث تمثل 50-60% من جميع أورام الحجاج. الورم الوعائي الكهفي الحجاجي هو ثاني أكثر أورام الحجاج الحميدة شيوعًا بعد الأورام التكاثرية اللمفاوية، وهو الأكثر شيوعًا بين أورام الحجاج الحميدة لدى البالغين.
العمر الشائع للإصابة هو بين 30 و50 عامًا، وهو نادر لدى الأطفال (الأورام الوعائية الشعرية والأورام اللمفاوية أكثر شيوعًا لدى الأطفال). فيما يتعلق بالفروق بين الجنسين، فقد تم الإبلاغ عن ميل طفيف لدى الإناث، لكن البيانات الوبائية واسعة النطاق محدودة.
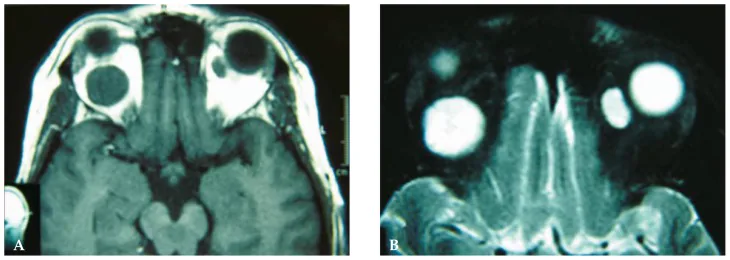
يعتمد تشخيص الورم الكهفي المداري بشكل أساسي على التصوير المقطعي المحوسب (CT) والتصوير بالرنين المغناطيسي (MRI). الفحوصات التصويرية ضرورية لتأكيد التشخيص، ونادرًا ما تكون هناك حاجة لتصوير الأوعية الدموية الدماغية.
في التصوير، تظهر الأورام الحميدة حدودًا واضحة ولا تغزو الأنسجة الطبيعية. في المقابل، غالبًا ما تظهر الأورام الخبيثة والأمراض الالتهابية حدودًا غير واضحة ونمطًا غازيًا للأنسجة المحيطة، مما يساعد في التمييز.
| طريقة الفحص | النتيجة | الميزات/ملاحظات |
|---|---|---|
| التصوير المقطعي المحوسب (CT) | كتلة صلبة متجانسة ذات حدود واضحة | شائعة داخل المخروط العضلي. التكلس نادر. تظهر متجانسة بعد التباين في CT |
| التصوير بالرنين المغناطيسي T1/T2 | إشارة منخفضة إلى متساوية في T1، وإشارة عالية في T2 | حدود واضحة ومتجانسة. شدة إشارة متجانسة داخل الكتلة |
| التصوير بالرنين المغناطيسي الديناميكي (مع التباين) | تعزيز متأخر (تدريجي) | الأكثر تميزًا لهذا المرض. غير متجانس مبكرًا → متجانس مع مرور الوقت |
| الموجات فوق الصوتية (الوضع A) | انعكاس عالي للمحفظة + انعكاسات عالية شبيهة بالشوكة متصلة | high internal reflectivity with regular pattern |
| الموجات فوق الصوتية (الوضع B) | كتلة صلبة محددة بوضوح | يمكن ملاحظة الانعكاس العالي لصدى المحفظة |
التأخر في التباين (gradual enhancement / progressive filling) في التصوير بالرنين المغناطيسي الديناميكي هو أكثر العلامات التصويرية تميزًا للورم الكهفي المداري [3,4,6]. في المراحل المبكرة بعد حقن عامل التباين، تكون الإشارة داخل الورم غير متجانسة (يبدأ التباين من نقطة أو جزء واحد)، وتوجد أجزاء غير متباينة. ينتشر التباين بمرور الوقت، وفي النهاية يصبح الورم بأكمله متباينًا بشكل متجانس. يعكس هذا النمط المتأخر تدفق الدم البطيء داخل الورم، وهو على النقيض من الورم الشفاني الذي يظهر تباينًا واسعًا مبكرًا، مما يساعد في التمييز عن أورام المدار الأخرى [3,4].
في الموجات فوق الصوتية (الوضع A)، يُلاحظ انعكاس عالي للجدار الأمامي للكتلة يشير إلى المحفظة، وانعكاسات عالية شبيهة بالشوكة متصلة داخل الورم. تُسمى هذه العلامة high internal reflectivity with regular pattern، وهي مميزة للورم الكهفي.
فيما يلي الأمراض التفريقية الرئيسية للورم الكهفي المداري ونقاط التمييز.
| الأمراض التفريقية | نقاط التمييز |
|---|---|
| الورم الشفاني | صعب التمييز داخل المخروط العضلي. إشارة عالية غير متجانسة في T2 (تنكس كيسي شائع). ميل للتباين المبكر في التصوير بالرنين المغناطيسي الديناميكي. |
| دوالي الحجاج | يزداد حجم الورم وبروزه مع مناورة فالسالفا (حبس النفس). يتغير مع تغيير الوضعية |
| الورم اللمفي | شائع عند الأطفال. متعدد الحجرات، تشكل مستوى سائل. نزيف متكرر تلقائي |
| الورم الغدي متعدد الأشكال للغدة الدمعية | موضعي في حفرة الغدة الدمعية (الجزء العلوي الخارجي من الحجاج). قد يسبب تشوهًا عظميًا بالضغط |
الشفط بالإبرة الدقيقة (FNA) غالبًا ما يسحب مكونات دموية فقط، وقيمته التشخيصية منخفضة.
السمة الأكثر تميزًا هي التأخر في التباين (التعزيز التدريجي) في التصوير بالرنين المغناطيسي الديناميكي. في المرحلة المبكرة من حقن التباين، يكون داخل الورم غير متجانس ولا يتباين جزئيًا، لكنه يصبح متجانسًا مع مرور الوقت. يعكس هذا تدفق الدم البطيء داخل الورم. أيضًا، نمط الموجات فوق الصوتية A-mode المستمر للصدى العالي للمحفظة والصدى العالي الشائك داخليًا هو سمة مميزة، ويزداد دقة التشخيص بدمج عدة طرق تصوير.
الورم الكهفي الحجاجي هو ورم حميد، والحالات غير المصحوبة بأعراض تُدار بالمراقبة كسياسة أساسية. يتم المتابعة بفحوصات تصوير دورية (MRI أو CT) لمراقبة نمو الورم.
الجراحة تكون ضرورية في الحالات التالية:
في حالات الأطفال النادرة التي يُخشى فيها تأثير على تطور البصر، أو في حالات الشفع الشديد الذي يعيق الحياة اليومية، يُنظر في التدخل الجراحي المبكر.
شق العظم الجانبي (الطريقة الجراحية القياسية)
المؤشرات: الكتل داخل المخروط العضلي. تنطبق على معظم الحالات
التقنية: شق الجلد الصدغي ← فصل العضلة الصدغية ← قطع العظم الجانبي للمحجر ← الوصول إلى الكتلة داخل المخروط العضلي
النقاط الأساسية: استئصال الكتلة كقطعة واحدة دون تمزيق المحفظة (en bloc resection). إصابة المحفظة تزيد خطر النزيف أثناء الجراحة والاستئصال غير الكامل
النهج الأمامي عبر الملتحمة
المؤشرات: الكتل الصغيرة الموجودة في الجزء الأمامي من المحجر
الميزات: أقل توغلاً نسبياً. لا يتطلب قطع العظم الجانبي للمحجر
النهج عبر الملتحمة: قد يُختار كنهج أقل توغلاً للكتل الصغيرة
مؤشرات المراقبة
الشروط: بدون أعراض ولا تأثير على الوظيفة البصرية
الإدارة: تأكيد النمو من خلال التصوير الدوري (كل 6-12 شهرًا)
مؤشرات التدخل: عند ظهور انخفاض الرؤية أو ازدواج الرؤية أو جحوظ العين الشديد، يتم النظر في الجراحة
في معظم الحالات، يمكن استئصال الورم عن طريق النهج الجانبي للمحجر (lateral orbitotomy) [2,5]. النقاط الرئيسية للجراحة هي كما يلي:
الحفاظ الكامل على المحفظة هو النقطة الأكثر أهمية. إذا تمزقت المحفظة، تتسرب محتويات الورم الدموية إلى المجال الجراحي، مما يجعل الاستئصال الكامل صعبًا. الحفاظ على المحفظة يسمح باستئصال الورم بأمان ككتلة واحدة.
تشمل المضاعفات الرئيسية ما يلي:
غالبًا ما يتحسن اضطراب حركة العين المؤقت بعد الجراحة بمرور الوقت [2,5]. إذا لم يكن هناك انخفاض في حدة البصر قبل الجراحة، فإن الوظيفة البصرية بعد الجراحة تظل جيدة، وقد أبلغت دراسة جماعية كبيرة شملت 164 حالة عن تحسن ملحوظ في حدة البصر والمجال البصري وازدواج الرؤية وجحوظ العين وحركة العين بعد الجراحة [2].
نعم، ممكن. نظرًا لأنه ورم حميد، فإن المتابعة هي الخيار الأساسي إذا لم يكن هناك ضعف في الرؤية أو اضطراب في حركة العين أو جحوظ ملحوظ. يتم النظر في الجراحة عند ظهور علامات النمو أو التأثير على الوظيفة البصرية. في الحالات التي يتم اكتشافها عرضيًا بدون أعراض، غالبًا ما تتم المتابعة عن طريق التصوير الدوري (MRI أو CT) للتأكد من عدم زيادة حجم الورم.
إذا تم استئصال الورم بالكامل ككتلة واحدة دون تمزق المحفظة، فإن التكرار نادر جدًا. نظرًا لوضوح المحفظة، فإن معدل الاستئصال الكامل مرتفع. ومع ذلك، فإن الاستئصال غير الكامل بسبب تلف المحفظة يشكل خطرًا للتكرار، لذا فإن الحفاظ على المحفظة هو نقطة مهمة في الجراحة. نادرًا ما تظهر بعض الأورام علامات خبيثة مثل التكرار أو تدمير الأنسجة المحيطة، ويوصى بالمتابعة المناسبة.
الورم الكهفي الحجاجي هو ورم حميد ينشأ من الخلايا البطانية الوعائية. الورم بأكمله مغلف بمحفظة ليفية، ويتكون داخله من تجمعات من الفجوات الوعائية المتوسعة بشكل إسفنجي.
تبطن الخلايا البطانية الوعائية تجويف الفجوات الوعائية، وتمتلئ الفجوات بالدم. تتكون الحواجز بين الفجوات الوعائية من نسيج ضام ليفي وخلايا شبيهة بالعضلات الملساء. يمنح هذا الهيكل الورم قوامًا مطاطيًا ناعمًا مميزًا.
تشكل الأوعية الدموية داخل الورم نظامًا مغلقًا، مع اتصال محدود بالدورة الدموية العامة. ولهذا السبب، يكون تدفق عامل التباين إلى داخل الورم بطيئًا، مما يؤدي إلى تأخر التباين (gradual enhancement) الذي يُلاحظ في التصوير الديناميكي بالرنين المغناطيسي.
يتسرب عامل التباين تدريجيًا من محيط الورم، ويصبغ الورم بأكمله بشكل متجانس في النهاية. هذا النمط من التباين التدريجي من المحيط إلى المركز هو سمة مميزة للورم الكهفي، ويساعد في التمييز بينه وبين أورام الحجاج التي تظهر تباينًا مبكرًا ومتجانسًا (مثل بعض الأورام الشفانية والأورام النقيلية).
عادة ما يكون النمو بطيئًا، ويُعتقد أنه ناتج عن تراكم بطيء للدم في الأوعية الدموية. التقارير عن التحول الخبيث نادرة جدًا.
يمكن أن يؤدي النزف داخل الورم (نزف داخلي) إلى نمو سريع. يحدث ذلك بسبب تمزق الأوعية الدموية داخل الورم وتراكم الدم، مما يسبب جحوظًا حادًا في العين، وانخفاضًا في الرؤية، وألمًا. في مثل هذه الحالات، قد تكون الجراحة العاجلة ضرورية.
في مراجعة تصنيف ISSVA (الجمعية الدولية لدراسة الشذوذات الوعائية) لعام 2018، تم اقتراح إعادة تصنيف الورم الكهفي على أنه “تشوه وريدي”. يعتمد هذا على فهم أن التشوه الوريدي هو تشوه خلقي في البنية الوعائية وليس تكاثرًا غير طبيعي للبطانة الوعائية. كما أظهرت الدراسات الكيميائية المناعية أن الآفات الكهفية المغلفة لدى البالغين تشير إلى آلية نشوء مختلفة عن الورم الوعائي الطفلي [7]. قد يؤثر هذا التغيير في التصنيف على خطط العلاج وفهم المرض، ولكن لا يزال هناك جدل حول ما إذا كانت إعادة التصنيف هذه مناسبة سريريًا للورم الكهفي الحجاجي [1].
مع مراجعة تصنيف ISSVA، يستمر النقاش حول إعادة تصنيف الورم الكهفي الحجاجي، الذي كان يُصنف سابقًا على أنه “ورم”، إلى “تشوه وريدي منخفض التدفق”. ما إذا كانت إعادة التصنيف هذه ذات أهمية سريرية (على سبيل المثال، فيما يتعلق بمؤشرات العلاج بالتصليب) لا يزال بحاجة إلى دراسات مقارنة واسعة النطاق في أمراض الحجاج.
تم الإبلاغ عن النهج بالمنظار عبر الأنف كطريقة جراحية طفيفة التوغل للأورام الموجودة في الجزء الإنسي (الأنفي) من الحجاج. لا يتطلب قطع عظم الجدار الجانبي للحجاج، ويُقال إنه يسبب مشاكل تجميلية أقل بعد الجراحة، ولكنه يتطلب مهارة في الجراحة بالمنظار ومؤشراته محدودة.
تم الإبلاغ عن محاولات التمييز بين أورام الحجاج الحميدة والخبيثة باستخدام التصوير بالرنين المغناطيسي الموزون بالانتشار (DWI) وقيمة معامل الانتشار الظاهري (ADC). يُعتقد أن الورم الكهفي الوعائي له قيمة ADC عالية، مما قد يكون مفيدًا في التمييز عن الأورام الخبيثة، لكن التحقق واسع النطاق في منطقة الحجاج لا يزال غير كافٍ.
التراجع التلقائي للورم الكهفي الوعائي الحجاجي نادر جدًا، ولكن توجد تقارير حالات متفرقة. يُشتبه في ارتباطه بالحمل أو التغيرات الهرمونية الأنثوية، لكن الآلية غير معروفة، ولم يتم إثباته كأساس لمواصلة المراقبة في الحالات غير العرضية.
Calandriello L, Grimaldi G, Petrone G, et al. Cavernous venous malformation (cavernous hemangioma) of the orbit: Current concepts and a review of the literature. Surv Ophthalmol. 2017;62(4):393-403. doi:10.1016/j.survophthal.2017.01.004. PMID: 28131871
Strianese D, Bonavolontà G, Iuliano A, et al. Risks and Benefits of Surgical Excision of Orbital Cavernous Venous Malformations (So-Called Cavernous Hemangioma): Factors Influencing the Outcome. Ophthalmic Plast Reconstr Surg. 2021;37(3):248-254. doi:10.1097/IOP.0000000000001767. PMID: 32826827
Tanaka A, Mihara F, Yoshiura T, et al. Differentiation of cavernous hemangioma from schwannoma of the orbit: a dynamic MRI study. AJR Am J Roentgenol. 2004;183(6):1799-1804. doi:10.2214/ajr.183.6.01831799. PMID: 15547232
Xian J, Zhang Z, Wang Z, et al. Evaluation of MR imaging findings differentiating cavernous haemangiomas from schwannomas in the orbit. Eur Radiol. 2010;20(9):2221-2228. doi:10.1007/s00330-010-1774-y. PMCID: PMC2914262
Kim MH, Kim JH, Kim SE, Yang SW. Surgical Outcomes of Intraconal Cavernous Venous Malformation According to Their Location in Four Right-Angled Sectors. J Craniofac Surg. 2019;30(6):1700-1705. doi:10.1097/SCS.0000000000005501. PMID: 30950949
Zhang L, Li X, Tang F, Gan L, Wei X. Diagnostic Imaging Methods and Comparative Analysis of Orbital Cavernous Hemangioma. Front Oncol. 2020;10:577452. doi:10.3389/fonc.2020.577452. PMCID: PMC7539693
Osaki TH, Jakobiec FA, Mendoza PR, Lee Y, Fay AM. Immunohistochemical investigations of orbital infantile hemangiomas and adult encapsulated cavernous venous lesions (malformation versus hemangioma). Ophthalmic Plast Reconstr Surg. 2013;29(3):183-195. doi:10.1097/IOP.0b013e31828b0f1f. PMID: 23584448