Lồi mắt
Đặc điểm: Tiến triển chậm, một bên, không đau
Kiểu: Do khối trong nón cơ, lồi mắt trục (axial) là điển hình
Đo lường: Đánh giá sự khác biệt giữa hai mắt bằng thước đo lồi mắt Hertel

U máu hang ổ mắt (orbital cavernous hemangioma) là khối u lành tính có nguồn gốc từ nội mô mạch máu, và là khối u lành tính ổ mắt điển hình nhất ở người lớn. Nó tạo thành một khối đặc, ranh giới rõ, có vỏ bọc, và thường xuất hiện trong khối cơ hình nón (không gian hình nón được tạo thành bởi các cơ ngoại nhãn trong hốc mắt).
Về mặt mô học, u máu được phân loại thành u máu đa hình, nơi tất cả các thành phần của thành mạch đều biến đổi thành khối u, và u máu đơn hình, nơi chỉ một thành phần biến đổi. U máu hang thuộc loại u máu đơn hình và được cấu tạo bởi các khoang mạch máu dạng hang (cavernous spaces).
Từ góc độ phân bố tuổi, các khối u mạch máu ổ mắt khác nhau tùy theo nhóm tuổi. Ở trẻ sơ sinh và trẻ nhỏ, u máu mao mạch là phổ biến nhất, trong khi ở trẻ em, u bạch mạch thường được tìm thấy. Ngược lại, u máu hang thường xuất hiện ở người lớn, đặc biệt là ở độ tuổi 30-50. Có xu hướng hơi phổ biến hơn ở nữ giới, với tỷ lệ nam:nữ khoảng 1:1,4 đến 1:2 theo các báo cáo.
Trong bản sửa đổi gần đây của phân loại Hiệp hội Nghiên cứu Dị dạng Mạch máu Quốc tế (ISSVA), đã được đề xuất phân loại lại u máu hang, trước đây được phân loại là “khối u”, thành dị dạng tĩnh mạch lưu lượng thấp (venous malformation) [1,7]. Tuy nhiên, trong thực hành lâm sàng, tên gọi “u máu hang” vẫn được sử dụng rộng rãi, vì vậy bài viết này sử dụng tên gọi đó.
Đây là khối u lành tính và sự ác tính hóa là cực kỳ hiếm. Đây là một khối có ranh giới rõ, có vỏ bọc và không xâm lấn các mô xung quanh. Đại đa số u máu là lành tính về mặt mô học, nhưng trong một số trường hợp hiếm gặp, có thể có các dấu hiệu ác tính như tái phát hoặc phá hủy các mô xung quanh. Chẩn đoán thích hợp và lựa chọn điều trị cải thiện tiên lượng. Tái phát sau cắt bỏ hoàn toàn là cực kỳ hiếm, và tiên lượng chung là tốt.
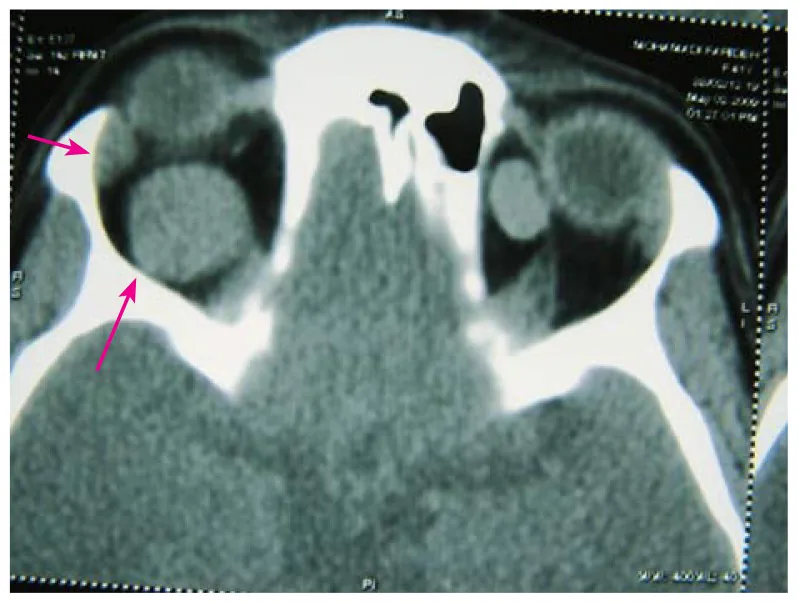
U máu hang ổ mắt phát triển chậm, các triệu chứng tiến triển dần dần trong vài tháng đến vài năm. Phát triển nhanh hiếm gặp, nhưng có thể xảy ra nếu có chảy máu trong khối u.
Các triệu chứng cơ năng điển hình như sau:
Cần lưu ý rằng không hiếm gặp trường hợp phát hiện tình cờ trên hình ảnh học ở bệnh nhân không triệu chứng. Trong những trường hợp như vậy, theo dõi là phương pháp cơ bản.
Mức độ lồi mắt được đo bằng thước đo lồi mắt Hertel. Khi soi đáy mắt, có thể thấy các nếp gấp hắc mạc (choroidal folds) do khối u đè lên thành nhãn cầu.
Lồi mắt
Đặc điểm: Tiến triển chậm, một bên, không đau
Kiểu: Do khối trong nón cơ, lồi mắt trục (axial) là điển hình
Đo lường: Đánh giá sự khác biệt giữa hai mắt bằng thước đo lồi mắt Hertel
Giảm thị lực và song thị
Giảm thị lực: Do chèn ép dây thần kinh thị giác. Nổi bật ở khối u đỉnh hốc mắt
Song thị: Xảy ra do chèn ép và lệch các cơ ngoại nhãn
Diễn tiến: Thường tiến triển chậm. Diễn tiến nhanh nghi ngờ xuất huyết trong khối u
Đặc điểm hình ảnh
CT: Khối đặc đồng nhất, ranh giới rõ. Thường gặp trong khối cơ
MRI động: Ngấm thuốc chậm (gradual enhancement) là đặc trưng
Siêu âm: Phản xạ cao từ vỏ bọc + chuỗi phản xạ cao dạng gai bên trong
Các bệnh lý tăng sinh lympho là phổ biến nhất trong số các khối u nguyên phát ở hốc mắt, chiếm 50-60% tổng số khối u hốc mắt. U máu hang hốc mắt là khối u lành tính hốc mắt phổ biến thứ hai sau các bệnh lý tăng sinh lympho, và là khối u lành tính hốc mắt thường gặp nhất ở người lớn.
Tuổi khởi phát thường gặp là 30-50 tuổi, hiếm gặp ở trẻ em (u máu mao mạch và u bạch mạch thường gặp hơn ở trẻ em). Về khác biệt giới tính, đã có báo cáo về xu hướng nhẹ ở nữ giới, nhưng dữ liệu dịch tễ học quy mô lớn còn hạn chế.
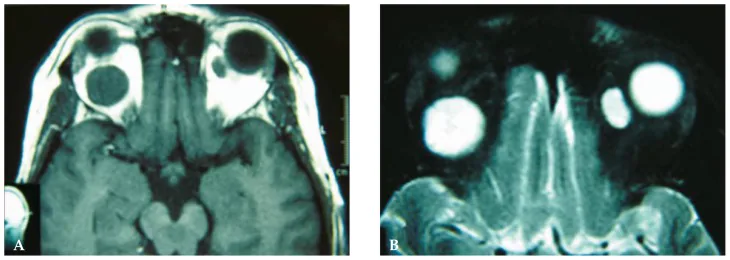
Chẩn đoán u máu hang ổ mắt chủ yếu dựa trên hình ảnh CT và MRI. Chẩn đoán xác định cần có hình ảnh học, và hiếm khi cần chụp mạch não.
Trên hình ảnh, u lành tính có ranh giới rõ và không xâm lấn mô lành. Ngược lại, u ác tính và bệnh viêm thường có ranh giới không rõ và kiểu xâm lấn mô xung quanh, giúp phân biệt.
| Phương pháp xét nghiệm | Hình ảnh | Đặc điểm/Lưu ý |
|---|---|---|
| CT | Khối đặc đồng nhất, ranh giới rõ | Hay gặp trong khối cơ. Vôi hóa hiếm. Bắt thuốc đồng nhất trên CT có cản quang |
| MRI T1/T2 | Tín hiệu thấp đến trung bình trên T1, tín hiệu cao trên T2 | Ranh giới rõ, đồng nhất. Cường độ tín hiệu đồng nhất trong khối |
| MRI động (có cản từ) | Ngấm thuốc chậm (tăng dần) | Đặc trưng nhất của bệnh này. Ban đầu không đồng nhất → đồng nhất theo thời gian |
| Siêu âm (chế độ A) | Phản xạ cao của vỏ bao + các phản xạ cao dạng gai liên tục | high internal reflectivity with regular pattern |
| Siêu âm (chế độ B) | Khối đặc ranh giới rõ | Có thể quan sát thấy phản xạ cao của âm vang vỏ bao |
Sự ngấm thuốc chậm (gradual enhancement / progressive filling) trên chụp cộng hưởng từ động học là dấu hiệu hình ảnh đặc trưng nhất của u máu thể hang ổ mắt [3,4,6]. Ở giai đoạn sớm sau tiêm thuốc đối quang từ, tín hiệu trong khối u không đồng nhất (ngấm thuốc bắt đầu từ một điểm hoặc một phần) và có những phần không ngấm thuốc. Ngấm thuốc lan rộng theo thời gian, và cuối cùng toàn bộ khối u ngấm thuốc đồng nhất. Mô hình chậm này phản ánh dòng máu chảy chậm trong khối u, trái ngược với u bao dây thần kinh (schwannoma) thường ngấm thuốc sớm và rộng, rất quan trọng để phân biệt với các u ổ mắt khác [3,4].
Trên siêu âm chế độ A, quan sát thấy phản xạ cao từ thành trước của khối cho thấy vỏ bao, và các phản xạ cao dạng gai liên tục bên trong khối u. Dấu hiệu này được gọi là high internal reflectivity with regular pattern, đặc trưng cho u máu thể hang.
Dưới đây là các bệnh cần phân biệt chính với u máu thể hang ổ mắt và các điểm phân biệt.
| Bệnh cần phân biệt | Điểm phân biệt |
|---|---|
| U bao dây thần kinh (Schwannoma) | Khó phân biệt trong khối cơ. Tín hiệu cao không đồng nhất trên T2 (thường thoái hóa dạng nang). Xu hướng ngấm thuốc sớm trên MRI động học. |
| Giãn tĩnh mạch hốc mắt | Khối u to và nhô ra khi làm nghiệm pháp Valsalva (nín thở). Thay đổi khi thay đổi tư thế |
| U bạch mạch | Hay gặp ở trẻ em. Nhiều ngăn, có mức dịch. Chảy máu tự nhiên tái phát |
| U tuyến đa dạng tuyến lệ | Khu trú ở hố tuyến lệ (trên ngoài hốc mắt). Có thể gây biến dạng xương do chèn ép |
Chọc hút tế bào bằng kim nhỏ (FNA) thường chỉ hút được thành phần máu, giá trị chẩn đoán thấp.
Dấu hiệu đặc trưng nhất là ngấm thuốc chậm (ngấm dần) trên MRI động. Ở giai đoạn sớm sau tiêm thuốc cản quang, bên trong khối u không đồng nhất và một phần không ngấm thuốc, nhưng trở nên đồng nhất theo thời gian. Điều này phản ánh dòng máu chảy chậm trong khối u. Hình ảnh siêu âm chế độ A với vỏ tăng âm liên tục và bên trong tăng âm dạng gai cũng đặc trưng, và độ chính xác chẩn đoán tăng lên khi kết hợp nhiều phương thức.
U máu thể hang hốc mắt là u lành tính, các trường hợp không triệu chứng được quản lý bằng theo dõi như chính sách cơ bản. Theo dõi bằng hình ảnh định kỳ (MRI hoặc CT) để kiểm tra sự phát triển của khối u.
Phẫu thuật được chỉ định trong các trường hợp sau:
Ở trẻ em hiếm gặp có lo ngại về ảnh hưởng đến sự phát triển thị lực, hoặc trong trường hợp song thị nặng ảnh hưởng đến sinh hoạt hàng ngày, cân nhắc can thiệp phẫu thuật sớm.
Mở xương hốc mắt ngoài (phương pháp tiêu chuẩn)
Chỉ định: Khối u trong nón cơ. Áp dụng cho hầu hết các trường hợp
Kỹ thuật: Rạch da vùng thái dương → bóc tách cơ thái dương → cắt xương thành ngoài hốc mắt → tiếp cận khối u trong nón cơ
Điểm chính: Cắt bỏ khối u nguyên khối mà không làm rách vỏ bọc (cắt bỏ en bloc). Tổn thương vỏ bọc làm tăng nguy cơ chảy máu trong mổ và cắt bỏ không hoàn toàn
Đường tiếp cận trước/qua kết mạc
Chỉ định: Khối u nhỏ nằm ở phía trước hốc mắt
Đặc điểm: Ít xâm lấn hơn tương đối. Không cần cắt xương thành ngoài hốc mắt
Đường tiếp cận qua kết mạc: Đôi khi được chọn như một đường tiếp cận ít xâm lấn hơn cho khối u nhỏ
Chỉ định theo dõi
Điều kiện: Không triệu chứng và không ảnh hưởng đến chức năng thị giác
Quản lý: Chụp hình ảnh định kỳ (mỗi 6–12 tháng) để xác nhận sự phát triển
Chỉ định can thiệp: Phẫu thuật được xem xét khi xuất hiện giảm thị lực, song thị hoặc lồi mắt rõ rệt
Trong hầu hết các trường hợp, khối u có thể được cắt bỏ qua đường tiếp cận bên hốc mắt (lateral orbitotomy) [2,5]. Các điểm chính của phẫu thuật như sau:
Giữ nguyên vỏ bọc hoàn toàn là điểm quan trọng nhất. Nếu vỏ bọc bị rách, các thành phần máu trong khối u sẽ thoát ra ngoài làm xấu trường mổ, khiến việc cắt bỏ hoàn toàn trở nên khó khăn. Việc bảo tồn vỏ bọc cho phép cắt bỏ khối u một cách an toàn như một khối duy nhất.
Các biến chứng chính bao gồm:
Rối loạn vận động mắt tạm thời sau phẫu thuật thường cải thiện theo thời gian [2,5]. Nếu không có giảm thị lực trước phẫu thuật, chức năng thị giác sau phẫu thuật được duy trì tốt, và một nghiên cứu thuần tập lớn trên 164 trường hợp báo cáo rằng thị lực, thị trường, song thị, lồi mắt và vận động mắt cải thiện đáng kể sau phẫu thuật [2].
Có thể. Vì là khối u lành tính, theo dõi là phương án cơ bản nếu không có suy giảm thị lực, rối loạn vận động mắt hoặc lồi mắt đáng kể. Phẫu thuật được xem xét khi có xu hướng phát triển hoặc ảnh hưởng đến chức năng thị giác. Trong các trường hợp không triệu chứng được phát hiện tình cờ, thường theo dõi bằng hình ảnh định kỳ (MRI hoặc CT) để xác nhận khối u không tăng kích thước.
Nếu khối u được cắt bỏ hoàn toàn thành một khối mà không làm rách vỏ bọc, tái phát là cực kỳ hiếm. Do vỏ bọc rõ ràng, tỷ lệ cắt bỏ hoàn toàn cao. Tuy nhiên, cắt bỏ không hoàn toàn do tổn thương vỏ bọc là nguy cơ tái phát, vì vậy bảo tồn vỏ bọc là điểm quan trọng trong phẫu thuật. Hiếm khi, một số khối u có biểu hiện ác tính như tái phát hoặc phá hủy mô xung quanh, và cần theo dõi thích hợp.
U máu hang ổ mắt là khối u lành tính có nguồn gốc từ tế bào nội mô mạch máu. Toàn bộ khối u được bao bọc bởi một vỏ xơ, bên trong là tập hợp các khoang mạch máu giãn rộng dạng hang.
Các khoang mạch máu được lót bởi tế bào nội mô mạch máu và chứa đầy máu. Các vách ngăn giữa các khoang mạch máu bao gồm mô liên kết xơ và các tế bào giống cơ trơn. Cấu trúc này tạo cho khối u một kết cấu đàn hồi mềm đặc trưng.
Các khoang mạch máu trong khối u tạo thành một hệ thống khép kín, với sự lưu thông hạn chế với tuần hoàn toàn thân. Do đó, dòng chảy của chất cản quang vào khối u diễn ra chậm, và điều này gây ra hiện tượng ngấm thuốc chậm (gradual enhancement) được quan sát thấy trên chụp MRI động.
Chất cản quang thấm dần từ vùng ngoại vi của khối u, và cuối cùng nhuộm đều toàn bộ khối u. Kiểu ngấm thuốc dần dần từ ngoại vi vào trung tâm này là đặc trưng của u máu thể hang, và hữu ích để phân biệt với các khối u hốc mắt ngấm thuốc sớm và đồng nhất (như một số u schwannoma và u di căn).
Sự phát triển thường chậm, và được cho là do sự tích tụ máu chậm trong các khoang mạch máu. Các báo cáo về chuyển dạng ác tính là cực kỳ hiếm.
Chảy máu trong khối u (xuất huyết nội) có thể gây ra sự phát triển nhanh chóng. Điều này xảy ra do sự vỡ của các khoang mạch máu trong khối u và tích tụ máu, gây lồi mắt cấp tính, giảm thị lực và đau. Trong những trường hợp như vậy, phẫu thuật khẩn cấp có thể cần thiết.
Trong bản sửa đổi phân loại của ISSVA (Hiệp hội Quốc tế Nghiên cứu Dị dạng Mạch máu) năm 2018, đã được đề xuất phân loại lại u máu thể hang thành “dị dạng tĩnh mạch”. Điều này dựa trên sự hiểu biết rằng dị dạng tĩnh mạch là một dị tật bẩm sinh của cấu trúc mạch máu, chứ không phải là sự tăng sinh bất thường của nội mô mạch máu. Các nghiên cứu hóa mô miễn dịch cũng đã báo cáo các phát hiện trên các tổn thương hang có vỏ bọc ở người trưởng thành gợi ý một cơ chế bệnh sinh khác với u máu ở trẻ em [7]. Sự thay đổi phân loại này có thể ảnh hưởng đến kế hoạch điều trị và hiểu biết về bệnh, nhưng vẫn còn tranh luận về việc liệu sự phân loại lại này có phù hợp về mặt lâm sàng đối với “u máu thể hang” ở hốc mắt hay không [1].
Cùng với việc sửa đổi phân loại ISSVA, cuộc tranh luận vẫn tiếp tục về việc phân loại lại u máu thể hang ở hốc mắt, trước đây được phân loại là “khối u”, thành “dị dạng tĩnh mạch lưu lượng thấp”. Liệu sự phân loại lại này có ý nghĩa lâm sàng hay không (ví dụ, liên quan đến chỉ định điều trị xơ hóa) vẫn cần các nghiên cứu so sánh quy mô lớn trên các bệnh lý hốc mắt.
Phương pháp nội soi qua đường mũi đã được báo cáo là một kỹ thuật phẫu thuật xâm lấn tối thiểu cho các khối u nằm ở phần trong (mũi) của hốc mắt. Nó không yêu cầu cắt xương thành bên hốc mắt, và được cho là ít gây ra các vấn đề thẩm mỹ sau phẫu thuật, nhưng đòi hỏi kỹ năng trong phẫu thuật nội soi và chỉ định còn hạn chế.
Đã có báo cáo về nỗ lực phân biệt u hốc mắt lành tính và ác tính bằng MRI khuếch tán (DWI) và giá trị hệ số khuếch tán biểu kiến (ADC). U máu hang được cho là có giá trị ADC cao, có thể hữu ích trong phân biệt với u ác tính, nhưng việc xác nhận quy mô lớn ở vùng hốc mắt vẫn chưa đầy đủ.
Thoái lui tự nhiên của u máu hang hốc mắt là cực kỳ hiếm, nhưng có các báo cáo ca lẻ tẻ. Khả năng liên quan đến thai kỳ hoặc biến động hormone nữ đã được gợi ý, nhưng cơ chế chưa rõ, và chưa được thiết lập như cơ sở để tiếp tục theo dõi ở các trường hợp không triệu chứng.
Calandriello L, Grimaldi G, Petrone G, et al. Cavernous venous malformation (cavernous hemangioma) of the orbit: Current concepts and a review of the literature. Surv Ophthalmol. 2017;62(4):393-403. doi:10.1016/j.survophthal.2017.01.004. PMID: 28131871
Strianese D, Bonavolontà G, Iuliano A, et al. Risks and Benefits of Surgical Excision of Orbital Cavernous Venous Malformations (So-Called Cavernous Hemangioma): Factors Influencing the Outcome. Ophthalmic Plast Reconstr Surg. 2021;37(3):248-254. doi:10.1097/IOP.0000000000001767. PMID: 32826827
Tanaka A, Mihara F, Yoshiura T, et al. Differentiation of cavernous hemangioma from schwannoma of the orbit: a dynamic MRI study. AJR Am J Roentgenol. 2004;183(6):1799-1804. doi:10.2214/ajr.183.6.01831799. PMID: 15547232
Xian J, Zhang Z, Wang Z, et al. Evaluation of MR imaging findings differentiating cavernous haemangiomas from schwannomas in the orbit. Eur Radiol. 2010;20(9):2221-2228. doi:10.1007/s00330-010-1774-y. PMCID: PMC2914262
Kim MH, Kim JH, Kim SE, Yang SW. Surgical Outcomes of Intraconal Cavernous Venous Malformation According to Their Location in Four Right-Angled Sectors. J Craniofac Surg. 2019;30(6):1700-1705. doi:10.1097/SCS.0000000000005501. PMID: 30950949
Zhang L, Li X, Tang F, Gan L, Wei X. Diagnostic Imaging Methods and Comparative Analysis of Orbital Cavernous Hemangioma. Front Oncol. 2020;10:577452. doi:10.3389/fonc.2020.577452. PMCID: PMC7539693
Osaki TH, Jakobiec FA, Mendoza PR, Lee Y, Fay AM. Immunohistochemical investigations of orbital infantile hemangiomas and adult encapsulated cavernous venous lesions (malformation versus hemangioma). Ophthalmic Plast Reconstr Surg. 2013;29(3):183-195. doi:10.1097/IOP.0b013e31828b0f1f. PMID: 23584448