อัมพาตสมบูรณ์

อัมพาตของเส้นประสาทสมองคู่ที่ 3 (Oculomotor Nerve Palsy)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. อัมพาตของเส้นประสาทสมองคู่ที่ 3 คืออะไร?
หัวข้อที่มีชื่อว่า “1. อัมพาตของเส้นประสาทสมองคู่ที่ 3 คืออะไร?”อัมพาตของเส้นประสาทสมองคู่ที่ 3 (Oculomotor Nerve Palsy) เป็นความผิดปกติของการเคลื่อนไหวตาที่เกิดจากความเสียหายของเส้นประสาทสมองคู่ที่ 3 (oculomotor nerve) เส้นประสาทนี้เลี้ยงกล้ามเนื้อดังต่อไปนี้:
- กล้ามเนื้อนอกลูกตาชนิดโซมาติก: กล้ามเนื้อเรกตัสมีเดียลิส เรกตัสซุพีเรีย เรกตัสอินฟีเรีย ออบลีกอินฟีเรีย และลีเวเตอร์พาลพีบราซุพีเรียริส
- ระบบประสาทอัตโนมัติ: กล้ามเนื้อหูรูดของรูม่านตา กล้ามเนื้อซิลิอารี (เส้นใยประสาทพาราซิมพาเทติก)
ความผิดปกติเหล่านี้ทำให้เกิดอาการร่วมกันของหนังตาตก การจำกัดการเคลื่อนไหวของลูกตา รูม่านตาขยาย และความผิดปกติของการปรับโฟกัส 13 อัมพาตแบ่งเป็นอัมพาตสมบูรณ์และอัมพาตบางส่วน (อัมพาตแขนงบนและแขนงล่าง) อัมพาตของเส้นประสาทสมองคู่ที่ 3 (oculomotor nerve) เป็นอัมพาตเส้นประสาทสมองที่พบบ่อยเป็นอันดับสอง
ในการศึกษาเชิงประชากรใน Olmsted County (Fang และคณะ 2017) อุบัติการณ์รายปีที่ปรับตามอายุและเพศเท่ากับ 4.0 ต่อ 100,000 คน และเพิ่มขึ้นเป็น 12.5 ในผู้ที่มีอายุมากกว่า 60 ปี โดยรายงานความถี่ของสาเหตุดังนี้ 2
| สาเหตุ | ผู้ใหญ่ (Fang 2017) 2 | เด็ก (ประมาณการ) 1 |
|---|---|---|
| ภาวะขาดเลือดจากหลอดเลือดขนาดเล็ก (เบาหวาน ความดันโลหิตสูง ฯลฯ) | ประมาณ 42% | น้อย |
| การบาดเจ็บ | ประมาณ 12% | ประมาณ 13-23% |
| การกดทับจากเนื้องอก | ประมาณ 11% | ประมาณ 10% |
| หลังผ่าตัด | ประมาณ 10% | — |
| การกดทับจากโป่งพองของหลอดเลือด | ประมาณ 6% | ประมาณ 7% |
| แต่กำเนิด | — | ประมาณ 43–47% |
ในทางปฏิบัติทางคลินิกประจำวัน สาเหตุจากหลอดเลือด (ภาวะขาดเลือดจากเบาหวาน ความดันโลหิตสูง หลอดเลือดแดงแข็ง) พบบ่อยที่สุด 12 ตาเหล่แบบอัมพาตในผู้ใหญ่มักหายได้เองจากความผิดปกติของการไหลเวียนหรือการบาดเจ็บ แต่ในเด็ก ยกเว้นการติดเชื้อ เนื้องอกในสมองเป็นสาเหตุส่วนใหญ่ ดังนั้นจึงต้องจัดการเป็นกรณีฉุกเฉิน ในเด็ก สาเหตุแต่กำเนิดพบบ่อยที่สุด รองลงมาคือการบาดเจ็บ 1
เป็นอัมพาตของเส้นประสาทสมองที่พบบ่อยเป็นอันดับสอง และเราอาจพบได้ในทางปฏิบัติทางคลินิกประจำวัน ในผู้ใหญ่ สาเหตุจากภาวะขาดเลือดพบบ่อยที่สุด และต้องระวังเป็นพิเศษในผู้สูงอายุ ผู้ป่วยเบาหวาน และผู้ป่วยความดันโลหิตสูง
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”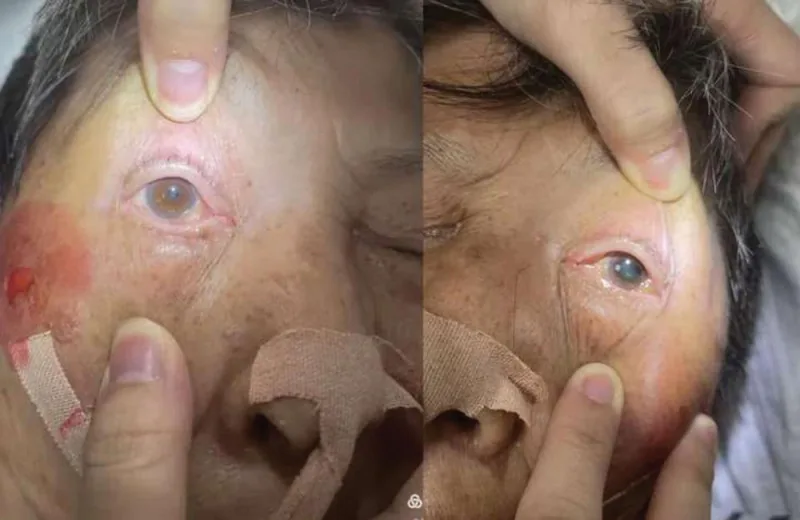
อาการที่ผู้ป่วยรับรู้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรับรู้”- ภาพซ้อน: หนึ่งในอาการทางตาที่พบบ่อยที่สุด มักเกิดขึ้นอย่างฉับพลัน
- หนังตาตก: คิดเป็นประมาณ 70% ของอาการเริ่มแรก ในกรณีอัมพาตสมบูรณ์ของกล้ามเนื้อ levator palpebrae superioris รอยแยกเปลือกตาจะปิดสนิท
- ปวดตาและปวดศีรษะ: อาจเกิดขึ้นเป็นอาการระคายเคืองของเส้นประสาทไทรเจมินัลแขนงแรก ในกรณีโป่งพอง มักมีอาการปวดศีรษะรุนแรงร่วมด้วย
- อาการทางระบบประสาททั่วร่างกาย: ขึ้นอยู่กับตำแหน่งของรอยโรค อาจมีอัมพาตครึ่งซีก การเคลื่อนไหวโดยไม่ตั้งใจ หรือความรู้สึกตัวผิดปกติ
อาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก”อาการแสดงแตกต่างกันระหว่างอัมพาตสมบูรณ์และอัมพาตบางส่วน
อัมพาตบางส่วน
อัมพาตแขนงบน: หนังตาตก + อัมพาตของกล้ามเนื้อเรกตัสซุพีเรียร์ (จำกัดการเงย) ในโป่งพองในโพรงเลือดดำคาเวอร์นัส อัมพาตแขนงบนพบบ่อยกว่าแขนงล่าง
อัมพาตแขนงล่าง: การรวมกันของความเสียหายต่อเส้นใยรูม่านตา กล้ามเนื้อเรกตัสอินฟีเรียร์ กล้ามเนื้อออบลีกอินฟีเรียร์ และกล้ามเนื้อเรกตัสมีเดียล
การงอกใหม่ผิดปกติ: พบบ่อยหลังการบาดเจ็บหรือรอยโรคกดทับ ในอัมพาตเส้นประสาทกล้ามเนื้อตาแต่กำเนิด พบได้ 61-93% ของกรณี
ท่าศีรษะชดเชย
หัวข้อที่มีชื่อว่า “ท่าศีรษะชดเชย”ในอัมพาตเส้นประสาทกล้ามเนื้อตา ผู้ป่วยอาจใช้ท่าศีรษะชดเชยเพื่อหลีกเลี่ยงภาพซ้อน หากมีการเบี่ยงเบนออกเนื่องจากอัมพาตของกล้ามเนื้อเรกตัสมีเดียล ผู้ป่วยจะหันหน้าไปทางด้านที่ได้รับผลกระทบเพื่อรักษาการมองเห็นภาพเดียว
เส้นใยประสาทพาราซิมพาเทติกของเส้นประสาทกล้ามเนื้อตา (ที่ควบคุมกล้ามเนื้อหูรูดม่านตา) วิ่งอยู่ที่ชั้นผิวที่สุดและด้านหลังด้านในของเส้นประสาท และไวต่อการกดทับ ม่านตาขยายบ่งชี้ถึงการกดทับจากภายนอกโดยโป่งพองของหลอดเลือดแดงคอมมิวนิเคนต์หลัง และหากโป่งพองแตก จะทำให้เกิดเลือดออกใต้เยื่อหุ้มสมองชั้นกลาง (subarachnoid hemorrhage) ที่เป็นอันตรายถึงชีวิต ดูเพิ่มเติมในหัวข้อ “สาเหตุและปัจจัยเสี่ยง” สำหรับรายละเอียด
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”- โรคหลอดเลือด (พบบ่อยที่สุดในเวชปฏิบัติประจำวัน): ภาวะขาดเลือดจากเบาหวาน ความดันโลหิตสูง และหลอดเลือดแข็ง เริ่มต้นอย่างฉับพลัน มักสังเกตเห็นเมื่อตื่นนอนเป็นภาพซ้อน (diplopia) พบได้บ่อยในผู้สูงอายุ มักไม่มีม่านตาขยายร่วม124
- โป่งพองของหลอดเลือดแดงคอมมิวนิเคนต์หลัง (IC-PC aneurysm): รอยโรคกดทับที่สำคัญที่สุด ม่านตาขยายมักเป็นอาการแรก หากแตก จะเป็นอันตรายถึงชีวิต เป็นภาวะฉุกเฉินที่คุกคามชีวิต16
- ภาวะสมองเคลื่อนผ่านช่องเทนโทเรียม (Uncal herniation): การกดทับเส้นประสาทกล้ามเนื้อตาจากการเคลื่อนผ่านรอยเว้าของเทนโทเรียมเนื่องจากความดันในกะโหลกศีรษะสูง สาเหตุที่พบบ่อยที่สุดคือเลือดออกในกะโหลกศีรษะ
- เนื้องอก: การขยายด้านข้างของเนื้องอกต่อมใต้สมอง, เยื่อหุ้มสมองอักเสบ เป็นต้น ประมาณ 11% ในผู้ใหญ่2
- การบาดเจ็บ: ประมาณ 12% ในผู้ใหญ่2 มักเกิดร่วมกับการบาดเจ็บที่ศีรษะอย่างรุนแรง หลังการบาดเจ็บ มักเกิดการสร้างเส้นประสาทใหม่ผิดตำแหน่ง (aberrant regeneration)
- การอักเสบ (Tolosa-Hunt syndrome): กล้ามเนื้อตาอัมพาตที่เจ็บปวดจากการอักเสบแบบแกรนูโลมาโตสโดยไม่ทราบสาเหตุ ตอบสนองต่อสเตียรอยด์ได้ดี7
- โรคเส้นประสาทจากเบาหวาน (Diabetic neuropathy): การอุดตันของหลอดเลือดแดงแข็งในหลอดเลือดที่เลี้ยงเส้นประสาทในโพรงเลือดดำคาเวอร์นัส (cavernous sinus) ภาวะขาดเลือดระดับจุลภาคเกิดจากภาวะไฮยาลินของหลอดเลือดแดงเล็กและการทำลายกำแพงเลือด-เส้นประสาท ทำให้เกิดการทำลายปลอกไมอีลิน และฟื้นตัวได้แบบผันกลับได้โดยการสร้างไมอีลินใหม่4 เส้นใยรูม่านตามีระบบหมุนเวียนเลือด collateral มาก ดังนั้นจึงมักไม่มีม่านตาขยาย แต่ก็ไม่ปกติเสมอไป การพยากรณ์โรคดีและฟื้นตัวภายในไม่กี่เดือน24
- อื่นๆ: ไซนัสอักเสบจากเชื้อรา, งูสวัด, หลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์, เยื่อหุ้มสมองอักเสบ, สมองอักเสบ, หลอดเลือดอักเสบจากคอลลาเจน, มะเร็งเม็ดเลือดขาว, มะเร็งต่อมน้ำเหลืองฮอดจ์กิน, ภาวะแทรกซ้อนหลังผ่าตัดสมอง
ปัจจัยเสี่ยงหลัก: เบาหวาน, ความดันโลหิตสูง, หลอดเลือดอักเสบ, การติดเชื้อ, การบาดเจ็บ, เนื้องอก, โป่งพองของหลอดเลือด
อัมพาตเส้นประสาทกล้ามเนื้อตาจากโรคปลายประสาทอักเสบเบาหวานเกิดจากการอุดตันของหลอดเลือดแดงแข็งในหลอดเลือดที่เลี้ยงเส้นประสาทภายในโพรงเลือดดำคาเวอร์นัส ภาวะขาดเลือดลามเข้าไปในเส้นประสาท แต่เส้นใยรูม่านตามักไม่ได้รับผลกระทบเนื่องจากมีเลือดเลี้ยงข้างเคียงมาก ดังนั้นจึงมักไม่มีม่านตาขยาย การพยากรณ์โรคดีและมักฟื้นตัวภายในไม่กี่เดือน การรักษาเบาหวานเป็นสิ่งสำคัญที่สุด
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”การวินิจฉัยขึ้นอยู่กับอาการทางคลินิกเป็นหลัก แต่การระบุสาเหตุต้องอาศัยการตรวจต่างๆ
การซักประวัติและการตรวจตา
หัวข้อที่มีชื่อว่า “การซักประวัติและการตรวจตา”- การซักประวัติ: ลักษณะการเริ่มต้น (เฉียบพลันหรือค่อยเป็นค่อยไป), มีอาการปวดตาหรือปวดศีรษะหรือไม่, ประวัติเบาหวาน/ความดันโลหิตสูง, การเปลี่ยนแปลงของอาการในแต่ละวัน (สำคัญในการแยกจากโรคกล้ามเนื้ออ่อนแรง)
- การประเมินการเคลื่อนไหวของลูกตา: ข้อจำกัดในการเคลื่อนไหวแต่ละทิศทาง, ตรวจการเคลื่อนไหวร่วมกัน
- การทำงานของกล้ามเนื้อ levator palpebrae superioris: ประเมินว่าหนังตาตกทั้งหมดหรือบางส่วน
- รีเฟล็กซ์รูม่านตาต่อแสงและการปรับโฟกัส: มีหรือไม่มีการสูญเสียรีเฟล็กซ์แสงโดยตรงและโดยอ้อม
- การตรวจด้วย slit lamp: เพื่อแยกจากอัมพาตเส้นประสาทโทรเคลียร์, ตรวจสอบการหมุนเข้าด้านในของลูกตาเมื่อมองลงและเข้าใน
การตรวจภาพทางรังสี
หัวข้อที่มีชื่อว่า “การตรวจภาพทางรังสี”การเปรียบเทียบวิธีการตรวจภาพหลักแสดงไว้ด้านล่างนี้
| วิธีการตรวจภาพ | ลักษณะเฉพาะและการใช้งาน |
|---|---|
| MRI (วิธี SPGR) | ภาพตัดบาง (2–3 มม.) ความละเอียดสูง แสดงการกดทับของหลอดเลือดโป่งพอง IC-PC ได้ชัดเจน |
| MRA | การตรวจหลอดเลือดสมองแบบไม่รุกราน ง่ายที่สุดและมีค่าการวินิจฉัยสูงสุดในการค้นหาหลอดเลือดโป่งพอง IC-PC |
| CTA (ซีทีแองจิโอกราฟฟีสามมิติ) | ความไว 90% สำหรับหลอดเลือดโป่งพองขนาดเส้นผ่านศูนย์กลาง ≥3 มม. อาจเป็นตัวเลือกแรกควบคู่กับ MRA |
| DSA (ดิจิทัลซับแทรกชันแองจิโอกราฟฟี) | มาตรฐานทองคำ รุกรานแต่แม่นยำที่สุด |
การตรวจ MRI (T1-weighted, T2-weighted, fat suppression, diffusion-weighted, contrast gadolinium) เป็นพื้นฐาน และมีประโยชน์มากกว่า CT 3
การตรวจเลือดและการตรวจอื่นๆ
หัวข้อที่มีชื่อว่า “การตรวจเลือดและการตรวจอื่นๆ”- การตรวจเลือด: CBC, ESR, CRP, comprehensive metabolic panel (CMP) เพิ่ม ANA, C-ANCA, P-ANCA, ACE, β-D-glucan ตามความจำเป็น
- การตรวจน้ำไขสันหลัง: ทำเมื่อสงสัยว่ามีการเกี่ยวข้องของโพรงเลือดดำคาเวอร์นัสหรือฐานกะโหลกศีรษะ
- การวินิจฉัยทางพยาธิวิทยา (การตัดชิ้นเนื้อ): อาจจำเป็นสำหรับการวินิจฉัยที่แน่นอน
การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”- โรคกล้ามเนื้ออ่อนแรง (Myasthenia Gravis): การทดสอบเทนซิลอน (edrophonium 10 mg ฉีดเข้าเส้นเลือดครั้งละ 2.5 mg), การทดสอบน้ำแข็ง (วางถุงน้ำแข็งบนเปลือกตาบน 2 นาที ผลบวกหากดีขึ้น ≥2 มม. ความไว 80-92%), การยืนยันความผันผวนระหว่างวัน, แอนติบอดีต่อตัวรับ acetylcholine (ในชนิดตา อัตราการให้ผลบวกน้อยกว่า 50%)
- โรคตาจากต่อมไทรอยด์: ยืนยันการโตของกล้ามเนื้อนอกลูกตาด้วย CT/MRI
- อื่นๆ: เนื้องอกเทียมในเบ้าตา, โรคตาเหล่ระหว่างนิวเคลียส, โรคกล้ามเนื้อตาอ่อนแรงเรื้อรังแบบค่อยเป็นค่อยไป (CPEO), หลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์
โรคกล้ามเนื้ออ่อนแรงมีลักษณะเฉพาะคือความผันผวนระหว่างวัน (แย่ลงในช่วงบ่าย) การทดสอบน้ำแข็ง (ความไว 80-92%) และการทดสอบเทนซิลอนมีประโยชน์ในการแยกโรค แอนติบอดีต่อตัวรับ acetylcholine ในชนิดตามีอัตราการให้ผลบวกน้อยกว่า 50% ดังนั้นจึงไม่สามารถตัดออกได้แม้ผลลบ การตรวจ MRI/CT เพื่อแยกโรครอยโรคของเส้นประสาทกล้ามเนื้อตาหรือเบ้าตาก็มีความสำคัญเช่นกัน
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”การรักษาสาเหตุของโรคเป็นสิ่งสำคัญที่สุด ด้านล่างนี้คือแผนการรักษาตามสาเหตุ
ภาวะขาดเลือด
การดำเนินโรคตามธรรมชาติ: ส่วนใหญ่เริ่มดีขึ้นภายใน 4 สัปดาห์หลังเริ่มมีอาการ และคาดว่าจะฟื้นตัวสมบูรณ์ภายใน 12 สัปดาห์12 อัตราการฟื้นตัวสมบูรณ์ของอัมพาตจากหลอดเลือดขนาดเล็กภายใน 12 เดือนประมาณ 91% เนื่องจากการทำลายปลอกไมอีลินของหลอดเลือดแดงเล็กที่แข็งตัวสามารถฟื้นตัวได้โดยการสร้างปลอกไมอีลินใหม่4
การรักษาด้วยยา: รับประทานวิตามินบีรวมและยาปรับปรุงการไหลเวียนเพื่อส่งเสริมการฟื้นตัว การจัดการปัจจัยเสี่ยงโรคหัวใจและหลอดเลือดก็มีความสำคัญเช่นกัน4
โป่งพอง
การจัดการฉุกเฉิน: การรักษาทางศัลยกรรมประสาท (การหนีบหรือการอุดหลอดเลือดด้วยขดลวด) อย่างเร่งด่วน ในรายงานของ Birchall และคณะ หลังการอุดหลอดเลือดภายในหลอดเลือดสำหรับโป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลัง การทำงานของเส้นประสาทกล้ามเนื้อตาฟื้นตัวสมบูรณ์ในทั้ง 3 รายภายใน 1-18 วัน6
จำเป็นต้องมีการตรวจวินิจฉัยด้วยภาพในวันเดียวกันและการส่งต่อผู้ป่วยไปยังผู้เชี่ยวชาญอย่างเร่งด่วน
อักเสบ (Tolosa-Hunt)
บาดเจ็บ
สังเกตอาการ: การฟื้นตัวค่อนข้างยาก หากไม่ดีขึ้นหลังจาก 6 เดือน ให้พิจารณาการผ่าตัด5
- เบาหวาน: ให้ความสำคัญกับการรักษาเบาหวานก่อน การพยากรณ์โรคดี มักฟื้นตัวภายในไม่กี่เดือน
- เนื้องอก / ไส้เลื่อนอันคัส: รักษาโรคที่เป็นสาเหตุโดยการผ่าตัดหรือทางการแพทย์
การจัดการความบกพร่องที่เหลืออยู่ (การรักษาตามอาการ)
หัวข้อที่มีชื่อว่า “การจัดการความบกพร่องที่เหลืออยู่ (การรักษาตามอาการ)”- แว่นปริซึม: พิจารณาหลังจากอาการคงที่เป็นเวลา 6 เดือน5
- โบทูลินัมทอกซิน: ฉีดเข้ากล้ามเนื้อคู่ตรงข้ามเพื่อทำให้เส้นประสาทถูกทำลายชั่วคราว ลดอาการภาพซ้อน
- ผ่าตัดตาเหล่: เป้าหมายหลักคือแก้ไขตำแหน่งตาในท่าปกติและท่าอ่าน ในอัมพาตสมบูรณ์ ให้รวมการเลื่อนกล้ามเนื้อเรคตัส外侧ไปด้านหลังมากที่สุด การตัดออก และเย็บติดกับเยื่อหุ้มกระดูกผนังเบ้าตาด้านนอก การย้ายกล้ามเนื้อเฉียงบนไปทางจุดเกาะของเรคตัส内侧 และการทำให้เรคตัส内侧สั้นลงมากที่สุด5 หากมีการสร้างเส้นประสาทใหม่ผิดปกติ หลีกเลี่ยงการผ่าตัดกล้ามเนื้อที่มีการสร้างเส้นประสาทใหม่ทุติยภูมิ
- ผ่าตัดหนังตาตก: หากปรากฏการณ์เบลล์บกพร่องอย่างรุนแรง ต้องระวังความเสี่ยงของโรคกระจกตาจากการเปิดเผย
ในกรณีส่วนใหญ่ การปรับปรุงจะเริ่มขึ้นภายใน 4 สัปดาห์หลังจากเริ่มมีอาการ และคาดว่าจะฟื้นตัวสมบูรณ์ภายใน 12 สัปดาห์ (ประมาณ 3 เดือน) เพื่อส่งเสริมการฟื้นตัว จะให้วิตามินบีและยาปรับปรุงการไหลเวียนโลหิต หากไม่มีการปรับปรุงหลังจากหกเดือนขึ้นไป ให้พิจารณาสาเหตุอื่น เช่น การบาดเจ็บ หรือการจัดการกับความบกพร่องที่เหลืออยู่ (การผ่าตัดตาเหล่หรือแว่นตา prism)
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”กายวิภาคของนิวเคลียสเส้นประสาทสมองคู่ที่ 3
หัวข้อที่มีชื่อว่า “กายวิภาคของนิวเคลียสเส้นประสาทสมองคู่ที่ 3”นิวเคลียสของเส้นประสาทสมองคู่ที่ 3 อยู่ในเทกเมนตัมของสมองส่วนกลาง (midbrain tegmentum) และมีโครงสร้างนิวเคลียสที่ซับซ้อน ความสัมพันธ์ของการควบคุมของแต่ละนิวเคลียสย่อยมีดังนี้:
- นิวเคลียสของกล้ามเนื้อ rectus medialis, rectus inferior และ obliquus inferior: ควบคุมด้านเดียวกัน
- นิวเคลียสของกล้ามเนื้อ rectus superior: ควบคุมด้านตรงข้าม (ตำแหน่งที่ไขว้กันไม่ทราบ)
- นิวเคลียสของกล้ามเนื้อ levator palpebrae superioris (นิวเคลียส centralis caudalis): นิวเคลียสเดี่ยวควบคุมทั้งสองข้าง
- นิวเคลียสอัตโนมัติ (รวมถึงนิวเคลียส Edinger-Westphal): อยู่ทางด้าน rostral ของกลุ่มนิวเคลียส ควบคุมด้านเดียวกัน
การจัดเรียงเส้นใยภายในนิวเคลียสเป็นแนว rostral-caudal โดยเส้นใยพาราซิมพาเทติกอยู่ rostral ที่สุด ตามด้วย rectus inferior และ obliquus inferior และ caudal ที่สุดคือ levator palpebrae superioris และ rectus superior ในแนว medial-lateral rectus superior และ obliquus inferior อยู่ด้าน lateral ขณะที่เส้นใยรูม่านตาและ rectus inferior อยู่ด้าน medial
ในส่วนปลาย เส้นใยรูม่านตาวิ่งในส่วน dorsomedial (superonasal) ที่ผิวที่สุดของเส้นประสาทสมองคู่ที่ 3 ไวต่อการกดทับและค่อนข้างทนต่อภาวะขาดเลือด (เนื่องจากมีเลือดเลี้ยงเสริมมากมาย) ลักษณะทางกายวิภาคนี้เป็นพื้นฐานของกฎทางคลินิก “รอยโรคที่กดทับ → รูม่านตาขยาย, รอยโรคที่ขาดเลือด → รูม่านตาปกติ” 13
เนื่องจากเส้นประสาทสมองคู่ที่ 3 และหลอดเลือดแดง communicating posterior วิ่งขนานกันในช่อง subarachnoid จึงเสี่ยงต่อการถูกกดทับจากโป่งพอง โดยเฉพาะอย่างยิ่ง เส้นใยรูม่านตาอยู่ในส่วน medial ของเส้นใยเส้นประสาทสมองคู่ที่ 3 และใกล้กับหลอดเลือดแดง communicating posterior มากที่สุด ดังนั้นจึงมักแสดงอาการเริ่มต้นเป็นรูม่านตาขยาย 1
กลุ่มอาการตามตำแหน่งรอยโรค
หัวข้อที่มีชื่อว่า “กลุ่มอาการตามตำแหน่งรอยโรค”รอยโรคที่นิวเคลียส
ลักษณะ: มักทำให้เกิดความผิดปกติทั้งสองข้าง
ในอัมพาตที่นิวเคลียสข้างเดียว จะเกิดอัมพาตของเส้นประสาทสมองคู่ที่ 3 ด้านเดียวกัน + หนังตาตกทั้งสองข้างระดับปานกลาง + อัมพาตของกล้ามเนื้อ rectus superior ด้านตรงข้าม
รอยโรคที่ฟาสซิคูลัส (กลุ่มอาการสมองส่วนกลาง)
กลุ่มอาการเวเบอร์: รอยโรคที่ก้านสมองใหญ่ (cerebral peduncle) อัมพาตของเส้นประสาทกล้ามเนื้อตา (oculomotor nerve) ข้างเดียวกับรอยโรค + อัมพาตครึ่งซีกด้านตรงข้าม
กลุ่มอาการเบเนดิกต์: รอยโรคที่นิวเคลียสแดง (red nucleus) อัมพาตของเส้นประสาทกล้ามเนื้อตาข้างเดียวกับรอยโรค + การเคลื่อนไหวโดยไม่ตั้งใจด้านตรงข้าม
กลุ่มอาการโคลด: รอยโรคที่นิวเคลียสแดงและก้านสมองน้อยส่วนบน (superior cerebellar peduncle) อัมพาตของเส้นประสาทกล้ามเนื้อตาข้างเดียวกับรอยโรค + การเสียการทรงตัวและอาการสั่นด้านตรงข้าม
กลุ่มอาการนอธนาเกล: รอยโรคที่ก้านสมองน้อยส่วนบน อัมพาตของเส้นประสาทกล้ามเนื้อตาข้างเดียวกับรอยโรค + การเสียการทรงตัวจากสมองน้อย
รอยโรคในช่องใต้อะแร็กนอยด์ โพรงเลือดดำคาเวอร์นัส และเบ้าตา
หัวข้อที่มีชื่อว่า “รอยโรคในช่องใต้อะแร็กนอยด์ โพรงเลือดดำคาเวอร์นัส และเบ้าตา”- ช่องใต้อะแร็กนอยด์: การกดทับจากหลอดเลือดโป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลัง (posterior communicating artery) เป็นสาเหตุที่สำคัญที่สุด การกดทับจากหมอนรองสมองส่วนยูงคัส (uncus herniation) ก็สามารถเกิดขึ้นได้ เนื่องจากเส้นใยของรูม่านตาวิ่งอยู่ในชั้นผิวที่สุด รูม่านตาขยายจึงปรากฏเร็ว1.
- โพรงเลือดดำคาเวอร์นัส: มักแสดงอัมพาตร่วมกับเส้นประสาทสมองอื่น (IV, V1, VI) (กลุ่มอาการโพรงเลือดดำคาเวอร์นัส) หลังจากเส้นประสาทกล้ามเนื้อตาแยกเป็นแขนงบนและล่าง อัมพาตแบบแยกแขนงเกิดขึ้นได้ง่าย3.
- ภายในเบ้าตา: ร่วมกับการมองเห็นลดลง อัมพาตของกล้ามเนื้อตา และตาโปน อัมพาตแบบแยกแขนงเกิดขึ้นได้ง่าย3.
7. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “7. เอกสารอ้างอิง”- Modi P, Singh J. Cranial Nerve III Palsy (Oculomotor Palsy). In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2026. PMID: 30252368. https://www.ncbi.nlm.nih.gov/books/NBK526112/
- Fang C, Leavitt JA, Hodge DO, Holmes JM, Mohney BG, Chen JJ. Incidence and Etiologies of Acquired Third Nerve Palsy Using a Population-Based Method. JAMA Ophthalmol. 2017;135(1):23-28. doi:10.1001/jamaophthalmol.2016.4456. PMID: 27893002. PMCID: PMC5462106.
- Shree R, Mahesh KV, Balaini N, Goel A. Oculomotor Cranial Neuropathies: Diagnosis and Management. Ann Indian Acad Neurol. 2022;25(Suppl 2):S70-S82. doi:10.4103/aian.aian_167_22. PMID: 36589037. PMCID: PMC9795710.
- Galtrey CM, Schon F, Nitkunan A. Microvascular Non-Arteritic Ocular Motor Nerve Palsies—What We Know and How Should We Treat? Neuroophthalmology. 2014;39(1):1-11. doi:10.3109/01658107.2014.963252. PMID: 27928323. PMCID: PMC5123092.
- Singh A, Bahuguna C, Nagpal R, Kumar B. Surgical management of third nerve palsy. Oman J Ophthalmol. 2016;9(2):80-86. doi:10.4103/0974-620X.184509. PMID: 27433033. PMCID: PMC4932800.
- Birchall D, Khangure MS, McAuliffe W. Resolution of third nerve paresis after endovascular management of aneurysms of the posterior communicating artery. AJNR Am J Neuroradiol. 1999;20(3):411-413. PMID: 10219405. PMCID: PMC7056059.
- Dutta P, Anand K. Tolosa-Hunt Syndrome: A Review of Diagnostic Criteria and Unresolved Issues. J Curr Ophthalmol. 2021;33(2):104-111. doi:10.4103/joco.joco_134_20. PMID: 34409218. PMCID: PMC8365592.
