ตาเหล่ แบบออก (Exotropia) เป็นคำทั่วไปที่ใช้เรียกความเบี่ยงเบนของตาข้างหนึ่งไปทางด้านนอก (ทางหู) โดยชนิดที่พบบ่อยที่สุดคือตาเหล่ แบบออกเป็นระยะในญี่ปุ่น พบในนักเรียนประถมศึกษาประมาณ 0.14% โดยอายุที่เริ่มเป็นมากที่สุดคือ 3-4 ปี แตกต่างจากยุโรปและอเมริกาที่ตาเหล่ แบบออกพบน้อยกว่าตาเหล่ แบบเข้า
ในระยะยาว ประมาณ 50% จะแย่ลงเป็นตาเหล่ แบบออกคงที่ และมีเพียงประมาณ 10% ที่หายได้เอง
แบ่งเป็น 3 ชนิด: ชนิดพื้นฐาน, ชนิดแยกมากเกินไป, และชนิดรวมต่ำ การแยกชนิดเทียมแยกมากเกินไปเป็นสิ่งสำคัญ
การผ่าตัดโดยทั่วไปทำหลังอายุ 4 ปี หากผ่าตัดก่อนอายุ 7 ปีและภายใน 5 ปีนับจากเริ่มเป็น 93% จะได้การมองเห็นสามมิติ ปกติ (60 พิลิปดาหรือดีกว่า)
วิธีการผ่าตัดพื้นฐานคือการเลื่อนกล้ามเนื้อเรกตัสด้านข้างทั้งสองข้างกลับ หลังผ่าตัดทันที ควรทำให้ตาเหล่ แบบเข้าอย่างตั้งใจภายใน 10 ไดออปเตอร์ปริซึมหรือน้อยกว่า
ตาเหล่ แบบออกคือภาวะที่ตาข้างหนึ่งเบี่ยงเบนไปทางด้านนอก (ทางหู) ขณะที่อีกข้างจ้องเป้าหมาย ตาเหล่ แบบออกส่วนใหญ่ที่ไม่มีการเบี่ยงเบนแนวตั้งหรือแนวหมุนเป็นตาเหล่ แบบออกชนิดร่วม
ในยุโรปและอเมริกา อัตราส่วนของตาเหล่ แบบเข้าต่อตาเหล่ แบบออกคือ 1.8:1 โดยตาเหล่ แบบเข้าพบมากกว่า ในขณะที่ญี่ปุ่นมีอัตราส่วน 1:1.2 ถึง 2.8 โดยตาเหล่ แบบออกพบบ่อยกว่า และพบแนวโน้มคล้ายกันในเอเชียตะวันออกเฉียงใต้ ตาเหล่ แบบออกเป็นระยะเป็นตาเหล่ ที่พบบ่อยที่สุดในเด็กญี่ปุ่น พบในนักเรียนประถมประมาณ 0.14% ความถี่ในสหรัฐอเมริกาประมาณ 0.06% ซึ่งน้อยกว่าญี่ปุ่น การเริ่มเป็นมักตั้งแต่วัยเด็กจนถึงประมาณ 8 ปี โดยพบบ่อยที่สุดเมื่ออายุ 3-4 ปี ประมาณว่าประมาณ 1% ของประชากรทั้งหมดมีตาเหล่ แบบออก ความชุกโดยประมาณในผู้ใหญ่ประมาณ 4% และ IRIS Registry รายงาน 2.7% 5)
ตาเหล่แบบออกเป็นระยะ (IXT)
ชนิดพื้นฐาน (basic type) : ความแตกต่างของมุมเหล่ระหว่างมองไกลและมองใกล้ภายใน 10Δ เป็นชนิดที่พบบ่อยที่สุด
ชนิดไดเวอร์เจนซ์เกิน (divergence excess type) : มองไกล > มองใกล้ 10Δ ขึ้นไป สิ่งสำคัญคือต้องแยกความแตกต่างระหว่างชนิดจริงและชนิดเทียม
ชนิดคอนเวอร์เจนซ์ไม่พอ (convergence insufficiency type) : มองใกล้ > มองไกล 10Δ ขึ้นไป
ในระยะแรก สามารถรักษาตำแหน่งตาเอียงได้ด้วยคอนเวอร์เจนซ์แบบฟิวชัน แต่จะกลายเป็นตาเหล่ออก เมื่อเหนื่อยล้า สุขภาพไม่ดี หรือทันทีหลังจากตื่นนอน
ตาเหล่ออกคงที่ ชนิดรับความรู้สึก และชนิดพิเศษ
ตาเหล่ออก คงที่
ตาเหล่ออก ในทารกการมองเห็น สองตาถูกรบกวนอย่างรุนแรง 60% ของกรณีที่เริ่มในวัยทารกมีโรคร่วมทางระบบหรือความผิดปกติของระบบประสาทส่วนกลาง จึงจำเป็นต้องทำ CT/MRI
ตาเหล่ออก ชนิดรับความรู้สึกจอประสาทตา ไม่ชัดเป็นเวลานานในตาข้างเดียว หากโรคต้นเหตุเกิดขึ้นก่อนอายุ 4 ปี มักกลายเป็นตาเหล่เข้า หลังจากอายุ 4 ปี มักกลายเป็นตาเหล่ออก
ตาเหล่ออก หลังผ่าตัด (consecutive exotropia)ตาเหล่ออก ที่เกิดขึ้นหลังผ่าตัดตาเหล่ เข้า ความถี่ 2-29% ยิ่งระยะเวลาหลังผ่าตัดนานขึ้น ความถี่ในการเกิดก็เพิ่มขึ้น
ในการติดตามระยะยาว ประมาณ 10% หายเอง ประมาณ 40% ไม่เปลี่ยนแปลง ประมาณ 50% แย่ลงเป็นตาเหล่ออก คงที่ รายงานจากอเมริกาเหนือที่ติดตาม 138 รายเป็นเวลา 20 ปี พบว่า 74.0% ต้องได้รับการผ่าตัดในที่สุด Von Noorden ติดตามผู้ที่ไม่ได้รับการรักษา 51 รายเฉลี่ย 3.5 ปี และรายงานว่ามีการดำเนินโรคใน 75% ไม่เปลี่ยนแปลงใน 9% และดีขึ้นใน 16%
Q
ตาเหล่ออกไม่คงที่จะแย่ลงหากปล่อยไว้หรือไม่?
A
ในการติดตามระยะยาว เชื่อว่าประมาณ 50% แย่ลงเป็นตาเหล่ออก คงที่ ในขณะที่การหายเองมีเพียงประมาณ 10% ในการติดตาม 138 รายเป็นเวลา 20 ปี 74% ต้องได้รับการผ่าตัดในที่สุด อย่างไรก็ตาม ความเร็วในการกลายเป็นคงที่แตกต่างกันมากระหว่างบุคคล และมีบางกรณีที่ไม่เปลี่ยนแปลงเป็นเวลาหลายปี หากคะแนนการควบคุมแย่ลงหรือการมองเห็นสามมิติ ลดลง ควรพิจารณาการผ่าตัด
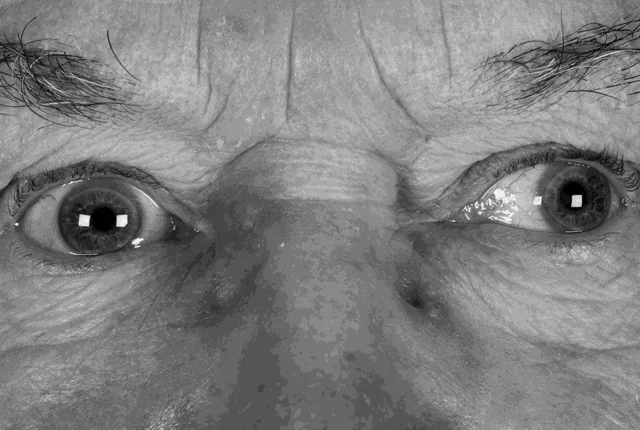
ภาพถ่ายทางคลินิกของตาเหล่ออก ตาข้างหนึ่งเบี่ยงออกด้านนอก Breton S An Interesting Case of Pupillary Changes During the Testing of Ocular Movements and its Influence on the Diagnosis?. Br Ir Orthopt J. 2018. Figure 3. PM
CI D: PMC7510384. License: CC BY.
ภาพถ่ายทางคลินิกในแนวตรง แสดงการเบี่ยงออกด้านนอกของตาข้างหนึ่งและความไม่สมมาตรของรีเฟล็กซ์
กระจกตา ระหว่างสองตา แสดงความผิดปกติของตำแหน่งตาที่เป็นลักษณะเฉพาะของ
ตาเหล่ออก เหมาะสำหรับอธิบายอาการหลักและผลการตรวจทางคลินิก
ภาพซ้อน (เห็นภาพซ้อน )การมองเห็น เมื่อตาเบนออก ในมุมเล็กๆ อาจรู้สึกเหมือนตามัวปวดตา การมองเห็น สองตาทำให้เกิดการเพ่งมากเกินไป อาจทำให้ปวดศีรษะและอาเจียนสายตาสั้น จากท่าทางสายตาสั้น ปรากฏการณ์ที่การมองเห็นโดยไม่แก้ไข ลดลงเฉพาะเมื่อลืมตาทั้งสองข้างการหลับตาข้างเดียว : ในที่กลางแจ้งสว่างหรือแสงจ้า การรวมภาพทำได้ยาก ตาเบนออกชัดเจนขึ้น ผู้ป่วยจึงหลับตาข้างเดียวเพื่อหลีกเลี่ยงภาพซ้อน ไม่มีอาการ : ในเด็กอายุไม่เกิน 10 ปี จะมีการปรับตัวทางประสาทสัมผัส (การกดการมองเห็น ) จึงมักไม่รู้สึกถึงภาพซ้อน
ในตาเหล่ แบบ intermittent exotropia การพัฒนาการมองเห็น สองตาจะดีแม้ในขณะที่ตาเบน และส่วนใหญ่มีการตอบสนองของจอประสาทตา ปกติ (NRC) และการมองเห็นสามมิติ ต่ำกว่า 60 พิลิปดา ซึ่งเป็นค่าปกติ ลานสายตาสองตา (BVF) ขณะตาเบนคือ 20-30 องศา ซึ่งแคบกว่าคนปกติที่ 40 องศา ในกรณีที่เริ่มในวัยทารก อาจพบร่วมกับกลุ่มอาการ fixation ข้างเดียวและตามัวเล็กน้อย (ประมาณ 5%)
ใช้ประเมินความรุนแรงของการควบคุมตำแหน่งตา (คะแนนสูงสุด 9 ยิ่งสูงยิ่งแย่) คำนวณโดยรวมคะแนนประเมินที่บ้าน (0-3) และคะแนนประเมินขณะตรวจ (0-3):
คะแนน การประเมินที่บ้าน การประเมินขณะตรวจ 3 ตาเหล่ หรือหลับตาข้างเดียว >50% ของเวลาทั้งมองไกลและใกล้ตาเหล่ออก โดยไม่ต้องปิดตา2 ตาเหล่ หรือหลับตาข้างเดียวเมื่อมองไกล ≥50%ตาเหล่ออก นอกหลังปิดตา ไม่กลับสู่ตำแหน่งปกติหลังจากเปิดที่ปิด1 ตาเหล่ หรือหลับตาข้างเดียวเมื่อมองไกล <50%ตาเหล่ออก นอกหลังปิดตา กลับสู่ตำแหน่งปกติหลังจากกระพริบตาเมื่อเปิดที่ปิด0 ไม่มีตาเหล่ หรือหลับตาเลย ตาเหล่ออก นอกหลังปิดตา กลับสู่ตำแหน่งปกติทันทีหลังจากเปิดที่ปิด
Q
ทำไมผู้ป่วยตาเหล่ออกนอกจึงหลับตาข้างเดียว?
A
ในที่กลางแจ้งที่สว่าง แสงจ้าทำให้การรวมภาพทำได้ยาก ส่งผลให้การเบี่ยงเบนออกนอกปรากฏชัด เมื่อเกิดตาเหล่ออก นอก จะเกิดภาพซ้อน และเพื่อหลีกเลี่ยงสิ่งนี้ ผู้ป่วยจึงหลับตาข้างเดียว แต่กลไกที่แน่ชัดยังไม่ทราบ การ «หลับตาข้างเดียว» นี้เป็นสัญญาณสำคัญที่บ่งชี้ถึงตาเหล่ออก นอกเป็นระยะ
สาเหตุของตาเหล่ออก นอกมีหลายปัจจัย และความบกพร่องของความสามารถในการรวมภาพและการรักษาการเรียงตัวของดวงตาถือเป็นกลไกพื้นฐาน
ปัจจัยการควบคุมประสาท : ความไม่สมดุลของศูนย์การเบนออกในเทกเมนตัมของก้านสมอง (เซลล์ burst การเบนออกในเรติคิวลาร์ฟอร์เมชันของสมองส่วนกลาง)ความผิดปกติของตำแหน่งรอกกล้ามเนื้อนอกลูกตา : การเบี่ยงเบนเชิงกลของการเคลื่อนไหวลูกตาภาวะเสียการรวมภาพ (Fusion insufficiency) : ทฤษฎีคลาสสิกที่ถือว่าเป็นความบกพร่องแต่กำเนิดของการมองเห็น สองตาอัตราส่วน AC/A ผิดปกติ : มีรายงานว่าอัตราส่วน AC/A สูงมีส่วนเกี่ยวข้องความผิดปกติของการหักเหแสง : สายตาสั้น ที่ไม่ได้รับการแก้ไข → การลดลงของการหุบเข้าที่สัมพันธ์กับการปรับตา → ภาวะตาเหล่ออก (ทฤษฎีของดอนเดอร์ส)ปัจจัยทางพันธุกรรม : ประวัติครอบครัวบ่อยปัจจัยเสี่ยง : การสูบบุหรี่ของมารดาในระหว่างตั้งครรภ์และน้ำหนักแรกเกิดต่ำเป็นปัจจัยเสี่ยงอิสระที่มีนัยสำคัญต่อการเกิดตาเหล่ ในแนวราบความผิดปกติของกะโหลกศีรษะและใบหน้า และความผิดปกติของพัฒนาการทางระบบประสาท : มักแสดงอาการตาเหล่ออก สาเหตุของตาเหล่ออก ชนิดรับความรู้สึก (sensory exotropia) : ความผิดปกติของการรวมภาพเนื่องจากการมองเห็น ไม่ดีในตาข้างเดียวสาเหตุของตาเหล่ออก หลังผ่าตัด : การแก้ไขมากเกินไปหลังผ่าตัดตาเหล่ เข้า หรือการเสื่อมของการมองเห็น สองตาในระยะยาว ในผู้ใหญ่ การขาดการหุบเข้า (adduction deficit) ถือเป็นสาเหตุหลัก 5)
ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานความสัมพันธ์ระหว่างการใช้สมาร์ทโฟนและงานระยะใกล้เป็นเวลานานกับตาเหล่ออก ชนิด convergence insufficiency
หากสงสัยว่ามีตาเหล่ออก โปรดไปพบจักษุแพทย์โดยเร็ว
หากเด็กมักจะหรี่ตาข้างเดียวบ่อยๆ ข้างนอก หรือตาเหล่ เมื่อเหนื่อย นั่นเป็นสัญญาณที่ควรไปพบจักษุแพทย์
สังเกตว่าตำแหน่งตาเปลี่ยนไปเมื่อเหนื่อยหรือหลังจากตื่นนอนหรือไม่
การแยกโรคทางกายและการมองเห็น บกพร่องเป็นสิ่งสำคัญอันดับแรก ในทารกที่มีตาเหล่ออก จำเป็นต้องตรวจทางระบบประสาท (CT/MRI)
การทดสอบ Hirschberg : ประมาณตำแหน่งตาจากตำแหน่งการสะท้อนของกระจกตา (ขอบกระจกตา = 45°, บนม่านตา = 30°, ขอบรูม่านตา = 15°)การทดสอบปิดสลับ : ในตาเหล่ แบบออกเป็นระยะ ให้ประเมินสถานการณ์ที่เกิดการเบี่ยงเบนและไม่เกิดแยกจากกันการทดสอบปิดสลับด้วยปริซึม (APCT) : การวัดเชิงปริมาณของมุมตาเหล่ สูงสุด ในตาเหล่ แบบออกเป็นระยะ มุมอาจแตกต่างกันในการวัดแต่ละครั้งเนื่องจากช่วงการรวมภาพที่กว้าง สิ่งสำคัญคือต้องตรวจจับมุมสูงสุดการเปรียบเทียบมุมตาเหล่ ระยะไกลและระยะใกล้ : จำเป็นสำหรับการจำแนกชนิดพื้นฐาน/ชนิดแยกมากเกินไป/ชนิดรวมภาพไม่พอ
ชนิด ลักษณะ จุดวินิจฉัยแยกโรค ชนิดพื้นฐาน ความแตกต่างไกล-ใกล้ ≤ 10Δ อัตราส่วน AC/A ปกติ พบบ่อยที่สุด ชนิดแยกมากเกินไป ไกล > ใกล้ 10Δ ขึ้นไป ต้องแยกจากชนิดเทียมแยกมากเกินไป ชนิดการรวมแสงไม่พอ ใกล้ > ไกล 10Δ ขึ้นไป แยกจากภาวะการรวมแสงไม่พอ อาการมักเกิดขณะทำงานระยะใกล้ ชนิดเทียมเหมือนการเบนออกมากเกิน มองดูครั้งแรกเหมือนชนิดการเบนออกมากเกิน การเปลี่ยนแปลงที่ระยะใกล้หลังปิดตาข้างเดียว/ปรับปริซึม/ใส่เลนส์ +3D
วิธีการแยกชนิดเทียมเหมือนการเบนออกมากเกิน (3 วิธี):
ปิดตาข้างเดียว 30-60 นาที (เพื่อละลายการรวมภาพ)
ทดสอบการปรับปริซึมโดยลืมตาทั้งสองข้าง 30 นาทีถึง 1 ชั่วโมง
ใส่เลนส์ +3.0D (เพื่อขจัดการรวมแสงแบบปรับเลนส์)
ถ้ามุมตาเหล่ ระยะใกล้เข้าใกล้ระยะไกล (ต่างกัน ≤10Δ) ด้วยวิธีใดวิธีหนึ่ง ให้วินิจฉัยเป็นชนิดพื้นฐาน (ชนิดเทียมเหมือนการเบนออกมากเกิน)
การตรวจการมองเห็น สองตา : ทดสอบ Worth 4 จุด, ใยแก้ว Bagolini, จุดบอดจากการกด, การตรวจความสัมพันธ์ของจอตาการตรวจการมองเห็นสามมิติ การตรวจการเคลื่อนไหวของลูกตา ตาเหล่ ชนิด A-V และการรวมแสงไม่พอ วัดตำแหน่งตา 9 ทิศทางด้วย sinoptophore
Q
ตาเหล่แบบ intermittent exotropia มีกี่ประเภท?
A
จำแนกตามความแตกต่างของระยะเป็น 3 ประเภท: แบบพื้นฐาน (ต่าง ≤10Δ), แบบ divergence excess (มองไกล > ใกล้ ≥10Δ), และแบบ convergence insufficiency (ใกล้ > ไกล ≥10Δ) สิ่งสำคัญคือต้องแยกแยะแบบ divergence excess เทียม (แบบพื้นฐานแฝง) ซึ่งมุมเหล่ใกล้เพิ่มขึ้นเมื่อปิดตาหรือใช้เลนส์ +3D
การจัดการแบบประคับประคอง
การสังเกต : หากควบคุมได้ดีและไม่มีอาการ ให้สังเกตก่อน
การปิดตาเป็นบางเวลา : ปิดตาข้างดีวันละ 3 ชั่วโมง มีประสิทธิภาพสำหรับ IXT ที่มีคะแนนควบคุมระยะไกล ≥2 ในเด็กอายุ 3–10 ปี1) ช่วยให้คะแนนควบคุมระยะไกลดีขึ้น 0.4 คะแนน (95% CI 0.1–0.7) และค่าเบี่ยงเบนระยะไกลดีขึ้น 2.1PD หลังจาก 3 เดือน1)
การรักษาทางแสง : ปริซึม Fresnel หรือแว่นตาแก้ไขเกินโดยเพิ่ม +2 ถึง +3D จากค่าสายตาภายใต้การหยุดการปรับตา เหมาะเมื่อมุมเหล่เล็กและผู้ป่วยมีอาการปวดตา หรือเห็นภาพซ้อน
การแก้ไขสายตา : การแก้ไขสายตาสั้น อาจช่วยให้ควบคุมได้ดีขึ้น
การฝึกกล้ามเนื้อตา / การฝึกการหุบตา
เงื่อนไขการฝึกกล้ามเนื้อตา : สายตาที่แก้ไขแล้วเท่ากันทั้งสองข้าง มุมเหล่ <25Δ เป็นแบบ intermittent มีการมองเห็นสามมิติ ระยะใกล้ และผู้ป่วยต้องมีความตั้งใจ อายุที่เหมาะสม 8–12 ปี
ลำดับการฝึก : กำจัดการกด → ฝึกการรวมภาพ → ฝึกการหุบตา การรักษาแบบผสมผสาน (ผ่าตัด + ฝึกกล้ามเนื้อตา/ปิดตา) มีประสิทธิภาพมากกว่าการรักษาเดี่ยว
การฝึกการหุบตา : มีประโยชน์โดยเฉพาะในแบบ convergence insufficiency การฝึกในคลินิกมีประสิทธิภาพมากกว่าการฝึกที่บ้านในเด็ก5) ผลลัพธ์ไม่สอดคล้องกันในผู้ใหญ่5)
ปริซึมฐานใน : ส่งเสริมการรวมภาพ แต่ลดกำลังสำรองการหุบตาแบบรวมภาพ จึงไม่ค่อยใช้ในการจัดการระยะยาว
วิธีการผ่าตัดหลัก
การเลื่อนกล้ามเนื้อเรกตัสด้านนอกทั้งสองข้าง (BLR) : วิธีการพื้นฐานสำหรับชนิดพื้นฐานและชนิดที่แยกมากเกินไป
การเลื่อนและตัดกล้ามเนื้อตาข้างเดียว (R&R) : เลือกใช้เมื่อมีภาวะตาขี้เกียจ ใน IXT ชนิดแยกมากเกินไป อัตราความสำเร็จเท่ากับ BLR (83.3%)2) .
การตัดกล้ามเนื้อเรกตัสด้านในทั้งสองข้าง : มีประโยชน์ในชนิดที่การหุบตาไม่เพียงพอ เมื่อค่าเบี่ยงเบนใกล้มีมาก
กรณีมุมเบี่ยงเบนมาก >50Δ : ใช้การเลื่อนกล้ามเนื้อเรกตัสด้านนอกทั้งสองข้างร่วมกับการตัดกล้ามเนื้อเรกตัสด้านใน
การผ่าตัดตาเหล่แบบ A-V
ที่มีการทำงานเกินของกล้ามเนื้อเฉียง (ชนิด V) : ผ่าตัดกล้ามเนื้อเรกตัสแนวนอนร่วมกับการลดกำลังของกล้ามเนื้อเฉียงล่าง
ที่มีการทำงานเกินของกล้ามเนื้อเฉียง (ชนิด A) : ผ่าตัดกล้ามเนื้อเรกตัสแนวนอนร่วมกับการลดกำลังของกล้ามเนื้อเฉียงบน
ที่ไม่มีการทำงานเกินของกล้ามเนื้อเฉียง : ทำวิธี Trick (การย้ายจุดเกาะของกล้ามเนื้อเรกตัสแนวนอนขึ้นหรือลง)
มุมตาเหล่ (Δ) ปริมาณการเลื่อนกล้ามเนื้อเรกตัสด้านนอกทั้งสองข้าง (มม.) การเลื่อนกล้ามเนื้อเรกตัสด้านนอก + การตัดกล้ามเนื้อเรกตัสด้านใน (มม.) 15 4.0 4.0 / 3.0 20 5.0 5.0 / 4.0 25 6.0 6.0 / 4.5 30 7.0 6.5 / 5.0 35 7.5 7.0 / 5.5 40 8.0 7.5 / 6.0 50 9.0 8.5 / 6.5
พิจารณาการผ่าตัดหากมีข้อใดข้อหนึ่งต่อไปนี้:
เพิ่มขึ้นของระยะตาเหล่ แบบออก หรือเพิ่มความถี่ของระยะที่เห็นได้ชัด
เพิ่มขึ้นของปริมาณการเบี่ยงเบน
ลดลงของความคมชัดของการมองเห็นสามมิติ
เปลี่ยนจากตาเหล่ แบบไม่คงที่เป็นแบบคงที่
อาการปวดตา หรือภาพซ้อน ที่คงอยู่
ความต้องการด้านความสวยงามหรือจิตใจ
โดยหลักการแล้ว จะพิจารณาบ่งชี้การผ่าตัดหลังจากอายุ 4 ปีขึ้นไป เพื่อให้ได้การมองเห็นสามมิติ ปกติ (60 พิลิปดาหรือน้อยกว่า) จำเป็นต้องผ่าตัดก่อนอายุ 7 ปี หรือภายใน 5 ปีนับจากเริ่มมีอาการ ในระยะตาเหล่ แบบออกไม่คงที่ ผู้ป่วย 93% สามารถมองเห็นสามมิติปกติหลังผ่าตัด ในขณะที่หลังจากแย่ลงเป็นตาเหล่ แบบออกคงที่ มีเพียง 39% เท่านั้นที่ทำได้
ในการผ่าตัดเด็ก พบการกลับเป็นซ้ำ 10-25Δ เมื่อเทียบกับทันทีหลังผ่าตัด ตำแหน่งตาที่เหมาะทันทีหลังผ่าตัดคือตาเหล่เข้า ไม่เกิน 10 PD (การแก้ไขเกินโดยเจตนา) การกลับเป็นซ้ำในผู้ใหญ่น้อยกว่าในเด็ก
ผลการผ่าตัด BLR สำหรับ IXT ชนิดตาเหล่ แบบแยกมากเกิน: ระยะไกล 38.1±8.0PD → −1.5±7.6PD, ระยะใกล้ 26.3±9.1PD → −0.9±6.2PD, ความแตกต่างระหว่างไกลและใกล้ (NDD) ดีขึ้นจาก 15.4 เป็น 0.62)
ตาเหล่เข้า แบบต่อเนื่อง (consecutive esotropia) อาจเกิดขึ้นได้สูงถึง 20%2) จำเป็นต้องอธิบายให้ผู้ป่วยเข้าใจก่อนการผ่าตัดข้อบ่งชี้ของการฝึกการมองเห็น (orthoptic training) จำกัดเฉพาะกรณีที่มีมุมตาเหล่ น้อยกว่า 25PD และมีการมองเห็นสามมิติ ในระยะใกล้
ในตาเหล่ออก แบบประสาทสัมผัส (sensory exotropia) การรักษาสาเหตุหลัก (การมองเห็น ไม่ดีในตาข้างเดียว) เป็นสิ่งสำคัญที่สุด
ในตาเหล่ออก ในทารก (infantile exotropia) จำเป็นต้องตรวจหาโรคทางระบบและความผิดปกติของระบบประสาทส่วนกลาง (CT/MRI)
ภาวะแทรกซ้อนหลังผ่าตัด: การทะลุของลูกตา (globe perforation) 0.08–5.1%, ภาวะขาดเลือดของส่วนหน้าของลูกตา (ความเสี่ยงเพิ่มขึ้นเมื่อผ่าตัดกล้ามเนื้อเรกตัส 3 มัดขึ้นไป) 1/6,000, ภาพซ้อน เรื้อรังประมาณ 1%5)
อัตราความสำเร็จโดยรวมของการผ่าตัดประมาณ 80% ในการผ่าตัดครั้งแรก และมากกว่า 95% หลังการผ่าตัดเพิ่มเติมครั้งที่สอง5)
Q
ควรผ่าตัดตาเหล่ออกแบบไม่คงที่เมื่อใด?
A
โดยหลักการแล้ว ควรทำหลังอายุ 4 ปี เพื่อให้ได้การมองเห็นสามมิติ ปกติ (60” หรือน้อยกว่า) แนะนำให้ผ่าตัดก่อนอายุ 7 ปี และภายใน 5 ปีนับจากเริ่มมีอาการ การผ่าตัดในระยะไม่คงที่ทำให้ 93% ได้การมองเห็นสามมิติ ปกติ แต่เพียง 39% หลังจากกลายเป็นคงที่ เกณฑ์บ่งชี้ ได้แก่ คะแนนการควบคุมแย่ลง การมองเห็นสามมิติ ลดลง ปวดตา และปัญหาด้านความสวยงาม
Q
ระหว่างการผ่าตัดเลื่อนกล้ามเนื้อเรกตัสด้านนอกทั้งสองข้าง กับการผ่าตัดเลื่อนและตัดสั้นตาข้างเดียว วิธีไหนดีกว่ากัน?
A
ในตาเหล่ออก แบบไม่คงที่ชนิดแยกมากเกิน มีรายงานว่าอัตราความสำเร็จของการผ่าตัดเลื่อนกล้ามเนื้อเรกตัสด้านนอกทั้งสองข้าง (BLR) และการผ่าตัดเลื่อนและตัดสั้นตาข้างเดียว (R&R) เท่ากันที่ 83.3%2) การเลือกวิธีการผ่าตัดขึ้นอยู่กับปริมาณการเบี่ยงเบน ลักษณะตำแหน่งตา และประสบการณ์ของศัลยแพทย์ ในชนิดการรวมแสงไม่พอ อาจใช้การตัดสั้นกล้ามเนื้อเรกตัสด้านในทั้งสองข้างได้ผล
กลไกการคงการมองเห็น สองตาในตาเหล่ออก แบบไม่คงที่ส่วนใหญ่เกิดจากการรวมแสงแบบฟิวชัน (fusional convergence) ในระยะใกล้ สามารถรักษาตำแหน่งตาให้ตรงได้ค่อนข้างง่าย แต่ในระยะไกล การควบคุมจะล้มเหลวและตาเหล่ออก จะปรากฏชัด
การปรับตัวทางประสาทสัมผัส (การกด) : ในกรณีที่เริ่มเป็นในวัยเด็ก ผู้ป่วยจะพัฒนาการกด (suppression) แทนที่จะเห็นภาพซ้อน เมื่อตาเบน ลานสายตาสองตา (BVF) ถูกจำกัดอยู่ที่ 20–30 องศา (แคบกว่าปกติที่ 40 องศา) แต่การมองเห็นสามมิติ เมื่อตาตรงยังคงอยู่ความสัมพันธ์กับความผิดปกติของการหักเหแสง (ทฤษฎีของดอนเดอร์ส) : ในสายตาสั้น ที่ไม่ได้รับการแก้ไข การมองเห็น ระยะใกล้ชัดเจนโดยไม่ต้องใช้การปรับตา ทำให้การหุบเข้าตามการปรับตาลดลง และมีแนวโน้มที่จะเกิดตาเหล่ แยกออกแฝงบทบาทของอัตราส่วน AC/A : การวัดอัตราส่วน AC/A (อัตราส่วนการหุบเข้าตามการปรับตาต่อการปรับตา) สามารถทำได้โดยวิธีเฮเทอโรฟอเรียและวิธีเกรเดียนต์ หากความแตกต่างระหว่างระยะใกล้-ไกลตั้งแต่ 10 พริสึมไดออปเตอร์ขึ้นไป ถือว่าอัตราส่วน AC/A สูง อัตราส่วน AC/A สูงเป็นลักษณะของชนิดเบนออกเกิน และประเมินการมีส่วนร่วมโดยการเพิ่มเลนส์ +3.0Dกลไกการดำเนินโรค : ตาเหล่ แยกออกแฝงดำเนินผ่านระยะต่างๆ: ตาเหล่ แยกออกแฝง → ตาเหล่ แยกออกเป็นบางครั้ง → ตาเหล่ แยกออกคงที่กลไกการเกิดตาเหล่ แยกออกจากประสาทสัมผัส : การมองเห็น บกพร่องในตาข้างเดียว → ไม่สามารถคงการรวมภาพได้ → เกิดการเบี่ยงเบน อายุ 4 ปีถือเป็นจุดแบ่งระหว่างตาเหล่เข้า และตาเหล่ออก (ใน PPP รายงานจุดแบ่งที่ 2 ปีด้วย: 69% ตาเหล่ออก เทียบกับ 31% ตาเหล่เข้า ) 5) กลไกการเกิดตาเหล่ แยกออกหลังผ่าตัด : หลังผ่าตัดตาเหล่ เข้า หากการมองเห็น สองตาไม่ดี การควบคุมตำแหน่งตาจะยากและเกิดตาเหล่ แยกออก ในผู้ใหญ่ การขาดการหุบเข้า (adduction deficit) ถือเป็นสาเหตุหลัก 5) ความยืดหยุ่นของระบบประสาทในตาเหล่ แยกออกที่เริ่มในวัยทารก : มีรายงานกรณีที่ฟื้นการมองเห็นสามมิติ (55 พิลิปดา) แม้หลังผ่าตัดในวัยผู้ใหญ่ 3) ซึ่งบ่งชี้ถึงการคงอยู่ของความยืดหยุ่นทางการมองเห็น ที่เหลืออยู่
ผลระยะยาวของการปิดตาบางส่วน
ในการทดลองแบบสุ่มมีกลุ่มควบคุม PED IG โดย Hatt และคณะ (2023) กลุ่มปิดตาบางส่วน (3 ชั่วโมง/วัน) มีคะแนนควบคุมระยะไกลดีขึ้นอย่างมีนัยสำคัญ 0.4 คะแนนที่ 3 เดือนเมื่อเทียบกับกลุ่มสังเกต (95% CI 0.1-0.7) 1) ความแตกต่างที่มีนัยสำคัญ 0.3 คะแนนคงอยู่ที่ 6 เดือน (95% CI 0.02-0.6) แต่การตรวจสอบผลระยะยาวยังคงเป็นความท้าทาย
การขยายข้อบ่งชี้ของการผ่าตัด R&R ในตาเหล่ แยกออกเป็นบางครั้งชนิดเบนออกเกิน
Han และคณะ (2023) แสดงให้เห็นถึงความเป็นไปได้ในการขยายข้อบ่งชี้ของการผ่าตัด R&R ในตาเหล่ แยกออกเป็นบางครั้งชนิดเบนออกเกิน 2) R&R ได้รับการยืนยันว่ามีอัตราความสำเร็จเทียบเท่า (83.3%) แม้ในชนิดเบนออกเกินซึ่งมาตรฐานเดิมคือ BLR
การผ่าตัดและความยืดหยุ่นของระบบประสาทในตาเหล่ แยกออกที่เริ่มในวัยทารกในผู้ใหญ่
Littlewood และคณะ (2021) รายงานผู้ป่วยผู้ใหญ่ที่มีตาเหล่ แยกออกเริ่มในวัยทารกซึ่งได้รับการผ่าตัดสี่ครั้งในช่วง 15 ปี และฟื้นการมองเห็น สองตาเดี่ยว (BSV) และการมองเห็นสามมิติ (55 พิลิปดา) หลังผ่าตัด 3) สิ่งนี้ชี้ให้เห็นถึงศักยภาพในการใช้ประโยชน์จากความยืดหยุ่นของระบบประสาทที่เหลืออยู่ในการผ่าตัดตาเหล่ แยกออกที่เริ่มในวัยทารกในผู้ใหญ่
รายงานผู้ป่วยสายตาสั้น สูงชั่วคราวหลังผ่าตัด
Yoshimura และคณะ (2022) รายงานผู้ป่วยเด็กหญิงอายุ 6 ปีที่ได้รับการผ่าตัดตาเหล่ แบบออก (เลื่อนกล้ามเนื้อเรคตัส外侧 6.0 มม. + ตัดกล้ามเนื้อเรคตัส内侧 6.5 มม.) และเกิดสายตาสั้น สูงชั่วคราวจาก +0.25D เป็น −9.00D ในตาที่ผ่าตัด 4) การตรวจ AS-OCT ยืนยันความผิดปกติของส่วนหน้าของตา (ความลึกของช่องหน้าม่านตา 1.955 มม. เทียบกับ 3.007 มม. ในตาอีกข้าง, ความหนาของเลนส์แก้วตา 4.216 มม. เทียบกับ 3.528 มม.) หายเองได้ภายใน 8 สัปดาห์ กลไกที่สันนิษฐาน: ภาวะขาดเลือดของส่วนหน้า → การหลุดของซิลิอารีบอดี → การคลายตัวของ Zinn zonule → การเปลี่ยนรูปของเลนส์แก้วตา
พารามิเตอร์ ตาที่ผ่าตัด ตาอีกข้าง ค่าสายตา (หลังผ่าตัด) −9.00D +0.25D ความลึกของช่องหน้าม่านตา 1.955 มม. 3.007 มม. ความหนาของเลนส์แก้วตา 4.216 มม. 3.528 มม.
การใช้ไหมเย็บปรับได้และโบทูลินัมทอกซิน
การเย็บแบบปรับได้ (adjustable sutures) มีประโยชน์ในกรณีผ่าตัดซ้ำในผู้ใหญ่และกรณีที่คาดเดาได้ยาก 5) การฉีดโบทูลินัมทอกซิน สามารถใช้ในกรณีที่เริ่มมีอาการใหม่ เสริมมุมขนาดใหญ่ สิ่งตกค้างหลังผ่าตัด และกรณีมุมเล็ก 5) และกำลังได้รับความสนใจในฐานะทางเลือกหนึ่ง
Hatt SR, Kraker RT, Leske DA, et al. Improved control of intermittent exotropia with part-time patching. J AAPOS. 2023;27(3):160-163.
Han M, Shen T, Wang X, et al. Surgical outcomes of bilateral lateral rectus recession versus unilateral recession and resection for the divergence excess type of intermittent exotropia. Indian J Ophthalmol. 2023;71(11):3558-3562.
Littlewood RA, Rhodes M, Burke J. A post-surgical stereovision surprise in an adult with an exotropia since infancy previously managed, at two years with surgery. Br Ir Orthopt J. 2021;17(1):97-103.
Yoshimura A, Miyata M, Muraoka Y, et al. Unilateral transient high myopization after pediatric strabismus surgery. Am J Ophthalmol Case Rep. 2022;25:101421.
American Academy of Ophthalmology Pediatric Ophthalmology/Strabismus Panel. Adult Strabismus Preferred Practice Pattern®. San Francisco, CA: American Academy of Ophthalmology; 2023.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต