중추성 (1차 신경원)
경로: 시상하부에서 Budge 중추(C8-T2)까지
대표적 원인: 뇌간 경색(Wallenberg 증후군), 뇌간 종양, 다발성 경화증
동반 소견: 시상하부 병변 → 반대측 편마비 및 감각 저하; 교뇌 병변 → 외전 신경 마비; 연수 병변 → Wallenberg 증후군(병변측 안면 감각 이상, 반대측 온통각 저하, lateropulsion, skew deviation)

호르너 증후군은 안교감신경계의 장애로 인해 안소견 및 전신 소견에 다양한 증상을 나타내는 증후군입니다. 축동, 안검하수, 발한 감소를 3대 주징으로 하며, 장애는 중추성, 절전성, 절후성 어느 부위에서도 발생할 수 있습니다.
질환명은 Claude Bernard(1852년)와 Johann Friedrich Horner(1869년) 두 사람의 이름을 따서 명명되었습니다. 현재는 Bernard-Horner 증후군이라고도 불립니다. 안교감신경의 경로는 시상하부에서 3개의 뉴런을 거쳐 동공산대근에 이르는 긴 경로이며, 장애 부위에 따라 원인 질환과 응급도가 크게 다릅니다.
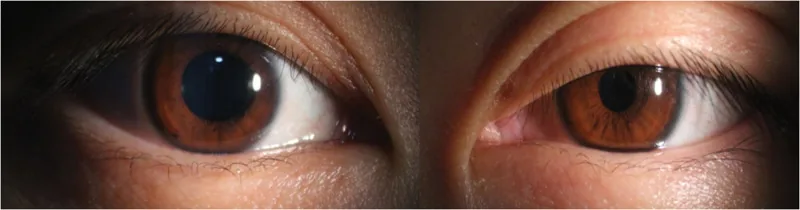
축동은 중등도이며, 어두운 곳에서는 건안과의 동공 부등이 가장 현저해집니다. 대광 반사는 정상으로 유지되는 점이 Adie 동공이나 동안신경마비와의 중요한 감별점입니다. 위눈꺼풀의 뮐러근이 탈신경되어 약 2mm의 경도 안검하수가 발생하고, 아래눈꺼풀의 뮐러근 장애로 아래눈꺼풀이 경도 상승(upside-down ptosis)합니다. 이들이 합쳐져 눈꺼풀틈새 협소와 외관상의 안구 함몰을 초래합니다.
| 병변 부위 | 발한 감소 범위 |
|---|---|
| 중추성 (1차 신경원) | 전신 반측 |
| 절전성 (2차 신경원) | 안면 반측 |
| 절후성 (3차 신경원) | 전두 내측과 코끝 (정상일 수도 있음) |
선천적이거나 생후 1년 이내에 발병한 경우 홍채 색소 저형성(홍채 이색증)을 동반합니다. 원인으로는 겸자 분만 등의 출생 시 경부 외상이 있지만, 원인 불명인 경우도 많습니다.
안교감신경은 3개의 신경원 연쇄로 구성되어 있으며, 장애 부위에 따라 원인 질환이 다릅니다.
중추성 (1차 신경원)
경로: 시상하부에서 Budge 중추(C8-T2)까지
대표적 원인: 뇌간 경색(Wallenberg 증후군), 뇌간 종양, 다발성 경화증
동반 소견: 시상하부 병변 → 반대측 편마비 및 감각 저하; 교뇌 병변 → 외전 신경 마비; 연수 병변 → Wallenberg 증후군(병변측 안면 감각 이상, 반대측 온통각 저하, lateropulsion, skew deviation)
절전성(2차 뉴런)
경로: Budge 중추에서 성상 신경절(상경 신경절)까지
대표적 원인: Pancoast 종양(폐첨부 종양), 상완 신경총 마비, 쇄골하 동맥류, 경부 수술 후
특징: 경로가 폐첨부와 종격동을 통과하므로 폐암 및 종격동 종양을 우선 배제해야 함
절후성(3차 뉴런)
경로: 성상 신경절에서 동공 산대근까지
대표적 원인: 내경동맥 박리, 갑상선 수술 후, 경동맥 내막 절제술 후, 외상성 내경동맥 박리
특징: 급성 발병과 함께 경부 통증 또는 두통이 있으면 박리를 강력히 시사하는 응급 질환
GCA는 50세 이상에서 발생하는 중대형 혈관의 육아종성 혈관염으로, 호르너 증후군을 동반할 수 있다고 보고되었습니다1). GCA 환자를 대상으로 한 증례 시리즈 분석에서 53명 중 2명(약 4%)에서 호르너 증후군이 관찰되었습니다1).
증례 보고에서 67세 남성이 우측 활차신경 마비와 좌측 호르너 증후군을 보였고, ESR 70mm/hr, CRP 10mg/L 상승이 있었습니다. 프레드니손 60mg 시작 후 복시는 사라졌지만 호르너 증후군은 지속되었습니다1). 또 다른 71세 남성은 양측 두통, 턱 통증, 좌측 호르너 증후군, skew deviation을 보였고, ESR 68mm/hr, CRP 46mg/L였습니다. 프레드니손 60mg 시작 3일 후 호르너 증후군을 포함한 모든 증상이 소실되었습니다1). 두 증례 모두 측두동맥 생검으로 GCA가 확진되었고, MRI/MRA에서는 이상이 발견되지 않았습니다1).
1% 아프라클로니딘 염산염(아이오피딘®)을 양안에 점안합니다(보험 적용 외 사용).
5% 코카인 점안으로 노르에피네프린 재흡수를 억제하여 산동 여부를 판정합니다. 정상안에서는 90-120분 후에 산동(++)이 나타나지만, 호르너안에서는 산동이 불량합니다.
| 점안약 | 판정 시간 | 정상 | 중추성 | 절전성 | 절후성 |
|---|---|---|---|---|---|
| 5% 코카인 | 90~120분 | ++ | + | − | − |
| 5% 티라민 | 45분 | + | + | + | − |
| 1.25% 아드레날린 | 60분 | − | − | + | ++ |
티라민은 신경 말단에서 노르에피네프린을 방출하게 합니다. 신경절전 병변에서는 신경 말단에 노르에피네프린이 남아 있어 산동이 일어납니다. 신경절후 병변에서는 남아 있지 않아 산동이 일어나지 않습니다.
히드록시암페타민(1%) 점안액으로도 신경절전과 신경절후의 감별이 가능하며, 신경절전에서는 산동(+), 신경절후에서는 산동(−)을 보입니다2).
병변 부위에 따라 영상 검사를 시행합니다. 각 병변 부위에 해당하는 영상 검사가 필요하지만, 폐암·종격동 종양을 배제하기 위해 흉부 영상 검사를 우선합니다.
50세 이상의 새로운 증례에서는 ESR과 CRP를 측정합니다 1). GCA가 의심되는 경우 측두동맥 생검을 시행합니다 1).
원발 질환의 치료가 최우선입니다. 전신적으로 다른 소견이 없고 양성으로 판단되면 경과 관찰합니다.
원발 질환이 치료되면 손상 부위와 원인에 따라 회복 가능성이 다릅니다. 의인성(수술 후) 및 특발성은 양성 경과를 보이는 경우가 많습니다. 경동맥 박리는 응급 치료로 증상이 호전될 수 있습니다. 종양성 원인은 종양 자체의 예후에 달려 있습니다. GCA 사례에서는 프레드니손으로 증상이 호전되었다는 보고가 있지만, 호너 증후군이 잔존하는 경우도 있습니다.
이 경로가 길기 때문에 뇌간에서 폐첨부, 경부까지 다양한 원인이 관여할 수 있습니다.
위눈꺼풀의 뮐러근 (약 2mm의 눈꺼풀 올림에 관여)과 아래눈꺼풀의 뮐러근이 교감신경 지배를 받습니다. 신경 제거로 인해 위눈꺼풀처짐 (약 2mm)과 아래눈꺼풀 올림 (거꾸로 처짐)이 발생하여 눈꺼풀틈새 협소와 외관상 안구 함몰을 초래합니다.
절후성 병변에서는 신경 말단에서 노르에피네프린 방출이 중단됩니다. 이로 인해 동공산대근의 α1 수용체가 보상적으로 증가(상향 조절)됩니다. 미약한 α1 작용(아프라클로니딘의 α1 작용)만으로도 산동이 일어나므로 약리학적 진단의 원리가 됩니다. 이 과민성 획득에는 최소 3일 이상이 필요합니다.
GCA의 혈관염이 척추동맥 관통지에 파급되어 뇌간으로의 혈류가 감소하고 1차 뉴런 손상을 초래하는 것으로 추정됩니다 1). 또는 내경동맥 혈관벽의 육아종성 염증이 교감신경총을 직접 손상시켜 절후성 장애를 일으키는 경우도 있습니다 1). 문헌 검토에서는 중추성 및 절후성 모두 보고되었으며, 손상 부위는 증례에 따라 다릅니다 1).
GCA에 동반된 호르너 증후군의 보고 사례는 문헌상 10예 미만으로 드물며, 발병 기전의 세부 사항은 아직 밝혀지지 않았습니다1). 기존 보고된 8예 중 프레드니손 60mg/일(약 1mg/kg/일)로 모든 예에서 전신 증상이 호전되었습니다. 호르너 증후군의 회복은 증례에 따라 달라, 치료 시작 3일 후 완전히 소실된 예와 잔존한 예가 있습니다1). 중추성 장애(1차 뉴런)는 뇌간 허혈에 의한 가능성이 높으며, 활차 신경 마비나 skew deviation을 동반하는 경우가 많습니다1). MRI/MRA에서 이상을 검출할 수 없는 증례가 많아, 임상 소견과 염증 표지자에 의한 진단이 중요시되고 있습니다1).
Sverdlichenko I, Lam C, Donaldson L, Margolin E. Horner Syndrome in Giant Cell Arteritis: Case Series and Review of the Literature. J Neuroophthalmol.
Martin TJ. Horner syndrome: a clinical review. ACS Chem Neurosci. 2018;9:177-186.