
ม่านตาขยายจากบาดเจ็บ (การฉีกขาดของกล้ามเนื้อหูรูดม่านตา)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. ภาวะม่านตาขยายจากบาดเจ็บ (การฉีกขาดของกล้ามเนื้อหูรูดม่านตา) คืออะไร?
หัวข้อที่มีชื่อว่า “1. ภาวะม่านตาขยายจากบาดเจ็บ (การฉีกขาดของกล้ามเนื้อหูรูดม่านตา) คืออะไร?”ภาวะม่านตาขยายจากบาดเจ็บคือภาวะทางพยาธิวิทยาที่กล้ามเนื้อหูรูดม่านตาฉีกขาดเนื่องจากแรงกระแทกทื่อจากภายนอก ทำให้เกิดม่านตาขยาย
กล้ามเนื้อหูรูดม่านตาเป็นกล้ามเนื้อเรียบที่วิ่งเป็นวงกลมตามขอบม่านตา ทำหน้าที่หดม่านตาภายใต้การควบคุมของระบบประสาทพาราซิมพาเทติก ในการบาดเจ็บแบบทื่อ กล้ามเนื้อนี้จะฉีกขาดทางกายภาพ ทำให้ม่านตาขยาย ขึ้นอยู่กับความรุนแรงของการบาดเจ็บ ภาวะนี้มีตั้งแต่ความผิดปกติชั่วคราวไปจนถึงการฉีกขาดถาวร
มีสเปกตรัมของภาวะทางพยาธิวิทยาของม่านตาและรูม่านตาจากการบาดเจ็บแบบทื่อ ในระดับที่เบาที่สุด จะเกิดเพียงม่านตาอักเสบจากบาดเจ็บ (การทำลายด่านกั้นเลือด-อารมณ์ขันน้ำเนื่องจากความเสียหายของเนื้อเยื่อระดับจุลภาคและการเคลื่อนย้ายของเซลล์อักเสบเข้าสู่ช่องหน้าม่านตา) เมื่อกล้ามเนื้อหูรูดม่านตาได้รับบาดเจ็บ จะเกิดม่านตาขยายจากบาดเจ็บ (ม่านตาขยายในระดับต่างๆ) ในกรณีที่รุนแรงขึ้น จะเกิดม่านตาหลุด (การฉีกขาดของรากม่านตาทำให้ม่านตาเบี่ยงเบน) และในกรณีที่รุนแรงที่สุด จะเกิดมุมปิดและการแยกตัวของซิลิอารีบอดี ภาวะม่านตาขยายจากบาดเจ็บอยู่ตรงกลางของสเปกตรัมนี้ และมักเกิดร่วมกับความผิดปกติของม่านตาอื่นๆ
เกิดขึ้นเป็นภาวะแทรกซ้อนของการบาดเจ็บตาทื่อ (การบาดเจ็บจากลูกบอล หมัด อุบัติเหตุทางรถยนต์ การตก ฯลฯ) แต่ไม่มีข้อมูลทางระบาดวิทยาโดยละเอียดเกี่ยวกับความถี่ของการเกิด การบาดเจ็บจากการกีฬา (เบสบอล เทนนิส ฟุตบอล ฯลฯ) อุบัติเหตุจากการทำงาน และการตกในชีวิตประจำวันเป็นกลไกการบาดเจ็บที่พบบ่อย
กรณีส่วนใหญ่ฟื้นตัวได้เองภายในไม่กี่ชั่วโมงถึงอย่างช้าที่สุดไม่กี่สัปดาห์ อย่างไรก็ตาม หากการบาดเจ็บรุนแรง ม่านตาขยายอาจคงอยู่ ไม่มีการรักษาโดยตรงต่อภาวะม่านตาขยายจากบาดเจ็บเอง สำหรับม่านตาขยายที่เหลืออยู่ ให้พิจารณาการรักษาตามอาการ (แว่นอ่านหนังสือ แว่นกันแสง คอนแทคเลนส์ที่มีม่านตา) หรือการผ่าตัดสร้างรูม่านตา
2. อาการหลักและอาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและอาการแสดงทางคลินิก”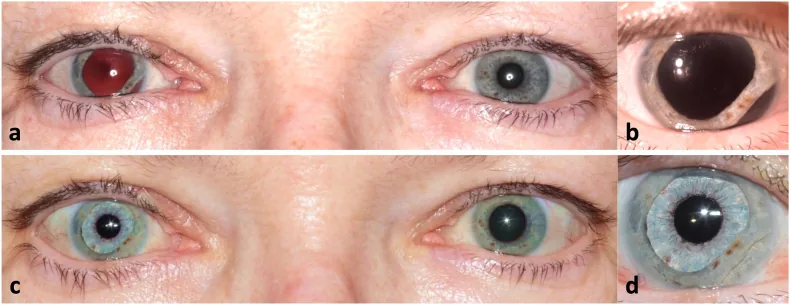
อาการที่ผู้ป่วยรู้สึก
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึก”ในภาวะม่านตาขยายจากอุบัติเหตุ อาการหลักที่ผู้ป่วยรู้สึกคือ การมองเห็นระยะใกล้ลดลงเนื่องจากความผิดปกติของการปรับตา และอาการกลัวแสง
ในภาวะม่านตาขยาย แสงจำนวนมากจะเข้าสู่ตาผ่านรูม่านตา ทำให้รู้สึกแสบตา (กลัวแสง) นอกจากนี้ เนื่องจากความเสียหายของกล้ามเนื้อซิลิอารีหรือความผิดปกติของการปรับตา ทำให้โฟกัสวัตถุใกล้ได้ยาก (ความผิดปกติของการปรับตา) ผู้ป่วยจะรู้สึกว่าการมองเห็นระยะใกล้ลดลง
ขึ้นอยู่กับความรุนแรงของการบาดเจ็บ อาจเกิดภาวะแทรกซ้อน เช่น เลือดออกในช่องหน้าตา (เลือดออกในช่องหน้าตาจากอุบัติเหตุ), ม่านตาอักเสบจากอุบัติเหตุ, ม่านตาฉีกขาด, มุมของช่องหน้าตาถอยร่น, เลนส์แก้วตาเคลื่อนบางส่วนหรือทั้งหมด ภาวะแทรกซ้อนเหล่านี้เป็นอุปสรรคเพิ่มเติมต่อการทำงานของการมองเห็น
อาการแสดงที่ตรวจพบ
หัวข้อที่มีชื่อว่า “อาการแสดงที่ตรวจพบ”ในการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด จะสังเกตเห็น ขอบรูม่านตาไม่เรียบเป็นรอยหยัก เนื่องจากการฉีกขาดของกล้ามเนื้อหูรูดม่านตา รูม่านตาที่ขยายจะไม่เป็นวงกลม แต่มีรูปร่างไม่สม่ำเสมอตามตำแหน่งที่ฉีกขาด ซึ่งเป็นลักษณะเฉพาะ
ทั้งรีเฟล็กซ์แสงและรีเฟล็กซ์การปรับตาจะลดลงหรือหายไป เนื่องจากกล้ามเนื้อหูรูดถูกฉีกขาดทางกายภาพ การกระตุ้นให้หดตัวผ่านระบบประสาทพาราซิมพาเทติกจึงไม่ทำให้รูม่านตาหดตัวเพียงพอ
| อาการแสดง | ลักษณะ |
|---|---|
| ขนาดรูม่านตา | ขยาย (มักไม่สม่ำเสมอและไม่เป็นวงกลม) |
| รีเฟล็กซ์แสง | ลดลงถึงหายไป |
| รีเฟล็กซ์การปรับตาใกล้ | ลดลงถึงหายไป |
| ขอบม่านตา | ไม่สม่ำเสมอแบบรอยบาก (ตำแหน่งที่กล้ามเนื้อหูรูดฉีกขาด) |
| การตอบสนองต่อยาหยดพิโลคาร์พีน 1% | ไม่ตอบสนองหรือตอบสนองลดลง |
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”ประเภทของการบาดเจ็บแบบทื่อ
หัวข้อที่มีชื่อว่า “ประเภทของการบาดเจ็บแบบทื่อ”ม่านตาขยายจากบาดแผลเกิดขึ้นจากการกระแทกโดยตรงของแรงทื่อต่อลูกตา สาเหตุทั่วไปได้แก่:
- การบาดเจ็บจากการกีฬา: การกระแทกโดยตรงจากวัตถุความเร็วสูง เช่น ลูกเบสบอล เทนนิส กอล์ฟ ฟุตบอล
- ความรุนแรงระหว่างบุคคล: การชกต่อยที่ใบหน้าหรือตา
- อุบัติเหตุจราจร: การชนกับถุงลมนิรภัยหรือโครงสร้างภายในรถ
- การหกล้ม: ใบหน้ากระแทกพื้น
- อุบัติเหตุจากการทำงาน: การชนกับเครื่องมือหรือเครื่องจักร
การบาดเจ็บร่วม
หัวข้อที่มีชื่อว่า “การบาดเจ็บร่วม”ในการบาดเจ็บแบบทื่อ มักมีโครงสร้างภายในลูกตาหลายส่วนได้รับความเสียหายพร้อมกับการบาดเจ็บของกล้ามเนื้อหูรูดม่านตา การบาดเจ็บที่พบบ่อยร่วม ได้แก่ เลือดออกในช่องหน้าลูกตา ม่านตาอักเสบจากการบาดเจ็บ ม่านตาฉีกขาด มุมลูกตาถอยร่น และการบาดเจ็บของเลนส์แก้วตา (เลนส์เคลื่อนบางส่วน ต้อกระจกจากการบาดเจ็บ) จำเป็นต้องตรวจสอบการมีอยู่ของการบาดเจ็บเหล่านี้อย่างเป็นระบบ
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”ขั้นตอนการตรวจ
หัวข้อที่มีชื่อว่า “ขั้นตอนการตรวจ”การวินิจฉัยม่านตาขยายจากการบาดเจ็บทำได้โดยการผสมผสาน: การซักประวัติ การตรวจวัดสายตา การตรวจม่านตา และการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด
สิ่งที่สำคัญที่สุดที่ต้องตรวจสอบคือ การมีหรือไม่มีหนังตาตกและความผิดปกติของการเคลื่อนไหวลูกตา สิ่งนี้เกี่ยวข้องโดยตรงกับการแยกความแตกต่างจากม่านตาขยายที่เกิดจากอัมพาตของเส้นประสาทกล้ามเนื้อตาที่มาพร้อมกับการบาดเจ็บที่ศีรษะ ดังนั้นจึงต้องประเมินในการตรวจครั้งแรก
ขั้นตอนการตรวจมาตรฐานมีดังนี้:
- การวัดขนาดเส้นผ่านศูนย์กลางม่านตาด้วยตาเปล่า: เปรียบเทียบเส้นผ่านศูนย์กลางม่านตาระหว่างสองข้าง ตรวจสอบความผิดปกติของรูปร่าง
- การตรวจรีเฟล็กซ์แสงและรีเฟล็กซ์การปรับตาใกล้ด้วยไฟฉาย: ในม่านตาขยายจากการบาดเจ็บ ทั้งสองอย่างจะลดลงหรือหายไป
- การทดสอบไฟฉายแกว่ง (Swinging flashlight test): เพื่อตรวจสอบการมีอยู่ของความบกพร่องของทางนำเข้าสู่ม่านตาแบบสัมพัทธ์ (RAPD)
- การหยด pilocarpine hydrochloride 1% (1% Sanpilo®): หากม่านตาไม่หดตัวหรือปฏิกิริยาลดลงหลังหยด สามารถยืนยันการบาดเจ็บของกล้ามเนื้อหูรูดได้ ในกล้ามเนื้อหูรูดปกติ ม่านตาจะหดตัวเพื่อตอบสนองต่อยาที่มีฤทธิ์ cholinergic
- การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด: เพื่อตรวจสอบรอยหยักที่ขอบม่านตา เลือดออกในช่องหน้าลูกตา ม่านตาอักเสบ ม่านตาฉีกขาด และภาวะแทรกซ้อนอื่นๆ
การมีหนังตาตกและความผิดปกติของการเคลื่อนไหวลูกตาเป็นกุญแจสำคัญในการแยกความแตกต่าง ในอัมพาตของเส้นประสาทกล้ามเนื้อตา ม่านตาขยายจะมาพร้อมกับหนังตาตก (เปลือกตาบนตก) และความผิดปกติของการเคลื่อนไหวลูกตา (ข้อจำกัดในการหุบตา เงยหน้า และก้มตา) ในม่านตาขยายจากการบาดเจ็บ โดยหลักการแล้วจะไม่มีหนังตาตกหรือความผิดปกติของการเคลื่อนไหวลูกตา หากมีการบาดเจ็บที่ศีรษะร่วมด้วย ให้ความสำคัญกับการประเมินทางจักษุประสาทวิทยา
ในม่านตาขยายจากบาดเจ็บ กล้ามเนื้อหูรูดม่านตาฉีกขาดทางกายภาพ ดังนั้นแม้จะกระตุ้นระบบประสาทพาราซิมพาเทติกด้วยยาโคลิเนอร์จิก (พิโลคาร์พีน) กล้ามเนื้อหูรูดก็ไม่สามารถหดตัวได้ ในทางตรงกันข้าม ในม่านตา Adie โครงสร้างของกล้ามเนื้อหูรูดยังคงอยู่ และแม้ใช้พิโลคาร์พีนความเข้มข้นต่ำ (0.1%) รูม่านตาก็หดตัวเป็นปฏิกิริยาที่ไวเกิน (โคลิเนอร์จิกไวเกิน) ความแตกต่างนี้ช่วยในการวินิจฉัยแยกโรค
การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”| โรค | จุดที่ใช้แยก |
|---|---|
| อัมพาตเส้นประสาทกล้ามเนื้อตา | ร่วมกับหนังตาตกและการเคลื่อนไหวตาผิดปกติ (จำกัดการหุบตา เงยหน้า และก้มหน้า) ประวัติการบาดเจ็บศีรษะหรือโรคหลอดเลือดสมองเป็นสิ่งสำคัญที่ต้องตรวจสอบ |
| ม่านตา Adie | ปฏิกิริยาต่อแสงช้า (tonic pupil) แสดงม่านตาหดจากโคลิเนอร์จิกไวเกินด้วยพิโลคาร์พีน 0.1% ไม่มีประวัติบาดเจ็บ |
| ม่านตาขยายจากยา | ประวัติการใช้หรือสัมผัสยาขยายม่านตา (อะโทรพีน ไซโคลเพนโทเลต ฟีนิลเอฟริน ฯลฯ) ชัดเจน |
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”การรักษาม่านตาขยายจากบาดเจ็บโดยตรง
หัวข้อที่มีชื่อว่า “การรักษาม่านตาขยายจากบาดเจ็บโดยตรง”ไม่มีการรักษาที่ได้ผลโดยตรงสำหรับม่านตาขยายจากบาดเจ็บ เนื่องจากเป็นความเสียหายทางโครงสร้างที่กล้ามเนื้อหูรูดฉีกขาดทางกายภาพ จึงยากที่จะฟื้นฟูด้วยการรักษาด้วยยา
หลักการพื้นฐานของการรักษามีสองข้อดังต่อไปนี้
- การบรรเทาอาการโดยการรักษาตามอาการ
- การรักษาภาวะแทรกซ้อน
การรักษาตามอาการ
หัวข้อที่มีชื่อว่า “การรักษาตามอาการ”การรักษาตามอาการจะดำเนินการสำหรับอาการหลักสองอย่าง ได้แก่ การมองเห็นระยะใกล้ลดลงจากความผิดปกติของการปรับตา และอาการกลัวแสง
การจัดการกับการมองเห็นระยะใกล้ลดลง: จ่ายแว่นสายตาสำหรับอ่านหนังสือเพื่อชดเชยการทำงานของการปรับตาที่ลดลง กำลังของเลนส์ปรับตามระดับความผิดปกติของการปรับตา
การจัดการกับอาการกลัวแสง: ใช้แว่นตากันแสงเพื่อจำกัดแสงที่เข้ามามากเกินไป นอกจากนี้ การใส่คอนแทคเลนส์สีสามารถช่วยลดขนาดรูเปิดของรูม่านตาเทียม ช่วยลดอาการกลัวแสงและปรับปรุงรูปลักษณ์
การรักษาภาวะแทรกซ้อน
หัวข้อที่มีชื่อว่า “การรักษาภาวะแทรกซ้อน”หากพบภาวะแทรกซ้อน ให้ทำการรักษาสำหรับแต่ละภาวะ
ม่านตาอักเสบจากอุบัติเหตุ: ใช้ยาหยอดตาสเตียรอยด์ (Flumetholone 0.1-1%) และยาหยอดตาขยายม่านตา (Atropine 0.5-1% เพื่อทำให้การปรับตาเป็นอัมพาตด้วย) ปรับความถี่ในการหยอดตามระดับการอักเสบ
เลือดออกในช่องหน้าตา: การรักษาพื้นฐานคือการพักผ่อนและการจัดท่า (ดูหัวข้อเลือดออกในช่องหน้าตาจากอุบัติเหตุ)
เลนส์แก้วตาเคลื่อนบางส่วนหรือต้อกระจกจากอุบัติเหตุ: เลือกการสังเกตหรือการผ่าตัดตามความรุนแรง
ทางเลือกการผ่าตัดสำหรับม่านตาขยายที่คงอยู่
หัวข้อที่มีชื่อว่า “ทางเลือกการผ่าตัดสำหรับม่านตาขยายที่คงอยู่”หากม่านตาขยายถาวรและทำให้เกิดอาการกลัวแสงรุนแรงและการมองเห็นบกพร่อง ให้พิจารณาการผ่าตัดสร้างรูม่านตา (pupilloplasty)
การทำศัลยกรรมขยายรูม่านตา (pupilloplasty): การทำให้รูม่านตาเล็กลงโดยการเย็บม่านตาภายในลูกตาโดยใช้เทคนิคต่างๆ เช่น วิธีปมเลื่อน Siepser (Siepser slip-knot), วิธีเย็บครั้งเดียวสี่ห่วง (single-pass four-throw SFT) หรือวิธีเย็บกระเป๋าม่านตา (iris cerclage) ใช้ไหมโพลีโพรพิลีน 10-0 เย็บประมาณ 8 จุด ห่างจากขอบรูม่านตาประมาณ 0.5 มม. เข้าด้านใน โดยมีเป้าหมายให้เส้นผ่านศูนย์กลางรูม่านตาอยู่ที่ประมาณ 3.5–4.5 มม.[³] มีรายงานว่าวิธี Siepser slip-knot ช่วยให้การมองเห็นดีขึ้นอย่างเห็นได้ชัดที่สุดในกรณีม่านตาขยายจากอุบัติเหตุ[⁴] และการศึกษาเปรียบเทียบแสดงให้เห็นว่าวิธี SFT ให้ผลลัพธ์ทางกายวิภาคและการมองเห็นที่เทียบเท่ากับวิธีการผูกปมหลายปมแบบดั้งเดิม แต่ใช้เวลาน้อยกว่า (ประมาณ 22 นาที เทียบกับ 30 นาที)[⁵] เมื่อเร็วๆ นี้ มีรายงานวิธีการทำม่านตาแบบใหม่ที่รวมการเย็บรูปตัวยูกับปมเลื่อน Siepser[⁶] การลดความเสียหายต่อเยื่อบุผนังกระจกตาเป็นความท้าทายทางเทคนิคร่วมกัน
เลนส์แก้วตาเทียมที่มีม่านตา (IOL): แม้ว่าจะมีการใช้สะสมในต่างประเทศ แต่ปัจจุบันยังไม่ได้รับการอนุมัติในประเทศ ในกรณีม่านตาขยายจากอุบัติเหตุรุนแรงร่วมกับต้อกระจกจากอุบัติเหตุ คาดว่าจะเป็นทางเลือกในการรักษาในอนาคต
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”กลศาสตร์ภายในลูกตาจากแรงทื่อ
หัวข้อที่มีชื่อว่า “กลศาสตร์ภายในลูกตาจากแรงทื่อ”เมื่อมีแรงทื่อมากระทำต่อลูกตา จะเกิดเหตุการณ์ทางกลต่อเนื่องดังนี้:
เมื่อมีแรงมากระทำต่อลูกตา ความดันในช่องหน้าลูกตาจะเพิ่มขึ้นอย่างรวดเร็ว ทำให้ขอบกระจกตายืดออก และอารมณ์ขันที่เป็นน้ำเคลื่อนตัวอย่างรวดเร็วไปทางด้านหลังและมุมตา การเคลื่อนตัวอย่างรวดเร็วของอารมณ์ขันที่เป็นน้ำนี้ ร่วมกับแรงยืดและแรงดึงโดยตรงต่อม่านตาและซิลิอารีบอดี ทำให้กล้ามเนื้อหูรูดรูม่านตาฉีกขาด
ในการบาดเจ็บจากลูกบอล ผนังลูกตาจะเสียรูป ทำให้เกิดแรงรวมต่อม่านตาและซิลิอารีบอดีที่ติดอยู่ด้านใน ซึ่งรวมถึงแรงยืดและแรงที่ดึงออกจากผนังลูกตา ความเครียดเชิงกลนี้ทำให้เกิดความเสียหายของเนื้อเยื่อระดับเล็ก การทำลายกำแพงกั้นเลือด-อารมณ์ขัน และการเคลื่อนย้ายเซลล์อักเสบเข้าสู่ช่องหน้าลูกตา (ม่านตาอักเสบจากอุบัติเหตุ) ในเวลาเดียวกัน กล้ามเนื้อหูรูดรูม่านตาได้รับความเสียหาย ส่งผลให้รูม่านตาขยายในระดับต่างๆ กัน (ม่านตาขยายจากอุบัติเหตุ)
สมมติฐานทางพยาธิสรีรวิทยาล่าสุด นอกเหนือจากแบบจำลองดั้งเดิม (ทฤษฎีคลาสสิกของ Duke-Elder) เกี่ยวกับการกดในแนวหน้า-หลังและการขยายเส้นศูนย์สูตร เสนอว่าการไหลของของเหลวอย่างฉับพลันในช่องหน้าลูกตาอันเนื่องมาจากการเสียรูปของกระจกตา เมื่อผ่านขอบรูม่านตาไปทางด้านหลัง จะสร้างแรงยืดในแนวนอนที่ทำให้กล้ามเนื้อหูรูดรูม่านตาฉีกขาด[¹]
สเปกตรัมของความเสียหายของเนื้อเยื่อ
หัวข้อที่มีชื่อว่า “สเปกตรัมของความเสียหายของเนื้อเยื่อ”ความผิดปกติของม่านตาและรูม่านตาจากอุบัติเหตุเป็นสเปกตรัมต่อเนื่องตามความรุนแรงของการบาดเจ็บ
- เล็กน้อย: มีเพียงม่านตาอักเสบจากอุบัติเหตุ การทำลายกำแพงกั้นเลือด-อารมณ์ขันชั่วคราว ไม่มีความเสียหายต่อกล้ามเนื้อหูรูด
- ปานกลาง: ม่านตาขยายจากอุบัติเหตุ กล้ามเนื้อหูรูดฉีกขาดบางส่วนถึงทั้งหมด รูม่านตาผิดรูปและขยาย
- รุนแรง: ม่านตาหลุด (iridodialysis) รากม่านตาฉีกขาด ร่วมกับรูม่านตาเบี่ยง (ดูหัวข้อม่านตาหลุด)
- รุนแรงมาก: มุมตาถอยและซิลิอารีบอดีแยกตัว โครงสร้างของ trabecular meshwork และซิลิอารีบอดีถูกทำลาย เสี่ยงต่อต้อหินทุติยภูมิ
กลไกของความผิดปกติของการปรับตา
หัวข้อที่มีชื่อว่า “กลไกของความผิดปกติของการปรับตา”ความผิดปกติของการปรับโฟกัสที่มาพร้อมกับม่านตาขยายจากบาดแผลเกิดจากความเสียหายหรือการอักเสบของกล้ามเนื้อซิลิอารีเอง หรือจากความผิดปกติชั่วคราวของการส่งกระแสประสาทไปยังกล้ามเนื้อซิลิอารี กล้ามเนื้อซิลิอารีทำหน้าที่ปรับความหนาของเลนส์ตา เมื่อมองใกล้ กล้ามเนื้อซิลิอารีจะหดตัวเพื่อทำให้เลนส์ตาหนาขึ้น เมื่อการทำงานนี้บกพร่อง จะยากต่อการปรับโฟกัสไปยังวัตถุใกล้
การฉีกขาดของกล้ามเนื้อหูรูดและการตอบสนองต่อยา
หัวข้อที่มีชื่อว่า “การฉีกขาดของกล้ามเนื้อหูรูดและการตอบสนองต่อยา”หากกล้ามเนื้อหูรูดปกติ จะหดตัวเมื่อได้รับยากระตุ้นพาราซิมพาเทติก (พิโลคาร์พีน) ในม่านตาขยายจากบาดแผล กล้ามเนื้อหูรูดถูกฉีกขาดทางกายภาพ ดังนั้นแม้จะให้ยาโคลิเนอร์จิก ก็ไม่เกิดการหดตัวของม่านตาอย่างเพียงพอ การไม่มีการตอบสนองการหดตัวของม่านตาหรือการตอบสนองลดลงอย่างมากหลังหยดพิโลคาร์พีน 1% มีนัยสำคัญในการวินิจฉัยเป็นหลักฐานเชิงหน้าที่ของการฉีกขาดทางโครงสร้างนี้
การพยากรณ์โรคและกระบวนการฟื้นตัว
หัวข้อที่มีชื่อว่า “การพยากรณ์โรคและกระบวนการฟื้นตัว”การพยากรณ์ความคมชัดของการมองเห็นโดยทั่วไปดี กรณีส่วนใหญ่ฟื้นตัวภายในไม่กี่ชั่วโมงถึงอย่างช้าที่สุดไม่กี่สัปดาห์ แต่หากการฉีกขาดของกล้ามเนื้อหูรูดรุนแรง ม่านตาขยายอาจคงอยู่อย่างถาวร ในม่านตาขยายที่เหลืออยู่ อาการกลัวแสงและความผิดปกติของการปรับโฟกัสยังคงดำเนินต่อไป และเกิดปัญหาด้านความสวยงาม (รูปร่างม่านตาผิดปกติ) อย่างไรก็ตาม แม้ในกรณีที่คงอยู่นาน มีรายงานการปรับปรุงการตอบสนองของม่านตาและการทำงานของการปรับโฟกัสหลายปีหลังการบาดเจ็บ ดังนั้นอาการจึงไม่จำเป็นต้องถาวร [²]
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”ความก้าวหน้าทางเทคนิคในการผ่าตัดสร้างรูม่านตา (pupilloplasty)
ด้วยนวัตกรรมทางเทคนิคในการเย็บม่านตาภายในลูกตา การทำให้รูม่านตาเล็กลงแบบรุกรานน้อยที่สุดและแม่นยำกำลังเป็นไปได้ การใช้เข็มขนาดเล็กมาก (1.5 มม.) และที่จับเข็มเฉพาะทาง การผ่าตัดสามารถทำได้โดยมีความเสียหายต่อเยื่อบุผนังกระจกตาน้อยที่สุด มีรายงานเทคนิคการผ่าตัดหลายวิธี เช่น วิธี Siepser และวิธี SFT และการเลือกเทคนิคให้เหมาะสมกับลักษณะของแต่ละกรณีถือว่าสำคัญ
ม่านตาเทียม (Artificial Iris)
ประสบการณ์การใช้อุปกรณ์ม่านตาเทียมสำหรับกรณีที่ม่านตาเสียหายรุนแรงหรือไม่มีม่านตาได้สะสมในต่างประเทศ ม่านตาเทียมที่ทำจากซิลิโคนสามารถใส่เข้าไปในตาเพื่อลดอาการกลัวแสงและยังปรับปรุงรูปลักษณ์ด้านความสวยงาม แม้ว่ายังไม่ได้รับการอนุมัติในประเทศ แต่เป็นหนึ่งในทางเลือกที่คาดว่าจะถูกนำมาใช้ในอนาคต
การประยุกต์ใช้ IOL ที่มีม่านตา
สำหรับกรณีม่านตาขยายจากบาดแผลที่ซับซ้อนด้วยต้อกระจกจากบาดแผล มีรายงานในต่างประเทศเกี่ยวกับการรักษาด้วยการผ่าตัดพร้อมกันในขั้นตอนเดียวโดยใช้เลนส์แก้วตาเทียมที่มีม่านตาเพื่อทำการผ่าตัดต้อกระจกและทำให้รูม่านตาเล็กลงพร้อมกัน แม้ว่าปัจจุบันยังไม่ได้รับการอนุมัติในประเทศ แต่กำลังได้รับความสนใจในฐานะวิธีการผ่าตัดที่ครอบคลุมสำหรับการบาดเจ็บที่ส่วนหน้าของตาที่ซับซ้อน
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Pujari A, Agarwal D, Behera AK, Bhaskaran K, Sharma N. Pathomechanism of iris sphincter tear. Med Hypotheses. 2019;122:147-149. doi:10.1016/j.mehy.2018.11.013. PMID: 30593400.
- Thuma TBT, Bello NR, Rapuano CJ, Wasserman BN. Resolution of traumatic mydriasis and accommodative dysfunction eight years after sweetgum ball ocular injury. Am J Ophthalmol Case Rep. 2022;26:101552. doi:10.1016/j.ajoc.2022.101552. PMID: 35509280; PMCID: PMC9058597.
- Lumi X, Lumi A, Petrovic Pajic S. Iris cerclage pupilloplasty and IOL implantation for traumatic mydriasis and aphakia after the blunt trauma of the eye. Indian J Ophthalmol. 2021;69(5):1314-1317. doi:10.4103/ijo.IJO_1913_20. PMID: 33913887; PMCID: PMC8186584.
- Nowomiejska K, Haszcz D, Adamczyk K, Brzozowska A, Bonfiglio V, Toro MD, Rejdak R. Visual Outcomes of Pupilloplasty in Ocular Trauma and Iatrogenic Damage. J Clin Med. 2022;11(11):3177. doi:10.3390/jcm11113177. PMID: 35683581; PMCID: PMC9181509.
- Shen C, Liu L, Su N, Cui L, Zhao X, Li M, Zhong H. Single-pass four-throw versus traditional knotting pupilloplasty for traumatic mydriasis combined with lens dislocation. BMC Ophthalmol. 2023;23:13. doi:10.1186/s12886-023-02773-z. PMID: 36624415; PMCID: PMC9830823.
- Karabaş VL, Seyyar SA, Onder Tokuc E, Şahin Ö. A novel iridoplasty suture technique to repair iris defects and traumatic mydriasis. Indian J Ophthalmol. 2023;71(5):2254-2256. doi:10.4103/ijo.IJO_1910_22. PMID: 37202963; PMCID: PMC10391397.
