
توسع حدقة رضحي (تمزق العضلة العاصرة للحدقة)
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”1. ما هو توسع الحدقة الرضحي (تمزق العضلة العاصرة للحدقة)؟
Section titled “1. ما هو توسع الحدقة الرضحي (تمزق العضلة العاصرة للحدقة)؟”توسع الحدقة الرضحي هو حالة مرضية يحدث فيها تمزق في العضلة العاصرة للحدقة بسبب قوة خارجية حادة، مما يؤدي إلى توسع الحدقة.
العضلة العاصرة للحدقة هي عضلة ملساء تمتد بشكل دائري على طول حافة الحدقة في القزحية، وتقوم بتضييق الحدقة تحت السيطرة العصبية اللاودية. في الإصابات الحادة، تتمزق هذه العضلة فيزيائياً مما يؤدي إلى توسع الحدقة. تتراوح الحالة من خلل وظيفي مؤقت إلى تمزق دائم حسب شدة الإصابة.
توجد عدة حالات مرضية متصلة لإصابات القزحية والحدقة الناتجة عن الصدمات الحادة. في الحالات الخفيفة، يحدث التهاب القزحية الرضحي (تدمير حاجز الدم-الخلط المائي بسبب تلف الأنسجة الدقيق وتسرب الخلايا الالتهابية إلى الغرفة الأمامية) فقط، وعند إصابة العضلة العاصرة يحدث توسع الحدقة الرضحي (توسع حدقة بدرجات متفاوتة). في الحالات الأكثر شدة، يحدث انفصال القزحية (تمزق جذر القزحية مما يؤدي إلى انحراف الحدقة)، وفي الحالات الأشد، يحدث انحسار الزاوية وانفصال الجسم الهدبي. يقع توسع الحدقة الرضحي في منتصف هذا الطيف، وغالباً ما يترافق مع اضطرابات قزحية أخرى.
يحدث كمضاعفة لصدمة العين الحادة (إصابات الكرة، اللكمات، حوادث السيارات، السقوط، إلخ)، لكن لا توجد بيانات وبائية مفصلة عن معدل حدوثه. تشمل آليات الإصابة النموذجية الإصابات الرياضية (البيسبول، التنس، كرة القدم، إلخ)، إصابات العمل، والسقوط في الحياة اليومية.
تتعافى معظم الحالات تلقائياً في غضون ساعات إلى بضعة أسابيع على الأكثر. لكن في حالة الإصابة الشديدة، قد يبقى توسع الحدقة. لا يوجد علاج جذري لتوسع الحدقة الرضحي نفسه، وفي حالة توسع الحدقة المتبقي، يتم النظر في العلاج العرضي (نظارات القراءة، النظارات الواقية من الضوء، العدسات اللاصقة الملونة) أو جراحة تشكيل الحدقة.
2. الأعراض الرئيسية والعلامات السريرية
Section titled “2. الأعراض الرئيسية والعلامات السريرية”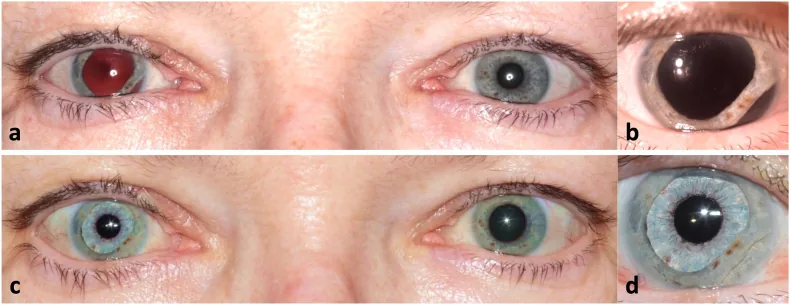
الأعراض الذاتية
Section titled “الأعراض الذاتية”في التوسع الحدقي الرضحي، تكون الأعراض الذاتية الرئيسية هي انخفاض حدة البصر القريبة بسبب اضطراب التكيف ورهاب الضوء.
في حالة توسع الحدقة، تدخل كمية كبيرة من الضوء إلى العين من خلال الحدقة، مما يسبب الشعور بالوهج (رهاب الضوء). بالإضافة إلى ذلك، بسبب تلف العضلة الهدبية أو اضطراب وظيفة التكيف، يصبح من الصعب التركيز على الأشياء القريبة (اضطراب التكيف). ويشعر المريض بذلك على أنه انخفاض في حدة البصر القريبة.
اعتمادًا على شدة الإصابة، قد تحدث مضاعفات مثل النزف في الغرفة الأمامية (النزف الرضحي للغرفة الأمامية)، التهاب القزحية الرضحي، انفصال القزحية، انحسار الزاوية، خلع جزئي أو كامل للعدسة. تشكل هذه المضاعفات إعاقة إضافية للوظيفة البصرية.
العلامات الموضوعية
Section titled “العلامات الموضوعية”في فحص المصباح الشقي، يُلاحظ عدم انتظام حافة الحدقة بشكل شقوقي بسبب تمزق العضلة العاصرة للحدقة. من المميز أن الحدقة المتوسعة ليست دائرية، بل تظهر غير منتظمة الشكل وفقًا لموقع التمزق.
يكون كل من منعكس الضوء ومنعكس التقارب ضعيفين أو غائبين. نظرًا لأن العضلة العاصرة ممزقة جسديًا، فإن التحفيز الانقباضي عبر الجهاز العصبي نظير الودي لا يؤدي إلى انقباض كافٍ للحدقة.
| العلامة | الخاصية |
|---|---|
| قطر الحدقة | متوسعة (غالبًا غير منتظمة الشكل وغير دائرية) |
| منعكس الضوء | ضعيف إلى غائب |
| تفاعل القرب | ضعف إلى فقدان |
| حافة الحدقة | عدم انتظام يشبه الشق (موقع تمزق العضلة العاصرة) |
| استجابة لقطرة بيلوكاربين (1%) | لا استجابة أو استجابة ضعيفة |
3. الأسباب وعوامل الخطر
Section titled “3. الأسباب وعوامل الخطر”أنواع الصدمات الحادة
Section titled “أنواع الصدمات الحادة”يحدث توسع الحدقة الرضحي نتيجة ضربة مباشرة بقوة حادة على العين. الأسباب الشائعة تشمل:
- الإصابات الرياضية: ضربة مباشرة من جسم سريع مثل كرة البيسبول أو التنس أو الجولف أو كرة القدم
- العنف الشخصي: لكمة على الوجه أو العين
- حوادث السير: الاصطدام بالوسادة الهوائية أو أجزاء السيارة الداخلية
- السقوط: اصطدام الوجه بالأرض
- إصابات العمل: الاصطدام بأدوات أو آلات
الإصابات المصاحبة
Section titled “الإصابات المصاحبة”في الصدمات غير النافذة، غالبًا ما تتضرر عدة هياكل داخل العين مع إصابة العضلة العاصرة للحدقة. تشمل الإصابات الشائعة المصاحبة: نزف الغرفة الأمامية، التهاب القزحية الصدمي، انفصال القزحية، انحسار الزاوية، وإصابة العدسة (خلع جزئي، إعتام عدسة العين الصدمي). يجب التحقق من وجود هذه الإصابات بشكل منهجي.
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”إجراءات الفحص
Section titled “إجراءات الفحص”يتم تشخيص توسع الحدقة الصدمي من خلال مجموعة من: التاريخ المرضي، فحص حدة البصر، فحص الحدقة، وفحص المصباح الشقي.
أهم ما يجب التحقق منه هو وجود تدلي الجفن أو اضطراب حركة العين. يرتبط ذلك مباشرة بالتمييز عن توسع الحدقة الناتج عن شلل العصب المحرك للعين المصاحب لإصابة الرأس، لذا يجب تقييمه في الزيارة الأولى.
الإجراءات القياسية للفحص هي كما يلي:
- قياس قطر الحدقة بالعين المجردة: مقارنة قطر الحدقة بين العينين، والتحقق من وجود عدم انتظام في الشكل.
- فحص منعكس الضوء ومنعكس التقارب باستخدام القلم الضوئي: في توسع الحدقة الصدمي، يضعف أو يختفي كلاهما.
- اختبار المصباح المتأرجح (Swinging flashlight test): للتحقق من وجود عيب حدقي وارد نسبي (RAPD).
- تقطير بيلوكاربين هيدروكلوريد 1% (1% سانبيرو®): إذا لم ينقبض الحدقة أو ضعف التفاعل بعد التقطير، يمكن تأكيد إصابة العضلة العاصرة. في العضلة العاصرة الطبيعية، تنقبض الحدقة استجابةً للدواء الكوليني.
- فحص المصباح الشقي: للتحقق من وجود شقوق في حافة الحدقة، ونزف الغرفة الأمامية، والتهاب القزحية، وانفصال القزحية، وغيرها من المضاعفات.
وجود تدلي الجفن واضطراب حركة العين هو مفتاح التمييز. في شلل العصب المحرك للعين، يصاحب توسع الحدقة تدلي الجفن (الجفن العلوي المتدلي) واضطراب حركة العين (تقييد التقريب، والرفع، والخفض). في توسع الحدقة الصدمي، لا يوجد تدلي جفن أو اضطراب حركة العين من حيث المبدأ. في حالة وجود إصابة في الرأس، يجب إعطاء الأولوية للتقييم العصبي العيني.
في توسع الحدقة الرضحي، تتمزق العضلة العاصرة للحدقة جسديًا، لذا حتى مع تحفيز العصب السمبتاوي بواسطة الكولين (بيلوكاربين)، لا تستطيع العضلة الانقباض. في المقابل، في حدقة أدي، تحتفظ العضلة العاصرة ببنيتها، وتنقبض الحدقة كرد فعل مفرط حتى مع تركيز أقل (0.1%) من البيلوكاربين (فرط الحساسية للكولين). هذا الاختلاف يساعد في التشخيص التفريقي.
التشخيص التفريقي
Section titled “التشخيص التفريقي”| المرض | نقطة التفريق |
|---|---|
| شلل العصب المحرك للعين | يترافق مع تدلي الجفن واضطراب حركة العين (تقييد في التقريب والرفع والخفض). من المهم التحقق من تاريخ إصابة الرأس أو الحوادث الوعائية الدماغية. |
| حدقة أدي | رد فعل بطيء للضوء (حدقة منشطة). يظهر انقباض الحدقة بسبب فرط الحساسية للكولين عند استخدام 0.1% بيلوكاربين. لا يوجد تاريخ إصابة. |
| توسع الحدقة الدوائي | تاريخ استخدام أو التعرض لموسعات الحدقة (أتروبين، سيكلوبنتولات، فينيليفرين، إلخ) واضح. |
5. العلاج القياسي
Section titled “5. العلاج القياسي”علاج توسع الحدقة الرضحي نفسه
Section titled “علاج توسع الحدقة الرضحي نفسه”لا يوجد علاج جذري فعال لتوسع الحدقة الرضحي نفسه. نظرًا لأنه ضرر هيكلي حيث تمزقت العضلة العاصرة جسديًا، فمن الصعب استعادتها بالعلاج الدوائي.
المبادئ الأساسية للعلاج هي النقطتان التاليتان.
- تخفيف الأعراض عن طريق العلاج العرضي
- علاج المضاعفات
العلاج العرضي
Section titled “العلاج العرضي”يتم إجراء العلاج العرضي لكل من الأعراض الرئيسية: ضعف الرؤية القريبة الناتج عن اضطراب التكيف، ورهاب الضوء.
معالجة ضعف الرؤية القريبة: وصف نظارات للقراءة لتعويض ضعف التكيف. يتم تعديل القوة حسب درجة ضعف التكيف.
معالجة رهاب الضوء: استخدام نظارات واقية من الضوء للحد من دخول الضوء الزائد. كما يمكن وصف عدسات لاصقة ملونة (CL) لتقليل فتحة الحدقة بشكل مصطنع، مما يخفف رهاب الضوء ويحسن المظهر الجمالي.
علاج المضاعفات
Section titled “علاج المضاعفات”إذا تم اكتشاف مضاعفات، يتم علاج كل منها.
التهاب القزحية الرضحي: استخدام قطرات الستيرويد (فلوميثولون 0.1-1%) وقطرات موسعة للحدقة (أتروبين 0.5-1% لتثبيط التكيف). يتم تعديل تكرار القطرات حسب شدة الالتهاب.
نزف الغرفة الأمامية: يعتمد العلاج على الراحة وإدارة وضعية الجسم (انظر قسم نزف الغرفة الأمامية الرضحي).
خلع العدسة الجزئي أو الساد الرضحي: يتم اختيار المراقبة أو الجراحة حسب الشدة.
الخيارات الجراحية لتوسع الحدقة المتبقي
Section titled “الخيارات الجراحية لتوسع الحدقة المتبقي”إذا كان توسع الحدقة دائمًا ويسبب رهاب ضوء شديد وضعفًا بصريًا، يتم النظر في الجراحة التجميلية للحدقة (رأب الحدقة).
توسيع الحدقة (pupilloplasty): يتم تقليص الحدقة عن طريق خياطة القزحية داخل العين باستخدام تقنيات مثل طريقة عقدة Siepser المنزلقة (Siepser slip-knot) أو طريقة التمرير الواحدة بأربع رميات (single-pass four-throw SFT) أو خياطة القزحية المحيطة (iris cerclage). يُستخدم خيط بولي بروبيلين 10-0، ويتم تمرير الخيط في حوالي 8 نقاط على بعد 0.5 مم من حافة الحدقة، بهدف تحقيق قطر حدقة يتراوح بين 3.5 و4.5 مم بشكل عام[³]. تم الإبلاغ عن أن طريقة Siepser slip-knot أظهرت أفضل تحسن في حدة البصر في حالات توسع الحدقة الرضحي[⁴]، وأظهرت دراسة مقارنة أن طريقة SFT تحقق نتائج تشريحية وبصرية مماثلة للطرق التقليدية متعددة العقد، ولكن في وقت أقصر (حوالي 22 دقيقة مقابل 30 دقيقة)[⁵]. في الآونة الأخيرة، تم الإبلاغ عن طريقة جديدة لتشكيل القزحية تجمع بين الخياطة على شكل حرف U وعقدة Siepser المنزلقة[⁶]. يعد تقليل الضرر الذي يلحق ببطانة القرنية تحديًا تقنيًا مشتركًا.
العدسة داخل العين المزودة بقزحية (IOL): على الرغم من تراكم الخبرة في استخدامها في الخارج، إلا أنها غير معتمدة محليًا في الوقت الحالي. في حالات توسع الحدقة الرضحي الشديد المصحوب بإعتام عدسة العين الرضحي، يُتوقع أن تكون خيارًا علاجيًا في المستقبل.
6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية”الميكانيكا داخل العين الناتجة عن القوة الحادة
Section titled “الميكانيكا داخل العين الناتجة عن القوة الحادة”عندما تتعرض العين لقوة حادة، تحدث سلسلة من التفاعلات الميكانيكية التالية:
عند تطبيق قوة على العين، يرتفع الضغط داخل الغرفة الأمامية بسرعة. يؤدي ذلك إلى تمدد منطقة الحوف القرني، واندفاع الخلط المائي بشكل مفاجئ نحو الخلف وزاوية العين. يؤدي هذا التدفق المفاجئ للخلط المائي وقوى الشد والانفصال المباشرة على القزحية والجسم الهدبي إلى تمزق العضلة العاصرة للحدقة.
في إصابات الكرة وغيرها، يتشوه جدار العين، مما يسبب قوى مركبة على القزحية والجسم الهدبي الملتصقين بالجدار الداخلي، تشمل اتجاه الشد واتجاه الانفصال عن جدار العين. يؤدي هذا الإجهاد الميكانيكي إلى تلف نسيجي دقيق، وتدمير حاجز الدم-الخلط المائي، وهجرة الخلايا الالتهابية إلى الغرفة الأمامية (التهاب القزحية الرضحي). في الوقت نفسه، تتضرر العضلة العاصرة للحدقة، مما يؤدي إلى توسع حدقة بدرجات متفاوتة (توسع حدقة رضحي).
تفترض الفرضيات المرضية الحديثة، بالإضافة إلى النموذج التقليدي (النظرية الكلاسيكية لـ Duke-Elder) القائم على ضغط المحور الأمامي الخلفي وتوسع خط الاستواء، أن التدفق السائل المفاجئ داخل الغرفة الأمامية الناتج عن تشوه القرنية، عند مروره عبر حافة الحدقة نحو الخلف، يولد قوة شد أفقية تؤدي إلى تمزق العضلة العاصرة للحدقة[¹].
طيف الضرر النسيجي
Section titled “طيف الضرر النسيجي”تشكل اضطرابات القزحية والحدقة الرضحية طيفًا مستمرًا حسب شدة الضرر.
- خفيف: التهاب القزحية الرضحي فقط. انهيار مؤقت لحاجز الدم-الخلط المائي. لا يوجد ضرر في العضلة العاصرة.
- متوسط: توسع حدقة رضحي. تمزق جزئي أو كامل للعضلة العاصرة. تشوه وتوسع الحدقة.
- شديد: انفصال القزحية (iridodialysis). تمزق جذر القزحية. مصحوب بانحراف الحدقة (انظر قسم انفصال جذر القزحية).
- شديد جدًا: انحسار الزاوية وانفصال الجسم الهدبي. تدمير بنية الشبكة التربيقية والجسم الهدبي. خطر الإصابة بالزرق الثانوي.
آلية اضطراب التكيف
Section titled “آلية اضطراب التكيف”اضطراب التكيف المصاحب لتوسع الحدقة الرضحي ينجم عن تلف أو التهاب العضلة الهدبية نفسها، أو عن خلل مؤقت في النقل العصبي إلى العضلة الهدبية. تعمل العضلة الهدبية على ضبط سمك العدسة، حيث تنقبض أثناء الرؤية القريبة لتزيد سمك العدسة. عندما تضعف هذه الوظيفة، يصبح من الصعب ضبط البؤرة للأجسام القريبة.
تمزق العضلة العاصرة والاستجابة الدوائية
Section titled “تمزق العضلة العاصرة والاستجابة الدوائية”إذا كانت العضلة العاصرة سليمة، فإنها تنقبض استجابة للأدوية المحاكية للجهاز العصبي نظير الودي (مثل بيلوكاربين). في توسع الحدقة الرضحي، تكون العضلة العاصرة ممزقة جسديًا، لذا حتى مع إعطاء الأدوية الكولينية، لا يحدث تقبض حدقة كافٍ. عدم الحصول على استجابة تقبض حدقة أو ضعفها الشديد بعد تقطير بيلوكاربين 1% له قيمة تشخيصية كدليل وظيفي على هذا التمزق البنيوي.
الإنذار وعملية التعافي
Section titled “الإنذار وعملية التعافي”إنذار حدة البصر جيد بشكل عام. تتعافى معظم الحالات في غضون ساعات إلى أسابيع على أقصى تقدير، ولكن إذا كان تمزق العضلة العاصرة شديدًا، فقد يستمر توسع الحدقة بشكل دائم. في توسع الحدقة المتبقي، تستمر رهاب الضوء واضطراب التكيف، وتحدث مشكلة تجميلية (تشوه شكل الحدقة). ومع ذلك، حتى في الحالات التي تستمر لفترة طويلة، تم الإبلاغ عن تحسن في استجابة الحدقة ووظيفة التكيف بعد عدة سنوات من الإصابة، لذا فإن الأعراض ليست دائمة بالضرورة [²].
7. أحدث الأبحاث والآفاق المستقبلية
Section titled “7. أحدث الأبحاث والآفاق المستقبلية”التقدم التقني في رأب الحدقة (pupilloplasty)
بفضل الابتكارات التقنية في خياطة القزحية داخل العين، أصبح من الممكن إجراء تصغير حدقة أقل توغلًا وأكثر دقة. باستخدام إبرة دقيقة جدًا (1.5 مم) وحامل إبرة متخصص، يمكن إجراء الجراحة مع الحد الأدنى من الضرر للبطانة القرنية. تم الإبلاغ عن عدة تقنيات جراحية مثل طريقة Siepser وطريقة SFT، ويعتبر اختيار التقنية المناسبة وفقًا لشكل الحالة أمرًا مهمًا.
القزحية الاصطناعية (Artificial Iris)
تتراكم الخبرات في الخارج حول استخدام أجهزة القزحية الاصطناعية للحالات التي تعاني من تلف شديد في القزحية أو انعدام القزحية. يمكن إدخال قزحية اصطناعية من السيليكون داخل العين لتخفيف رهاب الضوء وتحسين المظهر التجميلي. على الرغم من أنها غير معتمدة محليًا بعد، إلا أنها أحد الخيارات التي يُتوقع تقديمها في المستقبل.
تطبيق العدسات داخل العين المزودة بقزحية
بالنسبة للحالات التي يعاني فيها المريض من توسع حدقة رضحي مع إعتام عدسة العين الرضحي، تم الإبلاغ في الخارج عن علاج جراحي متزامن في مرحلة واحدة باستخدام عدسة داخل العين مزودة بقزحية لإجراء جراحة الساد وتصغير الحدقة. على الرغم من أنها غير معتمدة محليًا حاليًا، إلا أنها تلفت الانتباه كحل جراحي شامل لإصابات الجزء الأمامي المعقدة.
8. المراجع
Section titled “8. المراجع”- Pujari A, Agarwal D, Behera AK, Bhaskaran K, Sharma N. Pathomechanism of iris sphincter tear. Med Hypotheses. 2019;122:147-149. doi:10.1016/j.mehy.2018.11.013. PMID: 30593400.
- Thuma TBT, Bello NR, Rapuano CJ, Wasserman BN. Resolution of traumatic mydriasis and accommodative dysfunction eight years after sweetgum ball ocular injury. Am J Ophthalmol Case Rep. 2022;26:101552. doi:10.1016/j.ajoc.2022.101552. PMID: 35509280; PMCID: PMC9058597.
- Lumi X, Lumi A, Petrovic Pajic S. Iris cerclage pupilloplasty and IOL implantation for traumatic mydriasis and aphakia after the blunt trauma of the eye. Indian J Ophthalmol. 2021;69(5):1314-1317. doi:10.4103/ijo.IJO_1913_20. PMID: 33913887; PMCID: PMC8186584.
- Nowomiejska K, Haszcz D, Adamczyk K, Brzozowska A, Bonfiglio V, Toro MD, Rejdak R. Visual Outcomes of Pupilloplasty in Ocular Trauma and Iatrogenic Damage. J Clin Med. 2022;11(11):3177. doi:10.3390/jcm11113177. PMID: 35683581; PMCID: PMC9181509.
- Shen C, Liu L, Su N, Cui L, Zhao X, Li M, Zhong H. Single-pass four-throw versus traditional knotting pupilloplasty for traumatic mydriasis combined with lens dislocation. BMC Ophthalmol. 2023;23:13. doi:10.1186/s12886-023-02773-z. PMID: 36624415; PMCID: PMC9830823.
- Karabaş VL, Seyyar SA, Onder Tokuc E, Şahin Ö. A novel iridoplasty suture technique to repair iris defects and traumatic mydriasis. Indian J Ophthalmol. 2023;71(5):2254-2256. doi:10.4103/ijo.IJO_1910_22. PMID: 37202963; PMCID: PMC10391397.
