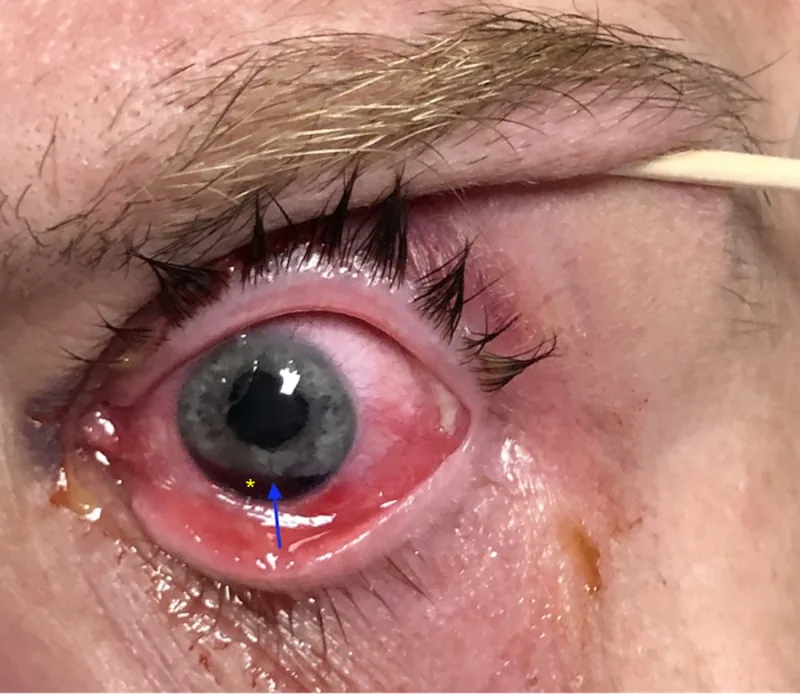
انفصال القزحية (iridodialysis)
موقع الإصابة: تمزق القزحية عند نقطة اتصالها بالجسم الهدبي
التأثيرات الرئيسية: انحراف حدقي، تشتت الضوء، ازدواج الرؤية بعين واحدة
نتائج الفحص بالمصباح الشقي: شق هلالي أو نصف قمري

انفصال جذر القزحية (iridodialysis) هو حالة ينفصل فيها جذر القزحية عن الجسم الهدبي والنتوء الصلبي. جذر القزحية هو أنحف جزء في القزحية، ويكون عرضة للتمزق عند التعرض لقوى الشد أثناء الرضوض الحادة.
انفصال القزحية (iridodialysis)
موقع الإصابة: تمزق القزحية عند نقطة اتصالها بالجسم الهدبي
التأثيرات الرئيسية: انحراف حدقي، تشتت الضوء، ازدواج الرؤية بعين واحدة
نتائج الفحص بالمصباح الشقي: شق هلالي أو نصف قمري
انحسار الزاوية (angle recession)
موقع الإصابة: شق بين العضلة الدائرية والعضلة الطولية للجسم الهدبي
التأثيرات الرئيسية: تقلبات ضغط العين، خطر الإصابة بالجلوكوما على المدى الطويل
نتائج الفحص بالمصباح الشقي: توسع الزاوية، اتساع الشريط الهدبي
انفصال الجسم الهدبي (cyclodialysis)
موقع الإصابة: انفصال الجسم الهدبي عن الصلبة
التأثير الرئيسي: انخفاض ضغط العين (تكوين مسار غير طبيعي لتدفق الخلط المائي)
فحص المصباح الشقي: الملاحظة المباشرة بمنظار الزاوية، التأكيد بالموجات فوق الصوتية (UBM)
| التصنيف | الخصائص | الأعراض الرئيسية |
|---|---|---|
| تمزق صغير المدى | التمزق ضيق، التأثير على شكل الحدقة محدود | أعراض قليلة، قد يكون بدون أعراض |
| تمزق واسع المدى | يترافق مع انحراف الحدقة | انخفاض الرؤية، ازدواج الرؤية بعين واحدة، رهاب الضوء |
يحدث كمضاعفة لصدمة العين الحادة. تتنوع القوى المسببة مثل كرات الرياضة، القبضات، حوادث السيارات، والأجسام الطائرة. غالبًا ما يترافق مع نزف الغرفة الأمامية وانحسار الزاوية، مما يتطلب تقييمًا شاملاً.
إذا كان نطاق الانفصال صغيرًا ولا توجد أعراض، فغالبًا ما تكون المتابعة كافية. ومع ذلك، إذا كان الانفصال واسعًا مع انحراف حدقي أو استمرار الرؤية المزدوجة بعين واحدة ورهاب الضوء، فإن الإصلاح الجراحي ضروري. كما أن المراقبة طويلة المدى لضغط العين لا غنى عنها نظرًا لارتباطه المتكرر بنزف الغرفة الأمامية وانحسار الزاوية.
يحدث رهاب الضوء بسبب دخول الضوء الزائد إلى العين نتيجة زيادة قطر الحدقة أو انحرافه. عندما يكون نطاق التمزق واسعًا مع انحراف حدقي، يمكن أن يسبب انخفاض الرؤية والرؤية المزدوجة بعين واحدة. غالبًا ما يكون انخفاض الرؤية ناتجًا عن زيادة الانحرافات البصرية العالية أو إعتام عدسة العينة الرضحي أو نزف الجسم الزجاجي المصاحب.
| العلامة | الخاصية |
|---|---|
| انفصال القزحية | شق هلالي أو نصف قمري (يُلاحظ بالمصباح الشقي) |
| انحراف الحدقة | انحراف نحو جانب الانفصال، شكل حدقة غير متماثل |
| نزيف الغرفة الأمامية | يشير إلى وجود انحسار الزاوية. انخفاض الرؤية حسب كمية النزيف |
| هبوط الجسم الزجاجي | يُلاحظ عند وجود تمزق في الأربطة الهدبية (Zinn) |
يكشف فحص المصباح الشقي عن شق هلالي أو نصف قمري. قد يُلاحظ هبوط الجسم الزجاجي المصاحب لتمزق الأربطة الهدبية. إذا كان هناك نزيف في الغرفة الأمامية بعد رضة حادة، يُشتبه في وجود انحسار الزاوية أو انفصال الجسم الهدبي.
هو السبب الأكثر شيوعًا. الضربة المباشرة للعين بواسطة كرة (بيسبول، تنس، إسكواش إلخ)، قبضة اليد، غصن شجرة، أو جسم طائر هي آلية الإصابة النموذجية.
مع تمزق القرنية والصلبة، يحدث هبوط القزحية مما يؤدي إلى إصابة جذر القزحية. إذا لوحظ انحصار القزحية في موقع التمزق، ينحرف الحدقة في اتجاهه.
يمكن أن تؤدي إصابة القزحية أثناء جراحة الساد أيضًا إلى ذلك1). الحدقة الصغيرة هي أهم عامل خطر لإصابة القزحية أثناء الجراحة1). يؤدي الإعطاء الجهازي لحاصرات مستقبلات ألفا-1 الأدرينالية (مثل تامسولوسين، المستخدمة لتضخم البروستاتا وارتفاع ضغط الدم) إلى متلازمة القزحية الرخوة أثناء الجراحة (IFIS)، مما يزيد من خطر هبوط القزحية1). تتراوح نسبة حدوث IFIS أو هبوط القزحية بين 0.5-2.0%، ونسبة إصابة القزحية والجسم الهدبي بين 0.6-1.2%1).
فحص المصباح الشقي
تأكيد انفصال القزحية: يُلاحظ على شكل عيب هلالي في القزحية. يمكن الكشف عن عيوب النفاذية في جذر القزحية باستخدام تقنية الإضاءة النافذة2).
تقييم الحدقة: يُسجل قطر الحدقة وشكلها واتجاه ودرجة الانحراف. يُتحقق من وجود منعكس ضوئي والاستجابة للأدوية الموسعة للحدقة.
الإصابات المصاحبة: يُقيّم وجود ارتجاج العدسة، تمزق المحفظة الأمامية، أو هبوط الجسم الزجاجي.
فحص زاوية العين والتصوير
فحص زاوية العين (غونيوسكوبي): يُقيّم زيادة المسافة من جذر القزحية إلى النتوء الصلبي وتوسع الشريط الهدبي2). المقارنة مع العين الأخرى مهمة. يُجرى بعد 1-2 أسبوع من زوال نزيف الغرفة الأمامية.
الفحص بالموجات فوق الصوتية المجهرية (UBM) وتصوير القطاع الأمامي بالتماسك البصري (OCT): مفيد لمراقبة جذر القزحية والجسم الهدبي. قد يصعب اكتشاف الانفصال الهدبي الصغير بفحص زاوية العين فقط2).
في المرحلة الحادة التي يوجد فيها نزيف في الغرفة الأمامية، غالبًا ما يكون من الصعب تقييم الصورة الكاملة. بعد زوال النزيف، يُعاد فحص المصباح الشقي وزاوية العين لتقييم مدى الانفصال، ودرجة انحسار الزاوية، ووجود انفصال هدبي. اعتمادًا على شدة الإصابة، قد يلزم إجراء فحص قاع العين، OCT، أو الموجات فوق الصوتية B-scan لتأكيد الإصابات المصاحبة في الشبكية والجسم الزجاجي.
أولاً، تُعطى الأولوية للعلاج التحفظي لنزيف الغرفة الأمامية. الراحة واستخدام موسعات الحدقة (قطرات الأتروبين) تساعد على تهدئة التهاب العنبية وامتصاص النزيف. تُستخدم قطرات الستيرويد (مثل بيتاميثازون فوسفات 0.1%) لتثبيط الالتهاب. إذا كان انفصال القزحية صغيرًا ولا توجد أعراض، فلا حاجة للجراحة.
إذا كان نطاق الانفصال واسعًا مع انحراف حدقي، وتم التعرف على أي مما يلي، فإن خياطة القزحية تكون مناسبة:
يُعتقد أن الانحرافات عالية الرتبة تزداد بشكل ملحوظ وتسبب انخفاض حدة البصر عندما يتجاوز قطر الحدقة 4 مم. إذا بقي توسع حدقي بقطر 6 مم أو أكثر بعد إدخال العدسة داخل العين على الرغم من استخدام مضيقات الحدقة وجر القزحية، يتم إجراء رأب الحدقة بالتزامن مع جراحة الساد.
قبل الجراحة، يتم تمديد القزحية داخل الغرفة الأمامية باستخدام ملقط لمحاكاة موضع الخياطة. هذه المناورة نفسها لها تأثير مضيق للحدقة. يتم استخدام خيوط 9-0 أو 10-0 برولين (بولي بروبيلين).
| التقنية | الخصائص |
|---|---|
| طريقة عقدة Siepser المنزلقة المعدلة | يتم رفع القزحية بعرض 2-3 مم من خلال فتحة جانبية وربطها خارج العين. الإجراء بسيط نسبيًا. استخدام خيوط 9-0/10-0 برولين. |
| طريقة التمرير الواحد بأربع لفات (SFT) | يتم تمرير نهاية الخيط عبر حلقة الخيط المسحوبة أربع مرات وربطها. تكتمل المناورات داخل وخارج الغرفة الأمامية في خطوة واحدة. |
| طريقة McCannel | يتم إدخال إبرة طويلة من خلال الشق الرئيسي لثقب القزحية والحوف في وقت واحد. يمكن إجراء الربط الطبيعي خارج العين. تقنية سهلة الفهم. |
| خياطة القزحية الدائرية (cerclage) | خياطة مستمرة حول القزحية للانفصال الواسع. الإجراء داخل الغرفة الأمامية معقد وصعب. |
| تقنية الإبرة المستقبلة (إبرة رفيعة 30G) | تُستخدم عند صعوبة تمرير الخيط. يتم ثقب القزحية من جانب القرنية بإبرة مستقبلة وقفلها بإبرة طويلة. يسمح بتمرير الخيط في الموضع الدقيق. |
الهدف هو تقليل قطر حدقة العين إلى حوالي 4 مم أو أقل وإعادة الحدقة إلى المنتصف.
غالبًا ما يستغرق إجراء خياطة القزحية نفسه بضع عشرات من الدقائق. إذا تم إجراؤه بالتزامن مع جراحة الساد أو زرع العدسة داخل العين، يضاف وقت إضافي. يختلف وقت الجراحة حسب التقنية ومدى تلف القزحية ودرجة الانفصال.
إذا كانت إصابة القزحية معزولة، فإن تشكيل الحدقة يحسن عادةً رهاب الضوء والرؤية. غالبًا ما يكون تشخيص الرؤية جيدًا، ولكن إذا كانت هناك إصابات مصاحبة مثل تلف الشبكية أو نزيف زجاجي أو ساد رضحي أو تلف العصب البصري، فإن إصلاح القزحية وحده له حدود. تعتمد الرؤية النهائية بعد الجراحة على وجود وشدة الإصابات المصاحبة.
عند تطبيق قوة حادة على العين، يرتفع الضغط داخل الغرفة الأمامية فجأة. يتمدد الحوف القرني، ويتحرك الخلط المائي إلى الخلف وزاوية العين، مما يطبق قوة شد قوية على القزحية. جذر القزحية هو أنحف جزء في القزحية، وبالتالي فهو الأكثر عرضة لقوة الشد هذه، مما يؤدي إلى تمزق عند الجذر = انفصال جذر القزحية.
إذا امتد الضرر إلى الجانب الصلبي من جذر القزحية، فإنه يتخذ أشكالًا تدريجية للإصابة. إذا حدث التمزق بين العضلة الدائرية للجسم الهدبي (عضلة مولر) والعضلة الطولانية (عضلة بروكه)، يحدث انكماش الزاوية (angle recession) مما يؤدي إلى تقلبات في ضغط العين. إذا انفصل الجسم الهدبي عن الصلبة على الجانب الصلبي، يحدث انفصال هدبي (cyclodialysis)، مما يخلق مسارًا جديدًا لتدفق الخلط المائي من الغرفة الأمامية إلى الفضاء فوق المشيمي، مما يؤدي إلى انخفاض ضغط العين.
عندما يتم تدمير حاجز الدم-الخلط المائي بسبب تلف نسيجي دقيق، تهاجر الخلايا الالتهابية إلى الغرفة الأمامية مسببة التهاب القزحية الرضحي. يحدث نزف الغرفة الأمامية بسبب تلف الأوعية الدموية في زاوية العين. يمكن أن تؤدي منتجات تحلل خلايا الدم الحمراء (مثل الهيموسيديرين) إلى انسداد الشبكة التربيقية وإعاقة تدفق الخلط المائي، مما يسبب ارتفاعًا مؤقتًا في ضغط العين (الجلوكوما الخلوية الرغوية).
لا يؤدي انحسار الزاوية إلى ارتفاع ضغط العين في المرحلة الحادة فحسب، بل يزيد أيضًا من خطر الإصابة بالجلوكوما على المدى الطويل. قد يتطور الجلوكوما المتأخر (جلوكوما انحسار الزاوية) بعد سنوات إلى عقود من الإصابة، لذلك من المهم إدارة ضغط العين على المدى الطويل وإجراء فحوصات منتظمة.
في حالة حدوث انحسار الزاوية، قد تتطور جلوكوما انحسار الزاوية بعد سنوات إلى عقود من الإصابة. فحوصات ضغط العين المنتظمة وفحوصات المجال البصري ضرورية. إذا تُرك ارتفاع ضغط العين دون اكتشاف، فقد يتطور تلف المجال البصري غير القابل للعكس. من المهم الاستمرار في زيارة طبيب العيون بانتظام مرة واحدة على الأقل سنويًا بعد الإصابة حتى في حالة عدم وجود أعراض.
تم الإبلاغ عن خياطة القزحية داخل العين باستخدام إبرة صغيرة جدًا منحنية (1.5 مم) وحامل إبرة متخصص. مقارنة بالطرق التقليدية خارج العين باستخدام إبر طويلة، يُقال إنها تسمح بخياطة أكثر دقة وتسبب ضررًا أقل للقزحية داخل الغرفة الأمامية. تتمثل الميزة في تقليل الضرر الذي يلحق بالبطانة القرنية إلى الحد الأدنى حتى إذا كانت الإبرة عمودية داخل الغرفة الأمامية.
القزحية الاصطناعية (طرف اصطناعي للقزحية لانعدام القزحية) هي خيار للحالات التي تعاني من تلف واسع في القزحية أو الحالات غير المناسبة لخياطة القزحية، وقد تراكمت خبرة الاستخدام في الخارج، لكنها غير معتمدة حاليًا في اليابان. كما تم تطوير عدسة داخل العين مع قزحية (عدسة داخل العين ذات حجاب قزحي)، والتي يمكن أن تكون خيارًا علاجيًا جديدًا للعين عديمة القزحية أو تلف القزحية الشديد.