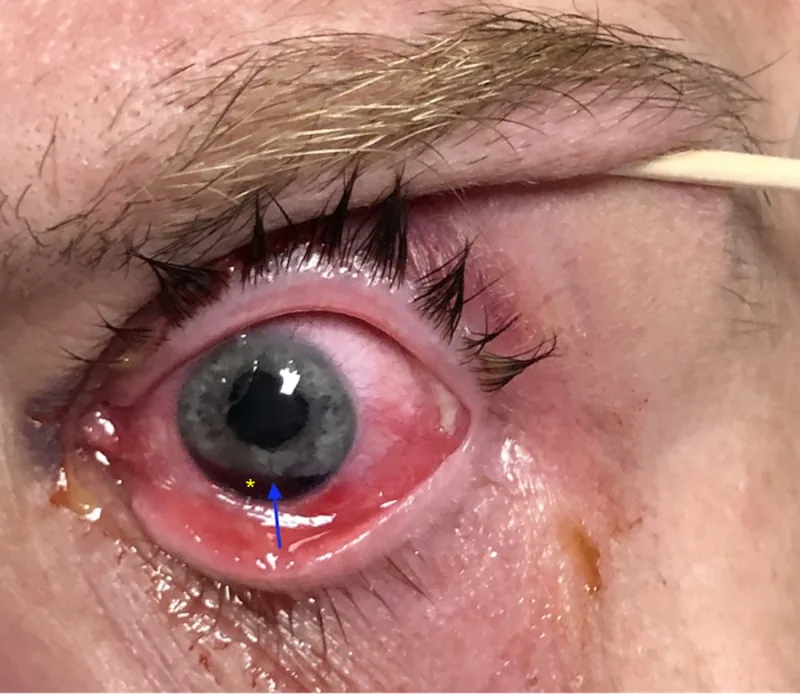
ม่านตาฉีกขาด (iridodialysis)
ตำแหน่งที่บาดเจ็บ: ม่านตาขาดที่จุดยึดกับซิลิอารีบอดี
ผลกระทบหลัก: รูม่านตาเบี่ยงเบน, การกระจายแสง, เห็นภาพซ้อนข้างเดียว
ผลตรวจด้วย slit lamp: รอยแยกรูปพระจันทร์เสี้ยวหรือครึ่งดวงจันทร์

การฉีกขาดของโคนม่านตา (iridodialysis) คือภาวะที่โคนม่านตาขาดและหลุดออกจากซิลิอารีบอดีและสเกลรัลสเปอร์ โคนม่านตาเป็นส่วนที่บางที่สุดของม่านตา และเสี่ยงต่อการฉีกขาดจากแรงยืดระหว่างการบาดเจ็บแบบทื่อ
ม่านตาฉีกขาด (iridodialysis)
ตำแหน่งที่บาดเจ็บ: ม่านตาขาดที่จุดยึดกับซิลิอารีบอดี
ผลกระทบหลัก: รูม่านตาเบี่ยงเบน, การกระจายแสง, เห็นภาพซ้อนข้างเดียว
ผลตรวจด้วย slit lamp: รอยแยกรูปพระจันทร์เสี้ยวหรือครึ่งดวงจันทร์
มุมปิด (angle recession)
ตำแหน่งที่บาดเจ็บ: รอยแยกระหว่างกล้ามเนื้อวงกลมและกล้ามเนื้อตามยาวของซิลิอารีบอดี
ผลกระทบหลัก: ความดันลูกตาผันผวน, ความเสี่ยงต่อต้อหินในระยะยาว
ผลตรวจด้วย slit lamp: มุมกว้างขึ้น, แถบซิลิอารีกว้างขึ้น
ซิลิโอไดอะไลซิส (cyclodialysis)
ตำแหน่งที่บาดเจ็บ: ซิลิอารีบอดีแยกจากตาขาว
ผลกระทบหลัก: ความดันลูกตาต่ำ (เกิดทางระบายอารมณ์น้ำเลี้ยงผิดปกติ)
การตรวจด้วย slit lamp: สังเกตโดยตรงด้วย gonioscope, ยืนยันด้วย UBM
| การจำแนก | ลักษณะ | อาการหลัก |
|---|---|---|
| การฉีกขาดเล็กน้อย | รอยฉีกขาดแคบ ผลต่อรูปร่างรูม่านตาจำกัด | อาการน้อย บางครั้งไม่มีอาการ |
| การฉีกขาดกว้าง | ร่วมกับการเบี่ยงเบนของรูม่านตา | สายตาลดลง, เห็นภาพซ้อนข้างเดียว, กลัวแสง |
เกิดขึ้นเป็นภาวะแทรกซ้อนของการบาดเจ็บที่ตาจากของทื่อ สาเหตุของแรงภายนอกมีหลากหลาย เช่น ลูกกีฬา หมัด อุบัติเหตุทางรถยนต์ และวัตถุที่ลอยมา มักเกิดร่วมกับเลือดออกในช่องหน้าตาและการถอยร่นของมุมตา ซึ่งจำเป็นต้องประเมินอย่างครอบคลุม
หากขอบเขตการฉีกขาดแคบและไม่มีอาการ การสังเกตมักเพียงพอ อย่างไรก็ตาม หากขอบเขตการฉีกขาดกว้างร่วมกับการเบี่ยงเบนของรูม่านตา หรือมีภาพซ้อนตาเดียวและกลัวแสงต่อเนื่อง จำเป็นต้องซ่อมแซมโดยการผ่าตัด นอกจากนี้ การติดตามความดันลูกตาในระยะยาวเป็นสิ่งจำเป็นเนื่องจากมักเกิดร่วมกับเลือดออกในช่องหน้าและการถอยร่นของมุมตา
อาการกลัวแสงเกิดจากแสงเข้าตามากเกินไปเนื่องจากเส้นผ่านศูนย์กลางรูม่านตาเพิ่มขึ้นหรือการเบี่ยงเบน เมื่อรอยฉีกขาดกว้างร่วมกับการเบี่ยงเบนของรูม่านตา อาจทำให้การมองเห็นลดลงและภาพซ้อนตาเดียว การมองเห็นลดลงมักเกิดจากความคลาดเคลื่อนลำดับสูงที่เพิ่มขึ้น ต้อกระจกจากการบาดเจ็บ หรือเลือดออกในวุ้นตาที่เกิดร่วม
| อาการแสดง | ลักษณะ |
|---|---|
| การฉีกขาดของม่านตา | รอยแยกรูปพระจันทร์เสี้ยว (สังเกตด้วยกล้องจุลทรรศน์ชีวภาพ) |
| การเบี่ยงเบนของรูม่านตา | เบี่ยงไปทางด้านที่ฉีกขาด รูปร่างรูม่านตาไม่สมมาตร |
| เลือดออกในช่องหน้าตา | บ่งชี้ถึงภาวะมุมปิด (angle recession) การมองเห็นลดลงตามปริมาณเลือด |
| วุ้นตาเคลื่อน (vitreous prolapse) | พบเมื่อมีการฉีกขาดของเอ็นซินน์ (Zinn) |
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) พบรอยแยกเป็นรูปพระจันทร์เสี้ยวหรือครึ่งดวงจันทร์ อาจพบวุ้นตาเคลื่อนร่วมกับการฉีกขาดของเอ็นซินน์ หากมีเลือดออกในช่องหน้าตาหลังจากถูกกระแทก ให้สงสัยภาวะมุมปิดหรือการแยกตัวของซิลิอารีบอดี (ciliary body dialysis)
เป็นสาเหตุที่พบบ่อยที่สุด การกระแทกโดยตรงต่อลูกตาจากลูกบอล (เบสบอล เทนนิส สควอช ฯลฯ) กำปั้น กิ่งไม้ หรือวัตถุที่ลอยมาเป็นกลไกการบาดเจ็บโดยทั่วไป
เมื่อมีแผลฉีกขาดของกระจกตาและตาขาว (corneoscleral laceration) จะเกิดการเคลื่อนของม่านตา ทำให้รากม่านตาได้รับความเสียหาย หากพบว่าม่านตาติดอยู่ในแผลฉีกขาด รูม่านตาจะเบี่ยงไปทางนั้น
การบาดเจ็บของม่านตาระหว่างผ่าตัดต้อกระจกก็เป็นสาเหตุได้เช่นกัน1) รูม่านตาเล็กเป็นปัจจัยเสี่ยงที่สำคัญที่สุดสำหรับการบาดเจ็บของม่านตาระหว่างผ่าตัด1) การให้ยาต้านอัลฟา-1 อะดรีเนอร์จิก (เช่น แทมซูโลซิน ซึ่งใช้สำหรับต่อมลูกหมากโตและความดันโลหิตสูง) ทางระบบทำให้เกิดกลุ่มอาการม่านตาหย่อนระหว่างผ่าตัด (IFIS) เพิ่มความเสี่ยงต่อการเคลื่อนของม่านตา1) ความถี่ของ IFIS หรือการเคลื่อนของม่านตารายงานอยู่ที่ 0.5-2.0% และความถี่ของการบาดเจ็บของม่านตา/ซิลิอารีบอดีอยู่ที่ 0.6-1.2%1)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp)
การยืนยันม่านตาฉีกขาด (Iridodialysis): สังเกตเป็นรอยบกพร่องรูปพระจันทร์เสี้ยวที่ม่านตา การส่องผ่านแสง (Transillumination) สามารถตรวจพบการขาดการผ่านแสงที่โคนม่านตา2)
การประเมินรูม่านตา: บันทึกขนาด รูปร่าง ทิศทางและระดับความเบี่ยงเบนของรูม่านตา ตรวจสอบการมีรีเฟล็กซ์ต่อแสงและการตอบสนองต่อยาขยายรูม่านตา
การบาดเจ็บร่วม: ประเมินการมีอยู่ของเลนส์แก้วตาไหว (Phacodonesis), ถุงเลนส์ด้านหน้าฉีกขาด หรือน้ำวุ้นตาย้อย
การตรวจ Gonioscopy และการตรวจภาพ
การตรวจ Gonioscopy: ประเมินระยะห่างที่เพิ่มขึ้นจากโคนม่านตาถึงเดือยตาขาวและการขยายของแถบซิลิอารี2) การเปรียบเทียบกับตาข้างตรงข้ามมีความสำคัญ ทำหลังเลือดในช่องหน้าม่านตาหายไป 1-2 สัปดาห์
อัลตราซาวนด์ชีวกล้องจุลทรรศน์ (UBM) และ OCT ส่วนหน้า: มีประโยชน์ในการสังเกตโคนม่านตาจนถึงซิลิอารีบอดี การฉีกขาดของซิลิอารีบอดีขนาดเล็กอาจตรวจพบได้ยากด้วย Gonioscopy เพียงอย่างเดียว2)
ในระยะเฉียบพลันที่มีเลือดออกในช่องหน้าม่านตา มักประเมินภาพรวมได้ยาก หลังจากเลือดหายไป ให้ตรวจซ้ำด้วยกล้อง Slit Lamp และ Gonioscopy เพื่อประเมินขอบเขตการฉีกขาด ระดับมุมปิด และการมีอยู่ของการฉีกขาดของซิลิอารีบอดี ขึ้นอยู่กับความรุนแรงของการบาดเจ็บ ให้ตรวจอวัยวะภายในตา OCT หรืออัลตราซาวนด์ B-scan เพื่อยืนยันการบาดเจ็บร่วมของจอประสาทตาและน้ำวุ้นตา
ขั้นแรก ให้ความสำคัญกับการรักษาแบบประคับประคองสำหรับเลือดออกในช่องหน้าม่านตา การพักผ่อนและยาขยายรูม่านตา (ยาหยอดอะโทรพีน) ช่วยลดการอักเสบของยูเวียและส่งเสริมการดูดซึมเลือด ยาหยอดสเตียรอยด์ (เช่น เบตาเมทาโซนฟอสเฟต 0.1%) เพื่อระงับการอักเสบ หากม่านตาฉีกขาดมีขนาดเล็กและไม่มีอาการ ไม่จำเป็นต้องผ่าตัด
หากขอบเขตของการแยกตัวกว้างและมีรูม่านตาเบี่ยงเบนร่วมด้วย และพบข้อใดข้อหนึ่งต่อไปนี้ แสดงว่ามีข้อบ่งชี้ในการเย็บม่านตา:
เชื่อกันว่าความคลาดเคลื่อนลำดับสูงเพิ่มขึ้นอย่างมีนัยสำคัญและทำให้การมองเห็นลดลงเมื่อเส้นผ่านศูนย์กลางรูม่านตาเกิน 4 มม. หากม่านตาขยายที่มีเส้นผ่านศูนย์กลางรูม่านตา 6 มม. ขึ้นไปยังคงอยู่หลังจากการใส่เลนส์แก้วตาเทียม แม้จะใช้ยาหดรูม่านตาและการดึงม่านตาแล้ว จะทำการผ่าตัดสร้างรูม่านตาพร้อมกับการผ่าตัดต้อกระจก
ก่อนการผ่าตัด ม่านตาจะถูกยืดภายในช่องหน้าม่านตาโดยใช้คีมเพื่อจำลองตำแหน่งการเย็บ การกระทำนี้เองมีฤทธิ์ทำให้รูม่านตาหด ใช้ไหมเย็บ 9-0 หรือ 10-0 โพรลีน (โพลีโพรพิลีน)
| เทคนิค | ลักษณะเฉพาะ |
|---|---|
| วิธีปมเลื่อน Siepser ดัดแปลง | ม่านตาถูกยกขึ้นกว้าง 2-3 มม. ผ่านพอร์ตด้านข้างและผูกปมนอกตา ขั้นตอนค่อนข้างง่าย ใช้ไหม 9-0/10-0 โพรลีน |
| วิธี Single-pass Four-throw (SFT) | ปลายไหมถูกสอดผ่านห่วงไหมที่ดึงออกมาสี่ครั้งแล้วผูกปม การจัดการภายในและภายนอกช่องหน้าม่านตาเสร็จสิ้นในขั้นตอนเดียว |
| วิธี McCannel | เข็มยาวถูกสอดผ่านแผลหลักเพื่อแทงม่านตาและลิมบัสพร้อมกัน สามารถผูกปมปกติภายนอกตาได้ เทคนิคที่เข้าใจง่าย |
| การเย็บรัดรอบม่านตา (iris cerclage) | เย็บต่อเนื่องรอบม่านตาสำหรับการฉีกขาดแบบกว้าง การผ่าตัดในช่องหน้าม่านตามีความซับซ้อนและยาก |
| เทคนิคเข็มรับ (เข็มบาง 30G) | ใช้เมื่อสอดไหมได้ยาก แทงม่านตาจากด้านกระจกตาด้วยเข็มรับแล้วล็อกกับเข็มยาว ทำให้สามารถสอดไหมในตำแหน่งที่แม่นยำ |
เป้าหมายคือลดขนาดเส้นผ่านศูนย์กลางรูม่านตาให้เหลือประมาณ 4 มม. หรือน้อยกว่า และจัดรูม่านตากลับมาอยู่กึ่งกลาง
ขั้นตอนการเย็บม่านตาโดยส่วนใหญ่มักเสร็จภายในไม่กี่สิบนาที หากทำพร้อมกับการผ่าตัดต้อกระจกหรือการใส่เลนส์แก้วตาเทียม จะเพิ่มเวลาเพิ่มเติม เวลาผ่าตัดขึ้นอยู่กับเทคนิค ขอบเขตความเสียหายของม่านตา และระดับของการฉีกขาด
หากเป็นการบาดเจ็บของม่านตาเพียงอย่างเดียว การสร้างรูม่านตามักจะช่วยให้อาการกลัวแสงดีขึ้นและการมองเห็นดีขึ้น การพยากรณ์การมองเห็นมักดี แต่หากมีอาการบาดเจ็บร่วม เช่น จอประสาทตาฉีกขาด เลือดออกในน้ำวุ้นตา ต้อกระจกจากอุบัติเหตุ หรือความเสียหายของเส้นประสาทตา การซ่อมแซมม่านตาเพียงอย่างเดียวมีข้อจำกัด การมองเห็นสุดท้ายหลังผ่าตัดขึ้นอยู่กับการมีอยู่และความรุนแรงของอาการบาดเจ็บร่วม
เมื่อมีแรงกระแทกทื่อมากระทบดวงตา ความดันในช่องหน้าม่านตาจะเพิ่มขึ้นอย่างรวดเร็ว ขอบกระจกตายืดออก น้ำในช่องหน้าม่านตาเคลื่อนไปทางด้านหลังและมุมตา ทำให้เกิดแรงยืดอย่างรุนแรงต่อม่านตา โคนม่านตาเป็นส่วนที่บางที่สุดของม่านตา จึงเปราะบางต่อแรงยืดนี้มากที่สุด ทำให้เกิดการฉีกขาดที่โคน = การฉีกขาดของโคนม่านตา
หากการบาดเจ็บลามไปทางด้านตาขาวของโคนม่านตา จะเกิดรูปแบบการบาดเจ็บแบบเป็นขั้นตอน หากการฉีกขาดเกิดขึ้นระหว่างกล้ามเนื้อวงกลมของซิลิอารีบอดี (กล้ามเนื้อมึลเลอร์) และกล้ามเนื้อตามยาว (กล้ามเนื้อบรึคเคอ) จะเกิดมุม recession (angle recession) ซึ่งทำให้ความดันลูกตาผันผวน หากซิลิอารีบอดีหลุดจากตาขาวทางด้านตาขาว จะเกิด cyclodialysis ซึ่งสร้างทางเดินใหม่ให้น้ำในช่องหน้าม่านตาไหลจากช่องหน้าม่านตาไปยังช่องเหนือคอรอยด์ ทำให้ความดันลูกตาต่ำ
เมื่อ blood-aqueous barrier ถูกทำลายจากการบาดเจ็บของเนื้อเยื่อระดับเล็ก เซลล์อักเสบจะเคลื่อนเข้าสู่ช่องหน้าม่านตาทำให้เกิด traumatic iritis การมีเลือดในช่องหน้าม่านตาเกิดจากการบาดเจ็บของหลอดเลือดที่มุมตา ผลสลายของเม็ดเลือดแดง (เช่น hemosiderin) อาจอุดตัน trabecular meshwork และขัดขวางการไหลของน้ำในช่องหน้าม่านตา ทำให้ความดันลูกตาสูงขึ้นชั่วคราว (glaucoma เซลล์โฟม)
การถอยร่นของมุมตาไม่เพียงแต่ทำให้ความดันลูกตาสูงขึ้นในระยะเฉียบพลัน แต่ยังเพิ่มความเสี่ยงต่อการเกิดโรคต้อหินในระยะยาวอีกด้วย โรคต้อหินที่เกิดช้า (ต้อหินจากการถอยร่นของมุมตา) อาจเกิดขึ้นหลังจากได้รับบาดเจ็บหลายปีถึงหลายสิบปี ดังนั้นการจัดการความดันลูกตาในระยะยาวและการตรวจเป็นประจำจึงมีความสำคัญ
ในกรณีที่มีการถอยร่นของมุมตา โรคต้อหินจากการถอยร่นของมุมตาอาจเกิดขึ้นหลังจากได้รับบาดเจ็บหลายปีถึงหลายสิบปี การตรวจวัดความดันลูกตาและตรวจลานสายตาเป็นประจำเป็นสิ่งจำเป็น หากความดันลูกตาสูงไม่ได้รับการตรวจพบและปล่อยทิ้งไว้ อาจเกิดความเสียหายต่อลานสายตาที่ไม่สามารถกลับคืนได้ หลังจากได้รับบาดเจ็บ แม้ไม่มีอาการ ควรไปพบจักษุแพทย์เป็นประจำอย่างน้อยปีละครั้ง
มีการรายงานเทคนิคการเย็บม่านตาภายในลูกตาโดยใช้เข็มโค้งขนาดเล็กมาก (1.5 มม.) และที่จับเข็มเฉพาะทาง เมื่อเทียบกับเทคนิคภายนอกลูกตาแบบดั้งเดิมที่ใช้เข็มยาว เทคนิคนี้ช่วยให้เย็บได้แม่นยำกว่าและทำให้ม่านตาในช่องหน้าม่านตาเสียหายน้อยกว่า ข้อดีคือลดความเสียหายต่อเอ็นโดทีเลียมของกระจกตาได้แม้เข็มจะตั้งตรงในช่องหน้าม่านตา
ม่านตาเทียม (อุปกรณ์เทียมม่านตาสำหรับภาวะไม่มีม่านตา) เป็นทางเลือกสำหรับกรณีที่ม่านตาเสียหายเป็นบริเวณกว้างหรือกรณีที่ไม่เหมาะสมกับการเย็บม่านตา และมีประสบการณ์การใช้สะสมในต่างประเทศ แต่ปัจจุบันยังไม่ได้รับการอนุมัติในญี่ปุ่น เลนส์แก้วตาเทียมที่มีม่านตา (IOL แบบไดอะแฟรมม่านตา) ก็ได้รับการพัฒนาเช่นกัน และอาจเป็นทางเลือกการรักษาใหม่สำหรับตาที่ไม่มีม่านตาหรือม่านตาเสียหายรุนแรง