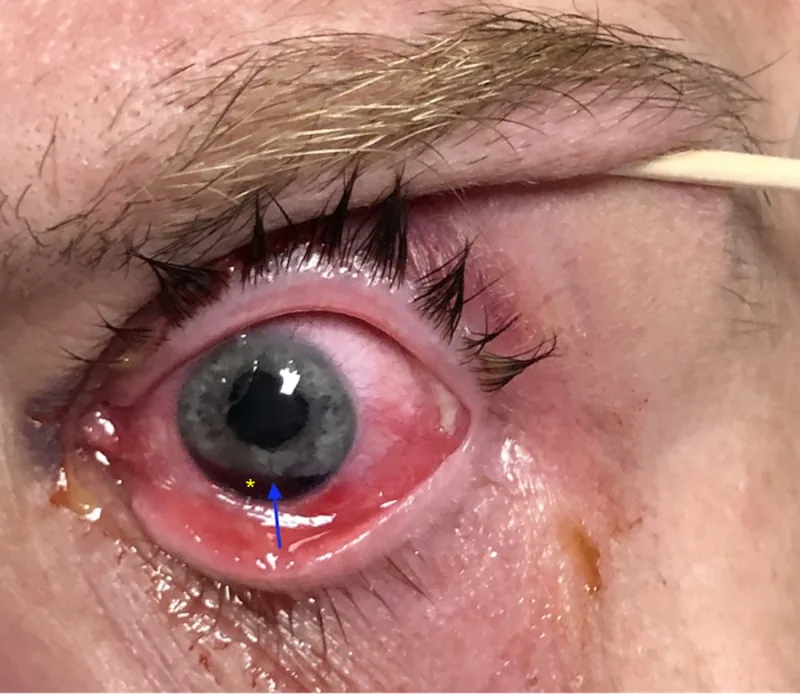
Iridodialyse
Verletzungsort : Irisriss am Ansatz des Ziliarkörpers
Hauptauswirkungen : Pupillenverlagerung, Lichtstreuung, monokulare Diplopie
Spaltlampenbefund : Sichel- oder halbmondförmiger Spalt

Die Iridodialyse (Iridodialysis) ist ein Zustand, bei dem die Iriswurzel reißt und sich vom Ziliarkörper und Skleralsporn ablöst. Die Iriswurzel ist der dünnste Teil der Iris und neigt bei stumpfem Trauma aufgrund der Dehnungskräfte zum Reißen.
Iridodialyse
Verletzungsort : Irisriss am Ansatz des Ziliarkörpers
Hauptauswirkungen : Pupillenverlagerung, Lichtstreuung, monokulare Diplopie
Spaltlampenbefund : Sichel- oder halbmondförmiger Spalt
Kammerwinkelrezession (Angle Recession)
Verletzungsort : Spalt zwischen dem zirkulären und longitudinalen Muskel des Ziliarkörpers
Hauptauswirkungen : Augeninnendruckschwankungen, langfristiges Glaukomrisiko
Spaltlampenbefund : Verbreiterung des Kammerwinkels, Vergrößerung des Ziliarkörperbandes
Zyklodialyse
Verletzungsort : Ablösung des Ziliarkörpers von der Sklera
Hauptauswirkung : Augeninnendrucksenkung (Bildung eines abnormalen Abflusswegs für Kammerwasser)
Spaltlampenbefund : Direkte Beobachtung mit Gonioskopie, Bestätigung durch UBM
| Klassifikation | Merkmale | Hauptsymptome |
|---|---|---|
| Kleiner Riss | Die Rissstelle ist schmal, die Auswirkung auf die Pupillenform ist begrenzt | Wenige subjektive Symptome, manchmal asymptomatisch |
| Großer Riss | Mit Pupillenabweichung | Sehverschlechterung, monokulare Diplopie, Photophobie |
Tritt als Komplikation eines stumpfen Augentraumas auf. Die verursachenden äußeren Kräfte sind vielfältig: Sportbälle, Faustschläge, Verkehrsunfälle, Flugobjekte usw. Sie geht häufig mit Hyphäma und Kammerwinkelrezession einher, was eine komplexe Beurteilung erfordert.
Wenn der Rissbereich klein ist und keine Symptome auftreten, ist eine Beobachtung oft ausreichend. Ist der Riss jedoch groß und mit einer Pupillenverlagerung verbunden oder bestehen monokulare Diplopie und Photophobie fort, ist eine chirurgische Reparatur erforderlich. Da häufig Hyphäma und Kammerwinkelrezession vorliegen, ist eine langfristige Überwachung des Augeninnendrucks unerlässlich.
Photophobie entsteht durch übermäßigen Lichteinfall ins Auge aufgrund einer Vergrößerung des Pupillendurchmessers oder einer Verlagerung. Bei ausgedehntem Rissbereich mit Pupillenverlagerung kann es zu Sehschärfenminderung und monokularer Diplopie kommen. Die Sehschärfenminderung ist oft auf eine Zunahme von Aberrationen höherer Ordnung oder auf begleitende traumatische Katarakt oder Glaskörperblutung zurückzuführen.
| Befund | Merkmal |
|---|---|
| Iridodialyse | Sichel- oder halbmondförmiger Spalt (im Spaltlampenmikroskop sichtbar) |
| Pupillenverlagerung | Verlagerung zur Rissseite, asymmetrische Pupillenform |
| Vorderkammerblutung | Hinweis auf eine Kammerwinkelrezession. Die Sichtbarkeit ist je nach Blutungsmenge vermindert. |
| Glaskörperprolaps | Tritt bei Ruptur der Zonula Zinnii auf. |
Im Spaltlampenmikroskop zeigt sich ein sichelförmiger oder halbmondförmiger Spalt. Gelegentlich findet sich ein Glaskörperprolaps infolge einer Ruptur der Zonula Zinnii. Bei Vorliegen einer Vorderkammerblutung nach stumpfem Trauma ist eine Kammerwinkelrezession oder Ziliarkörperabhebung zu vermuten.
Dies ist die häufigste Ursache. Typische Verletzungsmechanismen sind direkte Schläge auf das Auge durch Bälle (Baseball, Tennis, Squash usw.), Faust, Äste oder Flugobjekte.
Eine korneosklerale Wunde mit Irisprolaps kann die Iriswurzel schädigen. Bei einer Irisinkarzeration in der Wunde ist die Pupille in diese Richtung abgelenkt.
Auch eine Irisverletzung während einer Kataraktoperation kann eine Ursache sein1). Eine enge Pupille ist der wichtigste Risikofaktor für eine intraoperative Irisverletzung1). Die systemische Gabe von Alpha-1-Adrenozeptor-Antagonisten (Tamsulosin usw., verwendet bei Prostatahyperplasie oder Bluthochdruck) verursacht ein intraoperatives Floppy-Iris-Syndrom (IFIS) und erhöht das Risiko eines Irisprolapses1). Die Häufigkeit von IFIS oder Irisprolaps wird mit 0,5–2,0 % und die von Iris-/Ziliarkörperverletzungen mit 0,6–1,2 % angegeben1).
Spaltlampenuntersuchung
Bestätigung einer Iridodialyse : wird als sichelförmiger Irisdefekt beobachtet. Die Transillumination kann einen Lichtdurchlässigkeitsdefekt an der Iriswurzel nachweisen2).
Beurteilung der Pupille : Pupillendurchmesser, -form, Richtung und Ausmaß der Abweichung dokumentieren. Vorhandensein des Lichtreflexes und Reaktion auf Mydriatika prüfen.
Begleitverletzungen : Beurteilung auf Linsenschlottern (Phakodonesis), Vorderkapselruptur oder Glaskörperprolaps.
Gonioskopie und Bildgebung
Gonioskopie : Beurteilung der vergrößerten Distanz zwischen Iriswurzel und Skleralsporn sowie der Verbreiterung des Ziliarkörperbandes2). Der Vergleich mit dem Partnerauge ist wichtig. Durchführung 1–2 Wochen nach Rückbildung der Vorderkammerblutung.
Ultraschallbiomikroskopie (UBM) und Vorderabschnitts-OCT : nützlich zur Beobachtung der Iriswurzel und des Ziliarkörpers. Kleine Zyklodialysen können allein durch Gonioskopie schwer zu erkennen sein2).
In der akuten Phase mit Vorderkammerblutung ist oft eine vollständige Beurteilung schwierig. Nach Rückbildung der Blutung erneute Spaltlampen- und Gonioskopieuntersuchung zur Beurteilung des Ausmaßes der Dialyse, des Grades der Kammerwinkelrezession und des Vorliegens einer Zyklodialyse. Je nach Schwere des Traumas Fundusuntersuchung, OCT oder Ultraschall-B-Scan zur Überprüfung auf Begleitverletzungen von Netzhaut und Glaskörper durchführen.
Zunächst wird die konservative Behandlung der Vorderkammerblutung priorisiert. Ruhe und Mydriatika (Atropin-Augentropfen) zur Beruhigung der Uveitis und Förderung der Resorption der Vorderkammerblutung. Steroid-Augentropfen (Betamethasonphosphat 0,1% etc.) zur Entzündungshemmung. Bei geringem Ausmaß der Iridodialyse und fehlenden Symptomen ist keine Operation erforderlich.
Eine Iridoplastik (Irisnaht) ist indiziert bei ausgedehnter Irisdisinsertion mit Pupillenverziehung und Vorliegen eines der folgenden Kriterien:
Es wird angenommen, dass höhere Aberrationen signifikant zunehmen und zu einer Visusminderung führen, wenn der Pupillendurchmesser 4 mm überschreitet. Wenn nach IOL-Implantation trotz Miotika und Iriszug eine Mydriasis von 6 mm oder mehr bestehen bleibt, wird gleichzeitig mit der Kataraktoperation eine Pupilloplastik durchgeführt.
Präoperativ wird die Iris in der Vorderkammer mit einer Pinzette gedehnt, um die Nahtposition zu simulieren. Dieser Vorgang hat selbst eine pupillenverengende Wirkung. Als Nahtmaterial wird 9-0 oder 10-0 Prolene (Polypropylen) verwendet.
| Technik | Merkmale |
|---|---|
| Modifizierter Siepser-Sliding-Knot | Die Iris wird über einen Seitenport 2–3 mm breit gefasst und außerhalb des Auges geknotet. Relativ einfache Handhabung. Verwendung von 9-0/10-0 Prolene. |
| Single-pass Four-throw (SFT)-Methode | Das Fadenende wird viermal durch die herausgezogene Fadenschlaufe geführt und geknotet. Intra- und extrakamerale Manipulationen werden in einem Schritt abgeschlossen. |
| McCannel-Methode | Eine lange Nadel wird durch den Hauptschnitt eingeführt, um Iris und Limbus in einem Zug zu durchstechen. Standardknotung außerhalb des Auges möglich. Einfach verständliche Technik. |
| Iris-Cerclage | Fortlaufende Naht um die Iris bei ausgedehnter Ablösung. Die Manipulation in der Vorderkammer ist komplex und schwierig. |
| Technik der Empfangsnadel (30G dünne Nadel) | Wird bei schwierigem Fadendurchzug verwendet. Die Empfangsnadel durchsticht die Iris von der Hornhautseite und verriegelt mit einer langen Nadel. Ermöglicht präzisen Fadendurchzug an der richtigen Stelle. |
Ziel ist es, den Pupillendurchmesser auf etwa 4 mm oder weniger zu reduzieren und die Pupille wieder in die Mitte zu bringen.
Der eigentliche Eingriff der Irisnaht ist oft in wenigen zehn Minuten abgeschlossen. Wenn er gleichzeitig mit einer Kataraktoperation oder IOL-Implantation durchgeführt wird, kommt die entsprechende Zeit hinzu. Die Operationsdauer variiert je nach Technik, Ausmaß des Irisschadens und Grad der Ablösung.
Bei einem isolierten Iristrauma bessert sich die Photophobie durch die Pupillenbildung und auch das Sehvermögen verbessert sich oft. Die Sehprognose ist oft gut, aber bei begleitenden Netzhautschäden, Glaskörperblutung, traumatischem Katarakt oder Sehnervschäden ist die alleinige Irisreparatur begrenzt. Die endgültige Sehschärfe nach der Operation hängt vom Vorhandensein und der Schwere der Begleitverletzungen ab.
Wenn eine stumpfe Gewalt auf das Auge einwirkt, steigt der Augeninnendruck plötzlich an. Der Hornhautlimbus wird gedehnt, das Kammerwasser bewegt sich nach hinten und in den Kammerwinkel, wodurch eine starke Dehnungskraft auf die Iris ausgeübt wird. Die Iriswurzel ist der dünnste Teil der Iris und daher am anfälligsten für diese Dehnungskraft, was zu einem Riss an der Wurzel = Iridodialyse führt.
Wenn die Schädigung über die Iriswurzel hinaus zur Skleraseite reicht, nimmt sie eine schrittweise Schadensform an. Ein Riss zwischen dem zirkulären Muskel (Müller) und dem Längsmuskel (Brücke) des Ziliarkörpers führt zu einer Kammerwinkelrezession (angle recession), die Druckschwankungen verursacht. Wenn sich der Ziliarkörper auf der Skleraseite von der Sklera ablöst, kommt es zu einer Zyklodialyse, wodurch ein neuer Weg für den Abfluss von Kammerwasser aus der Vorderkammer in den suprachoroidalen Raum entsteht, was zu einer Hypotonie führt.
Wenn die Blut-Kammerwasser-Schranke durch minimale Gewebeschäden zerstört wird, wandern Entzündungszellen in die Vorderkammer ein und verursachen eine traumatische Iritis. Ein Hyphäma entsteht durch Gefäßverletzungen im Kammerwinkel. Die Abbauprodukte der roten Blutkörperchen (Hämosiderin usw.) verstopfen das Trabekelwerk und behindern den Kammerwasserabfluss, was zu einem vorübergehenden Augeninnendruckanstieg (Schaumzellglaukom) führen kann.
Die Kammerwinkelrezession erhöht nicht nur das Risiko eines akuten Augeninnendruckanstiegs, sondern auch das langfristige Risiko, ein Glaukom zu entwickeln. Da ein verzögertes Glaukom (Kammerwinkelrezessionsglaukom) Jahre bis Jahrzehnte nach dem Trauma auftreten kann, sind langfristiges Augeninnendruckmanagement und regelmäßige Kontrolluntersuchungen wichtig.
Bei Vorliegen einer Kammerwinkelrezession kann sich Jahre bis Jahrzehnte nach der Verletzung ein Kammerwinkelrezessionsglaukom entwickeln. Regelmäßige Augeninnendruckmessungen und Gesichtsfelduntersuchungen sind unerlässlich. Wenn der erhöhte Augeninnendruck unbemerkt bleibt und unbehandelt bleibt, kann eine irreversible Gesichtsfeldschädigung fortschreiten. Nach einem Trauma ist es wichtig, auch ohne Symptome mindestens einmal jährlich eine augenärztliche Routineuntersuchung durchführen zu lassen.
Es wurde über eine intraokulare Irisnahttechnik mit einer extrem kleinen gebogenen Nadel (1,5 mm) und einem speziellen Nadelhalter berichtet. Im Vergleich zu herkömmlichen extraokularen Verfahren mit einer langen Nadel ermöglicht sie eine präzisere Naht und verursacht weniger Irisschäden in der Vorderkammer. Sie hat den Vorteil, dass selbst bei senkrechter Nadelstellung in der Vorderkammer die Schädigung des Hornhautendothels minimiert wird.
Künstliche Irisse (Irisprothesen für Aniridie) wurden im Ausland als Option für ausgedehnte Irisverletzungen oder Fälle, in denen eine Irisnaht nicht geeignet ist, eingesetzt, sind aber derzeit in Deutschland nicht zugelassen. Auch Iris-Diaphragma-IOLs (Iris-Diaphragma-Intraokularlinsen) werden entwickelt und könnten eine neue Behandlungsoption für aniride Augen oder schwere Irisverletzungen darstellen.