Iridodialyse
Site de la lésion : Déchirure de l’iris à son attache au corps ciliaire
Principaux effets : Déviation pupillaire, diffusion de la lumière, diplopie monoculaire
Signe à la lampe à fente : Fente en forme de croissant ou de demi-lune

Le décollement de la racine de l’iris (iridodialyse) est une condition où la racine de l’iris se déchire et se détache du corps ciliaire et de l’éperon scléral. La racine de l’iris est la partie la plus fine de l’iris, et elle est sujette à la rupture sous l’effet des forces d’étirement lors d’un traumatisme contondant.
Iridodialyse
Site de la lésion : Déchirure de l’iris à son attache au corps ciliaire
Principaux effets : Déviation pupillaire, diffusion de la lumière, diplopie monoculaire
Signe à la lampe à fente : Fente en forme de croissant ou de demi-lune
Recessus de l'angle (angle recession)
Site de la lésion : Fente entre le muscle circulaire et le muscle longitudinal du corps ciliaire
Principaux effets : Fluctuations de la pression intraoculaire, risque de glaucome à long terme
Signe à la lampe à fente : Élargissement de l’angle, élargissement de la bande ciliaire
Cyclodialyse
Site de la lésion : Décollement du corps ciliaire de la sclère
Principale conséquence : Hypotension oculaire (formation d’une voie anormale d’écoulement de l’humeur aqueuse)
Examen à la lampe à fente : Observation directe à la gonioscopie, confirmation par UBM
| Classification | Caractéristiques | Principaux symptômes |
|---|---|---|
| Rupture de petite étendue | La zone de rupture est étroite, l’impact sur la forme de la pupille est limité | Peu de symptômes subjectifs, parfois asymptomatique |
| Rupture étendue | Accompagnée d’une déviation pupillaire | Baisse de l’acuité visuelle, diplopie monoculaire, photophobie |
Survient comme complication d’un traumatisme oculaire contondant. Les forces externes en cause sont variées : ballons de sport, poings, accidents de la route, projectiles, etc. Elle s’accompagne souvent d’une hyphéma et d’un recessus de l’angle, nécessitant une évaluation complexe.
Si la zone de déchirure est étroite et sans symptômes, une simple surveillance est souvent suffisante. Cependant, si la zone est large avec une déviation pupillaire, ou si une diplopie monoculaire et une photophobie persistent, une réparation chirurgicale est nécessaire. De plus, comme une hyphéma et un recessus de l’angle sont fréquemment associés, une surveillance à long terme de la pression intraoculaire est indispensable.
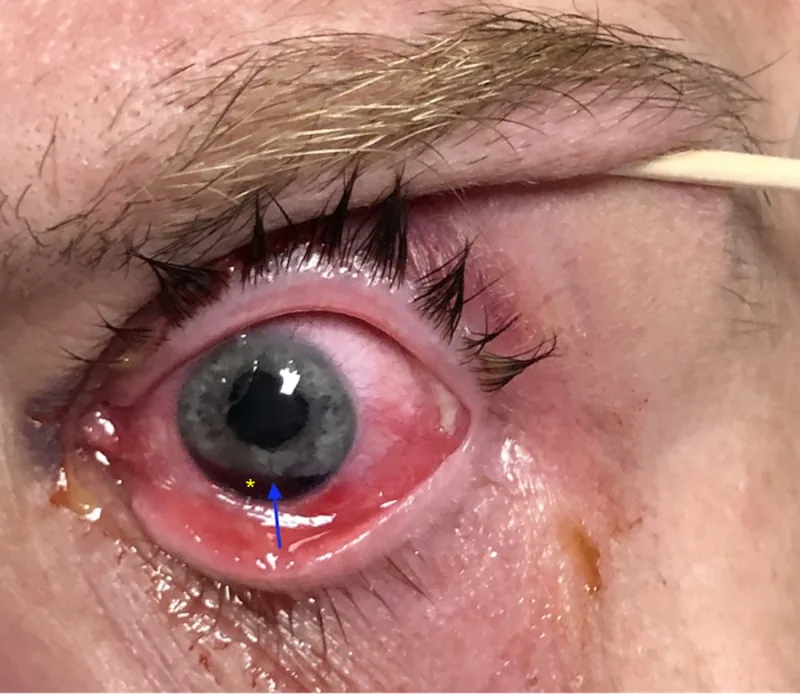
La photophobie est due à une entrée excessive de lumière dans l’œil causée par une augmentation du diamètre pupillaire ou une déviation. Lorsque la zone de déchirure est étendue avec une déviation pupillaire, elle peut entraîner une baisse de l’acuité visuelle et une diplopie monoculaire. La baisse de l’acuité visuelle est souvent due à une augmentation des aberrations d’ordre élevé ou à une cataracte traumatique ou une hémorragie du vitré associée.
| Signe | Caractéristique |
|---|---|
| Iridodialyse | Fente en forme de croissant ou de demi-lune (observée à la lampe à fente) |
| Déviation pupillaire | Déviation vers le côté de la déchirure, forme pupillaire asymétrique |
| Hémorragie de la chambre antérieure | Suggère un recul de l’angle. La visibilité est réduite en fonction du volume de l’hémorragie. |
| Prolapsus du vitré | Observé en cas de rupture de la zonule de Zinn. |
À l’examen à la lampe à fente, on observe une fissure en forme de croissant ou de demi-lune. Un prolapsus du vitré associé à une rupture de la zonule de Zinn peut également être présent. En cas d’hémorragie de la chambre antérieure après un traumatisme contondant, suspecter un recul de l’angle ou un décollement du corps ciliaire.
C’est la cause la plus fréquente. Le mécanisme typique est un impact direct sur l’œil par une balle (baseball, tennis, squash, etc.), un poing, une branche d’arbre ou un projectile.
Une plaie cornéosclérale avec prolapsus irien peut endommager la racine de l’iris. Si un incarcération de l’iris est observée au niveau de la plaie, la pupille est déviée dans cette direction.
Une lésion de l’iris lors d’une chirurgie de la cataracte peut également en être la cause1). Une pupille étroite est le facteur de risque le plus important de lésion peropératoire de l’iris1). L’administration systémique d’alpha-1-bloquants (tamsulosine, etc., utilisés pour l’hypertrophie bénigne de la prostate ou l’hypertension) provoque un syndrome de l’iris flasque peropératoire (IFIS), augmentant le risque de prolapsus irien1). La fréquence de l’IFIS ou du prolapsus irien est rapportée entre 0,5 et 2,0 %, et celle des lésions iriennes ou ciliaires entre 0,6 et 1,2 %1).
Examen à la lampe à fente
Confirmation de la dialyse irienne : observée comme un défaut irien en forme de croissant. La transillumination peut détecter un défaut de transmission lumineuse à la racine de l’iris2).
Évaluation de la pupille : enregistrer le diamètre, la forme, la direction et le degré de déviation de la pupille. Vérifier la présence du réflexe photomoteur et la réponse aux mydriatiques.
Lésions associées : évaluer la présence de phacodonèse, de rupture capsulaire antérieure ou de prolapsus du vitré.
Gonioscopie et imagerie
Gonioscopie : évaluer l’augmentation de la distance entre la racine de l’iris et l’éperon scléral, ainsi que l’élargissement de la bande ciliaire2). La comparaison avec l’œil controlatéral est importante. Réaliser 1 à 2 semaines après la résorption de l’hémorragie de la chambre antérieure.
Microscopie ultrasonique (UBM) et OCT du segment antérieur : utiles pour l’observation de la racine de l’iris et du corps ciliaire. Les petites dialyses ciliaires peuvent être difficiles à détecter par la seule gonioscopie2).
En phase aiguë avec hémorragie de la chambre antérieure, il est souvent difficile d’avoir une vue d’ensemble. Après résorption de l’hémorragie, refaire un examen à la lampe à fente et une gonioscopie pour évaluer l’étendue de la dialyse, le degré de recessus de l’angle et la présence d’une dialyse ciliaire. Selon la gravité du traumatisme, réaliser un fond d’œil, une OCT ou une échographie B-scan pour vérifier les lésions associées de la rétine et du vitré.
Prioriser d’abord le traitement conservateur de l’hémorragie de la chambre antérieure. Repos et mydriatiques (collyre d’atropine) pour calmer l’uvéite et favoriser la résorption de l’hémorragie. Collyre de stéroïdes (bétaméthasone phosphate 0,1% etc.) pour supprimer l’inflammation. Si la dialyse irienne est de petite étendue et sans symptômes, la chirurgie n’est pas nécessaire.
L’iridoplastie est indiquée en cas de déchirure étendue avec déviation pupillaire et présence de l’un des éléments suivants :
On considère que les aberrations d’ordre élevé augmentent significativement et entraînent une baisse de l’acuité visuelle lorsque le diamètre pupillaire dépasse 4 mm. Si une mydriase de 6 mm ou plus persiste après l’insertion de l’IOL malgré l’utilisation de myotiques et la traction irienne, une pupilloplastie est réalisée simultanément à la chirurgie de la cataracte.
Avant l’intervention, l’iris est étiré dans la chambre antérieure à l’aide d’une pince pour simuler la position de la suture. Cette manœuvre a également un effet myotique. On utilise du fil de suture 9-0 ou 10-0 en prolène (polypropylène).
| Technique | Caractéristiques |
|---|---|
| Modified Siepser Sliding Knot | L’iris est prélevé sur 2 à 3 mm de large via un port latéral et noué à l’extérieur de l’œil. Manipulation relativement simple. Utilisation de fil 9-0/10-0 prolène. |
| Single-pass Four-throw (SFT) | L’extrémité du fil est passée quatre fois dans la boucle de fil tirée pour le nouage. Les manipulations intra- et extra-camérulaires sont effectuées en une seule fois. |
| McCannel | Une aiguille longue est insérée par l’incision principale pour percer l’iris et le limbe en une seule fois. Le nœud standard peut être réalisé à l’extérieur de l’œil. Technique facile à comprendre. |
| Cerclage irien | Suture continue autour de l’iris pour les décollements étendus. La manipulation en chambre antérieure est complexe et de difficulté élevée. |
| Technique de l’aiguille de rattrapage (aiguille fine 30G) | Utilisée en cas de difficulté de passage du fil. L’aiguille de rattrapage perce l’iris depuis le côté cornéen et se verrouille avec une aiguille longue. Permet un passage précis du fil. |
L’objectif est de réduire le diamètre pupillaire à environ 4 mm ou moins et de recentrer la pupille.
La procédure de suture de l’iris elle-même est souvent terminée en quelques dizaines de minutes. Si elle est réalisée en même temps qu’une chirurgie de la cataracte ou une insertion d’IOL, ce temps s’ajoute. La durée de la chirurgie varie en fonction de la technique, de l’étendue des lésions iriennes et du degré de décollement.
En cas de traumatisme irien isolé, la photophobie s’améliore et la vision s’améliore souvent grâce à la formation pupillaire. Le pronostic visuel est souvent bon, mais en cas de lésions rétiniennes associées, d’hémorragie du vitré, de cataracte traumatique ou de lésion du nerf optique, la seule réparation de l’iris a des limites. L’acuité visuelle finale après la chirurgie dépend de la présence et de la gravité des lésions associées.
Lorsqu’une force contondante est appliquée à l’œil, la pression intraoculaire augmente brusquement. Le limbe cornéen s’étire, l’humeur aqueuse se déplace vers l’arrière et l’angle, exerçant une forte force d’étirement sur l’iris. La racine de l’iris est la partie la plus fine de l’iris, donc la plus vulnérable à cette force, entraînant une rupture à la racine = décollement de la racine de l’iris.
Si la lésion s’étend du côté scléral au-delà de la racine de l’iris, elle prend une forme de lésion progressive. Une rupture entre le muscle circulaire (Müller) et le muscle longitudinal (Brücke) du corps ciliaire entraîne un recessus de l’angle (angle recession), provoquant des variations de la pression intraoculaire. Si le corps ciliaire se détache de la sclère du côté scléral, il se produit une cyclodialyse, créant une nouvelle voie d’écoulement de l’humeur aqueuse de la chambre antérieure vers l’espace suprachoroïdien, entraînant une hypotension.
Lorsque la barrière hémato-aqueuse est détruite par des lésions tissulaires minimes, des cellules inflammatoires migrent dans la chambre antérieure, provoquant une iritis traumatique. L’hyphéma résulte de lésions vasculaires de l’angle. Les produits de dégradation des globules rouges (hémosidérine, etc.) obstruent le trabéculum, entravant l’écoulement de l’humeur aqueuse, ce qui peut provoquer une augmentation transitoire de la pression intraoculaire (glaucome à cellules spumeuses).
Le recul de l’angle iridocornéen augmente non seulement le risque d’élévation de la pression intraoculaire en phase aiguë, mais aussi le risque de développer un glaucome à long terme. Un glaucome tardif (glaucome par recul de l’angle) peut survenir plusieurs années à plusieurs décennies après le traumatisme, d’où l’importance d’une gestion à long terme de la pression intraoculaire et d’examens réguliers.
En cas de recul de l’angle, un glaucome par recul de l’angle peut se développer plusieurs années à plusieurs décennies après la blessure. Des examens réguliers de la pression intraoculaire et du champ visuel sont indispensables. Si l’élévation de la pression intraoculaire passe inaperçue et n’est pas traitée, des lésions irréversibles du champ visuel peuvent progresser. Après un traumatisme, même en l’absence de symptômes, il est important de continuer à consulter un ophtalmologiste au moins une fois par an.
Une technique de suture intraoculaire de l’iris utilisant une aiguille très fine et courbe (1,5 mm) et un porte-aiguille spécial a été rapportée. Par rapport aux techniques extraoculaires traditionnelles avec une aiguille longue, elle permet une suture plus précise et réduit les dommages à l’iris dans la chambre antérieure. Elle présente l’avantage de minimiser les lésions de l’endothélium cornéen même lorsque l’aiguille est verticale dans la chambre antérieure.
Les iris artificiels (prothèses iris pour aniridie) ont été utilisés à l’étranger comme option pour les cas de lésions étendues de l’iris ou lorsque la suture de l’iris n’est pas appropriée, mais ils ne sont pas encore approuvés au Japon. Des implants intraoculaires avec diaphragme irien (IOL à diaphragme irien) sont également en développement et pourraient constituer une nouvelle option thérapeutique pour les yeux aniridiques ou les lésions sévères de l’iris.