Иридодиализ
Место повреждения : Разрыв радужки в месте прикрепления к цилиарному телу
Основные последствия : Смещение зрачка, рассеяние света, монокулярная диплопия
Данные щелевой лампы : Серповидная или полулунная щель

Отрыв корня радужки (иридодиализ) — это состояние, при котором корень радужки разрывается и отделяется от цилиарного тела и склеральной шпоры. Корень радужки является самой тонкой частью радужки и подвержен разрыву под действием сил растяжения при тупой травме.
Иридодиализ
Место повреждения : Разрыв радужки в месте прикрепления к цилиарному телу
Основные последствия : Смещение зрачка, рассеяние света, монокулярная диплопия
Данные щелевой лампы : Серповидная или полулунная щель
Рецессия угла передней камеры
Место повреждения : Щель между циркулярной и продольной мышцами цилиарного тела
Основные последствия : Колебания внутриглазного давления, долгосрочный риск глаукомы
Данные щелевой лампы : Расширение угла, увеличение цилиарной полосы
Циклодиализ
Место повреждения : Отслойка цилиарного тела от склеры
Основное влияние : Гипотония глаза (образование аномального пути оттока водянистой влаги)
Данные щелевой лампы : Прямое наблюдение с помощью гониоскопии, подтверждение с помощью УБМ
| Классификация | Характеристики | Основные симптомы |
|---|---|---|
| Разрыв малой протяженности | Область разрыва узкая, влияние на форму зрачка ограничено | Мало субъективных симптомов, иногда бессимптомно |
| Разрыв большой протяженности | Сопровождается девиацией зрачка | Снижение остроты зрения, монокулярная диплопия, светобоязнь |
Возникает как осложнение тупой травмы глаза. Причиняющие внешние силы разнообразны: спортивные мячи, удары кулаком, дорожно-транспортные происшествия, летящие предметы и т.д. Часто сочетается с гифемой и рецессией угла, что требует комплексной оценки.
Если область разрыва небольшая и симптомы отсутствуют, часто достаточно наблюдения. Однако при обширном разрыве с девиацией зрачка или при сохраняющейся монокулярной диплопии и светобоязни требуется хирургическое восстановление. Кроме того, поскольку часто сопутствуют гифема и рецессия угла, долгосрочное наблюдение внутриглазного давления необходимо.
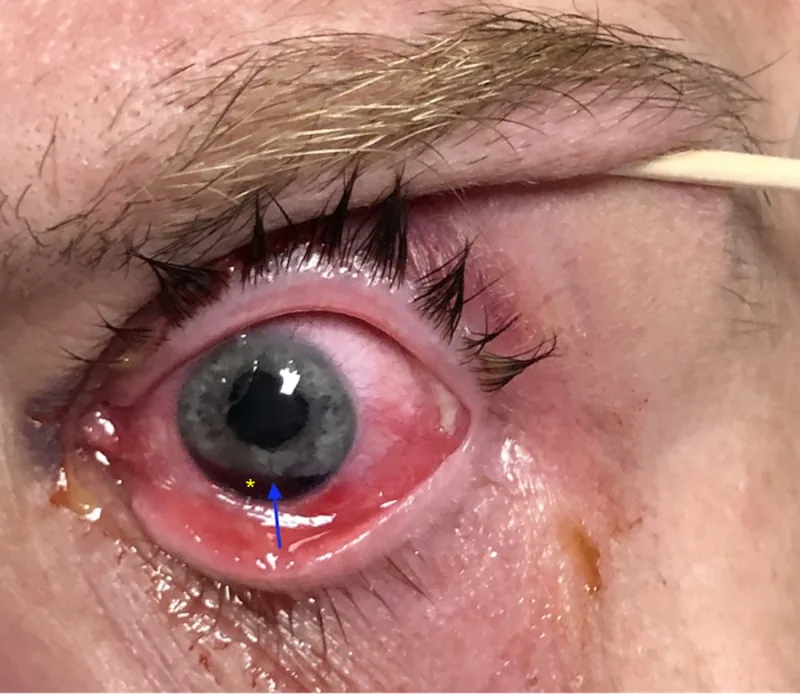
Светобоязнь возникает из-за избыточного попадания света в глаз вследствие увеличения диаметра зрачка или его девиации. При обширной области разрыва с девиацией зрачка это может привести к снижению остроты зрения и монокулярной диплопии. Снижение остроты зрения часто связано с увеличением аберраций высшего порядка или сопутствующей травматической катарактой или гемофтальмом.
| Признак | Характеристика |
|---|---|
| Иридодиализ | Серповидная или полулунная щель (наблюдается при щелевой лампе) |
| Девиация зрачка | Смещение в сторону разрыва, асимметричная форма зрачка |
| Кровоизлияние в переднюю камеру | Указывает на наличие рецессии угла. Видимость снижается в зависимости от объема кровоизлияния. |
| Выпадение стекловидного тела | Наблюдается при разрыве цинновой связки. |
При биомикроскопии с щелевой лампой видна серповидная или полулунная щель. Также может наблюдаться выпадение стекловидного тела вследствие разрыва цинновой связки. При наличии кровоизлияния в переднюю камеру после тупой травмы следует заподозрить рецессию угла или отрыв цилиарного тела.
Это наиболее частая причина. Типичный механизм травмы — прямой удар по глазу мячом (бейсбол, теннис, сквош и т.д.), кулаком, веткой дерева или летящим предметом.
Корнеосклеральная рана с выпадением радужки повреждает корень радужки. При ущемлении радужки в ране зрачок смещается в этом направлении.
Повреждение радужки во время операции по удалению катаракты также может быть причиной1). Узкий зрачок является наиболее важным фактором риска интраоперационного повреждения радужки1). Системное применение альфа-1-адреноблокаторов (тамсулозин и др., используемых при доброкачественной гиперплазии предстательной железы или артериальной гипертензии) вызывает синдром интраоперационной вялой радужки (IFIS), повышая риск выпадения радужки1). Частота IFIS или выпадения радужки составляет 0,5–2,0%, а частота повреждений радужки/цилиарного тела — 0,6–1,2%1).
Осмотр с помощью щелевой лампы
Подтверждение иридодиализа : наблюдается в виде серповидного дефекта радужки. Трансиллюминация может выявить дефект пропускания света у корня радужки2).
Оценка зрачка : регистрируют диаметр, форму, направление и степень отклонения зрачка. Проверяют наличие прямой реакции на свет и реакцию на мидриатики.
Сопутствующие повреждения : оценивают наличие факодонеза, разрыва передней капсулы или пролапса стекловидного тела.
Гониоскопия и визуализация
Гониоскопия : оценивают увеличение расстояния от корня радужки до склеральной шпоры и расширение цилиарной полосы2). Важно сравнение с парным глазом. Проводят через 1–2 недели после рассасывания кровоизлияния в переднюю камеру.
Ультразвуковая биомикроскопия (УБМ) и ОКТ переднего отрезка : полезны для наблюдения корня радужки и цилиарного тела. Небольшие циклодиализы могут быть трудно выявляемы только при гониоскопии2).
В острой фазе при наличии кровоизлияния в переднюю камеру часто трудно получить полную картину. После рассасывания кровоизлияния повторно проводят осмотр на щелевой лампе и гониоскопию для оценки протяженности отрыва, степени рецессии угла и наличия циклодиализа. В зависимости от тяжести травмы проводят осмотр глазного дна, ОКТ или УЗИ В-сканирование для выявления сопутствующих повреждений сетчатки и стекловидного тела.
Сначала отдают приоритет консервативному лечению кровоизлияния в переднюю камеру. Покой и мидриатики (атропин в каплях) для успокоения увеита и ускорения рассасывания кровоизлияния. Стероидные капли (бетаметазона фосфат 0,1% и др.) для подавления воспаления. Если отрыв радужки небольшой и нет симптомов, операция не требуется.
Иридопластика (шов радужки) показана при обширном отрыве радужки с девиацией зрачка и наличии одного из следующих признаков:
Считается, что аберрации высшего порядка значительно увеличиваются и приводят к снижению остроты зрения, когда диаметр зрачка превышает 4 мм. Если после имплантации ИОЛ, несмотря на применение миотиков и тракцию радужки, сохраняется мидриаз 6 мм и более, одновременно с операцией по удалению катаракты проводится пупиллопластика.
Перед операцией радужка растягивается в передней камере с помощью пинцета для моделирования положения шва. Эта манипуляция сама по себе оказывает миотический эффект. Используется шовный материал 9-0 или 10-0 пролен (полипропилен).
| Методика | Особенности |
|---|---|
| Модифицированный скользящий узел Siepser | Радужка захватывается через боковой порт шириной 2–3 мм и завязывается снаружи глаза. Относительно простая манипуляция. Использование нити 9-0/10-0 пролен. |
| Метод Single-pass Four-throw (SFT) | Конец нити четыре раза продевается через вытянутую петлю нити и завязывается. Манипуляции внутри и снаружи передней камеры выполняются за один раз. |
| Метод McCannel | Длинная игла вводится через основной разрез для одномоментного прокола радужки и лимба. Возможна стандартная завязка снаружи глаза. Понятная техника. |
| Церкляж радужки | Непрерывный шов вокруг радужки при обширном отрыве. Манипуляции в передней камере сложны и требуют высокой квалификации. |
| Техника «встречной иглы» (тонкая игла 30G) | Используется при затруднении проведения нити. Встречная игла прокалывает радужку со стороны роговицы и блокируется с длинной иглой. Обеспечивает точное проведение нити в нужном месте. |
Цель — уменьшить диаметр зрачка примерно до 4 мм или менее и восстановить центральное положение зрачка.
Сама процедура ушивания радужки часто завершается в течение нескольких десятков минут. Если она выполняется одновременно с операцией по удалению катаракты или имплантацией ИОЛ, добавляется соответствующее время. Продолжительность операции варьируется в зависимости от методики, степени повреждения радужки и степени отрыва.
При изолированной травме радужки формирование зрачка уменьшает светобоязнь и часто улучшает зрение. Прогноз по зрению часто благоприятный, но при сопутствующем повреждении сетчатки, кровоизлиянии в стекловидное тело, травматической катаракте или повреждении зрительного нерва возможности одной лишь репарации радужки ограничены. Окончательная острота зрения после операции зависит от наличия и тяжести сопутствующих повреждений.
При воздействии тупой силы на глаз внутриглазное давление резко повышается. Лимб роговицы растягивается, водянистая влага перемещается кзади и в угол, создавая сильное растягивающее усилие на радужку. Корень радужки является самой тонкой частью радужки, поэтому наиболее уязвим для этого усилия, что приводит к разрыву в корне = иридодиализу.
Если повреждение распространяется за корень радужки в сторону склеры, оно принимает форму поэтапного повреждения. Разрыв между круговой мышцей (Мюллера) и продольной мышцей (Брюкке) цилиарного тела приводит к рецессии угла (angle recession), вызывая колебания внутриглазного давления. Если цилиарное тело отслаивается от склеры со стороны склеры, возникает циклодиализ, создавая новый путь оттока водянистой влаги из передней камеры в супрахориоидальное пространство, что приводит к гипотонии.
Когда гематоофтальмический барьер разрушается из-за микроскопического повреждения тканей, воспалительные клетки мигрируют в переднюю камеру, вызывая травматический ирит. Гифема возникает из-за повреждения сосудов угла. Продукты распада эритроцитов (гемосидерин и др.) закупоривают трабекулярную сеть, препятствуя оттоку водянистой влаги, что может вызвать временное повышение внутриглазного давления (глаукома пенистых клеток).
Рецессия угла передней камеры повышает риск не только острого повышения внутриглазного давления, но и развития глаукомы в долгосрочной перспективе. Поскольку отсроченная глаукома (глаукома вследствие рецессии угла) может развиться через несколько лет или десятилетий после травмы, важны долгосрочный контроль внутриглазного давления и регулярные обследования.
При наличии рецессии угла глаукома вследствие рецессии угла может развиться через несколько лет или десятилетий после травмы. Регулярное измерение внутриглазного давления и исследование полей зрения необходимы. Если повышение внутриглазного давления останется незамеченным и нелеченым, может прогрессировать необратимое повреждение поля зрения. После травмы, даже при отсутствии симптомов, важно продолжать регулярные осмотры у офтальмолога не реже одного раза в год.
Сообщается о методике внутриглазного шва радужки с использованием сверхмалой изогнутой иглы (1,5 мм) и специального иглодержателя. По сравнению с традиционными внеглазными методами с длинной иглой, она позволяет выполнить более точный шов и вызывает меньше повреждений радужки в передней камере. Преимуществом является минимизация повреждения эндотелия роговицы даже при вертикальном положении иглы в передней камере.
Искусственные радужки (протезы радужки для аниридии) использовались за рубежом как вариант для случаев обширного повреждения радужки или когда наложение шва на радужку нецелесообразно, но в настоящее время они не одобрены в России. Также разрабатываются ИОЛ с диафрагмой радужки (Iris-diaphragm IOL), которые могут стать новым вариантом лечения для глаз с аниридией или тяжелым повреждением радужки.