虹膜离断(iridodialysis)

虹膜根部离断
1. 什么是虹膜根部离断?
Section titled “1. 什么是虹膜根部离断?”虹膜根部离断(iridodialysis)是指虹膜根部断裂,从睫状体和巩膜突上剥离的状态。虹膜根部是虹膜中最薄弱的部位,钝性外伤时的伸展力集中于此,容易断裂。
房角后退(angle recession)
睫状体分离
按撕裂范围的临床分类
Section titled “按撕裂范围的临床分类”| 分类 | 特征 | 主要症状 |
|---|---|---|
| 小范围撕裂 | 撕裂部狭窄,对瞳孔形态影响有限 | 自觉症状少,有时无症状 |
| 大范围撕裂 | 伴有瞳孔偏位 | 视力下降、单眼复视、畏光 |
作为钝性眼外伤的并发症发生。引起的外力包括运动球类、拳头、交通事故、飞来物等多种多样。常合并前房积血和房角后退,需要综合评估。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”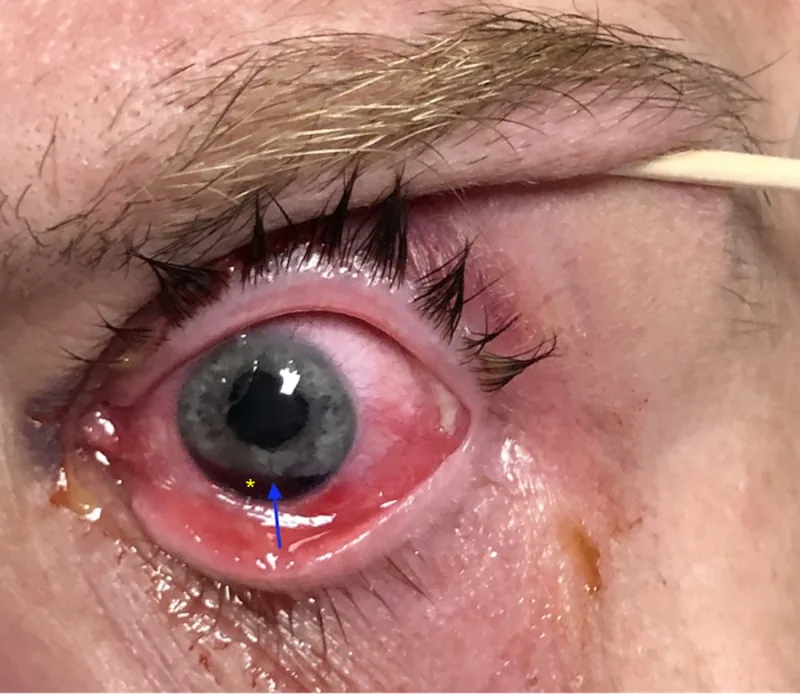
畏光是由于瞳孔径增大或偏位导致光线过度进入眼内所致。当断裂范围广泛并伴有瞳孔偏位时,会导致视力下降和单眼复视。视力下降通常由高阶像差增加或合并的外伤性白内障、玻璃体出血引起。
| 所见 | 特征 |
|---|---|
| 虹膜离断 | 新月形或半月形裂隙(裂隙灯下观察) |
| 瞳孔偏位 | 向离断侧偏位,瞳孔形态不对称 |
| 前房出血 | 提示合并房角后退。出血量影响可见度。 |
| 玻璃体脱出 | 见于合并Zinn小带断裂时。 |
裂隙灯显微镜检查可见新月形或半月形裂隙。有时伴有Zinn小带断裂导致的玻璃体脱出。钝挫伤后出现前房出血时,应怀疑合并房角后退或睫状体分离。
3. 原因与风险因素
Section titled “3. 原因与风险因素”最常见的原因。典型受伤机制包括球类(棒球、网球、壁球等)、拳头、树枝、飞溅物等直接击打眼球。
角巩膜裂伤伴虹膜脱出时,虹膜根部受损。若裂伤处有虹膜嵌顿,瞳孔向该方向偏移。
医源性(白内障手术中虹膜损伤)
Section titled “医源性(白内障手术中虹膜损伤)”白内障手术中的虹膜损伤也可成为原因1)。小瞳孔是术中虹膜损伤最重要的风险因素1)。全身使用α1肾上腺素受体阻滞剂(如坦索罗辛,用于前列腺增生或高血压)可引起术中虹膜松弛综合征(IFIS),增加虹膜脱出的风险1)。IFIS或虹膜脱出的发生率为0.5~2.0%,虹膜/睫状体损伤的发生率为0.6~1.2%1)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”裂隙灯显微镜检查
房角镜及影像检查
在存在前房出血的急性期,通常难以全面把握病情。出血消退后,重新进行裂隙灯和房角镜检查,评估离断范围、房角后退程度以及是否存在睫状体分离。根据外伤程度,进行眼底检查、OCT或超声B超检查以确认视网膜和玻璃体的合并损伤。
5. 标准治疗方法
Section titled “5. 标准治疗方法”首先优先对前房出血进行保守治疗。通过休息和散瞳药(阿托品滴眼液)促进葡萄膜炎的镇静和前房出血的吸收。使用类固醇滴眼液(如0.1%倍他米松磷酸钠)抑制炎症。如果虹膜根部离断范围小且无症状,则无需手术。
当虹膜离断范围广泛伴有瞳孔偏位,并且存在以下任一情况时,适合进行虹膜缝合术:
- 视力下降(由高阶像差增加所致)
- 单眼复视
- 影响日常生活的畏光
已知瞳孔直径超过4mm时,高阶像差会显著增加,导致视力下降。如果使用缩瞳药和虹膜牵引后,IOL植入后仍残留6mm以上的散瞳,则需在行白内障手术的同时进行瞳孔成形术。
术前在前房内用镊子伸展虹膜,模拟缝合位置。此操作本身也具有缩瞳作用。使用9-0或10-0聚丙烯缝线。
| 术式 | 特点 |
|---|---|
| 改良Siepser滑结法 | 从侧切口以2-3mm宽度抓取虹膜,在眼外打结。操作相对简便。使用9-0/10-0聚丙烯缝线。 |
| 单次四抛(SFT)法 | 将线端穿过拉出的线环四次后打结。前房内外操作一次完成。 |
| McCannel法 | 从主切口插入长针,一次性穿刺虹膜和角巩膜缘。可在眼外进行常规打结。手法易懂。 |
| 虹膜环扎术 | 对广泛离断进行虹膜周围连续缝合。前房内操作复杂,难度高。 |
| 迎针(30G薄壁针)技术 | 用于穿线困难时。用迎针从角膜侧穿刺虹膜并与长针锁定。可精确穿线至正确位置。 |
目标是将瞳孔直径缩小至约4mm以下,并将瞳孔复位至中央。
虹膜缝合操作本身通常可在几十分钟内完成。若同时进行白内障手术或IOL植入,则需额外时间。手术时间因术式及虹膜损伤范围、离断程度而异。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”钝性外力作用于眼球时,前房内压急剧升高。角膜缘被拉伸,房水向后房和房角移动,对虹膜施加强大的拉伸力。虹膜根部是虹膜最薄的部分,因此最易受此拉伸力影响,导致根部断裂——虹膜根部离断。
若损伤从虹膜根部延伸至巩膜侧,则呈现阶段性损伤模式。若在睫状体环状肌(Müller肌)和纵行肌(Brücke肌)之间断裂,则形成房角后退,导致眼压波动。若在巩膜侧睫状体从巩膜脱离,则形成睫状体分离,产生房水从前房流入脉络膜上腔的新通道,导致低眼压。
当微小组织损伤破坏血-房水屏障时,炎症细胞迁移至前房,引起外伤性虹膜炎。前房积血由房角血管损伤引起。红细胞崩解产物(如含铁血黄素)可阻塞小梁网,阻碍房水流出,导致一过性眼压升高(泡沫细胞性青光眼)。
房角后退不仅会引起急性眼压升高,还会增加长期发生青光眼的风险。由于外伤后数年甚至数十年可能发生迟发性青光眼(房角后退性青光眼),因此长期的眼压管理和定期检查非常重要。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”已有报道使用极小弯针(1.5毫米)和专用持针器进行眼内虹膜缝合术。与传统使用长针的眼外操作相比,该技术可以实现更精确的缝合,并且对前房内虹膜的损伤更小。即使针在前房内垂直放置,也能将角膜内皮的损伤降至最低。
人工虹膜(无虹膜症用虹膜假体)在国外已积累了大量使用经验,可作为广泛虹膜损伤或不适于虹膜缝合病例的选择,但目前尚未在国内获批。带虹膜隔的人工晶状体(iris-diaphragm IOL)也已开发出来,可能成为无虹膜眼或严重虹膜损伤的新治疗选择。
8. 参考文献
Section titled “8. 参考文献”- ESCRS. ESCRS Clinical Guidelines for Cataract Surgery. European Society of Cataract and Refractive Surgeons. 2024. PMCID: PMC12577578.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2021;105(Suppl 1):1-169.
