
外伤性瞳孔散大(瞳孔括约肌撕裂)
一目了然的要点
Section titled “一目了然的要点”1. 什么是外伤性散瞳(瞳孔括约肌撕裂)?
Section titled “1. 什么是外伤性散瞳(瞳孔括约肌撕裂)?”外伤性散瞳是指因钝性外力导致瞳孔括约肌断裂,引起瞳孔散大状态的疾病。
瞳孔括约肌是沿虹膜瞳孔缘环形走行的平滑肌,在副交感神经支配下负责缩小瞳孔。钝性外伤可导致该括约肌物理性断裂,引起瞳孔散大。根据损伤程度,可表现为从一过性功能不全到永久性断裂的连续病变。
钝性外伤引起的虹膜和瞳孔损伤存在多种连续病变。最轻者仅为外伤性虹膜炎(微小组织损伤导致血-房水屏障破坏和前房炎症细胞渗出),当瞳孔括约肌受损时出现外伤性散瞳(不同程度的瞳孔散大)。更严重时发生虹膜根部离断(瞳孔偏位),最严重时导致房角后退或睫状体分离。外伤性散瞳处于这一连续体的中间位置,常与其他虹膜损伤合并存在。
它作为钝性眼外伤(球类外伤、拳头、交通事故、坠落等)的并发症发生,但尚无详细的发病率流行病学数据。运动损伤(棒球、网球、足球等)、工伤事故和日常生活中的跌倒等是典型的受伤机制。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”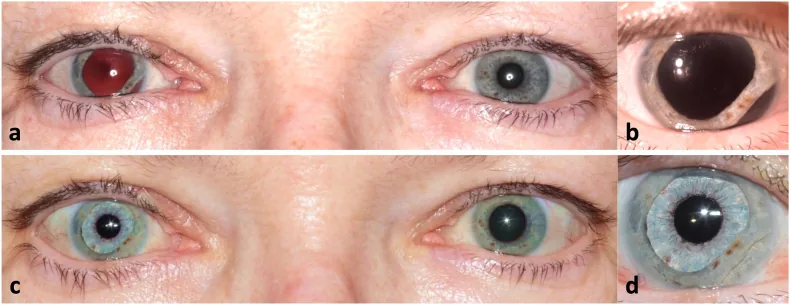
在散瞳状态下,大量光线通过瞳孔进入眼内,因此感觉光线刺眼(畏光)。此外,由于睫状肌损伤或调节功能受损,难以聚焦于近处物体(调节障碍)。这表现为近视力下降。
根据损伤程度,可能合并前房积血(外伤性前房积血)、外伤性虹膜炎、虹膜离断、房角后退、晶状体半脱位或脱位等。这些并发症会进一步损害视功能。
裂隙灯显微镜检查可见因瞳孔括约肌断裂导致的瞳孔缘切迹样不规则。散大的瞳孔不是圆形,而是根据断裂部位呈现不规则形状,这是其特征。
光反射和近反射均减弱或消失。由于括约肌物理性断裂,即使副交感神经的收缩信号传导,瞳孔也不能充分缩小。
| 所见 | 特征 |
|---|---|
| 瞳孔大小 | 散大(常呈不规则/非圆形) |
| 光反射 | 减弱至消失 |
| 近反射 | 减弱至消失 |
| 瞳孔缘 | 切迹样不规则(括约肌断裂处) |
| 毛果芸香碱(1%)滴眼反应 | 无反应至反应减弱 |
3. 原因与风险因素
Section titled “3. 原因与风险因素”钝性外伤的类型
Section titled “钝性外伤的类型”外伤性瞳孔散大是由钝性外力直接击打眼球引起的。常见原因包括:
- 运动损伤:高速飞行的物体(如棒球、网球、高尔夫球、足球)直接击打
- 人际暴力:拳头击打面部或眼部
- 交通事故:与安全气囊或车内结构碰撞
- 跌倒:面部撞击地板或地面
- 职业伤害:与工具或机械碰撞
在钝挫伤中,瞳孔括约肌损伤常同时伴有多个眼内结构损伤。常见的合并损伤包括前房积血、外伤性虹膜炎、虹膜根部离断、房角后退、晶状体损伤(半脱位、外伤性白内障),需要系统检查这些情况是否存在。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”外伤性瞳孔散大的诊断通过问诊、视力检查、瞳孔检查和裂隙灯检查相结合进行。
最重要的确认事项是有无上睑下垂和眼球运动障碍。这与头部外伤引起的动眼神经麻痹所致的瞳孔散大直接相关,因此初诊时必须评估。
标准检查步骤如下。
- 肉眼测量瞳孔直径:比较左右瞳孔直径,确认有无不规则形状。
- 用笔灯检查光反射和近反射:外伤性瞳孔散大时两者均减弱或消失。
- 摆动闪光试验(交替光反射试验):确认有无相对性传入性瞳孔障碍(RAPD)。
- 滴用1%盐酸毛果芸香碱(1%桑皮罗®):滴眼后瞳孔不缩小或反应减弱,可确认括约肌损伤。正常括约肌对胆碱能药物反应而缩小。
- 裂隙灯显微镜检查:确认瞳孔缘的切迹样不规则,以及前房积血、虹膜炎、虹膜根部离断等合并情况。
外伤性散瞳时,瞳孔括约肌物理性断裂,因此即使使用胆碱能药物(毛果芸香碱)刺激副交感神经,括约肌也无法收缩。相比之下,Adie瞳孔的括约肌结构保持完整,即使较低浓度(0.1%)的毛果芸香碱也会因超敏反应而缩瞳(胆碱能药物超敏)。这一差异有助于鉴别诊断。
| 疾病 | 鉴别要点 |
|---|---|
| 动眼神经麻痹 | 伴有上睑下垂和眼球运动障碍(内转、上转、下转受限)。确认头部外伤或脑血管疾病病史很重要。 |
| Adie瞳孔 | 光反射迟钝(强直性瞳孔)。0.1%毛果芸香碱滴眼液因胆碱能超敏反应而缩瞳。无外伤史。 |
| 药物性散瞳 | 有明确的散瞳药物(阿托品、环喷托酯、去氧肾上腺素等)使用或接触史。 |
5. 标准治疗方法
Section titled “5. 标准治疗方法”外伤性散瞳本身的治疗
Section titled “外伤性散瞳本身的治疗”外伤性散瞳本身没有有效的根治方法。由于是括约肌物理性断裂的结构性损伤,药物治疗难以恢复。
治疗的基本方针如下两点。
- 通过对症治疗减轻症状
- 并发症的治疗
针对调节障碍导致的近视力下降和畏光这两个主要症状,分别进行对症治疗。
近视力下降的处理:为补偿调节功能下降,配发近用眼镜。度数根据调节功能障碍程度调整。
畏光的处理:使用遮光眼镜限制过多光线进入。此外,出于美容考虑,配发有色隐形眼镜可人工缩小瞳孔开口,有望同时减轻畏光和改善外观。
并发症的治疗
Section titled “并发症的治疗”如果发现并发症,则针对各自进行治疗。
外伤性虹膜炎:使用类固醇滴眼液(如氟米龙0.11%)和散瞳药(如0.51%阿托品滴眼液,兼有调节麻痹作用)。根据炎症程度调整滴眼频率。
前房积血:以休息和体位管理为基础(参见外伤性前房积血章节)。
晶状体半脱位或外伤性白内障:根据程度选择观察或手术治疗。
残余散瞳的手术选择
Section titled “残余散瞳的手术选择”如果散瞳状态持续,且畏光和视功能障碍显著,可考虑手术瞳孔成形术。
瞳孔成形术(pupilloplasty):采用Siepser滑结法、单次通过四抛(SFT)法、虹膜荷包缝合术(iris cerclage)等眼内虹膜缝合技术缩小瞳孔。通常使用10-0聚丙烯缝线,在瞳孔缘内侧约0.5 mm处进行约8次穿线,目标瞳孔直径一般为3.5~4.5 mm[³]。据报道,Siepser滑结法在外伤性散瞳病例中视力改善效果最为显著[⁴],比较研究表明SFT法可在更短时间(约22分钟对30分钟)内达到与传统多结扎法相当的解剖学和视功能结果[⁵]。近年来,还报道了将U形缝合与Siepser滑结相结合的新型虹膜成形术[⁶]。最小化角膜内皮损伤是共同的技术挑战。
带虹膜隔人工晶状体(IOL):在国外已有一定的使用经验,但目前在国内尚未获批。在严重外伤性散瞳合并外伤性白内障的病例中,有望成为未来的治疗选择。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”钝性外力引起的眼内力学变化
Section titled “钝性外力引起的眼内力学变化”当钝性外力作用于眼球时,会发生以下一系列机械连锁反应。
外力导致前房压力迅速升高。这会使角膜缘伸展,房水迅速向后房和房角方向移动。这种急剧的房水流动以及直接作用于虹膜和睫状体的伸展力和撕脱力导致瞳孔括约肌断裂。
在球类外伤中,眼球壁变形,对附着在其内侧的虹膜睫状体施加了伸展和从眼球壁剥离的复合力。这种机械应力导致微细组织损伤,破坏血-房水屏障,使炎症细胞迁移到前房(外伤性虹膜炎)。同时,瞳孔括约肌受损,导致不同程度的瞳孔散大(外伤性散瞳)。
近年来的病理假说认为,除了传统的前后压缩导致赤道部扩张模型(Duke-Elder经典理论)外,角膜变形时通过瞳孔的急剧液流产生的水平机械伸展力也会导致瞳孔括约肌断裂[¹]。
组织损伤的连续谱
Section titled “组织损伤的连续谱”外伤性虹膜和瞳孔障碍根据损伤强度形成一个连续谱。
- 轻度:仅外伤性虹膜炎。血-房水屏障暂时破坏。无括约肌损伤。
- 中度:外伤性散瞳。括约肌部分或完全断裂。瞳孔不规则、散大。
- 重度:虹膜根部离断(iridodialysis)。虹膜根部撕裂。伴有瞳孔偏位(参见虹膜根部离断章节)。
- 极重度:房角后退和睫状体分离。小梁网和睫状体结构破坏。继发性青光眼风险。
调节障碍的机制
Section titled “调节障碍的机制”外伤性散瞳伴随的调节障碍源于睫状肌本身的损伤、炎症,或睫状肌神经传导的暂时性障碍。睫状体负责调节晶状体的厚度,在近视时睫状肌收缩使晶状体变厚。当这一功能受损时,对近处物体的聚焦变得困难。
括约肌断裂与药物反应性
Section titled “括约肌断裂与药物反应性”正常的括约肌在副交感神经刺激药(毛果芸香碱)作用下会收缩。在外伤性散瞳中,由于括约肌物理性断裂,即使给予胆碱能药物也无法获得充分的缩瞳。1%毛果芸香碱滴眼液无缩瞳反应或反应显著减弱,可作为这种结构性断裂的功能性证据,具有诊断意义。
预后与恢复过程
Section titled “预后与恢复过程”视力预后通常良好。大多数病例在数小时至最迟数周内恢复,但如果括约肌断裂严重,散瞳状态可能持续。残留性散瞳会导致畏光、调节障碍持续存在,并出现美容问题(瞳孔不规则)。然而,即使在长期残留的病例中,也有报告在受伤数年后瞳孔反应和调节功能得到改善,因此症状不一定永久存在[²]。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”瞳孔成形术的技术进步
眼内虹膜缝合技术的创新使得更微创、更精确的瞳孔缩小成为可能。超小弯针(1.5mm)与专用持针器的组合,最大限度地减少了对角膜内皮的损伤。已有多种手术方法被报道,如Siepser法和SFT法,根据病例形态选择合适的手术方式至关重要。
人工虹膜
国外在严重虹膜损伤或无虹膜眼中使用人工虹膜装置的经验正在积累。将硅胶人工虹膜植入眼内可减轻畏光并改善外观。虽然在日本尚未获批,但这是未来有望引入的选择之一。
带虹膜人工晶状体的应用
对于外伤性散瞳合并外伤性白内障的病例,国外已有报道使用带虹膜人工晶状体进行一期白内障手术和散瞳缩小同时治疗。目前在日本尚未获批,但作为复杂前节外伤的综合手术解决方案而受到关注。
8. 参考文献
Section titled “8. 参考文献”- Pujari A, Agarwal D, Behera AK, Bhaskaran K, Sharma N. Pathomechanism of iris sphincter tear. Med Hypotheses. 2019;122:147-149. doi:10.1016/j.mehy.2018.11.013. PMID: 30593400.
- Thuma TBT, Bello NR, Rapuano CJ, Wasserman BN. Resolution of traumatic mydriasis and accommodative dysfunction eight years after sweetgum ball ocular injury. Am J Ophthalmol Case Rep. 2022;26:101552. doi:10.1016/j.ajoc.2022.101552. PMID: 35509280; PMCID: PMC9058597.
- Lumi X, Lumi A, Petrovic Pajic S. Iris cerclage pupilloplasty and IOL implantation for traumatic mydriasis and aphakia after the blunt trauma of the eye. Indian J Ophthalmol. 2021;69(5):1314-1317. doi:10.4103/ijo.IJO_1913_20. PMID: 33913887; PMCID: PMC8186584.
- Nowomiejska K, Haszcz D, Adamczyk K, Brzozowska A, Bonfiglio V, Toro MD, Rejdak R. Visual Outcomes of Pupilloplasty in Ocular Trauma and Iatrogenic Damage. J Clin Med. 2022;11(11):3177. doi:10.3390/jcm11113177. PMID: 35683581; PMCID: PMC9181509.
- Shen C, Liu L, Su N, Cui L, Zhao X, Li M, Zhong H. Single-pass four-throw versus traditional knotting pupilloplasty for traumatic mydriasis combined with lens dislocation. BMC Ophthalmol. 2023;23:13. doi:10.1186/s12886-023-02773-z. PMID: 36624415; PMCID: PMC9830823.
- Karabaş VL, Seyyar SA, Onder Tokuc E, Şahin Ö. A novel iridoplasty suture technique to repair iris defects and traumatic mydriasis. Indian J Ophthalmol. 2023;71(5):2254-2256. doi:10.4103/ijo.IJO_1910_22. PMID: 37202963; PMCID: PMC10391397.
