
外傷性瞳孔散大(瞳孔括約肌撕裂)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是外傷性散瞳(瞳孔括約肌撕裂)?
Section titled “1. 什麼是外傷性散瞳(瞳孔括約肌撕裂)?”外傷性散瞳是指因鈍性外力導致瞳孔括約肌斷裂,引起瞳孔散大狀態的疾病。
瞳孔括約肌是沿虹膜瞳孔緣環形走行的平滑肌,在副交感神經支配下負責縮小瞳孔。鈍性外傷可導致該括約肌物理性斷裂,引起瞳孔散大。根據損傷程度,可表現為從一過性功能不全到永久性斷裂的連續病變。
鈍性外傷引起的虹膜和瞳孔損傷存在多種連續病變。最輕者僅為外傷性虹膜炎(微小組織損傷導致血-房水屏障破壞和前房炎症細胞滲出),當瞳孔括約肌受損時出現外傷性散瞳(不同程度的瞳孔散大)。更嚴重時發生虹膜根部離斷(瞳孔偏位),最嚴重時導致隅角後退或睫狀體分離。外傷性散瞳處於這一連續體的中間位置,常與其他虹膜損傷合併存在。
它作為鈍性眼外傷(球類外傷、拳頭、交通事故、墜落等)的併發症發生,但尚無詳細的發生率流行病學數據。運動損傷(棒球、網球、足球等)、工傷事故和日常生活中的跌倒等是典型的受傷機制。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”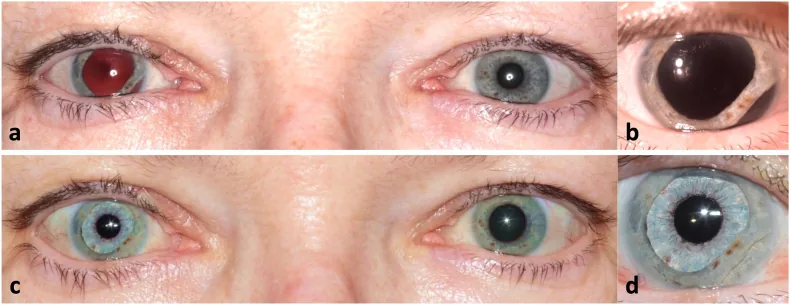
在散瞳狀態下,大量光線通過瞳孔進入眼內,因此感覺光線刺眼(畏光)。此外,由於睫狀肌損傷或調節功能受損,難以聚焦於近處物體(調節障礙)。這表現為近視力下降。
根據損傷程度,可能合併前房積血(外傷性前房積血)、外傷性虹膜炎、虹膜斷離、隅角後退、水晶體半脫位或脫位等。這些併發症會進一步損害視功能。
裂隙燈顯微鏡檢查可見因瞳孔括約肌斷裂導致的瞳孔緣切跡樣不規則。散大的瞳孔不是圓形,而是根據斷裂部位呈現不規則形狀,這是其特徵。
光反射和近反射均減弱或消失。由於括約肌物理性斷裂,即使副交感神經的收縮信號傳導,瞳孔也不能充分縮小。
| 所見 | 特徵 |
|---|---|
| 瞳孔大小 | 散大(常呈不規則/非圓形) |
| 光反射 | 減弱至消失 |
| 近距離反應 | 減弱至消失 |
| 瞳孔邊緣 | 切跡樣不規則(括約肌斷裂處) |
| 毛果芸香鹼(1%)點眼反應 | 無反應至反應減弱 |
3. 原因與風險因素
Section titled “3. 原因與風險因素”鈍性外傷的類型
Section titled “鈍性外傷的類型”外傷性瞳孔散大是由鈍性外力直接擊打眼球引起的。常見原因包括:
- 運動傷害:高速飛行的物體(如棒球、網球、高爾夫球、足球)直接擊打
- 人際暴力:拳頭擊打面部或眼部
- 交通事故:與安全氣囊或車內結構碰撞
- 跌倒:面部撞擊地板或地面
- 職業傷害:與工具或機械碰撞
在鈍挫傷中,瞳孔括約肌損傷常同時伴有多個眼內結構損傷。常見的合併損傷包括前房積血、外傷性虹彩炎、虹膜根部斷離、隅角後退、水晶體損傷(半脫位、外傷性白內障),需要系統檢查這些情況是否存在。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”外傷性瞳孔散大的診斷通過問診、視力檢查、瞳孔檢查和裂隙燈檢查相結合進行。
最重要的確認事項是有無眼瞼下垂和眼球運動障礙。這與頭部外傷引起的動眼神經麻痺所致的瞳孔散大直接相關,因此初診時必須評估。
標準檢查步驟如下。
- 肉眼測量瞳孔直徑:比較左右瞳孔直徑,確認有無不規則形狀。
- 用筆燈檢查光反射和近反射:外傷性瞳孔散大時兩者均減弱或消失。
- 擺動閃光試驗(交替光反射試驗):確認有無相對性傳入性瞳孔障礙(RAPD)。
- 滴用1%鹽酸毛果芸香鹼(1%桑皮羅®):滴眼後瞳孔不縮小或反應減弱,可確認括約肌損傷。正常括約肌對膽鹼能藥物反應而縮小。
- 裂隙燈顯微鏡檢查:確認瞳孔緣的切跡樣不規則,以及前房積血、虹彩炎、虹膜根部斷離等合併情況。
外傷性散瞳時,瞳孔括約肌物理性斷裂,因此即使使用膽鹼能藥物(毛果芸香鹼)刺激副交感神經,括約肌也無法收縮。相比之下,Adie瞳孔的括約肌結構保持完整,即使較低濃度(0.1%)的毛果芸香鹼也會因過敏反應而縮瞳(膽鹼能藥物過敏)。此差異有助於鑑別診斷。
| 疾病 | 鑑別要點 |
|---|---|
| 動眼神經麻痺 | 伴有眼瞼下垂及眼球運動障礙(內轉、上轉、下轉受限)。確認頭部外傷或腦血管疾病病史很重要。 |
| Adie瞳孔 | 光反射遲緩(強直性瞳孔)。0.1%毛果芸香鹼點眼因膽鹼能藥物過敏而縮瞳。無外傷史。 |
| 藥物性散瞳 | 有明確的散瞳藥物(阿托品、環噴托酯、去氧腎上腺素等)使用或接觸史。 |
5. 標準治療方法
Section titled “5. 標準治療方法”外傷性散瞳本身的治療
Section titled “外傷性散瞳本身的治療”外傷性散瞳本身沒有有效的根治方法。由於是括約肌物理性斷裂的結構性損傷,藥物治療難以恢復。
治療的基本方針如下兩點。
- 透過症狀治療減輕症狀
- 併發症的治療
針對調節障礙導致的近視力下降和畏光這兩個主要症狀,分別進行症狀治療。
近視力下降的處理:為補償調節功能下降,配發近用眼鏡。度數根據調節功能障礙程度調整。
畏光的處理:使用遮光眼鏡限制過多光線進入。此外,出於美容考量,配發有色隱形眼鏡可人工縮小瞳孔開口,有望同時減輕畏光和改善外觀。
併發症的治療
Section titled “併發症的治療”如果發現併發症,則針對各自進行治療。
外傷性虹膜炎:使用類固醇眼藥水(如氟米龍0.11%)和散瞳藥(如0.51%阿托品眼藥水,兼有調節麻痺作用)。根據發炎程度調整點藥頻率。
前房積血:以休息和體位管理為基礎(參見外傷性前房積血章節)。
水晶體半脫位或外傷性白內障:根據程度選擇觀察或手術治療。
殘餘散瞳的手術選擇
Section titled “殘餘散瞳的手術選擇”如果散瞳狀態持續,且畏光和視功能障礙顯著,可考慮手術瞳孔成形術。
瞳孔成形術(pupilloplasty):採用Siepser滑結法、單次通過四拋(SFT)法、虹膜荷包縫合術(iris cerclage)等眼內虹膜縫合技術縮小瞳孔。通常使用10-0聚丙烯縫線,在瞳孔緣內側約0.5 mm處進行約8次穿線,目標瞳孔直徑一般為3.5~4.5 mm[³]。據報導,Siepser滑結法在外傷性散瞳病例中視力改善效果最為顯著[⁴],比較研究表明SFT法可在更短時間(約22分鐘對30分鐘)內達到與傳統多結紮法相當的解剖學和視功能結果[⁵]。近年來,還報導了將U形縫合與Siepser滑結相結合的新型虹膜成形術[⁶]。最小化角膜內皮損傷是共同的技術挑戰。
帶虹膜隔人工水晶體(IOL):在國外已有一定的使用經驗,但目前在国内尚未核准。在嚴重外傷性散瞳合併外傷性白內障的病例中,有望成為未來的治療選擇。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”鈍性外力引起的眼內力學變化
Section titled “鈍性外力引起的眼內力學變化”當鈍性外力作用於眼球時,會發生以下一系列機械連鎖反應。
外力導致前房壓力迅速升高。這會使角膜緣伸展,房水迅速向後房和隅角方向移動。這種急劇的房水流動以及直接作用於虹膜和睫狀體的伸展力和撕脫力導致瞳孔括約肌斷裂。
在球類外傷中,眼球壁變形,對附著在其內側的虹膜睫狀體施加了伸展和從眼球壁剝離的複合力。這種機械應力導致微細組織損傷,破壞血-房水屏障,使發炎細胞遷移到前房(外傷性虹膜炎)。同時,瞳孔括約肌受損,導致不同程度的瞳孔散大(外傷性散瞳)。
近年來的病理假說認為,除了傳統的前後壓縮導致赤道部擴張模型(Duke-Elder經典理論)外,角膜變形時通過瞳孔的急劇液流產生的水平機械伸展力也會導致瞳孔括約肌斷裂[¹]。
組織損傷的連續譜
Section titled “組織損傷的連續譜”外傷性虹膜和瞳孔障礙根據損傷強度形成一個連續譜。
- 輕度:僅外傷性虹膜炎。血-房水屏障暫時破壞。無括約肌損傷。
- 中度:外傷性散瞳。括約肌部分或完全斷裂。瞳孔不規則、散大。
- 重度:虹膜根部斷離(iridodialysis)。虹膜根部撕裂。伴有瞳孔偏位(參見虹膜根部斷離章節)。
- 極重度:隅角後退和睫狀體分離。小樑網和睫狀體結構破壞。續發性青光眼風險。
調節障礙的機制
Section titled “調節障礙的機制”外傷性散瞳伴隨的調節障礙源於睫狀肌本身的損傷、發炎,或睫狀肌神經傳導的暫時性障礙。睫狀體負責調節水晶體的厚度,在近視時睫狀肌收縮使水晶體變厚。當此功能受損時,對近處物體的聚焦變得困難。
括約肌斷裂與藥物反應性
Section titled “括約肌斷裂與藥物反應性”正常的括約肌在副交感神經刺激藥(毛果芸香鹼)作用下會收縮。在外傷性散瞳中,由於括約肌物理性斷裂,即使給予膽鹼能藥物也無法獲得充分的縮瞳。1%毛果芸香鹼滴眼液無縮瞳反應或反應顯著減弱,可作為這種結構性斷裂的功能性證據,具有診斷意義。
預後與恢復過程
Section titled “預後與恢復過程”視力預後通常良好。大多數病例在數小時至最遲數週內恢復,但如果括約肌斷裂嚴重,散瞳狀態可能持續。殘留性散瞳會導致畏光、調節障礙持續存在,並出現美容問題(瞳孔不規則)。然而,即使在長期殘留的病例中,也有報告在受傷數年後瞳孔反應和調節功能得到改善,因此症狀不一定永久存在[²]。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”瞳孔成形術的技術進步
眼內虹膜縫合技術的創新使得更微創、更精確的瞳孔縮小成為可能。超小彎針(1.5mm)與專用持針器的組合,最大限度地減少對角膜內皮的損傷。已有多種手術方法被報導,如Siepser法和SFT法,根據病例形態選擇合適的手術方式至關重要。
人工虹膜
國外在嚴重虹膜損傷或無虹膜眼中使用人工虹膜裝置的經驗正在累積。將矽膠人工虹膜植入眼內可減輕畏光並改善外觀。雖然在日本尚未核准,但這是未來有望引入的選擇之一。
帶虹膜人工水晶體的應用
對於外傷性散瞳合併外傷性白內障的病例,國外已有報導使用帶虹膜人工水晶體進行一期白內障手術和散瞳縮小同時治療。目前在日本尚未核准,但作為複雜前節外傷的綜合手術解決方案而受到關注。
8. 參考文獻
Section titled “8. 參考文獻”- Pujari A, Agarwal D, Behera AK, Bhaskaran K, Sharma N. Pathomechanism of iris sphincter tear. Med Hypotheses. 2019;122:147-149. doi:10.1016/j.mehy.2018.11.013. PMID: 30593400.
- Thuma TBT, Bello NR, Rapuano CJ, Wasserman BN. Resolution of traumatic mydriasis and accommodative dysfunction eight years after sweetgum ball ocular injury. Am J Ophthalmol Case Rep. 2022;26:101552. doi:10.1016/j.ajoc.2022.101552. PMID: 35509280; PMCID: PMC9058597.
- Lumi X, Lumi A, Petrovic Pajic S. Iris cerclage pupilloplasty and IOL implantation for traumatic mydriasis and aphakia after the blunt trauma of the eye. Indian J Ophthalmol. 2021;69(5):1314-1317. doi:10.4103/ijo.IJO_1913_20. PMID: 33913887; PMCID: PMC8186584.
- Nowomiejska K, Haszcz D, Adamczyk K, Brzozowska A, Bonfiglio V, Toro MD, Rejdak R. Visual Outcomes of Pupilloplasty in Ocular Trauma and Iatrogenic Damage. J Clin Med. 2022;11(11):3177. doi:10.3390/jcm11113177. PMID: 35683581; PMCID: PMC9181509.
- Shen C, Liu L, Su N, Cui L, Zhao X, Li M, Zhong H. Single-pass four-throw versus traditional knotting pupilloplasty for traumatic mydriasis combined with lens dislocation. BMC Ophthalmol. 2023;23:13. doi:10.1186/s12886-023-02773-z. PMID: 36624415; PMCID: PMC9830823.
- Karabaş VL, Seyyar SA, Onder Tokuc E, Şahin Ö. A novel iridoplasty suture technique to repair iris defects and traumatic mydriasis. Indian J Ophthalmol. 2023;71(5):2254-2256. doi:10.4103/ijo.IJO_1910_22. PMID: 37202963; PMCID: PMC10391397.
