ม่านตา ขยายจากยา (pharmacologic mydriasis) คือภาวะที่ม่านตา ขยายข้างเดียวหรือสองข้างจากยาต้านโคลิเนอร์จิกหรือยากระตุ้นซิมพาเทติกในม่านตา ขยายจากยาต้านโคลิเนอร์จิก ปฏิกิริยาต่อแสงและปฏิกิริยาการปรับระยะใกล้จะหายไป และไม่ตอบสนองต่อยาหยดพิโลคาร์พีน 1% ซึ่งเป็นกุญแจสำคัญในการวินิจฉัย
สิ่งที่สำคัญที่สุดคือการแยกจากอัมพาตเส้นประสาทกล้ามเนื้อตาที่เป็นอันตรายถึงชีวิต (หลอดเลือดโป่งพองในกะโหลกศีรษะ) และต้องตรวจสอบว่ามีหนังตาตก หรือความผิดปกติของการเคลื่อนไหวตาหรือไม่
การทดสอบพิโลคาร์พีนทำเป็นขั้นตอน (ความเข้มข้นต่ำ → 1%) และรูปแบบการตอบสนองจะแยกระหว่างม่านตา ตึงตัว (tonic pupil), อัมพาตเส้นประสาทกล้ามเนื้อตา และม่านตา ขยายจากยา
เมื่อฤทธิ์ของสารก่อเหตุหมดไป ม่านตา จะกลับมาเป็นปกติได้เอง ดังนั้นหลังจากยืนยันการวินิจฉัยแล้ว การป้องกันการสัมผัสซ้ำและการสังเกตอาการเป็นแนวทางพื้นฐาน
กรณีที่สัมผัสโดยไม่ตั้งใจ เช่น นิ้วมือสัมผัสตาหลังจากจัดการกับแผ่นแปะสโคโพลามีนหรือยาหยดขยายม่านตา ไม่ใช่เรื่องแปลก
ในโรคต้อหินมุมปิด ยาหยดขยายม่านตา ทุกชนิดเป็นข้อห้ามใช้ และต้องประเมินมุมก่อนให้ยา
ม่านตา ขยายจากยา (pharmacologic dilation of the pupil) คือภาวะที่ม่านตา ขยายข้างเดียวหรือสองข้างจากยาภายนอกร่างกาย ปฏิกิริยาต่อแสงและปฏิกิริยาการปรับระยะใกล้จะแย่ลงหรือหายไป
กลไกที่พบบ่อยที่สุดคือม่านตา ขยายจากยาต้านโคลิเนอร์จิก ซึ่งเกิดจากการปิดกั้นตัวรับมัสคารินิกของระบบประสาทพาราซิมพาเทติกที่กล้ามเนื้อหูรูดม่านตา การขยายม่านตา ยังสามารถเกิดจากการกระตุ้นซิมพาเทติก (ม่านตา ขยายจากอะดรีเนอร์จิก) แต่ในกรณีนี้ปฏิกิริยาต่อแสงและปฏิกิริยาการปรับระยะใกล้จะคงอยู่ค่อนข้างดี ซึ่งเป็นจุดแตกต่างสำคัญจากม่านตา ขยายจากยาต้านโคลิเนอร์จิก
เส้นผ่านศูนย์กลางม่านตา ปกติในร่มเฉลี่ยประมาณ 4 มม. แต่มีช่วง 2-6 มม. โดยมีความแตกต่างระหว่างบุคคลมาก ประมาณ 20% ของคนปกติมีม่านตา ไม่เท่ากันทางสรีรวิทยา (ความแตกต่าง 0.5-1.0 มม. หรือน้อยกว่า) ดังนั้นจึงไม่ควรสรุปว่ามีความสำคัญทางพยาธิวิทยาจากความแตกต่างเล็กน้อยเท่านั้น
Q
ม่านตาขยายเพียงข้างเดียวผิดปกติเสมอหรือไม่?
A
ประมาณ 20% ของคนปกติมีภาวะม่านตา ไม่เท่ากันทางสรีรวิทยา (ความแตกต่าง ≤1.0 มม. ระหว่างสองตา) และหากไม่มีสิ่งผิดปกติอื่นๆ ก็มีความสำคัญทางพยาธิวิทยาต่ำ อย่างไรก็ตาม หากมีอาการหนังตาตก การเคลื่อนไหวลูกตาผิดปกติ หรือปวดศีรษะร่วมด้วย ควรสงสัยอัมพาตของเส้นประสาทสมองคู่ที่ 3 และต้องได้รับการดูแลฉุกเฉิน ดูรายละเอียดในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
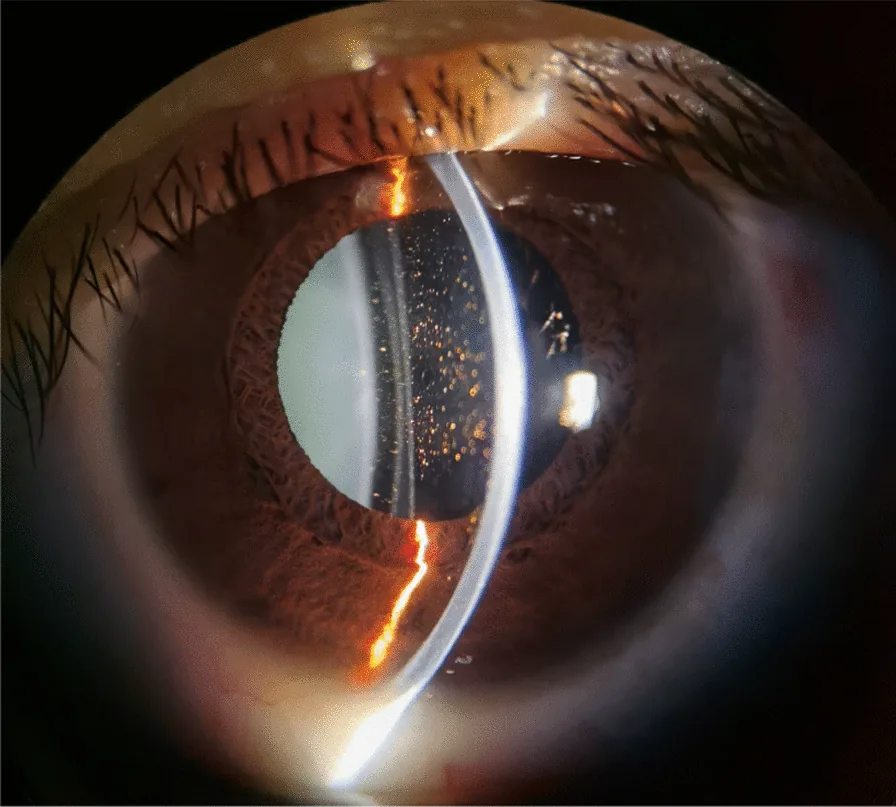
mydriasis จากยา รูม่านตาขยายคงที่ slitlamp Urrets-Zavalia syndrome following implantable collamer lens (
ICL ) implantation: a case report and review of the literature. J Med Case Rep. 2025 May 12; 19:219. Figure 1. PM
CI D: PMC12070703. License: CC BY.
หนึ่งวันหลังการผ่าตัดตาซ้าย รูม่านตา ขยายและคงที่ มีเม็ดสีมากขึ้นในช่องหน้าม่านตา
กลัวแสง : เนื่องจากม่านตา ขยาย ทำให้รู้สึกแสบตาตามัว : หากมีอัมพาตของการปรับสายตาร่วมด้วย อาจเกิดปัญหาการมองเห็น ระยะใกล้และปวดตา มักไม่มีอาการ : ผู้ป่วยบางรายเพิ่งรู้ตัวเมื่อมีคนอื่นบอกในกรณีพิษจากสารต้านโคลิเนอร์จิกทั้งระบบ : มีอาการทางระบบ เช่น ใจสั่น หายใจลำบาก ท้องผูก ปัสสาวะคั่ง ความจำเสื่อม และเห็นภาพหลอน
อาการแสดงใน ม่านตา ขยายจากสารต้านโคลิเนอร์จิก
การหายไปหรือลดลงของรีเฟล็กซ์แสงและรีเฟล็กซ์การปรับสายตา : ไม่มีการหดตัวของรูม่านตา ไม่มีหนังตาตก หรือข้อจำกัดการเคลื่อนไหวของลูกตา : จุดสำคัญในการแยกจากอัมพาตเส้นประสาทสมองคู่ที่ 3การตอบสนองไม่ดีต่อยาหยดพิโลคาร์พีน 1% : ใช้เพื่อยืนยันม่านตา ขยายจากยา
อาการแสดงใน ม่านตา ขยายจากอะดรีเนอร์จิก
การคงอยู่ของรีเฟล็กซ์แสง : แตกต่างจากยาต้านโคลิเนอร์จิก ปฏิกิริยาหดตัวของรูม่านตา ยังคงอยู่ค่อนข้างดีเยื่อบุตา ซีดไม่มีหนังตาตก หรือความผิดปกติของการเคลื่อนไหวลูกตา
สัญญาณของพิษจากยาต้านโคลิเนอร์จิกทั้งระบบ :
การเปลี่ยนแปลงของสภาพจิตใจ ผิวแห้ง ไข้ หน้าแดง กล้ามเนื้อกระตุก ชัก ปัสสาวะคั่ง
จำแนกสารที่ทำให้ม่านตา ขยายตามกลไก
ม่านตาขยายจากยาต้านโคลิเนอร์จิก
ยาขยายม่านตา และยาหยุดปรับตาทางจักษุ : อะโทรพีน ไซโคลเพนโทเลต โทรปิคาไมด์ (± ฟีนิลเอฟริน)
แผ่นแปะสโคโพลามีน : การสัมผัสดวงตาด้วยนิ้วหลังจากจัดการแผ่นแปะแก้อาการเมารถ
ยาต้านโคลิเนอร์จิกที่ออกฤทธิ์ทั้งระบบ : ยาแก้แพ้ ยาซึมเศร้ากลุ่มไตรไซคลิก ยารักษาโรคจิต (ฟีโนไทอาซีน) ยาคลายกล้ามเนื้อเรียบ
แหล่งจากพืช : ลำโพง (Jimson weed), อัลคาลอยด์เบลลาดอนนา
ม่านตาขยายจากอะดรีเนอร์จิก
ยาทางจักษุ : ฟีนิลเอฟริน ไฮโดรคลอไรด์ (5%, นีโอซินเนฟริน)
การใช้ยาเสพติด : โคเคน (ยับยั้งการนำกลับของนอร์เอพิเนฟริน), แอมเฟตามีน (กระตุ้นการหลั่งนอร์เอพิเนฟริน)
การใช้สเปรย์พ่นจมูกสำหรับโรคจมูกอักเสบอย่างไม่ถูกต้อง : รูม่านตา ขยายอย่างต่อเนื่องจากสารอะดรีเนอร์จิก
สารพิษโบทูลินัม
พิษโบทูลิซึมทั่วร่างกาย : ทำให้รูม่านตา ขยายทั้งสองข้างในประมาณ 50% ของผู้ป่วย
กลไก : การยับยั้งก่อนไซแนปส์ของการปล่อยอะเซทิลโคลีนจากปลายประสาทซิลิอารีสั้น
ข้อควรระวังในการวินิจฉัยแยกโรค : รูม่านตา หดด้วยยาหยอดตาพิโลคาร์พีน 1% (เนื่องจากด้านตัวรับปกติ)
การทราบระยะเวลาที่รูม่านตา ขยายสูงสุดและระยะเวลาที่ออกฤทธิ์ของยาขยายรูม่านตา แต่ละชนิดมีความสำคัญต่อการอธิบายให้ผู้ป่วยทราบว่ารูม่านตา จะกลับมาเป็นปกติเมื่อใด
ชื่อยา (ชื่อการค้า) การขยายรูม่านตา สูงสุดจนกว่าฤทธิ์จะหมด อะโทรพีน (0.5-2%) ประมาณ 1 ชั่วโมง ประมาณ 10 วัน ไซโคลเพนโทเลต 1% (ไซเพลจิน) ประมาณ 1 ชั่วโมง 48-72 ชั่วโมง โทรปิคาไมด์ (Midrin M/P 0.5%) หลังจาก 20-30 นาที 5-8 ชั่วโมง ฟีนิลเอฟริน 5% (Neosynephrine) หลังจาก 40-60 นาที ประมาณ 5 ชั่วโมง
การใช้มือสัมผัสดวงตาหลังจากจัดการกับยาต้านโคลิเนอร์จิก (บุคลากรทางการแพทย์ ผู้ใช้แผ่นแปะสโคโพลามีน)
การรั่วไหลเข้าตาจากหน้ากากบำบัดด้วยเครื่องพ่นยาที่ไม่พอดี
ม่านตา ขยายเล็กน้อยจาก d-chlorpheniramine maleate (ยาแก้หวัดและภูมิแพ้ที่ซื้อได้เอง)
หลังจากจัดการกับยาหยอดตาขยายม่านตา ให้ล้างมือให้สะอาดและหลีกเลี่ยงการใช้มือสัมผัสดวงตา หลังจากหยอดอะโทรพีน ให้หลับตาไว้ 2-3 นาทีและกดที่ถุงน้ำตา (หัวตา) เพื่อลดการดูดซึมเข้าสู่ร่างกาย หลีกเลี่ยงการขับขี่รถยนต์ในขณะที่ฤทธิ์ของยาหยอดตาขยายม่านตา ยังคงอยู่
Q
อาจเกิดผลข้างเคียงต่อร่างกายหลังจากหยอดยาขยายม่านตาได้หรือไม่?
A
ด้วยอะโทรพีน อาจเกิดความดันโลหิตสูง ใจสั่น ปากแห้ง หน้าแดง ประสาทหลอน และกระสับกระส่าย โดยเฉพาะในทารกและเด็กเล็ก อาการพิษจากอะโทรพีน เช่น หน้าแดง ปากแห้ง หัวใจเต้นเร็ว มักเกิดขึ้นได้ง่ายเนื่องจากการดูดซึมเข้าสู่ร่างกาย จึงต้องระมัดระวัง ด้วยไซโคลเพนโทเลต มีรายงานอาการทางจิตประสาทชั่วคราว เช่น เวียนศีรษะ การเคลื่อนไหวผิดปกติ สับสน ง่วงซึม และประสาทหลอน
ตรวจสอบประวัติการใช้ยาหยอดตาขยายม่านตา ยาพ่นจมูก แผ่นแปะสโคโพลามีน และยาต้านโคลิเนอร์จิกอย่างละเอียด หากสงสัยว่ามีพิษจากยา ควรคำนึงถึงการมีอยู่ของ blood-aqueous barrier และความพิเศษของการเคลื่อนย้ายเข้าสู่ลูกตาเนื่องจากการจับกับเม็ดสีเมลานิน
การตรวจสอบความแตกต่างของขนาดรูม่านตา : สังเกตทั้งในห้องสว่างและห้องมืด ในด้านที่เป็นโรคซึ่งเกิดม่านตา ขยาย ความแตกต่างของขนาดรูม่านตา จะชัดเจนในที่สว่างการตรวจสอบรีเฟล็กซ์แสง : ในห้องกึ่งมืด ฉายไฟฉายและสังเกตรีเฟล็กซ์โดยตรง (การหดตัวของรูม่านตา ข้างที่ถูกส่อง) และรีเฟล็กซ์โดยอ้อม (การหดตัวของรูม่านตา ข้างที่ไม่ถูกส่อง) ประเมินความเร็วและความเพียงพอของการตอบสนองการตรวจสอบรีเฟล็กซ์การปรับตาใกล้ : นำเป้าหมายที่ระยะประมาณ 30 ซม. หน้าตา และตรวจสอบว่ามีการหดตัวของรูม่านตา พร้อมกับการเคลื่อนไหวแบบลู่เข้าหรือไม่การมีหนังตาตก หรือข้อจำกัดการเคลื่อนไหวของลูกตา : รายการตรวจที่จำเป็นสำหรับการแยกจากอัมพาตของเส้นประสาทสมองคู่ที่ 3 (oculomotor nerve)
พิโลคาร์พีนเป็นยาที่กระตุ้นตัวรับโคลิเนอร์จิกของกล้ามเนื้อหูรูดม่านตา โดยตรง ทำให้เกิดการหดตัวของรูม่านตา ดำเนินการเป็นขั้นตอนตามลำดับต่อไปนี้
ขั้นที่ 1: หยอดพิโลคาร์พีน 0.1% (หรือ 0.0625%) → สังเกตหลังจาก 45 นาที
หากพบการหดตัวของรูม่านตา ให้สงสัยรูม่านตา ค้าง (Adie’s pupil) เนื่องจากภาวะไวเกินจากการเสียประสาท (denervation hypersensitivity) ทำให้เกิดการหดตัวแม้ที่ความเข้มข้นต่ำซึ่งรูม่านตา ปกติไม่ตอบสนอง
ขั้นที่ 2: หากไม่มีการหดตัวที่ความเข้มข้นต่ำ ให้หยอดพิโลคาร์พีน 1%
มีการหดตัว → ความเป็นไปได้ของรอยโรคกดทับเส้นประสาทสมองคู่ที่ 3 (oculomotor nerve) ควรเร่งตรวจหาภาวะโป่งพองของหลอดเลือดแดง posterior communicating artery ด้วย CT angiography ความละเอียดสูง หรือ MRI/MRA
ไม่มีการหดตัว (และรีเฟล็กซ์แสงและรีเฟล็กซ์การปรับตาใกล้ก็หายไป) → วินิจฉัยว่าเป็นรูม่านตา จากยา (pharmacologic pupil)
ข้อยกเว้น : ม่านตา ขยายจากพิษโบทูลินัมท็อกซินจะหดตัวด้วยพิโลคาร์พีน 1% ในขั้นที่ 2 เนื่องจากการยับยั้งก่อนไซแนปส์ทำให้ด้านตัวรับเป็นปกติ ต้องระวังอย่าสับสนกับรูม่านตา จากยา
ต่อไปนี้เป็นจุดแยกโรคสำคัญที่ทำให้เกิดม่านตา ขยาย
โรค ลักษณะของรูม่านตา กุญแจสำคัญในการแยกโรค ม่านตา ขยายจากยาม่านตา ขยาย, ไม่มีรีเฟล็กซ์แสงไม่หดตัวด้วย pilocarpine 1% อัมพาตเส้นประสาทกล้ามเนื้อตา ม่านตา ขยาย, ไม่มีรีเฟล็กซ์แสงมีหนังตาตก และจำกัดการเคลื่อนไหวของลูกตา รูม่านตา ตึงตัว (Adie)ม่านตา ขยาย, รีเฟล็กซ์การปรับใกล้คงอยู่หดตัวด้วย pilocarpine ความเข้มข้นต่ำ รูม่านตา Argyll Robertsonม่านตา หดตัวรุนแรงทั้งสองข้างรีเฟล็กซ์การปรับใกล้คงอยู่, ซิฟิลิสระบบประสาท ฯลฯ กลุ่มอาการฮอร์เนอร์ ม่านตา หดหนังตาตก , เหงื่อออกผิดปกติที่ใบหน้าม่านตา ไม่เท่ากันทางสรีรวิทยาความแตกต่าง ≤1 มม. รีเฟล็กซ์ปกติ, ไม่พบอาการอื่น
นอกจากนี้ ควรพิจารณาภาวะม่านตา ขยายจากบาดเจ็บ, ม่านตา ขยายแต่กำเนิด, ม่านตา ขยายแบบอัมพาตหลังต้อหินมุมปิด , และกลุ่มอาการยูเรตส์-ซาวาเลีย (ม่านตา ขยายจากหัตถการหลังปลูกถ่ายกระจกตา แบบทะลุ) เป็นต้น
Q
เมื่อม่านตายังคงขยายและไม่กลับสู่ปกติ สาเหตุที่สำคัญที่สุดที่ควรระวังคืออะไร?
A
คืออัมพาตของเส้นประสาทกล้ามเนื้อตาร่วมกับม่านตา ขยาย และหลอดเลือดโป่งพองที่จุดแยกของหลอดเลือดแดงคาโรติดภายในและหลอดเลือดแดงคอมมูนิแคนส์หลังเป็นสาเหตุเร่งด่วน หากมีหนังตาตก หรือจำกัดการเคลื่อนไหวของลูกตาร่วมด้วย อาจเป็นอันตรายถึงชีวิตและจำเป็นต้องตรวจฉุกเฉินด้วย CTA ความละเอียดสูงหรือ MRI/MRA
หากวินิจฉัยว่าม่านตา ขยายจากฤทธิ์ต้านโคลิเนอร์จิกหรืออะดรีเนอร์จิก ม่านตา และการมองเห็น (กำลังการปรับตา) จะฟื้นตัวได้เองเมื่อฤทธิ์ของสารที่ก่อให้เกิดหมดไป การอธิบายให้ผู้ป่วยเข้าใจเพื่อให้สบายใจเป็นจุดเริ่มต้นของการรักษา สำหรับระยะเวลาโดยประมาณที่ฤทธิ์จะหมดไป โปรดดูตารางในหัวข้อ [ลักษณะของยาขยายม่านตา หลัก]
ระบุและหยุดใช้สารที่ก่อให้เกิด
หากสาเหตุมาจากการสัมผัสโดยไม่ตั้งใจ ให้เพิ่มความเข้มงวดด้านสุขอนามัยมือและกำจัดเส้นทางการสัมผัส
หากสาเหตุเกิดจากยาต้านโคลิเนอร์จิกที่ให้ทั่วร่างกาย ให้รายงานแพทย์ผู้สั่งจ่ายและพิจารณาเปลี่ยนยา
หลังจากหยุดสารก่อเหตุ ให้ติดตามผลเป็นระยะเพื่อยืนยันการกลับสู่ภาวะปกติ
หากม่านตา ยังคงขยายหลังจากระยะล้างยาที่เพียงพอ ให้ประเมินสาเหตุอื่นซ้ำ (เช่น อัมพาตเส้นประสาทกล้ามเนื้อตา, รูม่านตา ตึงตัว)
ยาขยายม่านตา ทั้งหมดมีข้อห้ามใช้ในโรคต้อหินมุมปิด และมีความเสี่ยงต่อการเกิดมุมปิด (ภาวะต้อหิน เฉียบพลัน) ยารักษาโรคจิตกลุ่มฟีโนไทอาซีนอาจทำให้ความดันลูกตา เพิ่มขึ้นในตาที่มีมุมแคบเนื่องจากฤทธิ์ต้านโคลิเนอร์จิก หลังใช้ยาแอโทรพีน ผลการขยายม่านตา จะคงอยู่นานถึง 10 วัน ดังนั้นห้ามขับขี่ยานพาหนะในช่วงเวลาดังกล่าว
Q
ฉันสามารถขับรถได้เมื่อไรหลังจากใช้ยาขยายม่านตา?
A
ระยะเวลาที่ผลการขยายม่านตา หมดไปแตกต่างกันมากตามชนิดยา สำหรับโทรปิคาไมด์ประมาณ 5-8 ชั่วโมง ฟีนิลเอฟรินประมาณ 5 ชั่วโมง แต่แอโทรพีนอาจทำให้ม่านตา ขยายนานถึง 10 วัน ดังนั้นควรหลีกเลี่ยงการขับขี่จนกว่าผลจะหายไปอย่างสมบูรณ์
กล้ามเนื้อม่านตา ประกอบด้วยกล้ามเนื้อเรียบสองชนิด
กล้ามเนื้อหูรูดม่านตา : ควบคุมโดยเส้นประสาทกล้ามเนื้อตา (ระบบพาราซิมพาเทติก) การหดตัวทำให้ม่านตา หดกล้ามเนื้อขยายม่านตา : ควบคุมโดยระบบซิมพาเทติก การหดตัวทำให้ม่านตา ขยาย
ยาระงับพาราซิมพาเทติก (ยาต้านโคลิเนอร์จิก) ทำให้กล้ามเนื้อหูรูดม่านตา คลายตัว ส่งผลให้ม่านตา ขยาย ยากระตุ้นซิมพาเทติกทำให้กล้ามเนื้อขยายม่านตา หดตัว แต่ฤทธิ์อ่อนกว่ายาระงับพาราซิมพาเทติก
เซลล์รับแสง จอประสาทตา → เซลล์ปมประสาทจอประสาทตา → เส้นประสาทตา → ออปติกไคแอสมา → แยกจากทางเดินสายตาก่อน lateral geniculate body → บริเวณ pretectal → นิวเคลียส Edinger-Westphal (EW) → เส้นประสาทกล้ามเนื้อตา → โพรงเลือดดำคาเวอร์นัส → เบ้าตา → ปมประสาทซิลิอารี → เส้นประสาทซิลิอารีสั้น → ภายในลูกตา (กล้ามเนื้อหดม่านตา )
95% ของเส้นใยประสาทพาราซิมพาเทติกจากนิวเคลียส EW ไปยังกล้ามเนื้อซิลิอารี (การปรับตา) และเพียง 5% ไปยังกล้ามเนื้อหดม่านตา (รีเฟล็กซ์แสง) อัตราส่วนนี้เกี่ยวข้องกับกลไกการเกิด dissociation ของรีเฟล็กซ์แสงและการปรับตาในรูม่านตา Adie
การขยายรูม่านตา แบบ anticholinergicม่านตา อะโทรพีนมีความสัมพันธ์สูงกับเม็ดสีเมลานิน จึงออกฤทธิ์ช้าแต่เมื่อออกฤทธิ์แล้วจะคงอยู่นานการขยายรูม่านตา แบบ adrenergicม่านตา เนื่องจากการกระตุ้นมากเกินไปของตัวรับ α1 โคเคนยับยั้งการนำกลับของนอร์เอพิเนฟริน แอมเฟตามีนส่งเสริมการปล่อยนอร์เอพิเนฟริน ทำให้เกิดการขยายรูม่านตา การขยายรูม่านตา จากพิษโบทูลินัมรูม่านตา ได้
Blood-aqueous barrier และ blood-retinal barrier : ยาบางชนิดถูกจำกัดการผ่านเข้าสู่ลูกตาการจับกับเม็ดสีเมลานิน : ยาเช่นอะโทรพีนจับกับเมลานินอย่างแรง ทำให้การออกฤทธิ์ช้าลงแต่คงอยู่นานขึ้นBarrier ของกระจกตา : เยื่อบุผิวและเยื่อบุโพรงกระจกตา ชอบน้ำ ส่วนสโตรมาไม่ชอบน้ำ ก่อตัวเป็น barrier ที่ใหญ่ที่สุดสำหรับการผ่านของยาหยอดตา เมื่อผ่านแล้วยาจะคงอยู่ในลูกตาเป็นเวลานาน
Hong D, Tripathy K. Tropicamide. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. PMID: 31082113 / Bookshelf ID: NBK541069
Payne WN, Blair K, Barrett MJ. Anisocoria. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. Bookshelf ID: NBK470384
Yoo YJ, Hwang JM, Yang HK. Dilute pilocarpine test for diagnosis of Adie’s tonic pupil. Sci Rep . 2021;11(1):10089. doi:10.1038/s41598-021-89148-w. PMID: 33980910 / PMCI D: PMC8115311
Joo JH. Anisocoria after scopolamine transdermal patch contamination: A case report. Medicine (Baltimore) . 2021;100(46):e27887. doi:10.1097/MD.0000000000027887. PMID: 34797334 / PMCI D: PMC8601308
Yang MC, Lin KY. Drug-induced Acute Angle-closure Glaucoma: A Review. J Curr Glaucoma Pract . 2019;13(3):104-109. doi:10.5005/jp-journals-10078-1261. PMID: 32435123 / PMCI D: PMC7221246
Friedman DS, Chang DS, Jiang Y, et al. Acute Angle-Closure Attacks Are Uncommon in Primary Angle-Closure Suspects after Pharmacologic Mydriasis: The Zhongshan Angle-Closure Prevention Trial. Ophthalmol Glaucoma . 2022;5(6):581-586. doi:10.1016/j.ogla.2022.05.002. PMID: 35568336
Deeks ED. Tropicamide/Phenylephrine/Lidocaine Intracameral Injection: A Review in Cataract Surgery. Clin Drug Investig . 2019;39(11):1133-1139. doi:10.1007/s40261-019-00845-x. PMID: 31471864
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต