解剖學易感因素
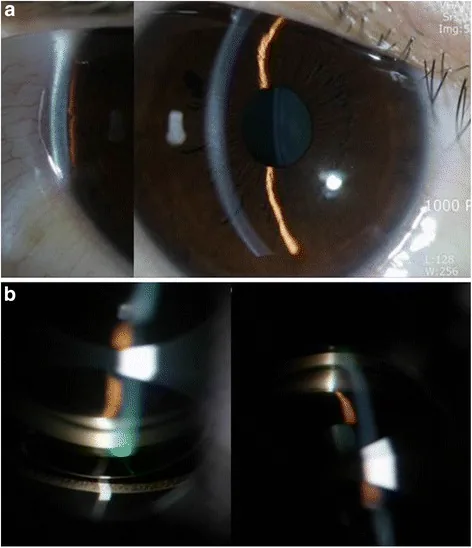
淺前房:前房深度淺,前段OCT可清晰顯示
短眼軸:眼軸長度偏短(通常小於22 mm)
厚水晶體前位:隨著年齡增長,水晶體增厚並向前移動。
遠視眼:眼軸短與前房深度淺相關。
高齡、女性:年齡相關的水晶體因素和睫狀體前移參與其中1)。
家族史、對側眼發作史:提示遺傳背景和雙眼易感性1)。

急性青光眼發作是一種眼科急症,因隅角快速閉鎖導致眼壓突然且嚴重升高。眼壓常達40–80 mmHg,若數小時內未進行適當處理,將發生不可逆的視神經損傷。它被認為是眼科醫療中最緊急的疾病之一。
亞太青光眼學會(APGS)和亞太眼科教授學會(AAPPO)在2025年國際共識中提議將術語統一為急性原發性隅角閉鎖發作(APACA)1)。該術語強調疾病的急性與緊急性,並有意排除「青光眼」一詞,因為及時治療可能預防青光眼性視神經病變1)。APGS 2025小組投票以94.11%的同意率採納。
流行病學上,該病在華人及亞洲人群中最為常見,年發生率報導為每10萬人6至16例1)。而歐美白人的發生率僅為每10萬人2至4.1例,亞洲人高出約3至4倍1, 14)。Day等人的系統性回顧報告了歐洲裔人群中原發性閉角型青光眼的盛行率,揭示了顯著的種族差異14)。此外,亞洲患者的視功能預後較歐美患者差。Aung等人在新加坡的長期追蹤研究顯示,在4至10年的追蹤中,17.8%的患眼失明,47.8%出現青光眼性視神經病變,57%的矯正視力低於6/9斯內倫1, 7)。在日本,多治見研究顯示40歲以上人群中原發性閉角型青光眼(PACG)的盛行率為0.6%,而久米島研究為2.2%,存在地區差異,尤其是沖繩縣閉角型青光眼頻率較高2)。根據Quigley等人的全球估計,到2020年,全球原發性閉角型青光眼患者人數將達到約2100萬,其中亞洲地區佔大部分10)。
發作發生在解剖學上具有易感因素的眼睛,並疊加某種誘因。典型情況是短眼軸、淺前房、遠視的老年女性,在使用抗膽鹼能藥物或散瞳藥後,或因長時間低頭工作或夜間自然散瞳而誘發。動物實驗表明,當眼壓持續在50 mmHg以上超過12小時時,視網膜神經纖維、神經節細胞和視神經會發生不可逆損傷1),因此從發病到開始治療的時間對視力預後影響很大。
急性發作的概念在歷史上早已被認識,傳統上使用了多種名稱,如「急性閉角型青光眼(AACG)」、「急性青光眼發作」、「急性閉角危象(AACC)」和「急性原發性房角關閉(APAC)」等1)。APGS 2025為整理這些混雜術語,將APACA定為推薦術語,明確了其急性、緊急性和原發性1)。此外,特意不包含「青光眼」一詞,暗示透過及時治療有可能避免青光眼性視神經病變1)。但需注意,即使眼壓恢復正常,缺血再灌注損傷仍可能導致視網膜神經節細胞持續丟失1)。
本病發病越晚,預後越差。在老年患者中,共病症多、就診延遲、就診時眼壓高的病例,僅靠傳統藥物治療往往無法獲得足夠的眼壓下降1)。學歷、從症狀出現到治療的時間、就診時眼壓已被確定為失明的獨立危險因子1),因此公眾教育活動和快速治療可近性成為公共衛生挑戰。
在APGS 2025共識1.3中,「急性青光眼發作是眼科急症,必須立即降低眼壓」這一表述以100%的同意率獲得通過1)。此外,共識1.9以100%的同意率確認「雖然準確診斷很重要,但臨床懷疑本病時應優先快速降低眼壓」1)。
急性青光眼發作的特點是主觀症狀和客觀徵象均十分劇烈。然而,也存在缺乏所有表現的非典型病例,經驗不足的臨床醫師可能會漏診1)。
隨著眼壓急劇升高,出現以下強烈的主觀症狀。
當全身症狀如劇烈頭痛、噁心、嘔吐先出現時,有被誤診為神經系統疾病或消化系統疾病的風險1)。APGS 2025強調這些全身症狀是重要的診斷線索1)。
| 所見 | 特徵 |
|---|---|
| 眼壓 | 顯著升高(40–80 mmHg)1) |
| 角膜 | 上皮水腫導致霧狀混濁 |
| 前房 | 極淺(前節OCT顯示ACD約1.3–1.5 mm) |
| 瞳孔 | 中度散大,對光反射減弱或消失 |
| 結膜 | 睫狀充血及結膜血管淤血 |
| 隅角 | 廣泛隅角閉塞(雙眼確認) |
| 水晶體 | 青光眼斑(水晶體上皮缺血性壞死)1) |
| 視神經盤 | 急性期可見視神經盤水腫、靜脈怒張、視神經盤出血 |
中等度散瞳是瞳孔括約肌與散大肌同時被活化的位置,此時相對性瞳孔阻塞與瞳孔緣虹膜-水晶體接觸達到最大。此外,嚴重眼壓升高導致瞳孔括約肌缺血,光反射消失。APGS 2025共識1.6建議使用Goldmann壓平眼壓計測量並記錄眼壓1)。
慢性隅角閉鎖性青光眼(CACG)的眼壓升高為20–30 mmHg的中等程度,充血輕微或缺乏,自覺症狀不明顯,以此與急性發作區別。
急性青光眼發作的發病涉及解剖學易感因素與誘發因素兩個方面。
解剖學易感因素
淺前房:前房深度淺,前段OCT可清晰顯示
短眼軸:眼軸長度偏短(通常小於22 mm)
厚水晶體前位:隨著年齡增長,水晶體增厚並向前移動。
遠視眼:眼軸短與前房深度淺相關。
高齡、女性:年齡相關的水晶體因素和睫狀體前移參與其中1)。
家族史、對側眼發作史:提示遺傳背景和雙眼易感性1)。
發病誘因
散瞳藥:眼科檢查時使用的眼藥水,如托吡卡胺、去氧腎上腺素等1)。
抗膽鹼藥:胃鏡檢查前用藥、安眠藥、抗精神病藥等1)。
三環類抗憂鬱藥、SSRI:由於中樞性副交感神經阻斷和散瞳作用1)。
鼻腔充血消除藥:含抗組織胺藥、含去氧腎上腺素的藥物1)。
擬交感神經藥、止吐藥:均透過散瞳作用增強瞳孔阻滯和隅角擁擠1)。
生活場景誘因:長時間閱讀、縫紉等低頭姿勢,暗室或夜間自然散瞳。
APGS 2025共識1.8以88.24%的同意率確認,具有散瞳和睫狀肌麻痺作用的藥物可在有解剖易感性的眼中誘發APACA1)。詳細的用藥史是診斷的重要線索。
進一步細分解剖因素,隨著年齡增長水晶體終生增厚是決定性的。遠視眼眼軸短、前房淺,更容易受到水晶體增厚的影響。增厚的水晶體將整個虹膜向前推,這稱為水晶體因素。此外,瞳孔緣虹膜-水晶體接觸增加,導致房水流出阻力增大,相對性瞳孔阻滯進展。組織學和影像學研究表明,隨著年齡增長,睫狀突位置前移,久米島研究證實這是閉角型眼的特徵2)。Wang等人的定量虹膜參數研究表明,虹膜厚度、虹膜曲率和虹膜面積與窄角顯著相關,前段OCT圖像分析證實虹膜前膨越明顯的病例發作風險越高12)。
近視眼通常被認為發作風險較低,但並非絕對。Yong等人的橫斷面研究中,427例隅角關閉患者中有94例患有近視,其中11例(11.7%)近視超過-5.0 D1)。APGS 2025共識4.1以94.11%的同意率採納,近視眼不能完全排除隅角關閉發作1)。風險主要取決於前房淺等解剖易感性,而非屈光或眼軸長度1)。
急性青光眼發作的診斷主要基於急性眼壓升高與自覺症狀及他覺徵象相結合的臨床診斷。APGS 2025共識1.6以94.11%的同意率採納了「APACA是基於症狀和體徵的臨床診斷」1)。然而,為與其他導致嚴重眼壓升高的疾病鑑別,需要進行多項檢查。
當角膜水腫導致隅角鏡檢查困難時,前眼部OCT和**超音波生物顯微鏡(UBM)**很有用1)。特別是UBM可以評估睫狀突和虹膜背面的形態,在診斷虹膜高褶和晶狀體半脫位方面表現出色2)。此外,B型超音波有助於排除脈絡膜出血、脈絡膜剝離、玻璃體出血等後段病變,對於藥物和雷射治療無效的非典型病例是必需的1)。APGS 2025推薦這些影像學檢查,但也明確指出不應為了檢查而延遲降低眼壓1)。
可能與急性青光眼發作混淆的疾病包括以下1)。
在APGS 2025共識1.7中,以94.11%的同意率通過,當對側眼為開角、深前房,患眼角膜相對透明,或觀察到虹膜新生血管時,應積極懷疑續發性原因1)。當發現這些表現時,需要排除晶狀體半脫位和新生血管性青光眼等可能改變侵入性治療適應症的疾病。
基於症狀和徵候的臨床診斷是原則 1)。如果觀察到眼壓顯著升高至40–80 mmHg、角膜水腫、淺前房、中等度瞳孔散大固定、以及隅角鏡下廣泛隅角閉塞,診斷相對容易。進行Goldmann壓平眼壓計測量眼壓、雙眼隅角鏡檢查、前段OCT評估前房深度、角膜內皮細胞檢查、眼軸長度測量、屈光檢查和眼底檢查 1, 2)。如果角膜水腫導致隅角鏡檢查困難,可用UBM、前段OCT或B超補充。但APGS 2025以100%共識明確指出「準確診斷很重要,但應優先快速降低眼壓」1),診斷性檢查不應延誤治療。
急性青光眼發作的治療核心是急性期快速降低眼壓和解除相對性瞳孔阻塞。發作解除後,長期管理對於適當的眼壓控制和預防復發至關重要。青光眼診療指引第5版推薦將水晶體重建術作為APAC的第一線治療 2)。
發作時,應同時迅速給予以下藥物。
| 藥物 | 劑量與用法 | 作用與注意事項 |
|---|---|---|
| 20%甘露醇(高滲透壓劑) | 1.0–2.0 g/kg 靜脈滴注30–60分鐘 2) | 眼壓最低值出現在60–90分鐘後,持續4–6小時。腎功能不全時有急性腎衰竭風險,心衰竭/肺充血時有肺水腫風險 2) |
| 甘油(10%甘油) | 300–500 mL 靜脈滴注45–90分鐘 2) | 眼壓最低值出現在30–135分鐘後,持續約5小時。代謝產生葡萄糖;糖尿病患者慎用 2) |
| 1–2%毛果芸香鹼鹽酸鹽 | 每小時點眼2–3次 2) | 透過縮瞳解除瞳孔阻塞。在括約肌麻痺病例中,可能無法獲得縮瞳,反而因睫狀體前移有加重瞳孔阻塞的風險 2) |
| 乙醯唑胺 | 10 mg/kg口服或靜脈注射2) | 通過抑制房水生成降低眼壓。注意代謝性酸中毒和低鉀血症。 |
| β受體阻斷劑眼藥水 | 每日兩次 | 抑制房水生成 |
| α2受體激動劑眼藥水 | 每日2-3次 | 抑制房水生成並部分促進流出 |
| 0.1%貝他米松眼藥水 | 每日四次2) | 緩解發作時的炎症 |
| 鹽酸阿普可樂定眼藥水 | 虹膜切開術前1小時和術後即刻 | 預防術後一過性眼壓升高 |
使用毛果芸香鹼需要謹慎判斷。如果因高眼壓導致瞳孔括約肌缺血,即使頻繁給藥也無法獲得縮瞳效果,並且睫狀肌的前移反而會加重瞳孔阻滯2)。初次給藥時必須確認是否有縮瞳效果。全身吸收也可能引起腹痛等副交感神經刺激症狀2)。
全身使用高滲藥物在老年或合併其他疾病的患者中風險尤其高。細胞外液量急劇增加會給循環系統帶來負擔,在心衰竭或肺鬱血患者中可能導致肺水腫2)。甘露醇經腎排泄,因此在腎功能不全患者中,血漿滲透壓升高和循環血容量增加可能導致急性腎衰竭2)。此外,發作時患者常已因嘔吐而脫水,甘露醇的利尿作用可能進一步加重脫水2)。甘油在代謝過程中產生葡萄糖,每公升含637千卡能量,因此糖尿病患者使用需謹慎2)。APGS 2025也指出,靜脈注射乙醯唑胺和甘露醇可能引起從感覺異常、意識混亂到致死性肺水腫、急性腎衰竭等嚴重副作用,因此在老年或合併其他疾病的患者中,更希望採用替代治療1)。
當藥物使眼壓充分下降、角膜變透明後,進行雷射虹膜切開術(laser peripheral iridotomy: LPI)。LPI是解除相對性瞳孔阻滯的根本治療,在青光眼診療指引第5版中推薦等級為1A2)。
LPI的要點如下:
標準雷射設定包括:氬雷射第一階段Stretch(200–400 μm,200 mW,0.2秒,2–10發)以伸展虹膜,第二階段Thinner(50 μm,800–1000 mW,0.02秒,直到即將穿孔,考慮到內皮損傷,最好少於100發),以及Nd:YAG第三階段(2.0–4.0 mJ,1–2發)完成穿孔。LPI的併發症包括前房出血、侷限性白內障、再閉塞和水疱性角膜病變。
青光眼診療指引第5版推薦**水晶體重建術(超音波乳化吸除+人工水晶體植入)**作為APAC的第一線治療(推薦等級1A),認為其既能從根本解除瞳孔阻滯,又能有效開放隅角2)。但急性期的水晶體摘除術易發生併發症,因此建議由熟練的術者進行(推薦等級1B)2)。
APGS 2025指出,傳統的「LPI後觀察等待」方法存在重大局限性1)。Aung等人對亞洲人的長期追蹤顯示,在110隻LPI成功的眼中,64隻眼(58.1%)出現慢性眼壓升高,其中26例(40.6%)透過藥物控制,但36例(56.3%)需要小樑切除術,2例(1.8%)失明1, 7)。此外,Aung等人的另一份報告分析了亞洲急性原發性隅角閉鎖患者的長期眼壓結果,表明僅靠LPI實現長期眼壓控制的比例有限13)。基於這些證據,結論是單獨LPI不足以進行長期管理,應儘早進行水晶體重建術1)。
英國的一項5年追蹤研究顯示,即使在白種人群中,早期水晶體重建術與單獨LPI相比,失明減少86%,眼壓升高減少93%,藥物需求減少69%,改善顯著1)。APGS 2025共識3.2–3.3達成一致:早期水晶體重建術比單獨LPI具有更好的長期效果,並且對APACA眼以較低的閾值進行水晶體重建術是合適的1)。共識3.4指出,發作解除後1–3個月進行水晶體重建術是最佳時機,等待更長時間會增加PAS形成和進展為慢性閉鎖性隅角青光眼(CACG)的風險1)。
EAGLE試驗是一項隨機對照試驗,展示了透明水晶體摘除術治療原發性隅角閉鎖疾病的長期結果。該試驗納入原發性隅角閉鎖青光眼或眼壓>30 mmHg的原發性隅角閉鎖患者,追蹤36個月,結果顯示早期水晶體摘除組在眼壓控制、生活品質評分和成本效益方面均優於傳統治療組6)。Husain等人的隨機對照試驗比較了急性原發性隅角閉鎖眼的一次性超音波乳化術與雷射周邊虹膜切開術,2年追蹤顯示超音波乳化術組在眼壓控制、周邊前粘連減少和藥物需求方面均更優8)。此外,Lai等人的前瞻性病例系列報告指出,對合併白內障的原發性隅角閉鎖青光眼眼進行超音波乳化術後,眼壓、用藥數量和隅角開放程度均顯著改善11)。Tham等人的另一項隨機對照試驗比較了藥物治療未控制的慢性原發性隅角閉鎖青光眼(無白內障)的超音波乳化術與小樑切除術,發現超音波乳化術組術後併發症更少,長期眼壓控制率相當或更優9)。
日本青光眼診療指引第5版也基於這些國際證據,明確將水晶體摘除術(推薦等級1A)列為原發性隅角閉鎖青光眼和原發性隅角閉鎖的治療方法2)。美國眼科學會的《原發性隅角閉鎖疾病優選實踐模式》(2026年版)也將雷射治療和水晶體摘除術作為原發性隅角閉鎖疾病的主要治療選擇3)。歐洲青光眼學會(EGS)第6版指引(2025年版)也更新了包括隅角閉鎖疾病在內的青光眼診療標準框架4)。
APGS 2025指出,傳統的「藥物→雷射周邊虹膜切開術→必要時小樑切除術或超音波乳化術」的階梯式方法對於遲發性或高眼壓病例效果不足,並提出以下替代治療作為早期選擇1)。
氬雷射周邊虹膜成形術(ALPI)
雷射瞳孔成形術(LPP)
機轉:使用532 nm倍頻雷射燒灼瞳孔邊緣的虹膜,使其向外收縮,解除瞳孔阻滯。
優點:即使角膜透明度差也可施行;在3點和9點方向操作,即使患者伴有疼痛或噁心也易於操作。
證據:LPP單獨或合併ALPI可在發作後2小時內顯著降低眼壓。
APGS 2025共識2.6以88.23%的同意率通過1)
前房穿刺(ACP)
機轉:用30G針頭或穿刺刀從3點或9點方向刺入,排出房水而不抽吸。由於30G針頭的內腔摩擦,眼壓自然穩定在12–15 mmHg 1)
優點:立即恢復正常眼壓。即使在沒有氬雷射設備或熟練操作者的機構也可施行。
證據:在初始眼壓低於60 mmHg的APACA眼中,比甘露醇輸注在視力改善方面更優,且未觀察到嚴重併發症1)
APGS 2025共識2.7以94.12%的同意率通過1)
角膜壓陷(corneal indentation)
機轉:使用小直徑4鏡隅角鏡(如Posner、Sussman等)或光滑的指尖透過眼瞼壓迫角膜,暫時開放隅角,促進房水流出。
適應症:在眼科設備有限的地區進行初始處理。
APGS 2025共識4.4以88.23%的同意率通過1)
另一方面,對於藥物無法控制的APACA眼,APGS 2025建議避免進行緊急小樑切除術和緊急晶體乳化術1)。對於藥物未控制的APACA眼,單獨進行小樑切除術的成功率有限,據報導合格成功率為56.2%,完全成功率僅為9.4%1)。此外,在「hot and angry」狀態的眼中進行晶體乳化術,存在嚴重併發症的風險,如角膜水腫導致視野不佳、淺前房、小且變形的瞳孔、無張力虹膜導致脫出風險以及術中發炎等1)。
由於原發性閉角型青光眼是雙眼性疾病,單眼急性發作的患者對側眼發作風險極高。青光眼診療指南第5版推薦對側眼窄角進行預防性雷射虹膜切開術和晶體摘除術,推薦等級為1A2)。APGS 2025共識2.3以100%的同意率採納了在治療發作眼期間、直至可行LPI之前,對側眼開始使用毛果芸香鹼滴眼液1)。
典型的處理流程如下2):
對於無法當天進行緊急手術的醫療機構,現實的做法是首先通過藥物治療和LPI緩解發作,然後在發作後1至3個月內進行水晶體重建手術1, 2)。
急性青光眼發作的主要機轉是相對性瞳孔阻滯,可能涉及高褶虹膜機轉或脈絡膜擴張。
虹膜背面與水晶體前面在瞳孔緣處生理性接觸,房水從後房經瞳孔流入前房。隨著年齡增長,水晶體增厚並前移,瞳孔緣處的虹膜-水晶體接觸增強,房水流出阻力增加。這稱為相對性瞳孔阻滯。當後房壓力超過前房壓力時,虹膜向前凸出,幾乎完全覆蓋小樑網,導致眼壓急劇升高1)。
遠視眼眼軸短、前房淺,水晶體增厚的影響更為顯著。一旦發生瞳孔阻滯,後房壓力升高使虹膜進一步向前膨隆,同時眼壓升高引起的虹膜實質水腫進一步加重瞳孔阻滯,形成惡性循環。這樣在數小時內眼壓可達40–80 mmHg。
瞳孔阻滯在中度散瞳時最為嚴重。在此位置,瞳孔括約肌和開大肌均被激活,虹膜最為鬆弛,與水晶體前面廣泛接觸1)。因此,抗膽鹼藥或擬交感神經藥引起的藥物性散瞳、暗環境、強烈應激等導致的自然散瞳均可誘發發作。相反,完全散瞳或完全縮瞳時瞳孔阻滯程度相對較小。
少數情況下也存在由高褶虹膜機轉引起的發作。虹膜根部向前彎曲,散瞳時睫狀體從後方機械性地推起虹膜根部,直接阻塞隅角。高褶虹膜時,中央前房深度相對保持,但周邊隅角呈銳角狹窄。UBM顯示虹膜中央平坦,根部增厚並向前彎曲,睫狀突前移和睫狀溝消失是其特點。雷射虹膜切開術後眼壓仍高時,應懷疑高褶虹膜機轉參與,考慮追加雷射隅角成形術(LGP)或水晶體摘除術2)。
影像學研究表明,脈絡膜擴張可能升高後房壓力,將虹膜-水晶體膈膜向前推,從而縮小前房隅角1)。然而,APGS 2025共識1.5「脈絡膜擴張是APACA的啟動因素」僅獲得41.17%的同意,未成立1)。因果關係和貢獻度的量化需要未來大規模影像學研究。
眼壓急劇升高導致瞳孔括約肌缺血,光反射消失。水晶體上皮也發生缺血性壞死,在瞳孔區留下白色混濁。這稱為青光眼斑,是提示過去發作史的重要所見1)。
視神經病變可因發作時高眼壓引起的機械性和缺血性損傷,以及眼壓正常化後的缺血再灌注損傷而進展1)。APGS 2025明確指出,即使眼壓得到控制,視網膜神經節細胞丟失仍可能持續1)。因此,不能認為「眼壓降下來就放心了」,需要長期追蹤視神經和視野。
APACA眼出現明顯的前房發炎。高眼壓導致虹膜微血管蛋白質滲漏、瞳孔括約肌和開大肌缺血壞死、內皮細胞損傷導致房水蛋白質增加,這些在前房中表現為發炎細胞和纖維蛋白。APGS 2025共識2.2以100%同意通過,即APACA眼呈現嚴重發炎,因此應合併使用局部及必要時全身抗發炎治療1)。發炎消退對於預防LPI後水疱性角膜病變、預防瞳孔粘連以及為早期水晶體重建手術做準備均很重要。
急性發作後可能殘留各種併發症。典型的包括:對光反射消失的麻痺性瞳孔散大、青光眼斑、虹膜實質色素釋放、局限性白內障、周邊虹膜前粘連(PAS)形成、以及角膜內皮細胞數量減少。已知LPI後大疱性角膜病變在角膜滴狀變性、糖尿病、有急性發作史或角膜內皮細胞已減少的病例中更常見2)。因此,術前角膜內皮細胞檢查是必需的,在內皮細胞數量減少的病例中,應考慮選擇手術周邊虹膜切除術2)。
急性青光眼發作的治療範式在2020年代後期正在發生重大變化。除了傳統的「藥物治療→LPI」之外,APGS指南2025提出了以下新的治療策略1)。
另一方面,未解決的爭論點也很多。水晶體重建術的最佳時機、MIGS(微創青光眼手術)在閉角型青光眼中的角色、新的藥物聯合療法、以及基於影像的發病預測模型等,都需要通過大規模前瞻性研究進行驗證1)。