功能性調節痙攣(假性近視)

調節痙攣(假性近視)
1. 什麼是調節痙攣(假性近視)?
Section titled “1. 什麼是調節痙攣(假性近視)?”調節痙攣(強直性調節)是由於調節肌超出生理緊張範圍的異常緊張狀態(異常張力)導致假性近視的病症。由生理性張力(調節肌的最小必要緊張)和異常張力兩種組成。
調節痙攣(spasm of accommodation)是調節過度的狀態,根據其原因分為功能性和器質性兩種。功能性調節痙攣是由於調節肌過度勞累引起的症狀,固視時調節肌張力增高。器質性調節痙攣在副交感神經刺激狀態下發病,指非目的性的不隨意調節肌收縮。
輻湊痙攣(convergence spasm)是發作性雙眼內轉並持續的狀態。由於伴有調節痙攣和縮瞳,也稱為近反射痙攣(spasms of the near reflex)。1)
假性近視的概念
Section titled “假性近視的概念”假性近視(pseudomyopia)是指持續近距離工作導致假性近視,進而轉變為真性近視的概念。根據病因分為以下四型。
| 分類 | 病理 |
|---|---|
| 調節痙攣 | 近神經支配異常 |
| 一過性近視 | 睫狀體或水晶體病變 |
| 過度調節 | 對外斜視或遠視的應對 |
| 所謂假性近視 | 不適當屈光檢查導致的誤診 |
調節障礙的分類
Section titled “調節障礙的分類”調節障礙分為以下六種類型。
- 調節衰弱(ill-sustained accommodation):反覆測量時出現近點後退現象。
- 調節不全(accommodative insufficiency):調節力弱於相應年齡。
- 調節強直(inertia of accommodation):從遠點到近點的調節時間延長。
- 調節麻痺(accommodative palsy):近距離視力障礙急性發作,近點顯著後退。
- 調節緊張(accommodative constriction):由生理性和異常張力組成(引起假性近視)。
- 調節痙攣(spasm of accommodation):調節過度狀態(功能性或器質性)。
本病多見於學齡兒童,隨著近距離工作和VDT作業的增加而呈上升趨勢。器質性調節痙攣罕見,以心因性為主。
調節痙攣不易改善,長期持續者被稱為假性近視(pseudomyopia),以區別於真性近視。
病理整體概況
Section titled “病理整體概況”在調節障礙的整體譜系中,「調節痙攣」是過度調節的極端例子,而「調節衰弱」表現為調節力維持困難。VDT作業後的疲勞症狀可理解為從調節衰弱到調節緊張,再到調節痙攣的連續譜系。
使用調節功能分析裝置(如Speedy-K)進行高頻成分(HFC)分析有助於掌握病理狀態,可作為調節緊張和痙攣的客觀指標。日常的眼疲勞感很好地反映了這種HFC高值狀態。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”功能性調節痙攣(假性近視)與器質性調節痙攣(輻輳痙攣)的症狀表現不同。
調節緊張的調節微動分析(Fk-map):使用調節微動分析儀觀察,調節緊張症的Fk-map顯示屈光值很好地跟隨調節刺激視標,但整體HFC(高頻成分)值較高。這很好地反映了日常的眼疲勞感這一自覺症狀。
調節痙攣的Fk-map:試圖注視呈現的視標時,調節過度作用,屈光值增強。HFC值也持續較高,表明眼睛容易疲勞。
屈光變動:在睫狀肌麻痺下與非麻痺下,屈光度值有顯著差異。此差異相當於假性近視成分。
成人VDT工作者也會發病。2) 特別是長時間使用智慧型手機或電腦的年輕成人,表現為近距離工作後遠視力下降和眼睛疲勞。器質性輻輳痙攣也多見於成人,心因性與功能性均可發生於任何年齡。
3. 原因與風險因素
Section titled “3. 原因與風險因素”功能性(VDT過勞、心因性)
器質性(副交感神經刺激)
頭部外傷:刺激輻輳中樞
多發性硬化症3):中樞神經脫髓鞘影響輻輳中樞
代謝性腦病/腫瘤:中腦背側層級的器質性病變
Arnold-Chiari畸形:後顱窩先天畸形所致
藥物中毒:有機磷農藥和沙林中毒導致極小瞳孔(針尖樣瞳孔)和調節痙攣。
抗膽鹼酯酶藥用於提眼瞼的眼藥水:可能引起瞳孔縮小和調節痙攣
許多輻輳痙攣病例未發現器質性疾病,心因性因素如轉換障礙(歇斯底里)是主要原因。也可能由於中腦背側水平的輻輳中樞興奮性增高或刺激輻輳神經機制的器質性病變引起,但極為罕見。
風險因素的詳細說明
Section titled “風險因素的詳細說明”功能性調節痙攣的風險因素:
- VDT工作時間:每日長時間使用(標準:超過5小時)
- 工作距離:30–40公分以下的近距離(使用智慧型手機風險尤其高)
- 工作環境:照明不當、姿勢不良、無休息
- 年齡:10–30多歲(調節力強,容易緊張)
- 屈光不正未矯正或矯正不當:調節努力增加
器質性調節痙攣的風險因素:
- 頭部外傷史
- 多發性硬化等中樞神經系統疾病
- 有機磷農藥或沙林中毒
- 抗膽鹼酯酶抑制劑用於提眼瞼的眼藥水
- 後顱窩病變如Arnold-Chiari畸形
心因性調節痙攣的背景:
在轉化症(conversion disorder)或心身症的患者中,精神壓力和焦慮可透過誘發近反應的機轉導致調節痙攣。教室環境中的強烈壓力(如霸凌、考試)常與學齡期假性近視的發生相關。排除器質性疾病後,若判斷為心因性,消除患者焦慮並減輕生活壓力是治療的核心。有時需要與精神科或心身醫學科合作。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”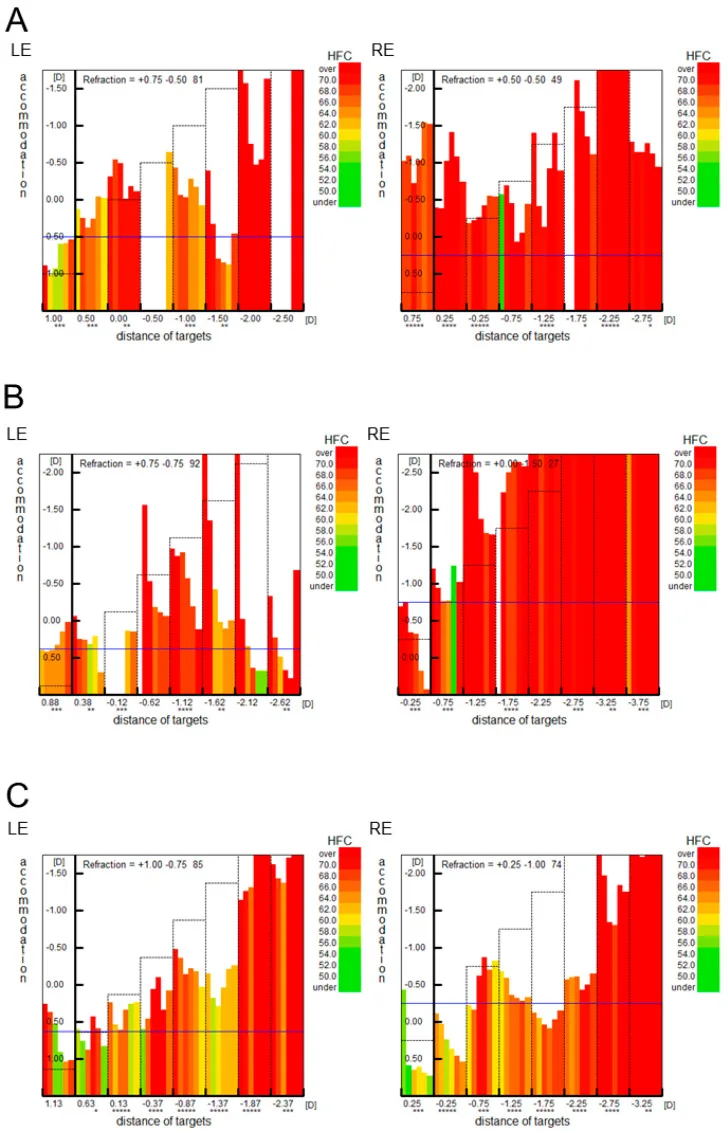
診斷主要依據臨床所見和睫狀肌麻痺下屈光檢查。
主要診斷步驟
Section titled “主要診斷步驟”**① 問診與視力檢查:**詳細確認近距離工作和VDT時間、工作環境、用藥情況(如精神藥物、抗過敏藥等)。測量遠、近視力,並檢查隨時間或休息後的波動。
**② 非睫狀肌麻痺下屈光檢查:**測量調節參與狀態下的屈光度。
**③ 睫狀肌麻痺下屈光檢查(確診必需):**點用美多林P®(托吡卡胺0.5%和去氧腎上腺素0.5%複方),30-60分鐘後再次屈光檢查。若睫狀肌麻痺下屈光度恢復為正視或輕度遠視,則可確診為假性近視(調節痙攣)。若睫狀肌麻痺下仍為近視,則為真性近視。症狀嚴重時,可考慮使用賽普樂靜®(環噴托酯1%)點眼進行強力睫狀肌麻痺下的精確屈光檢查。
**④ 調節功能檢查:**近點測量(重複近點測量)、調節功能分析儀進行HFC分析。
**⑤ 眼位與輻輳檢查:**輻輳痙攣時可觀察到發作性高度內斜視。進行單眼運動檢查很重要。
**⑥ 病理生理分析(必要時):**使用雙眼波前感測器同時測量調節、縮瞳和輻輳,有助於理解病情。
| 檢查 | 目的 | 假性近視 | 真性近視 |
|---|---|---|---|
| 調節麻痺下屈光檢查 | 確診 | 恢復為正視至輕度遠視 | 仍為近視 |
| 近點測量 | 調節力評估 | 反覆測量有波動 | 穩定 |
| Fk-map(HFC分析) | 調節痙攣定量化 | HFC高值 | 正常至輕度異常 |
| 眼位檢查 | 輻輳痙攣評估 | 發作性內斜視(輻輳痙攣) | 正常 |
與以下疾病的鑑別很重要。
| 疾病 | 鑑別要點 |
|---|---|
| 真性近視 | 即使在調節麻痺下仍為近視。眼軸長度延長。 |
| 雙側外展神經麻痺 | 不伴有瞳孔縮小或調節障礙。存在左右差異。 |
| 分開麻痺(分開不足) | 不伴有調節障礙或瞳孔異常。 |
| 急性共同性內斜視 | 不伴有瞳孔縮小或調節痙攣。 |
| 重症肌無力4) | 眼瞼下垂、易疲勞性。無瞳孔縮小或調節痙攣。 |
| 多發性硬化症3) | 伴有其他神經學表現。 |
輻湊痙攣的特徵是「高度內斜視+縮瞳+調節痙攣」三聯徵。與外展神經麻痺的鑑別中,單眼牽引運動檢查是關鍵。
外展神經麻痺不伴有縮瞳或調節障礙,外展受限為單眼性且不波動。調節緊張/輻湊痙攣時,進行單眼牽引運動後外展受限消失,縮瞳也消失。此外,輻湊角大幅波動也是其特徵。詳見「診斷和檢查方法」一節。
5. 標準治療方法
Section titled “5. 標準治療方法”功能性調節痙攣(假性近視)的治療
改善環境(首選):查明並消除原因是首要任務。VDT作業連續不超過1小時,之後休息10-15分鐘。
配戴近用專用眼鏡:根據近距離工作距離配戴近用專用眼鏡。中近漸進多焦點眼鏡合適。遠近漸進多焦點眼鏡因近用部分較小而不合適。針對VDT作業環境設計的漸進屈光力鏡片被認為可有效預防技術壓力性眼症的發生。
美多林M點眼液(0.4%托吡卡胺):睡前點眼1次以放鬆睫狀肌。睫狀肌麻痺藥(副交感神經阻斷藥)可放鬆睫狀肌,緩解緊張。睡前點眼是為了避免瞳孔散大對白天視功能的影響。
口服維生素B製劑:用於維持和改善神經功能。
處理乾眼併發症:對於因瞬目減少導致的乾眼,使用人工淚液或含玻尿酸的眼藥水。
器質性調節痙攣(輻湊痙攣)的治療
優先治療原發病:如果由器質性疾病引起,則優先治療原發病。有神經學或全身表現時,積極進行影像學檢查。
心理支持:對於心因性(非器質性)病例,努力消除患者的焦慮。
單眼遮蓋:有時可有效消除輻湊痙攣。
睫狀肌麻痺藥點眼:痙攣持續時使用(如阿托品等)。
自然緩解:大多數病例會自然緩解。
環境與行為指導要點
Section titled “環境與行為指導要點”針對因VDT工作導致的功能性調節痙攣或假性近視患者的指導內容:
改善VDT工作環境:
- 保持工作距離30–40公分(尤其避免手機過近)
- 連續工作不超過1小時,務必休息10–15分鐘
- 休息時看遠處,放鬆睫狀肌
- 將顯示器高度設定在視線稍下方
- 確保充足照明,防止眩光
- 注意空調或暖氣氣流不要直接吹向臉部和眼睛
螢幕使用規則:
- 遵守「20-20-20規則」(每20分鐘看20英尺遠的地方20秒)
- 避免躺著使用智慧型手機,螢幕距離至少40公分
- 避免睡前使用智慧型手機
- 有意識地記錄和管理每日總螢幕使用時間
對兒童的特殊考量: 學齡期調節痙攣(假性近視)時,在睫狀肌麻痺下進行準確的屈光檢查對於與真性近視的鑑別至關重要。限制智慧型手機/平板電腦使用時間並確保戶外活動(建議每天至少2小時)對於預防調節痙攣和抑制近視進展非常重要。
治療效果評估與追蹤
Section titled “治療效果評估與追蹤”功能性調節痙攣的治療後評估:
- 自覺症狀的變化:確認遠方視力下降和眼睛疲勞症狀的改善
- 視力的改善:比較治療前後的遠方矯正視力
- 調節功能的再評估:治療後2-4週重新測量睫狀肌麻痺下屈光檢查
- Fk-map變化:確認HFC值恢復正常(治療效果的客觀指標)
- 檢查VDT工作環境:確認指導內容是否被執行
持續改善環境對於防止復發至關重要。即使患者自覺「改善」,如果VDT工作習慣沒有改善,復發的可能性仍然很高。特別是在學齡期和青少年期,如果根本原因是智慧型手機或遊戲成癮,則需要與家長和學校合作。
器質性輻輳痙攣的病程:
在器質性輻輳痙攣中,原發病的治療和追蹤是首要的。大多數心因性病例會自然緩解,但心理支持和定期追蹤很重要。由於長期病程中可能出現真正的神經系統疾病(如多發性硬化症),因此在初始評估中不應忽視詳細的神經學檢查以及必要時進行影像學檢查(MRI)。
假性近視與真性近視的共存
Section titled “假性近視與真性近視的共存”臨床上重要的一點是存在「假性近視成分」和「真性近視成分」共存的混合型。這對應於在睫狀肌麻痺下屈光檢查中近視度數減少但未完全恢復為正視的情況。在這種混合型中:
- 將睫狀肌麻痹下的屈光值作為「真性近視成分」作為處方基準。
- 定量睫狀肌麻痹前後的差值(假性近視成分),並將其作為治療目標。
- 定期重新評估假性近視成分是否改善。
特別是在學齡期,初診時混合型較多,透過環境改善和睫狀肌麻痹藥物治療,假性近視成分改善後,有時可以期待處方度數的減少。但是,為了防止真性近視的進展,需要另外考慮使用低濃度阿托品眼藥水、角膜塑形片等近視進展抑制治療。
預後與長期展望
Section titled “預後與長期展望”功能性調節痙攣(假性近視)的預後:
- 多數情況下,透過適當的環境改善和治療,在2~4週內改善。
- 防止復發需要持續改善生活習慣。
- 如果存在潛在的真性近視,假性近視治療後需要適當的近視矯正眼鏡處方。
- 學齡期的假性近視可能是真性近視進展的前兆,因此需要定期追蹤。
器質性輻湊痙攣的預後:
- 取決於原發疾病的治療經過。
- 心因性病例預後良好。
- 基於神經疾病的病例取決於原發疾病的進展。
心因性病例大多自然緩解。功能性(VDT過勞)病例透過改善VDT環境、配戴合適眼鏡、點用人工淚液等也常能改善。但器質性病例需要治療原發疾病,若置之不理可能無法改善。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”近反射與神經解剖
Section titled “近反射與神經解剖”近反射是指看近物時,輻湊、調節、縮瞳作為核上性雙眼聯合運動同時發生的生理反應。這些動作無法有意識地分離。
近反射至Edinger-Westphal核(EW核)的核上纖維走行於對光反射傳入纖維通過的中腦頂蓋前區和後連合的腹側。睫狀神經節中對光反射和調節反應相關的神經元比例為3:97,調節相關細胞佔絕大多數。
神經支配的詳細說明:
調節反應的神經路徑:
- 頂枕皮質(視覺聯合區)→ 中腦調節與輻湊中樞
- Edinger-Westphal核(EW核)→ 睫狀神經節
- 短睫狀神經 → 睫狀肌(收縮→調節)和瞳孔括約肌(收縮→縮瞳)
根據該路徑中哪個部位異常導致調節痙攣,可分為功能性(過勞、心因性)和器質性(神經障礙)。
與對光反射的分離:
近反射(縮瞳、調節、輻湊)由與對光反射解剖學上不同的路徑控制。對光反射的傳入路徑經過中腦頂蓋前區,而近反射的傳入路徑走行於其腹側。因此,Argyll-Robertson瞳孔(梅毒、糖尿病等引起的中腦病變)中,對光反射消失但近反射(縮瞳)保留,出現「光-近分離」。在理解輻湊痙攣的神經解剖學中,這種分離是一個重要概念。
調節、輻湊、縮瞳的相互關係:
近反射的三個要素並非獨立發生,而是通常協調運作。這些關係可歸納如下:
- 調節性輻輳(AC/A比):每1D調節變化引起多少稜鏡度(Δ)輻輳的比率。
- 輻輳性調節(CA/C比):輻輳變化引起的調節變化。
- 縮瞳與調節的聯動:調節時的縮瞳增加焦深,從而改善近距離視力。
調節痙攣時,調節過度伴隨輻輳和縮瞳也亢進。另一方面,調節衰弱時,調節不全可導致輻輳不全和相對性散瞳。理解這些相互關係,可以明確同時測量三個要素的檢查(波前感測器、近反應測量裝置)的實用性。
調節緊張·調節痙攣的發病機轉
Section titled “調節緊張·調節痙攣的發病機轉”調節痙攣的發病機轉因原因而異。
功能性調節痙攣:VDT作業或長時間近距離工作導致睫狀肌過勞,陷入放鬆不充分的狀態。由此導致近視化和眼睛疲勞持續。調節緊張的Fk-map中,屈光值很好地追隨視標,但HFC值整體偏高,反映眼睛的疲勞。
調節痙攣:Fk-map中,試圖看清呈現視標時,調節過度作用,增強屈光值。HFC值也持續偏高。不易改善且長期持續者稱為假性近視。
調節緊張中的異常張力:由睫狀肌持續放鬆不全引起。這導致水晶體始終處於膨隆狀態(近視化),引起遠視力下降和眼睛疲勞。
輻輳痙攣的神經機轉
Section titled “輻輳痙攣的神經機轉”輻輳痙攣由中腦背側水平的輻輳中樞興奮性增高,或刺激輻輳神經機轉的器質性病變引起。轉化障礙(心因性)時,精神壓力誘發近反應,導致不自主的輻輳收縮持續。
假性外展神經麻痺:
輻輳痙攣有時被誤診為外展神經麻痺。這種狀態稱為假性外展神經麻痺。鑑別使用單眼牽拉運動(牽拉動作)。外展神經麻痺時,單眼遮蓋後外展限制不變,但輻輳痙攣時,單眼牽拉運動使內轉和縮瞳消失,外展恢復正常,這是決定性的鑑別所見。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”隨著智慧型手機和遊戲機的普及,年輕人中的調節痙攣報告正在增加。長時間近距離使用螢幕被認為會誘發睫狀肌持續緊張,作為功能性調節痙攣增加的因素而受到關注。
COVID-19大流行後,兒童的螢幕時間翻倍(從1.9小時增至3.9小時),調節緊張和假性近視的增加已被報導7)。特別是14歲以上、男性、每天使用裝置超過5小時被確定為風險因素9)。
數位眼疲勞(DES)的盛行率在COVID-19大流行期間上升至74%(95% CI: 66–81%)8),螢幕時間增加已成為調節緊張的重要誘因10)。關於使用睫狀肌麻痺劑治療假性近視與近視進展抑制之間的關係,正在進行持續研究12)。
淚膜與眼表協會(TFOS)指出,補充omega-3脂肪酸是管理數位眼疲勞中證據等級最高的營養介入措施13)。此外,關於VDT工作後近反應三要素協同性崩潰的研究也在進行中6)。
兒童急性獲得性共同性內斜視(AACE)與長時間使用智慧型手機之間的關聯也有報導11),其對輻輳和調節系統的影響受到關注。調節緊張和輻輳痙攣的管理需要評估雙眼視功能5),作為數位裝置相關眼病需要綜合應對14)15)16)。
8. 參考文獻
Section titled “8. 參考文獻”-
Goldstein JH. Spasm of the near reflex: a spectrum of anomalies. Surv Ophthalmol. 1996;40(4):269-278.
-
Hussaindeen JR. Acute adult onset comitant esotropia associated with accommodative spasm. Optom Vis Sci. 2014;91(4 Suppl 1):S46-51.
-
Sitole S. Spasm of the near reflex in a patient with multiple sclerosis. Semin Ophthalmol. 2007;22(1):29-31.
-
Rosenberg ML. Spasm of the near reflex mimicking myasthenia gravis. J Clin Neuroophthalmol. 1986;6(2):106-8.
-
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
-
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
-
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
-
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
-
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
-
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
-
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
-
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
-
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
-
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
-
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
-
Ueki S, et al. Spasm of Near Reflex in a Patient with Autism Spectrum Disorder: A Case Report. Reports (MDPI). 2023;6(3):38.
