功能性调节痉挛(假性近视)

调节痉挛(假性近视)
1. 什么是调节痉挛(假性近视)?
Section titled “1. 什么是调节痉挛(假性近视)?”调节痉挛(强直性调节)是由于调节肌超出生理紧张范围的异常紧张状态(异常张力)导致假性近视的病症。由生理性张力(调节肌的最小必要紧张)和异常张力两种组成。
调节痉挛(spasm of accommodation)是调节过度的状态,根据其原因分为功能性和器质性两种。功能性调节痉挛是由于调节肌过度劳累引起的症状,固视时调节肌张力增高。器质性调节痉挛在副交感神经刺激状态下发病,指非目的性的不随意调节肌收缩。
辐辏痉挛(convergence spasm)是发作性双眼内转并持续的状态。由于伴有调节痉挛和缩瞳,也称为近反射痉挛(spasms of the near reflex)。1)
假性近视的概念
Section titled “假性近视的概念”假性近视(pseudomyopia)是指持续近距离工作导致假性近视,进而转变为真性近视的概念。根据病因分为以下四型。
| 分类 | 病理 |
|---|---|
| 调节痉挛 | 近神经支配异常 |
| 一过性近视 | 睫状体或晶状体病变 |
| 过度调节 | 对外斜视或远视的应对 |
| 所谓假性近视 | 不适当屈光检查导致的误诊 |
调节障碍的分类
Section titled “调节障碍的分类”调节障碍分为以下六种类型。
- 调节衰弱(ill-sustained accommodation):反复测量时出现近点后退现象。
- 调节不全(accommodative insufficiency):调节力弱于相应年龄。
- 调节强直(inertia of accommodation):从远点到近点的调节时间延长。
- 调节麻痹(accommodative palsy):近视力障碍急性发作,近点显著后退。
- 调节紧张(accommodative constriction):由生理性和异常张力组成(引起假性近视)。
- 调节痉挛(spasm of accommodation):调节过度状态(功能性或器质性)。
本病多见于学龄儿童,随着近距离工作和VDT作业的增加而呈上升趋势。器质性调节痉挛罕见,以心因性为主。
调节痉挛不易改善,长期持续者被称为假性近视(pseudomyopia),以区别于真性近视。
病理整体概况
Section titled “病理整体概况”在调节障碍的整体谱系中,“调节痉挛”是过度调节的极端例子,而“调节衰弱”表现为调节力维持困难。VDT作业后的疲劳症状可理解为从调节衰弱到调节紧张,再到调节痉挛的连续谱系。
使用调节功能分析装置(如Speedy-K)进行高频成分(HFC)分析有助于把握病理状态,可作为调节紧张和痉挛的客观指标。日常的眼疲劳感很好地反映了这种HFC高值状态。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”功能性调节痉挛(假性近视)与器质性调节痉挛(辐辏痉挛)的症状表现不同。
调节紧张的调节微动分析(Fk-map):使用调节微动分析仪观察,调节紧张症的Fk-map显示屈光值很好地跟随调节刺激视标,但整体HFC(高频成分)值较高。这很好地反映了日常的眼疲劳感这一自觉症状。
调节痉挛的Fk-map:试图注视呈现的视标时,调节过度作用,屈光值增强。HFC值也持续较高,表明眼睛容易疲劳。
屈光波动:在睫状肌麻痹下和非麻痹下,屈光度值存在显著差异。这种差异相当于假性近视成分。
成人VDT工作者也会发病。2) 特别是长时间使用智能手机或电脑的年轻成人,表现为近距离工作后远视力下降和视疲劳。器质性辐辏痉挛也多见于成人,心因性和功能性均可发生于任何年龄。
3. 原因和风险因素
Section titled “3. 原因和风险因素”功能性(VDT过劳、心因性)
器质性(副交感神经刺激)
头部外伤:刺激辐辏中枢
多发性硬化症3):中枢神经脱髓鞘影响辐辏中枢
代谢性脑病/肿瘤:中脑背侧水平的器质性病变
Arnold-Chiari畸形:后颅窝先天畸形所致
药物中毒:有机磷农药和沙林中毒导致极小的瞳孔(针尖样瞳孔)和调节痉挛。
抗胆碱酯酶药用于提上睑的眼药水:可能引起瞳孔缩小和调节痉挛
许多辐辏痉挛病例未发现器质性疾病,心因性因素如转换障碍(癔症)是主要原因。也可能由于中脑背侧水平的辐辏中枢兴奋性增高或刺激辐辏神经机制的器质性病变引起,但极为罕见。
风险因素的详细说明
Section titled “风险因素的详细说明”功能性调节痉挛的风险因素:
- VDT工作时间:每日长时间使用(标准:超过5小时)
- 工作距离:30–40厘米以下的近距离(使用智能手机风险尤其高)
- 工作环境:照明不当、姿势不良、无休息
- 年龄:10–30多岁(调节力强,容易紧张)
- 屈光不正未矫正或矫正不当:调节努力增加
器质性调节痉挛的风险因素:
- 头部外伤史
- 多发性硬化等中枢神经系统疾病
- 有机磷农药或沙林中毒
- 抗胆碱酯酶抑制剂用于提上睑的眼药水
- 后颅窝病变如Arnold-Chiari畸形
心因性调节痉挛的背景:
在转换障碍(conversion disorder)或心身疾病的患者中,精神压力和焦虑可通过诱发近反射的机制导致调节痉挛。教室环境中的强烈压力(如欺凌、考试)常与学龄期假性近视的发生相关。排除器质性疾病后,若判断为心因性,消除患者焦虑并减轻生活压力是治疗的核心。有时需要与精神科或心身医学科协作。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”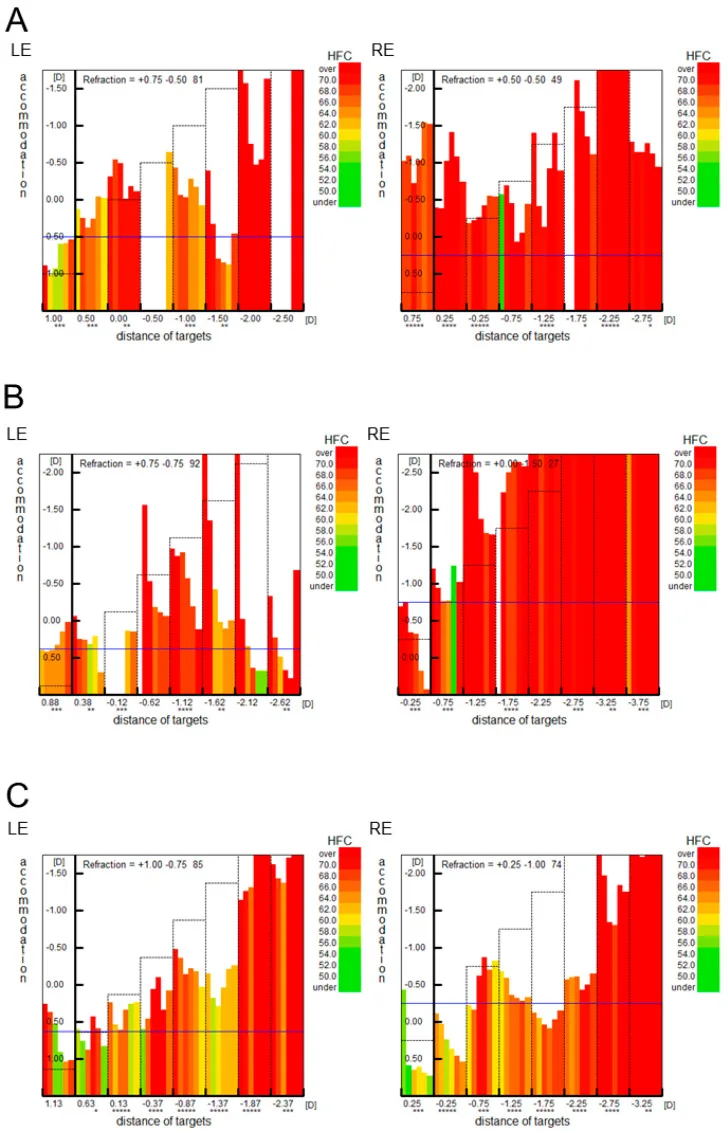
诊断主要依据临床所见和睫状肌麻痹下屈光检查。
主要诊断步骤
Section titled “主要诊断步骤”**① 问诊与视力检查:**详细确认近距离工作和视频终端(VDT)时间、工作环境、用药情况(如精神药物、抗过敏药等)。测量远、近视力,并检查随时间或休息后的波动。
**② 非睫状肌麻痹下屈光检查:**测量调节参与状态下的屈光度。
**③ 睫状肌麻痹下屈光检查(确诊必需):**滴用美多林P®(托吡卡胺0.5%和去氧肾上腺素0.5%复方),30-60分钟后再次屈光检查。若睫状肌麻痹下屈光度恢复为正视或轻度远视,则可确诊为假性近视(调节痉挛)。若睫状肌麻痹下仍为近视,则为真性近视。症状严重时,可考虑使用赛普乐静®(环喷托酯1%)滴眼进行强力睫状肌麻痹下的精确屈光检查。
**④ 调节功能检查:**近点测量(重复近点测量)、调节功能分析仪进行HFC分析。
**⑤ 眼位与辐辏检查:**辐辏痉挛时可观察到发作性高度内斜视。进行单眼运动检查很重要。
**⑥ 病理生理分析(必要时):**使用双眼波前传感器同时测量调节、缩瞳和辐辏,有助于理解病情。
| 检查 | 目的 | 假性近视 | 真性近视 |
|---|---|---|---|
| 调节麻痹下屈光检查 | 确诊 | 恢复为正视至轻度远视 | 仍为近视 |
| 近点测量 | 调节力评估 | 反复测量有波动 | 稳定 |
| Fk-map(HFC分析) | 调节痉挛定量化 | HFC高值 | 正常至轻度异常 |
| 眼位检查 | 辐辏痉挛评估 | 发作性内斜视(辐辏痉挛) | 正常 |
与以下疾病的鉴别很重要。
| 疾病 | 鉴别要点 |
|---|---|
| 真性近视 | 即使在调节麻痹下仍为近视。眼轴长度延长。 |
| 双侧外展神经麻痹 | 不伴有瞳孔缩小或调节障碍。存在左右差异。 |
| 分开麻痹(分开不足) | 不伴有调节障碍或瞳孔异常。 |
| 急性共同性内斜视 | 不伴有瞳孔缩小或调节痉挛。 |
| 重症肌无力4) | 眼睑下垂、易疲劳性。无瞳孔缩小或调节痉挛。 |
| 多发性硬化3) | 伴有其他神经学表现。 |
辐辏痉挛的特征是“高度内斜视+缩瞳+调节痉挛”三联征。与外展神经麻痹的鉴别中,单眼牵拉运动检查是关键。
外展神经麻痹不伴有缩瞳或调节障碍,外展受限为单眼性且不波动。调节紧张/辐辏痉挛时,进行单眼牵拉运动后外展受限消失,缩瞳也消失。此外,辐辏角大幅波动也是其特征。详见“诊断和检查方法”一节。
5. 标准治疗方法
Section titled “5. 标准治疗方法”功能性调节痉挛(假性近视)的治疗
改善环境(首选):查明并消除原因是首要任务。VDT作业连续不超过1小时,之后休息10-15分钟。
配戴近用专用眼镜:根据近距离工作距离配戴近用专用眼镜。中近渐进多焦点眼镜合适。远近距离渐进多焦点眼镜因近用部分较小而不合适。针对VDT作业环境设计的渐进屈光力镜片被认为可有效预防技术压力性眼症的发生。
美多林M滴眼液(0.4%托吡卡胺):睡前滴眼1次以放松睫状肌。睫状肌麻痹药(副交感神经阻断药)可放松睫状肌,缓解紧张。睡前滴眼是为了避免瞳孔散大对白天视功能的影响。
口服维生素B制剂:用于维持和改善神经功能。
处理干眼并发症:对于因瞬目减少导致的干眼,使用人工泪液或含透明质酸的眼药水。
器质性调节痉挛(辐辏痉挛)的治疗
优先治疗原发病:如果由器质性疾病引起,则优先治疗原发病。有神经学或全身表现时,积极进行影像学检查。
心理支持:对于心因性(非器质性)病例,努力消除患者的焦虑。
单眼遮盖:有时可有效消除辐辏痉挛。
睫状肌麻痹药滴眼:痉挛持续时使用(如阿托品等)。
自然缓解:大多数病例会自然缓解。
环境与行为指导要点
Section titled “环境与行为指导要点”针对因VDT工作导致的功能性调节痉挛或假性近视患者的指导内容:
改善VDT工作环境:
- 保持工作距离30–40厘米(尤其避免手机过近)
- 连续工作不超过1小时,务必休息10–15分钟
- 休息时看远处,放松睫状肌
- 将显示器高度设置在视线稍下方
- 确保充足照明,防止眩光
- 注意空调或暖气气流不要直接吹向面部和眼睛
屏幕使用规则:
- 遵守“20-20-20规则”(每20分钟看20英尺远的地方20秒)
- 避免躺着使用智能手机,屏幕距离至少40厘米
- 避免睡前使用智能手机
- 有意识地记录和管理每日总屏幕使用时间
对儿童的特殊考虑: 学龄期调节痉挛(假性近视)时,在睫状肌麻痹下进行准确的屈光检查对于与真性近视的鉴别至关重要。限制智能手机/平板电脑使用时间并确保户外活动(建议每天至少2小时)对于预防调节痉挛和抑制近视进展非常重要。
治疗效果评估与随访
Section titled “治疗效果评估与随访”功能性调节痉挛的治疗后评估:
- 自觉症状的变化:确认远视力下降和眼疲劳症状的改善
- 视力的改善:比较治疗前后的远矫正视力
- 调节功能的再评估:治疗后2-4周重新测量睫状肌麻痹下屈光检查
- Fk-map变化:确认HFC值恢复正常(治疗效果的客观指标)
- 检查VDT工作环境:确认指导内容是否被执行
持续改善环境对于防止复发至关重要。即使患者自觉“改善”,如果VDT工作习惯没有改善,复发的可能性仍然很高。特别是在学龄期和青少年期,如果根本原因是智能手机或游戏成瘾,则需要与家长和学校合作。
器质性辐辏痉挛的病程:
在器质性辐辏痉挛中,原发病的治疗和随访是首要的。大多数心因性病例会自然缓解,但心理支持和定期随访很重要。由于长期病程中可能出现真正的神经系统疾病(如多发性硬化症),因此在初始评估中不应忽视详细的神经学检查以及必要时进行影像学检查(MRI)。
假性近视与真性近视的共存
Section titled “假性近视与真性近视的共存”临床上重要的一点是存在“假性近视成分”和“真性近视成分”共存的混合型。这对应于在睫状肌麻痹下屈光检查中近视度数减少但未完全恢复为正视的情况。在这种混合型中:
- 将睫状肌麻痹下的屈光值作为“真性近视成分”作为处方基准。
- 定量睫状肌麻痹前后的差值(假性近视成分),并将其作为治疗目标。
- 定期重新评估假性近视成分是否改善。
特别是在学龄期,初诊时混合型较多,通过环境改善和睫状肌麻痹药物治疗,假性近视成分改善后,有时可以期待处方度数的减少。但是,为了防止真性近视的进展,需要另外考虑使用低浓度阿托品滴眼液、角膜塑形镜等近视进展抑制治疗。
预后与长期展望
Section titled “预后与长期展望”功能性调节痉挛(假性近视)的预后:
- 多数情况下,通过适当的环境改善和治疗,在2~4周内改善。
- 防止复发需要持续改善生活习惯。
- 如果存在潜在的真性近视,假性近视治疗后需要适当的近视矫正眼镜处方。
- 学龄期的假性近视可能是真性近视进展的前兆,因此需要定期随访。
器质性辐辏痉挛的预后:
- 取决于原发病的治疗经过。
- 心因性病例预后良好。
- 基于神经疾病的病例取决于原发病的进展。
心因性病例大多自然缓解。功能性(VDT过劳)病例通过改善VDT环境、佩戴合适的眼镜、滴用人工泪液等也常能改善。但器质性病例需要治疗原发病,若置之不理可能无法改善。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”近反射与神经解剖
Section titled “近反射与神经解剖”近反射是指看近处时,辐辏、调节、缩瞳作为核上性双眼联合运动同时发生的生理反应。这些动作无法有意识地分离。
近反射至Edinger-Westphal核(EW核)的核上纤维走行于对光反射传入纤维通过的中脑顶盖前区和后连合的腹侧。睫状神经节中对光反射和调节反应相关的神经元比例为3:97,调节相关细胞占绝大多数。
神经支配的详细说明:
调节反应的神经通路:
- 顶枕皮质(视觉联合区)→ 中脑调节与辐辏中枢
- Edinger-Westphal核(EW核)→ 睫状神经节
- 短睫状神经 → 睫状肌(收缩→调节)和瞳孔括约肌(收缩→缩瞳)
根据该通路中哪个部位异常导致调节痉挛,可分为功能性(过劳、心因性)和器质性(神经障碍)。
与对光反射的分离:
近反射(缩瞳、调节、辐辏)由与对光反射解剖学上不同的通路控制。对光反射的传入通路经过中脑顶盖前区,而近反射的传入通路走行于其腹侧。因此,Argyll-Robertson瞳孔(梅毒、糖尿病等引起的中脑病变)中,对光反射消失但近反射(缩瞳)保留,出现“光-近分离”。在理解辐辏痉挛的神经解剖学中,这种分离是一个重要概念。
调节、辐辏、缩瞳的相互关系:
近反射的三个要素并非独立发生,而是通常协调运作。这些关系可归纳如下:
- 调节性集合(AC/A比):每1D调节变化引起多少棱镜度(Δ)集合的比率。
- 集合性调节(CA/C比):集合变化引起的调节变化。
- 缩瞳与调节的联动:调节时的缩瞳增加焦深,从而改善近视力。
调节痉挛时,调节过度伴随集合和缩瞳也亢进。另一方面,调节衰弱时,调节不全可导致集合不全和相对性散瞳。理解这些相互关系,可以明确同时测量三个要素的检查(波前传感器、近反应测量装置)的实用性。
调节紧张·调节痉挛的发病机制
Section titled “调节紧张·调节痉挛的发病机制”调节痉挛的发病机制因原因而异。
功能性调节痉挛:VDT作业或长时间近距离工作导致睫状肌过劳,陷入松弛不充分的状态。由此导致近视化和眼疲劳持续。调节紧张的Fk-map中,屈光值很好地追随视标,但HFC值整体偏高,反映眼睛的疲劳。
调节痉挛:Fk-map中,试图看清呈现视标时,调节过度作用,增强屈光值。HFC值也持续偏高。不易改善且长期持续者称为假性近视。
调节紧张中的异常张力:由睫状肌持续松弛不全引起。这导致晶状体始终处于膨隆状态(近视化),引起远视力下降和眼疲劳。
集合痉挛的神经机制
Section titled “集合痉挛的神经机制”集合痉挛由中脑背侧水平的集合中枢兴奋性增高,或刺激集合神经机制的器质性病变引起。转换障碍(心因性)时,精神压力诱发近反应,导致不自主的集合收缩持续。
假性外展神经麻痹:
集合痉挛有时被误诊为外展神经麻痹。这种状态称为假性外展神经麻痹。鉴别使用单眼牵拉运动(牵拉动作)。外展神经麻痹时,单眼遮盖后外展限制不变,但集合痉挛时,单眼牵拉运动使内转和缩瞳消失,外展恢复正常,这是决定性的鉴别所见。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”随着智能手机和游戏机的普及,年轻人中调节痉挛的报告正在增加。长时间近距离使用屏幕被认为会诱发睫状肌持续紧张,作为功能性调节痉挛增加的因素而受到关注。
COVID-19大流行后,儿童的屏幕时间翻倍(从1.9小时增至3.9小时),调节紧张和假性近视的增加已被报道7)。特别是14岁以上、男性、每天使用设备超过5小时被确定为风险因素9)。
数字眼疲劳(DES)的患病率在COVID-19大流行期间上升至74%(95% CI: 66–81%)8),屏幕时间增加已成为调节紧张的重要诱因10)。关于使用睫状肌麻痹剂治疗假性近视与近视进展抑制之间的关系,正在进行持续研究12)。
泪膜与眼表协会(TFOS)指出,补充omega-3脂肪酸是管理数字眼疲劳中证据水平最高的营养干预措施13)。此外,关于VDT工作后近反应三要素协同性崩溃的研究也在进行中6)。
儿童急性获得性共同性内斜视(AACE)与长时间使用智能手机之间的关联也有报道11),其对辐辏和调节系统的影响受到关注。调节紧张和辐辏痉挛的管理需要评估双眼视功能5),作为数字设备相关眼病需要综合应对14)15)16)。
8. 参考文献
Section titled “8. 参考文献”-
Goldstein JH. Spasm of the near reflex: a spectrum of anomalies. Surv Ophthalmol. 1996;40(4):269-278.
-
Hussaindeen JR. Acute adult onset comitant esotropia associated with accommodative spasm. Optom Vis Sci. 2014;91(4 Suppl 1):S46-51.
-
Sitole S. Spasm of the near reflex in a patient with multiple sclerosis. Semin Ophthalmol. 2007;22(1):29-31.
-
Rosenberg ML. Spasm of the near reflex mimicking myasthenia gravis. J Clin Neuroophthalmol. 1986;6(2):106-8.
-
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
-
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
-
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
-
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
-
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
-
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
-
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
-
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
-
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
-
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
-
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
-
Ueki S, et al. Spasm of Near Reflex in a Patient with Autism Spectrum Disorder: A Case Report. Reports (MDPI). 2023;6(3):38.
