ภาวะเกร็งของกล้ามเนื้อปรับตาเป็นภาวะที่เกิดสายตาสั้นเทียม เนื่องจากความตึงตัวผิดปกติของกล้ามเนื้อปรับตา
แบ่งเป็นชนิดที่เกิดจากการทำงาน (ล้า VDT, จิตใจ) และชนิดที่เกิดจากพยาธิสภาพ (กระตุ้นระบบประสาทพาราซิมพาเทติก, ส่วนกลาง)
จุดสำคัญของการวินิจฉัยคือการแยกจากสายตาสั้น จริงโดยการตรวจวัดค่าสายตาภายใต้ฤทธิ์ยาหยอดตาที่ทำให้กล้ามเนื้อปรับตาหยุดทำงาน (หลังหยอดมิโดริน P)
การหดเกร็งของการเหล่เข้ามีลักษณะสามประการ: ตาเหล่เข้า อย่างรุนแรง + รูม่านตา เล็กลง + การหดเกร็งของกล้ามเนื้อปรับตา
กรณีที่เกิดจากการทำงานส่วนใหญ่จะดีขึ้นเอง แต่การแยกสาเหตุจากพยาธิสภาพเป็นสิ่งสำคัญอันดับแรก
ภาวะเกร็งของกล้ามเนื้อปรับตา (tonic accommodation) เป็นภาวะทางพยาธิวิทยาที่เกิดสายตาสั้นเทียม เนื่องจากสภาวะความตึงตัวผิดปกติ (ความตึงตัวเกิน) ที่เกินช่วงทางสรีรวิทยาของกล้ามเนื้อปรับตา ประกอบด้วยสองชนิด: ความตึงตัวทางสรีรวิทยา (ความตึงตัวขั้นต่ำที่จำเป็นของกล้ามเนื้อปรับตา) และความตึงตัวผิดปกติ
อาการเกร็งของกล้ามเนื้อปรับตา (spasm of accommodation) เป็นภาวะที่มีการปรับตามากเกินไป แบ่งเป็นชนิดที่เกิดจากการทำงานและชนิดที่มีสาเหตุทางกายภาพตามสาเหตุ อาการเกร็งของกล้ามเนื้อปรับตาชนิดที่เกิดจากการทำงานเป็นอาการที่เกิดจากความล้าของกล้ามเนื้อปรับตา โดยพบว่ามีการตึงตัวของกล้ามเนื้อปรับตาเพิ่มขึ้นขณะจ้องมอง อาการเกร็งของกล้ามเนื้อปรับตาชนิดที่มีสาเหตุทางกายภาพเกิดขึ้นในภาวะกระตุ้นระบบประสาทพาราซิมพาเทติก หมายถึงการหดตัวของกล้ามเนื้อปรับตาโดยไม่ตั้งใจและไม่มีจุดประสงค์
อาการเกร็งของการหุบตา (convergence spasm) เป็นภาวะที่ตาทั้งสองข้างหุบเข้าด้านในแบบเฉียบพลันและคงอยู่ เรียกอีกอย่างว่าอาการเกร็งของรีเฟล็กซ์การมองใกล้ (spasms of the near reflex) เนื่องจากมีอาการเกร็งของกล้ามเนื้อปรับตาและม่านตา หดร่วมด้วย 1)
สายตาสั้นเทียม (pseudomyopia) เป็นแนวคิดที่ว่าการทำงานระยะใกล้ต่อเนื่องทำให้เกิดสายตาสั้นเทียม แล้วเปลี่ยนเป็นสายตาสั้น จริง จำแนกตามสาเหตุได้เป็น 4 ชนิดดังต่อไปนี้:
การจำแนก พยาธิวิทยา อาการเกร็งของกล้ามเนื้อปรับตา ความผิดปกติของการควบคุมประสาทระยะใกล้ สายตาสั้น ชั่วคราวการเปลี่ยนแปลงทางพยาธิวิทยาที่ซิลิอารีบอดี หรือเลนส์ การปรับตามากเกินไป การตอบสนองต่อตาเหล่ แบบออกหรือสายตายาว ที่เรียกว่าสายตาสั้นเทียม การวินิจฉัยผิดพลาดจากการตรวจวัดสายตา ที่ไม่เหมาะสม
ความผิดปกติของการปรับตาแบ่งออกเป็น 6 ประเภทดังนี้
การปรับตาอ่อนแรง (ill-sustained accommodation) : จุดใกล้ถอยออกเมื่อวัดซ้ำการปรับตาไม่พอ (accommodative insufficiency) : กำลังการปรับตาน้อยกว่าที่ควรตามอายุการปรับตาช้า (inertia of accommodation) : เวลาการปรับตาจากจุดไกลไปจุดใกล้ยาวขึ้นอัมพาตของการปรับตา (accommodative palsy) : ความผิดปกติของการมองเห็น ใกล้เกิดขึ้นเฉียบพลัน โดยจุดใกล้ถอยออกไปมากการหดเกร็งของการปรับตา (accommodative constriction) : ประกอบด้วยโทนัสทางสรีรวิทยาและผิดปกติ (ทำให้เกิดสายตาสั้นเทียม )การเกร็งของการปรับตา (spasm of accommodation) : ภาวะการปรับตามากเกินไป (ทั้งเชิงหน้าที่และเชิงโครงสร้าง)
โรคนี้พบบ่อยในวัยเรียน และมีแนวโน้มเพิ่มขึ้นตามการเพิ่มขึ้นของงานระยะใกล้และงานที่ใช้จอภาพ (VDT) การเกร็งของการปรับตาเชิงโครงสร้างพบได้น้อย ส่วนใหญ่เกิดจากสาเหตุทางจิตใจ
การเกร็งของการปรับตาไม่สามารถแก้ไขได้ง่าย และกรณีที่ยาวนานเรียกว่าสายตาสั้นเทียม (pseudomyopia) ซึ่งแยกจากสายตาสั้น จริง
ในสเปกตรัมของความผิดปกติของการปรับตา “การเกร็งของการปรับตา” เป็นตัวอย่างที่รุนแรงของการปรับตามากเกินไป ในขณะที่ “การปรับตาอ่อนแรง” แสดงออกเป็นความยากลำบากในการรักษากำลังการปรับตา อาการเมื่อยล้าหลังจากทำงานกับจอภาพ (VDT) ควรเข้าใจเป็นสเปกตรัมต่อเนื่องจากการปรับตาอ่อนแรงไปจนถึงการหดเกร็งของการปรับตา และต่อไปถึงการเกร็งของการปรับตา
การวิเคราะห์ HFC (องค์ประกอบความถี่สูง) โดยใช้เครื่องวิเคราะห์หน้าที่การปรับตา (เช่น Speedy-K) มีประโยชน์ในการทำความเข้าใจสภาพพยาธิสภาพ และทำหน้าที่เป็นตัวบ่งชี้วัตถุวิสัยของการหดเกร็งและการเกร็งของการปรับตา ความรู้สึกเมื่อยล้าตาในชีวิตประจำวันสะท้อนถึงภาวะ HFC สูงได้ดี
Q
สายตาสั้นเทียมกับสายตาสั้นจริงต่างกันอย่างไร?
A
สายตาสั้นเทียม เป็นภาวะสายตาสั้น ชั่วคราวเนื่องจากการหดเกร็งของการปรับตา และกลับมาเป็นปกติหรือสายตาสั้น เล็กน้อยหลังการตรวจวัดค่าสายตาภายใต้ยาหยอดตาที่ทำให้กล้ามเนื้อปรับตาหยุดทำงาน (Midrin P) ส่วนสายตาสั้น จริงเป็นสายตาสั้น เชิงโครงสร้างเนื่องจากความยาวแกนลูกตา ที่ยาวขึ้น และยังคงเป็นสายตาสั้น แม้อยู่ภายใต้ฤทธิ์ของยาหยอดตาที่ทำให้กล้ามเนื้อปรับตาหยุดทำงาน การตรวจวัดค่าสายตาภายใต้ยาหยอดตาที่ทำให้กล้ามเนื้อปรับตาหยุดทำงานเป็นสิ่งจำเป็นในการแยกความแตกต่างระหว่างสองภาวะนี้
อาการของภาวะเกร็งของกล้ามเนื้อปรับตาแบบหน้าที่ (สายตาสั้นเทียม ) และภาวะเกร็งของกล้ามเนื้อปรับตาแบบอินทรีย์ (เกร็งของการหุบตา) มีลักษณะแตกต่างกัน
ภาวะเกร็งของกล้ามเนื้อปรับตาแบบหน้าที่ (สายตาสั้นเทียม)
การมองเห็น ระยะไกลลดลง
อาการล้าตา
การมองเห็น ผันผวน
การเปลี่ยนแปลงค่าสายตา : การตรวจโดยไม่หยุดการปรับตาแสดงลักษณะคล้ายสายตาสั้น
ภาวะเกร็งของกล้ามเนื้อปรับตาแบบอินทรีย์ (เกร็งของการหุบตา)
ตาเหล่เข้า เฉียบพลันตาเหล่เข้า ทั้งสองข้างรุนแรงแบบเป็นครั้งคราว
ภาพซ้อน ภาพซ้อน แบบเดียวกันเมื่อมองไกล
ม่านตา หดม่านตา หดทั้งสองข้างพร้อมกัน
อาการทั่วร่างกาย : มักมีอาการคลื่นไส้ อาเจียน ปวดศีรษะ ปวดตา ร่วมด้วย
การวิเคราะห์การสั่นไหวระดับจุลภาคของการปรับตาในภาวะตึงตัวของการปรับตา (Fk-map) : จากการสังเกตด้วยเครื่องวิเคราะห์การสั่นไหวระดับจุลภาคของการปรับตา Fk-map ในภาวะตึงตัวของการปรับตาแสดงให้เห็นว่าค่าสายตาติดตามสิ่งเร้าการปรับตาได้ดี แต่โดยรวมค่า HFC (องค์ประกอบความถี่สูง) สูง ซึ่งสะท้อนอาการล้าตา ที่ผู้ป่วยรู้สึกได้ในชีวิตประจำวันได้ดี
Fk-map ในภาวะเกร็งของการปรับตา : เมื่อพยายามมองสิ่งเร้าที่แสดง การปรับตาทำงานมากเกินไปทำให้ค่าสายตาเพิ่มขึ้น ค่า HFC ก็ยังคงสูงเช่นกัน แสดงว่าตาอยู่ในภาวะที่เสี่ยงต่อการล้าได้ง่าย
ความแปรปรวนของค่าสายตา : พบความแตกต่างอย่างชัดเจนระหว่างค่าสายตาภายใต้การหยุดการทำงานของกล้ามเนื้อปรับตาและไม่หยุดการทำงาน ความแตกต่างนี้เท่ากับองค์ประกอบของสายตาสั้นเทียม
Q
อาการเกร็งของกล้ามเนื้อปรับตาเกิดขึ้นในผู้ใหญ่ด้วยหรือไม่?
A
เกิดขึ้นในผู้ใหญ่ที่ทำงานกับจอภาพ VDT เช่นกัน 2) โดยเฉพาะในผู้ใหญ่ที่ใช้สมาร์ทโฟนหรือคอมพิวเตอร์เป็นเวลานาน จะปรากฏเป็นการมองเห็น ระยะไกลลดลงหลังการทำงานระยะใกล้และอาการล้าตา อาการเกร็งของการหักเหของตาแบบอินทรีย์ก็พบได้บ่อยในผู้ใหญ่ และสามารถเกิดขึ้นได้ทุกวัยทั้งจากสาเหตุทางจิตใจและการทำงาน
เชิงหน้าที่ (ล้า VDT / ทางจิตใจ)
การทำงาน VDT / การทำงานระยะใกล้ต่อเนื่อง : กล้ามเนื้อปรับตาหดตัวมากเกินไปเนื่องจากความล้า
ทางจิตใจ (โรคแปลงสภาพ) : ความทุกข์ทางจิตใจหรือความวิตกกังวลเป็นปัจจัยกระตุ้น
ปัจจัยสิ่งแวดล้อม : แสงสว่าง ระยะทำงาน หรือท่าทางที่ไม่เหมาะสม
การกระพริบตาลดลง : ส่งเสริมการเกิดตาแห้ง ร่วม
เชิงอินทรีย์ (การกระตุ้นระบบประสาทพาราซิมพาเทติก)
การบาดเจ็บที่ศีรษะ : กระตุ้นศูนย์ควบคุมการหักเหของตา
โรคปลอกประสาทเสื่อมแข็ง 3) : ผลของการทำลายปลอกไมอีลินในระบบประสาทส่วนกลางต่อศูนย์ควบคุมการหักเหของตา
โรคสมองจากเมตาบอลิกหรือเนื้องอก : รอยโรคอินทรีย์ในระดับหลังของสมองส่วนกลาง
ความผิดปกติของอาร์โนลด์-ไคอารี : ความผิดปกติแต่กำเนิดของโพรงกะโหลกหลัง
พิษจากยา : พิษจากยาฆ่าแมลงกลุ่มออร์กาโนฟอสเฟตหรือซารินทำให้รูม่านตา เล็กมาก (pinhole pupil) และอาการเกร็งของกล้ามเนื้อปรับตา
ยาหยอดตากลุ่มแอนติโคลีนเอสเทอเรสเพื่อยกเปลือกตา : อาจทำให้เกิดม่านตา หดและเกร็งของกล้ามเนื้อปรับโฟกัส
ในหลายกรณีของอาการเกร็งของการมองใกล้ (convergence spasm) ไม่พบโรคทางกาย และสาเหตุหลักมักเป็นทางจิตใจ เช่น โรคแปลงสภาพ (ฮิสทีเรีย) อาจเกิดจากการกระตุ้นมากเกินไปของศูนย์ควบคุมการมองใกล้ในระดับ dorsal ของสมองส่วนกลาง หรือรอยโรคทางกายที่กระตุ้นกลไกประสาทของการมองใกล้ แต่พบได้น้อยมาก
ปัจจัยเสี่ยงของอาการเกร็งของกล้ามเนื้อปรับโฟกัสแบบหน้าที่:
ระยะเวลาทำงานกับ VDT: การใช้งานเป็นเวลานานในแต่ละวัน (มากกว่า 5 ชั่วโมงเป็นเกณฑ์)
ระยะทำงาน: ระยะใกล้ 30-40 ซม. หรือน้อยกว่า (การใช้สมาร์ทโฟนมีความเสี่ยงสูงเป็นพิเศษ)
สภาพแวดล้อมการทำงาน: แสงสว่างไม่เหมาะสม ท่าทางไม่ถูกต้อง ไม่มีการพัก
อายุ: 10-30 ปี (กำลังการปรับโฟกัสสูงจึงเกิดความตึงเครียดได้ง่าย)
ความผิดปกติของการหักเหแสงที่ไม่ได้รับการแก้ไขหรือแก้ไขไม่เหมาะสม: ทำให้ความพยายามในการปรับโฟกัสเพิ่มขึ้น
ปัจจัยเสี่ยงของอาการเกร็งของกล้ามเนื้อปรับโฟกัสแบบกายภาพ:
ประวัติการบาดเจ็บที่ศีรษะ
โรคระบบประสาทส่วนกลาง เช่น โรคปลอกประสาทเสื่อมแข็ง
พิษจากสารกำจัดศัตรูพืชกลุ่มออร์กาโนฟอสเฟตหรือซาริน
ยาหยอดตากลุ่มแอนติโคลีนเอสเทอเรสเพื่อยกเปลือกตา
รอยโรคในโพรงกะโหลกส่วนหลัง เช่น ความผิดปกติของ Arnold-Chiari
ภูมิหลังของภาวะเกร็งของกล้ามเนื้อปรับตา (Accommodative Spasm) ที่เกิดจากจิตใจ:
ในผู้ป่วยที่มีโรค Conversion Disorder หรือโรคทางจิตเวชที่แสดงอาการทางกาย ความเครียดทางจิตใจและความวิตกกังวลจะกระตุ้นการตอบสนองต่อการมองใกล้ ทำให้เกิดภาวะเกร็งของกล้ามเนื้อปรับตา ความเครียดรุนแรงในสภาพแวดล้อมห้องเรียน (เช่น การกลั่นแกล้ง การสอบ) มักเกี่ยวข้องกับการเกิดสายตาสั้นเทียม ในวัยเรียน หลังจากแยกสาเหตุทางกายภาพออกและวินิจฉัยว่าเกิดจากจิตใจแล้ว การขจัดความวิตกกังวลของผู้ป่วยและลดความเครียดในชีวิตเป็นพื้นฐานของการรักษา อาจจำเป็นต้องร่วมมือกับจิตแพทย์หรืออายุรแพทย์ด้านจิตเวช
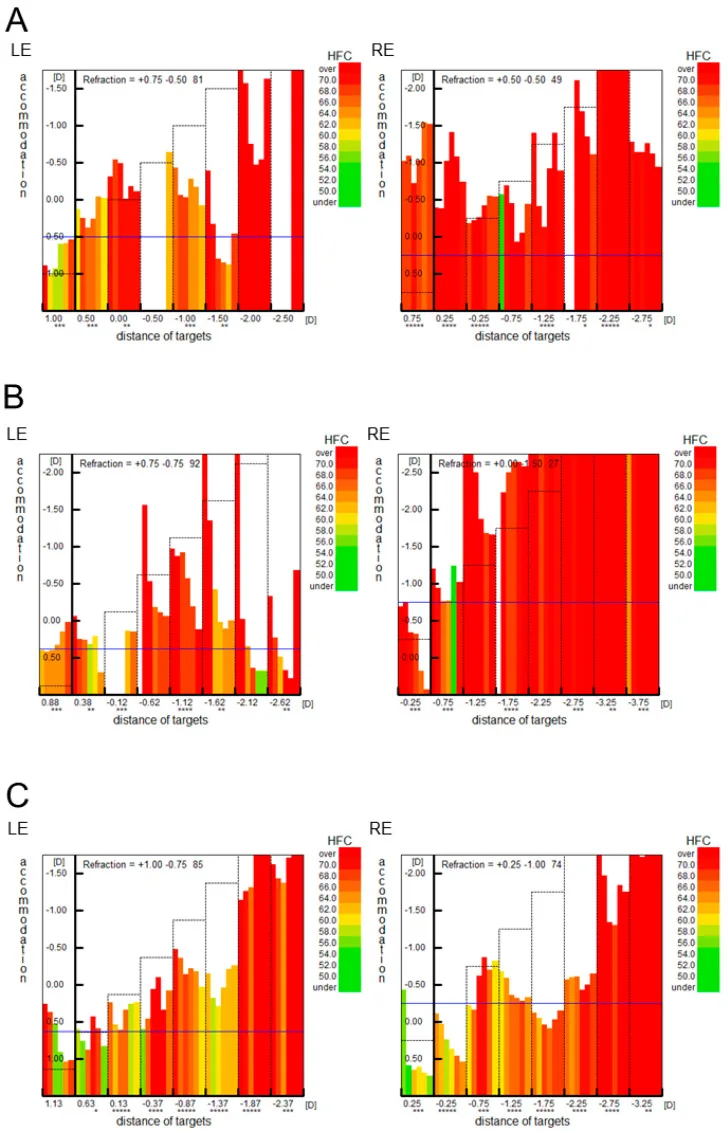
การตรวจความผันผวนของการปรับตาอย่างละเอียดด้วย Speedy-K ในผู้ป่วยที่มีภาวะเกร็งของกล้ามเนื้อปรับตา: รูปแบบที่เด่นของคลื่นความถี่สูง (HFC) ต่อเนื่องในตาทั้งสองข้าง บ่งชี้ถึงภาวะเกร็งของกล้ามเนื้อปรับตา Ueki S, et al. Spasm of Near Reflex in a Patient with Autism Spectrum Disorder: A Case Report. Reports (MDPI). 2023;6(3):38. Figure 1. PM
CI D: PMC12225246. DOI: 10.3390/reports6030038. License: CC BY 4.0.
การวิเคราะห์ความผันผวนของการปรับตาอย่างละเอียดด้วย Speedy K (บริษัท Raiton) แสดงให้เห็นว่า HFC (คลื่นความถี่สูง) เด่นชัดทั่วบริเวณในตาทั้งสองข้าง (แถบสีแดง) ยืนยันว่ารูปแบบการเกร็งของกล้ามเนื้อปรับตายังคงอยู่ตลอดเวลา ซึ่งสอดคล้องกับผลการตรวจทางวัตถุวิสัยของภาวะเกร็งของกล้ามเนื้อปรับตาที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
การวินิจฉัยขึ้นอยู่กับอาการทางคลินิกและการตรวจวัดค่าสายตาภายใต้ฤทธิ์ยาหยอดตาที่ทำให้กล้ามเนื้อปรับตาหยุดทำงานเป็นหลัก
① การซักประวัติและตรวจวัดสายตา: ตรวจสอบรายละเอียดเกี่ยวกับเวลาทำงานใกล้/การใช้ VDT สภาพแวดล้อมการทำงาน และยาที่ใช้ (เช่น ยาจิตเวช ยาแก้แพ้) วัดสายตาระยะไกลและระยะใกล้ และตรวจสอบความผันแปรตามช่วงเวลาหรือหลังพัก
② การตรวจวัดค่าสายตาโดยไม่หยอดยาคลายกล้ามเนื้อปรับตา: วัดค่าสายตาในขณะที่กล้ามเนื้อปรับตาทำงาน
③ การตรวจวัดค่าสายตาภายใต้ฤทธิ์ยาคลายกล้ามเนื้อปรับตา (จำเป็นสำหรับการวินิจฉัยที่แน่นอน): หยอดยา Mydrin P® (ส่วนผสมของ tropicamide 0.5% และ phenylephrine 0.5%) แล้วตรวจวัดค่าสายตาซ้ำหลังจาก 30-60 นาที หากค่าสายตากลับมาเป็นปกติหรือสายตายาว เล็กน้อยภายใต้ฤทธิ์ยา แสดงว่ายืนยันภาวะสายตาสั้นเทียม (ภาวะเกร็งของกล้ามเนื้อปรับตา) หากยังคงมีสายตาสั้น แม้อยู่ภายใต้ฤทธิ์ยา แสดงว่าเป็นสายตาสั้น จริง ในกรณีที่มีอาการรุนแรง อาจพิจารณาหยอดยาคลายกล้ามเนื้อปรับตาที่มีฤทธิ์แรง เช่น Cyplegin® (cyclopentolate 1%) เพื่อตรวจวัดค่าสายตาที่แม่นยำ
④ การทดสอบการทำงานของกล้ามเนื้อปรับตา: การวัดจุดใกล้ (การวัดจุดใกล้ซ้ำ) การวิเคราะห์ HFC ด้วยเครื่องวิเคราะห์การทำงานของกล้ามเนื้อปรับตา
⑤ การตรวจตำแหน่งตาและการหุบตา: ในภาวะเกร็งของการหุบตา จะสังเกตเห็นตาเหล่เข้า แบบเฉียบพลันรุนแรง การทดสอบการเคลื่อนไหวตาข้างเดียวมีความสำคัญ
⑥ การวิเคราะห์พยาธิสรีรวิทยา (เมื่อจำเป็น): การวัดการปรับตา การหดตัวของรูม่านตา และการหุบตาพร้อมกันโดยใช้เซ็นเซอร์คลื่นสองตาช่วยให้เข้าใจสภาพ
การตรวจ วัตถุประสงค์ สายตาสั้นเทียม สายตาสั้น จริงตรวจวัดค่าสายตาภายใต้ยาหยอดตาคลายกล้ามเนื้อปรับโฟกัส การวินิจฉัยที่แน่นอน กลับมาเป็นสายตาปกติหรือสายตายาว เล็กน้อย ยังคงเป็นสายตาสั้น วัดจุดใกล้ ประเมินกำลังการปรับโฟกัส มีความผันผวนซ้ำๆ คงที่ Fk-map (การวิเคราะห์ HFC) วัดปริมาณความตึงตัวของการปรับโฟกัส HFC สูง ปกติถึงผิดปกติเล็กน้อย ตรวจตำแหน่งตา ประเมินอาการเกร็งของการหุบตา ตาเหล่เข้า แบบเฉียบพลัน (อาการเกร็งของการหุบตา)ปกติ
จำเป็นต้องแยกโรคจากโรคต่อไปนี้:
โรค จุดที่ใช้แยกโรค สายตาสั้น แท้จริงยังคงมีสายตาสั้น แม้ภายใต้การหยุดการทำงานของกล้ามเนื้อปรับตา มีความยาวแกนลูกตา ผิดปกติ อัมพาตของเส้นประสาทแอบดูเซนส์ทั้งสองข้าง ไม่มีม่านตา หรี่หรือความผิดปกติของการปรับตา มีความแตกต่างระหว่างข้าง อัมพาตของการเบนออก (ภาวะเบนออกไม่พอ) ไม่มีความผิดปกติของการปรับตาหรือความผิดปกติของรูม่านตา ตาเหล่เข้า แบบร่วมกันเฉียบพลันไม่มีม่านตา หรี่หรือกล้ามเนื้อปรับตากระตุก โรคกล้ามเนื้ออ่อนแรงชนิดร้ายแรง (Myasthenia Gravis)4) หนังตาตก เหนื่อยง่าย ไม่มีม่านตา หรี่หรือกล้ามเนื้อปรับตากระตุก โรคปลอกประสาทเสื่อมแข็ง (Multiple Sclerosis)3) มีอาการทางระบบประสาทอื่นร่วมด้วย
อาการเกร็งของการเหล่เข้า (convergence spasm) มีลักษณะเฉพาะคือสามอาการร่วม: ตาเหล่เข้า อย่างรุนแรง + รูม่านตา หด + เกร็งของกล้ามเนื้อปรับโฟกัส (accommodation spasm) ในการวินิจฉัยแยกโรคกับอัมพาตของเส้นประสาทแอบดูเซนส์ (abducens nerve palsy) การทำการทดสอบการเคลื่อนตาเดียว (monocular duction) เป็นกุญแจสำคัญ
Q
จะแยกอัมพาตของเส้นประสาทแอบดูเซนส์ออกจากอาการเกร็งของการเหล่เข้าได้อย่างไร?
A
ในอัมพาตของเส้นประสาทแอบดูเซนส์ จะไม่มีรูม่านตา หดหรือความผิดปกติของการปรับโฟกัส และการจำกัดการกลอกตาออกด้านข้าง (abduction) เป็นข้างเดียวและไม่เปลี่ยนแปลง ในอาการเกร็งของการปรับโฟกัส/การเหล่เข้า การจำกัดการกลอกตาออกด้านข้างจะหายไปเมื่อทำการทดสอบการเคลื่อนตาเดียว และรูม่านตา หดก็หายไปด้วย นอกจากนี้ มุมของการเหล่เข้ายังเปลี่ยนแปลงอย่างมาก ดูรายละเอียดในหัวข้อ “วิธีการวินิจฉัยและการตรวจ”
การรักษาอาการเกร็งของการปรับโฟกัสแบบหน้าที่ (สายตาสั้นเทียม)
การปรับปรุงสภาพแวดล้อม (ทางเลือกแรก) : การค้นหาและกำจัดสาเหตุเป็นสิ่งสำคัญที่สุด การทำงานกับ VDT จำกัดไม่เกิน 1 ชั่วโมงต่อเนื่อง จากนั้นพัก 10-15 นาที
การจ่ายแว่นตา เฉพาะสำหรับระยะใกล้
ยาหยอดตา Mydrin M (Tropicamide 0.4%) : หยอดครั้งเดียวก่อนนอนเพื่อคลายกล้ามเนื้อซิลิอารี (ciliary muscle) ยาหยอดตาที่ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาต (cycloplegic) ซึ่งเป็นยาบlock ระบบประสาทพาราซิมพาเทติก จะคลายกล้ามเนื้อซิลิอารีและลดความตึงเครียด การหยอดก่อนนอนเพื่อหลีกเลี่ยงผลของการขยายรูม่านตา ต่อการมองเห็น ในเวลากลางวัน
การรับประทานวิตามินบี : ใช้เพื่อรักษาและปรับปรุงการทำงานของเส้นประสาท
การจัดการกับภาวะตาแห้ง ร่วม : ในกรณีตาแห้ง จากการกระพริบตาลดลง ให้ใช้น้ำตาเทียม และยาหยอดตาที่มีกรดไฮยาลูโรนิก
การรักษาอาการเกร็งของการปรับโฟกัสแบบอินทรีย์ (อาการเกร็งของการเหล่เข้า)
ให้ความสำคัญกับการรักษาโรคที่เป็นสาเหตุ : หากสาเหตุเป็นโรคอินทรีย์ การรักษาโรคหลักเป็นสิ่งสำคัญที่สุด หากมีอาการทางระบบประสาทหรือทางระบบอื่น ควรทำการตรวจภาพถ่ายรังสีอย่างจริงจัง
การสนับสนุนทางจิตใจ : ในกรณีที่มีสาเหตุทางจิตใจ (ไม่ใช่อินทรีย์) ให้พยายามขจัดความวิตกกังวลของผู้ป่วย
การปิดตาข้างเดียว : อาจมีประสิทธิภาพในการกำจัดอาการเกร็งของการเหล่เข้า
ยาหยอดตาที่ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาต : ทำหากอาการเกร็งยังคงอยู่ (เช่น atropine)
การหายเองได้ : ผู้ป่วยส่วนใหญ่หายได้เอง
ก่อนที่จะวินิจฉัยว่าเป็นจากสาเหตุทางจิตใจ ต้องแยกสาเหตุทางกายภาพ เช่น การบาดเจ็บที่ศีรษะ โรคทางระบบประสาท โรคทางเมตาบอลิก ออกให้เพียงพอ หากมีอาการแสดงทางระบบประสาทหรืออาการแสดงทั่วร่างกาย ควรทำการตรวจภาพถ่ายรังสี (MRI ศีรษะ) อย่างจริงจัง โปรดทราบว่าพิษจากสารกำจัดศัตรูพืชออร์กาโนฟอสเฟตและซารินก็สามารถทำให้เกิดอาการเกร็งของกล้ามเนื้อปรับตาได้เช่นกัน
คำแนะนำสำหรับผู้ป่วยที่มีอาการเกร็งของกล้ามเนื้อปรับตาจากการทำงานและสายตาสั้นเทียม ที่เกิดจากการทำงานกับ VDT:
การปรับปรุงสภาพแวดล้อมการทำงาน VDT:
รักษาระยะห่างในการทำงาน 30-40 ซม. (โดยเฉพาะอย่างยิ่งอย่าให้สมาร์ทโฟนใกล้เกินไป)
เวลาทำงานต่อเนื่องสูงสุดคือ 1 ชั่วโมง และต้องพัก 10-15 นาที
ระหว่างพัก ให้มองไกลเพื่อผ่อนคลายกล้ามเนื้อซิลิอารี
ปรับความสูงของจอภาพให้ต่ำกว่าระดับสายตาเล็กน้อย
จัดให้มีแสงสว่างเพียงพอและป้องกันแสงจ้า
หลีกเลี่ยงไม่ให้ลมจากเครื่องปรับอากาศหรือเครื่องทำความร้อนปะทะใบหน้าหรือดวงตาโดยตรง
กฎการใช้หน้าจอ:
ปฏิบัติตามกฎ 20-20-20 (ทุก 20 นาที ให้มองสิ่งที่อยู่ห่าง 20 ฟุตเป็นเวลา 20 วินาที)
หลีกเลี่ยงการใช้สมาร์ทโฟนขณะนอนราบ ให้ห่างหน้าจออย่างน้อย 40 ซม.
หลีกเลี่ยงการใช้สมาร์ทโฟนก่อนนอน
มีจิตสำนึกในการบันทึกและจัดการเวลาหน้าจอทั้งหมดในแต่ละวัน
ข้อควรพิจารณาพิเศษสำหรับเด็ก:
ในภาวะเกร็งของกล้ามเนื้อปรับตา (สายตาสั้นเทียม ) ในวัยเรียน การตรวจวัดค่าสายตาอย่างแม่นยำภายใต้การหยอดยาหยุดการปรับตาเป็นสิ่งจำเป็นเพื่อแยกจากสายตาสั้น จริง การจำกัดเวลาใช้สมาร์ทโฟน/แท็บเล็ตและการรับประกันกิจกรรมกลางแจ้ง (แนะนำอย่างน้อย 2 ชั่วโมงต่อวัน) มีความสำคัญในการป้องกันภาวะเกร็งของกล้ามเนื้อปรับตาและชะลอการดำเนินของสายตาสั้น
การประเมินหลังการรักษาภาวะเกร็งของกล้ามเนื้อปรับตาแบบหน้าที่:
การเปลี่ยนแปลงของอาการที่ผู้ป่วยรับรู้ : ยืนยันการดีขึ้นของสายตาพร่า มัวเมื่อมองไกลและอาการล้าตา การดีขึ้นของความคมชัดของสายตา : เปรียบเทียบความคมชัดของสายตาที่แก้ไขแล้วเมื่อมองไกลก่อนและหลังการรักษาการประเมินซ้ำของการทำงานปรับตา : วัดค่าสายตาซ้ำภายใต้การหยอดยาหยุดการปรับตาหลังการรักษา 2-4 สัปดาห์การเปลี่ยนแปลงของ Fk-map : ยืนยันการกลับสู่ปกติของค่า HFC (ตัวชี้วัดวัตถุประสงค์ของประสิทธิภาพการรักษา)การยืนยันสภาพแวดล้อมการทำงาน VDT : ตรวจสอบว่ามีการปฏิบัติตามคำแนะนำหรือไม่
เพื่อป้องกันการกลับเป็นซ้ำ การปรับปรุงสภาพแวดล้อมอย่างต่อเนื่องเป็นสิ่งจำเป็น แม้ว่าผู้ป่วยจะรู้สึกว่า ‘ดีขึ้น’ แล้ว หากนิสัยการทำงานกับ VDT ไม่ได้รับการปรับปรุง ก็มีโอกาสสูงที่จะกลับเป็นซ้ำ โดยเฉพาะในวัยเรียนและวัยรุ่น หากการติดสมาร์ทโฟนหรือเกมเป็นสาเหตุหลัก จำเป็นต้องร่วมมือกับผู้ปกครองและโรงเรียน
แนวทางของภาวะเกร็งของกล้ามเนื้อเบนตาแบบอินทรีย์:
ในภาวะเกร็งของกล้ามเนื้อเบนตาแบบอินทรีย์ การรักษาและติดตามโรคต้นเหตุเป็นสิ่งสำคัญที่สุด ในกรณีที่เกิดจากจิตใจ ส่วนใหญ่จะหายได้เอง แต่การสนับสนุนทางจิตใจและการติดตามอย่างสม่ำเสมอเป็นสิ่งสำคัญ เนื่องจากมีกรณีที่โรคทางระบบประสาทจริง (เช่น โรคปลอกประสาทเสื่อมแข็ง) เกิดขึ้นในระยะยาว จึงจำเป็นต้องทำการตรวจทางระบบประสาทอย่างละเอียดในการประเมินเบื้องต้น และการถ่ายภาพ (MRI) หากจำเป็น
จุดสำคัญทางคลินิกคือการมีชนิดผสมที่องค์ประกอบของสายตาสั้นเทียม และสายตาสั้น จริงอยู่ร่วมกัน สิ่งนี้เกิดขึ้นเมื่อค่าสายตาสั้น ลดลงในการตรวจวัดค่าสายตาภายใต้การหยอดยาหยุดการปรับตา แต่ไม่กลับมาเป็นปกติโดยสมบูรณ์ ในชนิดผสมนี้:
ใช้ค่าสายตาภายใต้การหยอดยาหยุดการปรับตาเป็นเกณฑ์ในการสั่งแว่น (ส่วนของสายตาสั้น จริง)
วัดความแตกต่างก่อนและหลังการหยอดยาหยุดการปรับตา (ส่วนของสายตาสั้นเทียม ) และกำหนดเป็นเป้าหมายของการรักษา
ประเมินซ้ำเป็นระยะว่าส่วนของสายตาสั้นเทียม ดีขึ้นหรือไม่
โดยเฉพาะในวัยเรียน มักพบชนิดผสมในการตรวจครั้งแรก การปรับปรุงสภาพแวดล้อมและการรักษาด้วยยาหยุดการปรับตาอาจทำให้ส่วนของสายตาสั้นเทียม ดีขึ้น ซึ่งในบางกรณีอาจทำให้ค่าสายตาลดลงได้ อย่างไรก็ตาม เพื่อป้องกันการลุกลามของสายตาสั้น จริง จำเป็นต้องพิจารณาการรักษาระงับการลุกลามของสายตาสั้น แยกต่างหาก เช่น การหยอดอะโทรพีนความเข้มข้นต่ำ หรือออร์โธเคราโทโลจี
การพยากรณ์โรคของภาวะเกร็งของการปรับตาแบบหน้าที่ (สายตาสั้นเทียม ):
ในหลายกรณี จะดีขึ้นภายใน 2-4 สัปดาห์ด้วยการปรับปรุงสภาพแวดล้อมและการรักษาที่เหมาะสม
เพื่อป้องกันการกลับเป็นซ้ำ จำเป็นต้องปรับเปลี่ยนพฤติกรรมการใช้ชีวิตอย่างต่อเนื่อง
หากมีสายตาสั้น จริงแฝงอยู่ จำเป็นต้องสั่งแว่นสายตาแก้ไขที่เหมาะสมหลังการรักษาสายตาสั้นเทียม
เนื่องจากสายตาสั้นเทียม ในวัยเรียนอาจเป็นสัญญาณนำของการลุกลามของสายตาสั้น จริง ควรติดตามผลอย่างสม่ำเสมอ
การพยากรณ์โรคของภาวะเกร็งของการหักเหของตาแบบอินทรีย์:
ขึ้นอยู่กับผลการรักษาโรคต้นเหตุ
ในกรณีที่เกิดจากจิตใจ สามารถคาดหวังการพยากรณ์โรคที่ดีได้
ในกรณีที่เกิดจากโรคทางระบบประสาท ขึ้นอยู่กับการดำเนินโรคของโรคต้นเหตุ
Q
จะหายเองได้โดยไม่ต้องรักษาหรือไม่?
A
ในกรณีที่เกิดจากจิตใจ ผู้ป่วยส่วนใหญ่จะดีขึ้นเอง ในกรณีที่เกิดจากการทำงาน (เมื่อยล้าจาก VDT) มักจะดีขึ้นเมื่อปรับปรุงสภาพแวดล้อม VDT สวมแว่นตาที่เหมาะสม และใช้น้ำตาเทียม อย่างไรก็ตาม ในกรณีที่มีสาเหตุทางกายภาพ จำเป็นต้องรักษาโรคที่เป็นสาเหตุ และหากปล่อยทิ้งไว้ อาจไม่ดีขึ้น
รีเฟล็กซ์การมองใกล้ (near reflex) คือการตอบสนองทางสรีรวิทยาที่เกิดขึ้นเมื่อมองวัตถุใกล้ โดยที่การลู่เข้า การปรับโฟกัส และการหดตัวของรูม่านตา เกิดขึ้นพร้อมกันในฐานะการเคลื่อนไหวร่วมกันของตาทั้งสองข้างแบบเหนือนิวเคลียส สิ่งเหล่านี้ไม่สามารถแยกออกจากกันได้โดยตั้งใจ
เส้นใยเหนือนิวเคลียสที่ไปยังนิวเคลียสอีดิงเจอร์-เวสต์ฟาล (EW) สำหรับรีเฟล็กซ์การมองใกล้จะวิ่งอยู่ทางด้านท้องของบริเวณพรีเทกตัลของสมองส่วนกลางและคอมมิสชัวร์หลัง ซึ่งเป็นที่ที่เส้นใยนำเข้าของรีเฟล็กซ์แสงผ่านไป อัตราส่วนของเซลล์ประสาทในปมประสาทซิลิอารีที่เกี่ยวข้องกับรีเฟล็กซ์แสงและรีเฟล็กซ์การปรับโฟกัสคือ 3:97 โดยเซลล์ที่เกี่ยวข้องกับการปรับโฟกัสมีจำนวนมากกว่าอย่างท่วมท้น
รายละเอียดของการควบคุมโดยประสาท:
เส้นทางประสาทของรีเฟล็กซ์การปรับโฟกัส:
คอร์เทกซ์พาริเอโต-อ็อกซิพิทัล (คอร์เทกซ์เชื่อมโยงการมองเห็น ) → ศูนย์กลางการปรับโฟกัสและการลู่เข้าในสมองส่วนกลาง
นิวเคลียสอีดิงเจอร์-เวสต์ฟาล (EW) → ปมประสาทซิลิอารี
เส้นประสาทซิลิอารีสั้น → กล้ามเนื้อซิลิอารี (หดตัว → ปรับโฟกัส) และกล้ามเนื้อหูรูดม่านตา (หดตัว → รูม่านตา หด)
ขึ้นอยู่กับตำแหน่งที่ผิดปกติในเส้นทางนี้ซึ่งทำให้เกิดการหดเกร็งของการปรับโฟกัส แบ่งเป็นชนิดที่เกิดจากการทำงาน (เมื่อยล้า/จิตใจ) และชนิดที่มีสาเหตุทางกายภาพ (ความผิดปกติทางประสาท)
การแยกจากรีเฟล็กซ์แสง:
รีเฟล็กซ์การมองใกล้ (การหดตัวของรูม่านตา การปรับโฟกัส การลู่เข้า) ถูกควบคุมผ่านเส้นทางที่แตกต่างทางกายวิภาคจากเส้นทางของรีเฟล็กซ์แสง เส้นทางนำเข้าของรีเฟล็กซ์แสงผ่านบริเวณพรีเทกตัลของสมองส่วนกลาง ในขณะที่เส้นทางนำเข้าของรีเฟล็กซ์การมองใกล้จะวิ่งอยู่ทางด้านท้องมากกว่า ดังนั้น ในรูม่านตา อาร์ไกลล์-โรเบิร์ตสัน (เกิดจากรอยโรคที่สมองส่วนกลางจากซิฟิลิส เบาหวาน ฯลฯ) รีเฟล็กซ์แสงจะหายไป แต่รีเฟล็กซ์การมองใกล้ (การหดตัวของรูม่านตา ) ยังคงอยู่ ทำให้เกิด “การแยกแสง-การมองใกล้” การแยกนี้เป็นแนวคิดสำคัญในการทำความเข้าใจทางประสาทกายวิภาคของการหดเกร็งของการลู่เข้า
ความสัมพันธ์ซึ่งกันและกันระหว่างการปรับโฟกัส การลู่เข้า และการหดตัวของรูม่านตา :
องค์ประกอบทั้งสามของรีเฟล็กซ์การมองใกล้ไม่ได้เกิดขึ้นอย่างอิสระ แต่โดยปกติแล้วจะทำงานร่วมกันอย่างประสานงาน ความสัมพันธ์เหล่านี้สามารถสรุปได้ดังนี้:
อัตราส่วนการปรับเปลี่ยน-การหุบเข้า (AC/A) : อัตราส่วนของปริมาณปริซึมไดออปเตอร์ (Δ) ของการหุบเข้าที่เกิดขึ้นต่อการเปลี่ยนแปลงการปรับเปลี่ยน 1 Dการปรับเปลี่ยนจากการหุบเข้า (CA/C) : การเปลี่ยนแปลงของการปรับเปลี่ยนที่เกิดขึ้นจากการเปลี่ยนแปลงของการหุบเข้าความสัมพันธ์ระหว่างการหดตัวของรูม่านตา และการปรับเปลี่ยน : การหดตัวของรูม่านตา ขณะปรับเปลี่ยนจะเพิ่มความลึกโฟกัส ทำให้การมองเห็น ระยะใกล้ดีขึ้น
ในภาวะเกร็งของการปรับเปลี่ยน การหุบเข้าและการหดตัวของรูม่านตา จะเพิ่มขึ้นตามการปรับเปลี่ยนที่มากเกินไป ในทางกลับกัน ในภาวะอ่อนแรงของการปรับเปลี่ยน อาจเกิดการหุบเข้าไม่พอและม่านตา ขยายสัมพัทธ์ที่เกี่ยวข้องกับการปรับเปลี่ยนบกพร่อง การเข้าใจความสัมพันธ์ซึ่งกันและกันนี้ช่วยให้เห็นประโยชน์ของการตรวจที่วัดองค์ประกอบทั้งสามพร้อมกัน (เซนเซอร์หน้าคลื่น, อุปกรณ์วัดการตอบสนองระยะใกล้)
กลไกการเกิดเกร็งของการปรับเปลี่ยนแตกต่างกันไปตามสาเหตุ
เกร็งของการปรับเปลี่ยนเชิงหน้าที่ : การทำงานกับ VDT หรืองานระยะใกล้เป็นเวลานานทำให้กล้ามเนื้อซิลิอารีล้า ส่งผลให้คลายตัวไม่เพียงพอ ทำให้เกิดสายตาสั้น และเมื่อยล้าตาอย่างต่อเนื่อง ในแผนที่ Fk ของภาวะตึงตัวของการปรับเปลี่ยน ค่าการหักเหแสงจะตามเป้าหมายได้ดี แต่ค่า HFC โดยรวมสูง สะท้อนถึงความล้าของตา
เกร็งของการปรับเปลี่ยน : ในแผนที่ Fk เมื่อพยายามมองเป้าหมายที่นำเสนอ การปรับเปลี่ยนจะทำงานมากเกินไป ทำให้ค่าการหักเหแสงเพิ่มขึ้น ค่า HFC ก็ยังคงสูงเช่นกัน ภาวะที่ไม่ดีขึ้นง่ายและคงอยู่นานเรียกว่า สายตาสั้นเทียม
โทนัสผิดปกติในภาวะตึงตัวของการปรับเปลี่ยน : เกิดจากการคลายตัวไม่เพียงพออย่างต่อเนื่องของกล้ามเนื้อซิลิอารี ทำให้เลนส์ตาคงอยู่ในสภาพโป่ง (สายตาสั้น ) ทำให้การมองเห็น ระยะไกลลดลงและเมื่อยล้าตา
เกร็งของการหุบเข้าเกิดจากการเพิ่มความไวต่อการกระตุ้นของศูนย์ควบคุมการหุบเข้าที่ระดับด้านหลังของสมองส่วนกลาง หรือจากรอยโรคที่เกิดจากพยาธิสภาพที่กระตุ้นกลไกทางประสาทของการหุบเข้า ในโรคคอนเวอร์ชัน (จากจิตใจ) เชื่อว่าความเครียดทางจิตใจกระตุ้นการตอบสนองระยะใกล้ ทำให้เกิดการหดตัวของการหุบเข้าโดยไม่สมัครใจอย่างต่อเนื่อง
อัมพาตเส้นประสาทสมองคู่ที่หกเทียม:
เกร็งของการหุบเข้าอาจถูกวินิจฉัยผิดว่าเป็นอัมพาตเส้นประสาทแอบดูเซนส์ ภาวะนี้เรียกว่า อัมพาตเส้นประสาทสมองคู่ที่หกเทียม การแยกโรคใช้การทดสอบการดึงตาเดียว ในอัมพาตเส้นประสาทแอบดูเซนส์ ข้อจำกัดในการกางตาจะไม่เปลี่ยนแปลงเมื่อปิดตาข้างเดียว ในขณะที่เกร็งของการหุบเข้า การหุบตาและการหดตัวของรูม่านตา จะหายไป และการกางตาจะกลับมาเป็นปกติในการทดสอบการดึงตาเดียว ซึ่งเป็นลักษณะสำคัญที่ใช้แยกโรคได้
เนื้อหาที่กล่าวในส่วนนี้รวมถึงขั้นตอนการวิจัยหรือรายงาน โปรดแยกความแตกต่างจากการรักษามาตรฐานที่ได้รับการยอมรับ
ด้วยการแพร่หลายของสมาร์ทโฟนและเครื่องเล่นเกม รายงานเกี่ยวกับภาวะเกร็งของกล้ามเนื้อปรับตา (accommodative spasm) ในกลุ่มคนหนุ่มสาวเพิ่มขึ้น การใช้หน้าจอในระยะใกล้เป็นเวลานานเชื่อว่ากระตุ้นให้เกิดความตึงเครียดของกล้ามเนื้อปรับตาอย่างต่อเนื่อง และเป็นปัจจัยที่ได้รับความสนใจในการเพิ่มขึ้นของภาวะเกร็งของกล้ามเนื้อปรับตาเชิงหน้าที่
หลังการระบาดของ COVID-19 เวลาหน้าจอของเด็กเพิ่มขึ้นเป็นสองเท่า (1.9 ชั่วโมง → 3.9 ชั่วโมง) และมีการรายงานการเพิ่มขึ้นของความตึงเครียดของกล้ามเนื้อปรับตาและสายตาสั้นเทียม 7) อายุ ≥14 ปี เพศชาย และการใช้อุปกรณ์ >5 ชั่วโมง/วัน ถูกระบุว่าเป็นปัจจัยเสี่ยง 9)
ความชุกของอาการล้าตาจากดิจิทัล (DES) เพิ่มขึ้นเป็น 74% (ช่วงความเชื่อมั่น 95%: 66–81%) ในระหว่างการระบาดของ COVID-19 8) และการเพิ่มขึ้นของเวลาหน้าจอกลายเป็นตัวกระตุ้นสำคัญของความตึงเครียดของกล้ามเนื้อปรับตา 10) การวิจัยยังคงดำเนินต่อไปเกี่ยวกับการรักษาสายตาสั้นเทียม ด้วยยาหยอดตาคลายกล้ามเนื้อปรับตาและความสัมพันธ์กับการยับยั้งการลุกลามของสายตาสั้น 12)
TFOS (Tear Film & Ocular Surface Society) ระบุว่าการเสริมกรดไขมันโอเมก้า-3 เป็นการแทรกแซงทางโภชนาการที่มีระดับหลักฐานสูงสุดในการจัดการอาการล้าตาจากดิจิทัล 13) นอกจากนี้ การวิจัยเกี่ยวกับการสลายการทำงานร่วมกันขององค์ประกอบทั้งสามของการตอบสนองการมองใกล้หลังการทำงานกับ VDT ก็กำลังก้าวหน้า 6)
นอกจากนี้ยังมีการรายงานความสัมพันธ์ระหว่างตาเหล่เข้า แบบร่วมที่เกิดขึ้นเฉียบพลันในเด็ก (AACE) กับการใช้สมาร์ทโฟนเป็นเวลานาน 11) และความสนใจมุ่งไปที่ผลกระทบต่อระบบการมองใกล้และการปรับตา การจัดการความตึงเครียดของกล้ามเนื้อปรับตาและภาวะเกร็งของการมองใกล้จำเป็นต้องประเมินการทำงานของสายตาสองตา 5) และจำเป็นต้องมีแนวทางที่ครอบคลุมในฐานะโรคตาที่เกี่ยวข้องกับอุปกรณ์ดิจิทัล 14) 15) 16)
Goldstein JH. Spasm of the near reflex: a spectrum of anomalies. Surv Ophthalmol. 1996;40(4):269-278.
Hussaindeen JR. Acute adult onset comitant esotropia associated with accommodative spasm. Optom Vis Sci. 2014;91(4 Suppl 1):S46-51.
Sitole S. Spasm of the near reflex in a patient with multiple sclerosis. Semin Ophthalmol. 2007;22(1):29-31.
Rosenberg ML. Spasm of the near reflex mimicking myasthenia gravis. J Clin Neuroophthalmol. 1986;6(2):106-8.
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Ueki S, et al. Spasm of Near Reflex in a Patient with Autism Spectrum Disorder: A Case Report. Reports (MDPI). 2023;6(3):38.