機能的調節けいれん(仮性近視)

調節緊張(仮性近視)
1. 調節緊張(仮性近視)とは
Section titled “1. 調節緊張(仮性近視)とは”調節緊張(tonic accommodation)は、調節筋の生理的緊張範囲を超えた異常な緊張状態(異常トーヌス)により偽近視を発生させる病態である。生理的トーヌス(調節筋の必要最小限の緊張)と異常トーヌスの2種類からなる。
調節けいれん(spasm of accommodation)は調節過多の状態であり、その原因により機能的と器質的に二分される。機能的調節けいれんは調節筋の過労による症状で、固視時に調節筋の緊張亢進が認められるもの。器質的調節けいれんは副交感神経刺激状態で発症し、非合目的の不随意性調節筋収縮をいう。
輻湊けいれん(convergence spasm)は、発作性に両眼が内転し持続する状態である。調節けいれんと縮瞳を伴うため近見反応けいれん(spasms of the near reflex)とも呼ばれる。1)
仮性近視の概念
Section titled “仮性近視の概念”仮性近視(pseudomyopia)は近業継続によって仮性近視が生じ、真性近視に移行するという概念である。病因別に以下の4型に分類される。
| 分類 | 病理 |
|---|---|
| 調節けいれん | 近見神経支配の異常 |
| 一過性近視 | 毛様体や水晶体に病的変化 |
| 過剰調節 | 外斜視や遠視への対応 |
| いわゆる仮性近視 | 不適当な屈折検査による誤診 |
調節障害の分類
Section titled “調節障害の分類”調節障害は以下の6型に分類される。
- 調節衰弱(ill-sustained accommodation): 反復測定で近点後退現象のみられるもの
- 調節不全(accommodative insufficiency): 年齢相当より調節力が弱いもの
- 調節強直(inertia of accommodation): 遠点から近点への調節時間が延長するもの
- 調節麻痺(accommodative palsy): 近見障害が急性発症し近点が著しく遠隔したもの
- 調節緊張(accommodative constriction): 生理的・異常トーヌスからなる(仮性近視を発生させる)
- 調節けいれん(spasm of accommodation): 調節過多の状態(機能的・器質的)
本疾患は学童期に多く、近業・VDT作業の増加に伴い増加傾向にある。器質的調節けいれんはまれであり、心因性が主体である。
調節けいれんは容易には改善せず、長期間続くものを偽近視(pseudomyopia)と呼び本来の近視と区別してきた経緯がある。
病態の全体像
Section titled “病態の全体像”調節障害全体のスペクトラムにおいて、「調節けいれん(spasm)」は過剰調節の極端な例であり、「調節衰弱(ill-sustained accommodation)」は調節力の持続困難という形で現れる。VDT作業後の疲労症状は調節衰弱から調節緊張、さらには調節けいれんへと連続するスペクトラムとして理解するとよい。
調節機能解析装置(Speedy-K等)を用いたHFC(高周波成分)解析が病態の把握に有用であり、調節緊張・けいれんの客観的指標として機能する。日常的な眼の疲労感がこのHFC高値状態をよく反映している。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”機能的調節けいれん(仮性近視)と器質的調節けいれん(輻湊けいれん)では、症状の様相が異なる。
調節緊張の調節微動解析(Fk-map): 調節微動解析装置による観察では、調節緊張症のFk-mapは屈折値が調節刺激視標をよく追随しているが、全体的にHFC(高周波成分)値が高い状態である。これが日常的な眼の疲労感という自覚症状をよく反映している。
調節けいれんのFk-map: 呈示視標を見ようとすると調節が過剰に働き屈折値を強める。HFC値も高い状態が続いており、眼の疲労が起こりやすい状態にあることがわかる。
屈折変動: 調節麻痺下と非調節麻痺下での屈折値に著明な差がみられる。この差が仮性近視成分に相当する。
成人のVDT作業者にも発症する。2) 特にスマートフォンやパソコンを長時間使用する若年成人で、近業後の遠方視力低下や眼精疲労として現れる。器質的な輻湊けいれんも成人に多く、心因性・機能性ともに年齢を問わず発症しうる。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”機能的(VDT過労・心因性)
VDT作業・近業継続:調節筋の過労による緊張亢進
心因性(転換性障害):精神的苦痛・不安が誘因となる
環境要因:不適切な照明・作業距離・姿勢
瞬目減少:ドライアイの合併を促進
器質的(副交感神経刺激)
頭部外傷:輻湊中枢への刺激
多発性硬化症3):中枢神経の脱髄による輻湊中枢への影響
代謝性脳症・腫瘍:中脳背側レベルの器質的病変
Arnold-Chiari奇形:後頭蓋窩の先天奇形による関与
薬物中毒:有機リン系農薬・サリン中毒では極小瞳孔(pine-hole pupil)と調節けいれんを生じる
抗コリンエステラーゼ薬の眼瞼挙上目的点眼:縮瞳や調節けいれんを生じることがある
輻湊けいれんの多くの症例では器質的疾患は認められず、転換性障害(ヒステリー)などの心因性が主である。中脳背側レベルにある輻湊中枢の被刺激性の亢進や、輻湊の神経機構を刺激する器質的病変によって生じることもあるが、きわめてまれである。
リスク要因の詳細
Section titled “リスク要因の詳細”機能的調節けいれんのリスク要因:
- VDT作業時間:1日の長時間使用(目安:5時間超)
- 作業距離:30〜40cm以下の近距離(スマートフォン使用が特にリスク高)
- 作業環境:不適切な照明・姿勢・休憩なし
- 年齢:10〜30代(調節力が高いため緊張を起こしやすい)
- 屈折異常の未矯正・不適切矯正:調節努力が増大する
器質的調節けいれんのリスク要因:
- 頭部外傷歴
- 多発性硬化症等の中枢神経疾患
- 有機リン系農薬・サリン中毒
- 抗コリンエステラーゼ阻害薬の眼瞼挙上目的点眼
- Arnold-Chiari奇形等の後頭蓋窩病変
心因性調節けいれんの背景:
転換性障害(conversion disorder)・心身症の背景にある患者では、精神的ストレス・不安が近見反応を誘発する機序で調節けいれんが生じる。教室環境での強いストレス(いじめ・試験等)が学童期の仮性近視発症に関連することも多い。器質的疾患の除外後に心因性と判断した場合、患者の不安を除去し生活ストレスの軽減を図ることが治療の根幹となる。精神科・心療内科との連携が必要なこともある。
4. 診断と検査方法
Section titled “4. 診断と検査方法”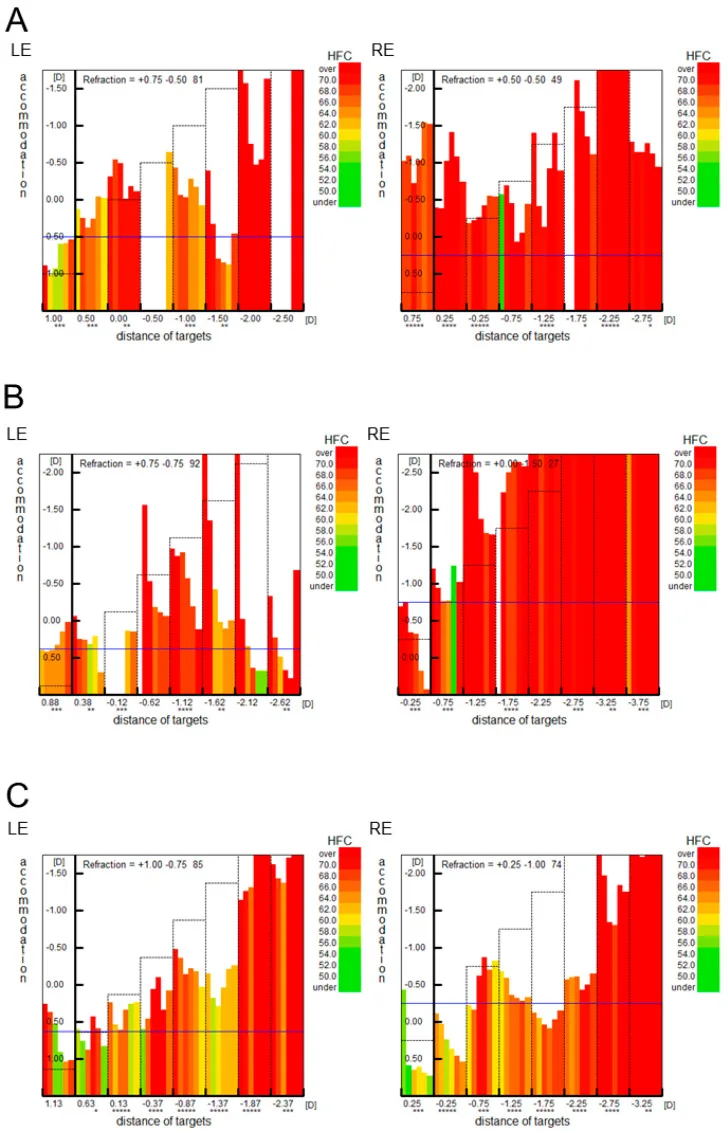
診断は主に臨床所見と調節麻痺下屈折検査によって行う。
主要な診断手順
Section titled “主要な診断手順”① 問診・視力検査:近業・VDT作業時間、作業環境、服薬状況(向精神薬・抗アレルギー薬等)を詳細に確認する。遠方・近方視力を計測し、時間帯や休息後の変動を確認する。
② 非調節麻痺下屈折検査:調節の介入した状態での屈折値を確認する。
③ 調節麻痺下屈折検査(確定診断に必須):ミドリンP®(トロピカミド0.5%・フェニレフリン0.5%配合)を点眼し、30〜60分後に再度屈折検査を行う。調節麻痺下で正視〜軽度遠視に戻れば仮性近視(調節緊張)と確定できる。調節麻痺下でも近視のままであれば真性近視である。症状が重い場合はサイプレジン®(シクロペントラート1%)点眼による強力な調節麻痺下での精密屈折検査も考慮する。
④ 調節機能検査:近点測定(反復近点測定)、調節機能解析装置によるHFC解析。
⑤ 眼位検査・輻湊検査:輻湊けいれんでは発作性の高度内斜視が観察される。単眼ひき運動の実施が重要。
⑥ 病態解析(必要時):両眼波面センサーを用いた調節・縮瞳・輻湊の同時測定が病態把握に役立つ。
| 検査 | 目的 | 仮性近視 | 真性近視 |
|---|---|---|---|
| 調節麻痺下屈折検査 | 確定診断 | 正視〜軽度遠視に戻る | 近視のまま |
| 近点測定 | 調節力評価 | 反復で変動あり | 安定 |
| Fk-map(HFC解析) | 調節緊張定量化 | HFC高値 | 正常〜軽度異常 |
| 眼位検査 | 輻湊けいれん評価 | 発作性内斜視(輻湊けいれん) | 正常 |
以下の疾患との鑑別が重要である。
| 疾患 | 鑑別ポイント |
|---|---|
| 真性近視 | 調節麻痺下でも近視のまま。眼軸長延長あり |
| 両側外転神経麻痺 | 縮瞳・調節障害を伴わない。左右差あり |
| 開散麻痺(開散不全) | 調節障害・瞳孔異常を随伴しない |
| 急性共同性内斜視 | 縮瞳・調節けいれんを伴わない |
| 重症筋無力症4) | 眼瞼下垂・易疲労性。縮瞳・調節痙攣なし |
| 多発性硬化症3) | その他の神経学的所見を伴う |
輻湊けいれんは「高度内斜視+縮瞳+調節けいれん」の三徴が特徴である。外転神経麻痺との鑑別では単眼ひき運動の実施が鍵となる。
外転神経麻痺では縮瞳や調節障害を伴わず、外転制限は片眼性で変動しない。調節緊張・輻湊けいれんでは単眼ひき運動を行うと外転制限が消失し、縮瞳も消失する。また輻湊角が大きく変動することも特徴である。詳細は「診断と検査方法」の項を参照。
5. 標準的な治療法
Section titled “5. 標準的な治療法”機能的調節けいれん(仮性近視)の治療
環境改善(第一選択):原因の解明・除去が最優先。VDT作業は一連続1時間を上限とし、その後10〜15分の休憩をとる。
近用専用眼鏡の処方:近業作業距離に合わせた近用専用眼鏡を処方する。中近累進焦点眼鏡が適切。遠近累進焦点眼鏡は近用部分が小さく不適切。VDT作業環境に即応したデザインの累進屈折力レンズはテクノストレス眼症発症の予防に有効とされている。
ミドリンM点眼液(0.4%トロピカミド):毛様体筋弛緩目的に就寝前1回点眼する。調節麻痺薬(副交感神経遮断薬)により毛様体筋を弛緩させ緊張をとる。就寝前点眼は瞳孔散大による日中の視機能への影響を回避するためである。
ビタミンB製剤内服:神経機能の維持・改善に用いる。
ドライアイ合併への対処:瞬目減少によるドライアイ合併に人工涙液・ヒアルロン酸含有点眼液を使用する。
器質的調節けいれん(輻湊けいれん)の治療
原因疾患の治療を優先:器質的疾患が原因の場合は原疾患の治療が最優先となる。神経学的所見・全身所見がある場合は画像検査を積極的に行う。
心理的サポート:心因性(非器質的)の場合は、患者の不安を除去することに努める。
片眼遮閉:輻湊けいれんの除去に有効なことがある。
調節麻痺薬点眼:けいれんが持続する場合に行う(アトロピンなど)。
自然軽快:ほとんどの症例で自然軽快する。
環境・行動指導のポイント
Section titled “環境・行動指導のポイント”VDT作業に起因する機能的調節けいれん・仮性近視の患者への指導内容:
VDT作業環境の改善:
- 作業距離は30〜40cmを確保する(スマートフォンは特に近づけすぎない)
- 一連続作業は1時間を上限とし、10〜15分の休憩を必ず取る
- 休憩中は遠くを見て毛様体筋を弛緩させる
- モニターの高さは目線より少し下に設定する
- 照明は十分に確保し、グレアを防ぐ
- 冷暖房の風が顔・眼に直接当たらないよう注意する
画面使用のルール:
- 「20-20-20ルール」(20分ごとに20フィート先を20秒見る)を励行する
- スマートフォンの使用は寝転んだ状態を避け、画面は40cm以上離す
- 就寝前のスマートフォン使用を避ける
- 1日の総スクリーンタイムを記録・管理する意識を持つ
子どもへの特別な配慮: 学童期の調節緊張(仮性近視)では、調節麻痺下での正確な屈折検査が真性近視との鑑別に不可欠である。スマートフォン・タブレット使用時間の制限と屋外活動(1日2時間以上推奨)の確保が調節緊張の予防・近視進行の抑制に重要である。
治療効果の評価と経過観察
Section titled “治療効果の評価と経過観察”機能的調節けいれんの治療後評価:
- 自覚症状の変化:遠方視力低下・眼精疲労症状の改善を確認
- 視力の改善:治療前後の遠方矯正視力の比較
- 調節機能の再評価:治療後2〜4週で調節麻痺下屈折検査の再測定
- Fk-map変化:HFC値の正常化を確認(治療効果の客観的指標)
- VDT作業環境の確認:指導内容が実行されているかを確認する
再発の防止には環境改善の継続が不可欠である。患者が「改善した」と自覚した後も、VDT作業習慣が改善されなければ再発する可能性が高い。特に学童期・青年期では、スマートフォン依存・ゲーム依存が根本にある場合は、保護者・学校との連携が必要となる。
器質的輻湊けいれんの経過:
器質的輻湊けいれんでは原疾患の治療・経過観察が最優先される。心因性の場合はほとんどが自然軽快するが、精神的サポートと定期的なフォローが重要である。長期経過において真性の神経疾患(多発性硬化症等)が発症する例もあるため、初期評価では詳細な神経学的診察と必要に応じた画像検査(MRI)を怠らないことが肝要である。
仮性近視と真性近視の共存
Section titled “仮性近視と真性近視の共存”臨床的に重要な点として、「仮性近視成分」と「真性近視成分」が共存する混合型が存在する。調節麻痺下屈折検査で近視量が減少するが完全に正視には戻らない場合がこれに相当する。この混合型では:
- 調節麻痺下の屈折値を「真性近視成分」として処方の基準とする
- 調節麻痺前後の差(仮性近視成分)を定量し、治療の目標とする
- 仮性近視成分が改善したかどうかを定期的に再評価する
特に学童期では初診時の混合型が多く、環境改善・調節麻痺薬治療によって仮性近視成分が改善することで、処方度数の減少が期待できる場合もある。ただし真性近視の進行防止には別途アトロピン低濃度点眼・オルソケラトロジー等の近視進行抑制治療の検討が必要となる。
予後と長期的な見通し
Section titled “予後と長期的な見通し”機能的調節けいれん(仮性近視)の予後:
- 多くの場合、適切な環境改善と治療で2〜4週以内に改善する
- 再発防止には生活習慣の継続的な改善が不可欠
- 真性近視が潜在していた場合は、仮性近視治療後に適切な近視矯正眼鏡処方が必要
- 学童期の仮性近視が真性近視進行の前兆となる可能性があるため、定期的な経過観察を行う
器質的輻湊けいれんの予後:
- 原疾患の治療経過に左右される
- 心因性の場合は良好な予後が期待できる
- 神経疾患に基づく場合は原疾患の進行に依存する
心因性の場合、ほとんどの症例で自然軽快する。機能的(VDT過労)の場合も、VDT環境の改善と適した眼鏡の装用・人工涙液の点眼などで改善することが多い。ただし器質性の場合は原因疾患の治療が必要であり、放置すると改善しないことがある。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”近見反応と神経解剖
Section titled “近見反応と神経解剖”近見反応(near reflex)とは、近くを見る際に輻湊・調節・縮瞳が核上性の両眼性連合運動として同時に生じる生理的反応である。これらは意識的に分離することができない。
近見反応のEdinger-Westphal核(EW核)への核上性線維は、対光反射の求心線維が通る中脳視蓋前域や後交連より腹側を走行する。毛様神経節における対光反射と調節反応に関わる神経細胞の比は3:97であり、調節に関わる細胞が圧倒的多数を占める。
神経支配の詳細:
調節反応の神経経路:
- 頭頂後頭皮質(視覚連合野)→ 中脳の調節・輻湊中枢
- Edinger-Westphal核(EW核)→ 毛様神経節
- 短毛様体神経 → 毛様体筋(収縮→調節)&虹彩括約筋(収縮→縮瞳)
この経路のどの部位の異常によって調節けいれんが生じるかによって、機能的(過労・心因性)と器質的(神経障害)に分類される。
対光反射との解離:
近見反応(縮瞳・調節・輻湊)は対光反射の経路とは解剖学的に異なる経路で制御されている。対光反射の求心路は中脳視蓋前域を通るが、近見反応の求心路はそれより腹側を走行する。このため、Argyll-Robertson瞳孔(梅毒・糖尿病等による中脳病変)では対光反射が失われても近見反応(縮瞳)が保たれる「light-near dissociation(光-近見解離)」が生じる。輻湊けいれんの神経解剖学的な理解においてこの解離は重要な概念である。
調節・輻湊・縮瞳の相互関係:
近見反応の3要素はそれぞれ独立して生じるのではなく、通常は協調して機能する。これらの関係は以下のように整理できる:
- 調節性輻湊(AC/A比):1Dの調節変化に対して何プリズムジオプター(Δ)の輻湊が生じるかの比率
- 輻湊性調節(CA/C比):輻湊変化に対して生じる調節変化
- 縮瞳と調節の連動:調節時の縮瞳により焦点深度が増すことで近見視力が改善する
調節けいれんでは調節過多に伴って輻湊・縮瞳もともに亢進する。一方、調節衰弱では調節不全に連動して輻湊不全・相対的散瞳が生じることがある。これらの相互関係を理解することで、3要素を同時に計測する検査(波面センサー・近見反応測定装置)の有用性が明確になる。
調節緊張・調節けいれんの発症機序
Section titled “調節緊張・調節けいれんの発症機序”調節けいれんの発症機序は原因によって異なる。
機能的調節けいれん:VDT作業や長時間の近業により毛様体筋が過労状態となり、弛緩が不十分な状態に陥る。これにより近視化と眼精疲労が持続する。調節緊張症のFk-mapでは屈折値は視標をよく追随するがHFC値が全体的に高く、眼の疲労を反映している。
調節けいれん:Fk-mapでは呈示視標を見ようとすると調節が過剰に働き屈折値を強める。HFC値も高い状態が続く。容易には改善せず長期間続くものを偽近視と呼ぶ。
調節緊張における異常トーヌス:毛様体筋の持続的な弛緩不全により生じる。これにより水晶体が常に膨隆した状態(近視化)が維持され、遠方視力の低下と眼精疲労が生じる。
輻湊けいれんの神経機序
Section titled “輻湊けいれんの神経機序”輻湊けいれんは中脳背側レベルにある輻湊中枢の被刺激性の亢進、または輻湊の神経機構を刺激する器質的病変によって生じる。転換性障害(心因性)の場合、精神的ストレスが近見反応を誘発し、不随意性の輻湊収縮が持続する機序が考えられる。
Pseudo sixth nerve palsy(偽外転神経麻痺):
輻湊けいれんが外転神経麻痺と誤診されることがある。この状態をpseudo sixth nerve palsyと称する。鑑別には単眼ひき運動(ひき動作)を用いる。外転神経麻痺では片眼遮閉で外転制限が変わらないが、輻湊けいれんでは単眼ひき運動で内転・縮瞳が消失し外転が正常化する点が決定的な鑑別所見となる。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”スマートフォンやゲーム機の普及に伴い、若年層における調節けいれんの報告が増加している。長時間の近距離スクリーン使用は調節筋の持続的緊張を誘発するとされており、機能的調節けいれんの増加要因として注目されている。
COVID-19パンデミック後には小児のスクリーンタイムが倍増し(1.9時間→3.9時間)、調節緊張・仮性近視の増加が報告されている7)。特に14歳以上・男児・1日5時間超のデバイス使用がリスク要因として同定されている9)。
デジタル眼精疲労(DES)の有病率はCOVID-19パンデミック下で74%(95%CI: 66〜81%)まで上昇し8)、スクリーンタイム増加が調節緊張の誘因として重要となっている10)。調節麻痺薬による仮性近視治療や近視進行抑制との関連について、継続的な研究が行われている12)。
TFOS(Tear Film & Ocular Surface Society)は、デジタル眼精疲労の管理においてオメガ3脂肪酸補充が最もエビデンスレベルの高い栄養介入であることを示している13)。また、VDT作業後の近見反応3要素の共同性崩壊についての研究も進んでいる6)。
小児急性後天性共同性内斜視(AACE)とスマートフォン長時間使用の関連も報告されており11)、輻湊・調節系への影響が注目されている。調節緊張・輻湊けいれんの管理には両眼視機能の評価が不可欠であり5)、デジタルデバイス関連眼疾患として包括的な対応が求められている14)15)16)。
8. 参考文献
Section titled “8. 参考文献”-
Goldstein JH. Spasm of the near reflex: a spectrum of anomalies. Surv Ophthalmol. 1996;40(4):269-278.
-
Hussaindeen JR. Acute adult onset comitant esotropia associated with accommodative spasm. Optom Vis Sci. 2014;91(4 Suppl 1):S46-51.
-
Sitole S. Spasm of the near reflex in a patient with multiple sclerosis. Semin Ophthalmol. 2007;22(1):29-31.
-
Rosenberg ML. Spasm of the near reflex mimicking myasthenia gravis. J Clin Neuroophthalmol. 1986;6(2):106-8.
-
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
-
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
-
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
-
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
-
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
-
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
-
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
-
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
-
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
-
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
-
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
-
Ueki S, et al. Spasm of Near Reflex in a Patient with Autism Spectrum Disorder: A Case Report. Reports (MDPI). 2023;6(3):38.
