調節緊張型

手機老花眼
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是手機老花眼?
Section titled “1. 什麼是手機老花眼?”「手機老花眼」是長時間近距離使用智慧型手機等數位設備導致的調節功能下降或調節緊張的俗稱。它不是正式醫學術語,而是屬於科技壓力性眼症、IT眼症、VDT症候群的一部分。
長時間在不良條件下使用智慧型手機、電腦顯示器、電視遊戲等,會導致以視覺系統(眼)為中心的各種身心症狀,稱為VDT症候群。隨著近年IT的進步,該病急劇增加,也被稱為科技壓力性眼症或IT眼症。由於智慧型手機的全球普及和3D電視的出現,該病在各年齡層均呈增加趨勢。
TFOS(淚膜與眼表協會)將數位眼疲勞(DES)定義為「與觀看數位設備螢幕特別相關的復發性眼部症狀和體徵的出現或惡化」1)。這一概念涵蓋所有數位設備,包括智慧型手機、平板電腦、電腦和VR頭戴式裝置。
DES的全球盛行率約為66%(95% CI: 59–74%)8),由於COVID-19大流行期間遠距工作和線上學習的激增,已上升至74%(95% CI: 66–81%)7)。特別是在年輕人(10–30歲)中,調節功能下降是一個問題,而智慧型手機被認為是設備中CVS嚴重程度最高的4)。
真正的老視(老花眼)是由於年齡增長導致水晶體硬化,調節能力不可逆地下降。而手機老花眼主要是由於長時間使用近距離設備導致睫狀肌過度緊張(調節痙攣),本質上是暫時性的功能下降。它可以透過改善環境、休息和藥物治療恢復,這與真正的老視不同。但如果慢性化和加重,調節能力可能持續下降,可能變成類似真正老視的狀態。
2. 主要症狀和臨床發現
Section titled “2. 主要症狀和臨床發現”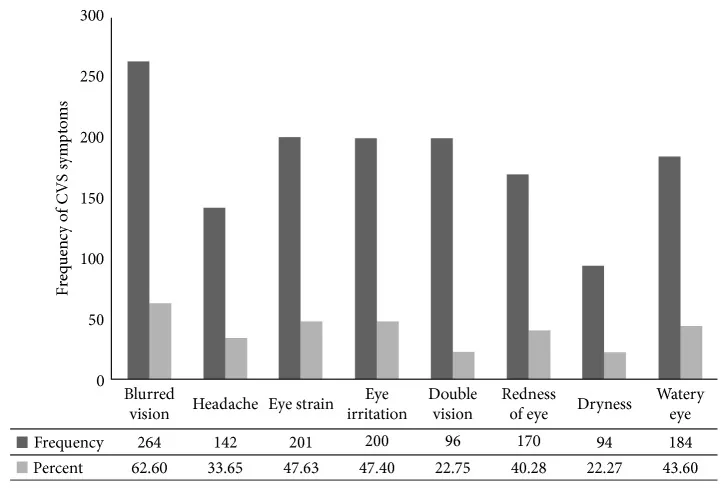
技術壓力眼症和手機老花眼的主觀症狀不僅包括眼疲勞、疼痛、乾澀和視力模糊,還包括頸肩臂僵硬、腰痛、乏力、四肢麻木、月經不調,甚至失眠、憂鬱等精神症狀。
主要眼部症狀如下所示。
| 症狀 | 機制 |
|---|---|
| 視力模糊(最常見)/ 對焦不清 | 調節痙攣 / 近反射協同性破壞 |
| 眼疲勞 / 沉重感 | 睫狀肌持續緊張 |
| 眼睛乾澀感和異物感 | 眨眼減少導致淚液蒸發增加 |
| 充血和流淚 | 眼表損傷和反射性淚液分泌 |
| 頭痛(前額部)和肩頸僵硬 | 調節努力和不良姿勢 |
| 複視和眼位偏移感 | 輻輳不足和近反應協同性破壞 |
最常見的症狀是頭痛、眼睛疲勞、眼睛乾澀、視力模糊和頸肩痛3)。
臨床所見(醫師檢查確認的發現)
Section titled “臨床所見(醫師檢查確認的發現)”眨眼變化:VDT工作時眨眼明顯減少,加上辦公室乾燥環境,導致功能性乾眼。工作後眨眼反而代償性增加。
近反應改變:近反應(調節、縮瞳、輻輳)在視近時通常三者同時誘發,但VDT工作後這種協同性被破壞,三要素的同時誘發出現不一致。
淚液異常:淚膜破裂時間(TBUT)縮短,表現為蒸發過強型乾眼4)。智慧型手機使用對淚膜影響尤其大。雙眼視功能異常(輻輳不足、調節滯後增加、注視差異)也是DES的重要臨床所見5)。
調節和輻輳功能變化:長時間使用後觀察到調節幅度下降和近點輻輳後退4)。兒童中有急性獲得性共同性內斜視(AACE)的報告。
3. 原因與風險因素
Section titled “3. 原因與風險因素”智慧型手機老花眼的發生涉及調節機制、眼表機制和環境因素三者的複合作用。
乾眼合併型
眨眼減少:注視螢幕時眨眼頻率顯著降低。
淚液蒸發增加:眨眼減少促進淚液蒸發。
眼表損傷:出現上皮損傷和發炎,引起異物感和乾燥感。
代償性眨眼增加:工作後可能出現過度眨眼。
環境因素型
短視距:智慧型手機常在近距離(30~40公分)使用(OR 4.24)6)
不當的人體工學:螢幕位置與姿勢不當(OR 3.87)6)
環境乾燥:濕度低於40%及空調直吹會促進淚液蒸發1)
照明不當:眩光與亮度對比會加重視覺疲勞
透過系統性回顧與統合分析量化的風險因子勝算比如下6)。
| 風險因子 | 勝算比 |
|---|---|
| 短視距 | 4.24 |
| 不當的人體工學 | 3.87 |
| 不當的姿勢 | 2.65 |
| 不休息 | 2.24 |
| 長時間使用 | 2.02 |
| 女性 | 1.74 |
智慧型手機螢幕小且近距離使用,因此在所有數位裝置中CVS嚴重程度最高4)。此外,隨著全球智慧型手機使用增加和3D電視普及,此症在廣泛年齡層中進一步增加。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”智慧型手機老花眼和科技壓力眼症的診斷主要基於臨床症狀評估。結合以下檢查。
問診時詳細確認工作環境、電腦工作時間、眼部症狀以外的精神狀態(如失眠)、以及抗精神病藥和抗過敏藥等藥物服用狀況。
問診要點:
- 數位裝置類型(智慧型手機、電腦、平板等)及每日使用時間
- 主要使用場景(工作、嗜好、遊戲)及使用姿勢和距離
- 症狀出現時機(使用中、使用後、早晨醒來時)
- 視力是否波動(長時間使用後遠方是否模糊)
- 眼部以外的症狀(頭痛、肩頸僵硬、睡眠障礙)
- 使用的眼鏡或隱形眼鏡處方史及最近更新日期
- 服用藥物(確認影響調節功能的藥物)
基於VDT作業指南的檢查:
厚生勞動省的《VDT作業勞動衛生管理指南》建議VDT作業者進行以下眼科檢查:
特別值得注意的是,遠用矯正眼鏡並未針對VDT作業的30~50公分距離進行最佳化,因此使用針對VDT作業環境設計的漸進多焦點鏡片被認為有助於預防科技壓力眼症的發生。向患者解釋即使30公分矯正視力良好的眼鏡也不一定能舒適地進行VDT作業,這一點很重要。
主要檢查方法列表如下。
| 檢查方法 | 目的 | 要點 |
|---|---|---|
| 屈光檢查 | 調節緊張的量化 | 與睫狀肌麻痺下的比較很重要 |
| 調節功能檢查 | 調節幅度及近點測量 | 近點計、重複測量、調節功能分析儀 |
| 視力檢查 | 遠、近、中距離 | 使用智慧型手機前後的比較也有用 |
| 眼位檢查 | 評估輻輳不足和斜位 | 稜鏡遮蓋試驗 |
| 乾眼檢查 | 評估眼表疾病 | 淚膜破裂時間、Schirmer試驗、非侵入性NIBUT |
| 裂隙燈檢查 | 角膜上皮和淚液狀態 | 螢光素染色 |
問卷評估:標準化的問卷包括以下3)。
- CVS-Q(電腦視覺症候群問卷):16個症狀,評分≥6表示DES
- CVSS17(電腦視覺症狀量表):17個項目
- DESQ(數位眼疲勞問卷):適用於各類數位裝置
客觀疲勞指標:可透過臨界閃爍融合頻率(CFF)、眨眼分析(眨眼率、不完全眨眼比例)、瞳孔反應等量化視覺疲勞1)。
鑑別診斷:需與乾眼症、眼疲勞、屈光不正(近視、遠視、散光)、調節功能障礙、斜視/隱斜、眼位異常鑑別。同時排除抗過敏藥、精神藥物等引起的藥物性調節障礙。
5. 標準治療方法
Section titled “5. 標準治療方法”治療包括環境/行為改善、藥物治療和屈光矯正三大支柱。
環境/行為改善
每小時休息10-15分鐘:遠眺以放鬆睫狀肌
保持適當距離:與智慧型手機和電腦保持40-70公分的距離
20-20-20法則:每20分鐘看20英尺(約6公尺)遠的物體20秒8)
調整照明環境:避免直射陽光,確保室內照明充足。避免空調或暖氣的風直接吹向眼睛。
藥物治療
人工淚液:Soft Santear點眼液,每次2-3滴,每日5-6次
保濕點眼液:Hyalein點眼液0.1%,每次1滴,每日5-6次;加用Mucosta點眼液UD 2%或Diquas點眼液3%,每次1滴,每日5-6次
調節痙攣治療:Mydrin M點眼液0.4%,每日1次,睡前使用(以放鬆睫狀肌)
眼疲勞治療:Sancoba點眼液0.02%,每日3-5次
屈光矯正
合適度數的眼鏡/隱形眼鏡:避免矯正不足或過度矯正很重要。
中距離眼鏡:40歲後可能需要用於電腦螢幕的中距離眼鏡。
稜鏡眼鏡:適用於伴有眼位異常的情況。
眨眼練習:重複閉眼2秒×2次+用力閉眼2秒為一組4)。
營養介入:根據TFOS的系統性回顧,口服Omega-3脂肪酸補充劑在乾眼症管理中有高品質證據顯示有效性2)。透過抗氧化和抗發炎作用改善眼表的乾眼症狀。
最重要的預防措施是實踐20-20-20法則(每20分鐘看6公尺遠的地方20秒)以及保持與裝置的適當距離(40-70公分)。此外,有意識地增加眨眼次數、優化工作環境(照明、螢幕位置、濕度)以及必要時進行屈光矯正都是有效的。如果症狀持續,或者年輕人出現老花眼樣症狀,建議去看眼科醫生,進行調節功能檢查和乾眼檢查。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”智慧型手機老花眼和科技壓力眼症的發生涉及三個主要機制1)。
病情概述:
智慧型手機老花眼不應被視為單一疾病,而應理解為多種病症複合的譜系疾病。調節痙攣(功能性異常)、乾眼(眼表障礙)和集合不足(雙眼視功能障礙)這三個成分相互惡化,導致慢性化和重症化。分別評估這些成分並綜合處理對於長期改善至關重要。
長時間近距離工作導致睫狀肌過度緊張,水晶體固定在較厚狀態(近視狀態)。這使得難以調節遠距離焦點,導致一過性近視。年輕人睫狀肌收縮力較強,更容易發生調節痙攣。智慧型手機尤其常用於近距離和小螢幕,是調節負荷最高的裝置。
2. 眨眼減少與乾眼惡化
在VDT工作中,眨眼頻率明顯減少,加上辦公室乾燥環境,導致功能性乾眼。正常眨眼率為每分鐘15-20次,但在注視螢幕時顯著減少。不完全眨眼增加也會促進淚液蒸發,導致淚膜破裂時間縮短和眼表損傷。工作後眨眼會代償性增加。
3. 近反射三要素的協同性破壞
近反射(調節、縮瞳、集合)在近距離視物時三者同時被誘發,但VDT工作後這種協同性被破壞,導致三要素同時誘發的不一致。這導致外隱斜增加、集合不足和注視差異,引起視物模糊、複視和眼疲勞。雙眼視功能異常(集合不足、調節滯後增加)是數位眼疲勞的重要病理表現,尤其在長時間使用裝置後顯現5)。在兒童中,有報導表現為急性獲得性共同性內斜視。
3D電視和VR觀看的問題
觀看3D電視時,調節(螢幕的物理位置)和集合(立體圖像的表觀深度)發生分離。這種分離可能影響自主神經系統,導致眼疲勞、頭痛和噁心。
與近視進展的關係
長期螢幕時間增加可能促進真性近視進展。特別是在兒童期,長時間近距離工作被認為是眼軸伸長的風險因素,智慧型手機使用也可能是原因之一。然而,對近視進展的影響是透過與調節痙攣(假性近視)本質不同的機制(眼軸伸長)造成的,兩者需區分考慮。
智慧型手機使用與眼軸長度:
戶外活動對近視進展的保護作用主要歸因於陽光促進視網膜多巴胺分泌(抑制眼軸伸長)。另一方面,智慧型手機使用透過替代近距離工作增加室內時間、減少戶外活動時間,從而參與近視進展。也就是說,除了智慧型手機本身的光學問題外,生活型態改變(戶外活動減少)也是重要的中介因素。
數位裝置與睡眠:
睡前使用智慧型手機因藍光影響晝夜節律(抑制褪黑激素分泌)、精神過度活躍以及睡眠品質下降。睡眠不足會形成惡性循環,加重次日早晨的眼睛疲勞和調節功能下降。在智慧型手機老花的管理中,限制睡前裝置使用是重要的指導事項。
智慧型手機老花與矯正選擇:
智慧型手機老花患者需注意以下矯正要點:
- 避免過矯:過強的遠用矯正會增加近距離工作時的調節努力,加重智慧型手機老花
- 中距離眼鏡的有效性:40歲以後,針對VDT工作(50-70公分)的中距離漸進鏡片有效
- 睫狀肌麻痺劑的使用:睡前滴一滴美多林M(0.4%托吡卡胺)可緩解睫狀肌過度緊張
- 乾眼症的同時治療:智慧型手機老花常合併乾眼症,因此人工淚液、含玻尿酸眼藥水和參天眼藥水的組合是基礎
按年齡層的處理:
| 年齡層 | 主要問題 | 應對措施 |
|---|---|---|
| 10~20歲 | 調節痙攣/假性近視 | 環境改善、美多林M、屈光檢查(睫狀肌麻痺下) |
| 20~40歲 | 調節痙攣+乾眼 | 環境改善、點眼治療、確認屈光矯正 |
| 40~50歲 | 老視初期+調節痙攣 | 中距離眼鏡、乾眼治療 |
| 50歲以上 | 老視進展+DES | 合適加入度眼鏡、考慮多焦點CL |
對自主神經系統的影響
長時間使用數位裝置會導致交感神經系統持續活化,副交感神經支配(調節、眨眼、淚液分泌)相對減弱。這作為調節痙攣、乾眼、眨眼減少的共同背景機制近年受到關注。此外,VDT作業後的自律神經失調(失眠、心悸、倦怠感)被理解為科技壓力眼症全身症狀的一部分。
正常眨眼頻率與不完全眨眼:
在安靜閉眼、交談、閱讀和VDT作業時,眨眼頻率會發生顯著變化。
| 狀態 | 眨眼頻率(次/分鐘) |
|---|---|
| 安靜閉眼後 | 15~20 |
| 交談中 | 18~26 |
| 閱讀中 | 4~8 |
| VDT作業中 | 3~7 |
| 簡單計算中 | 3~5 |
不完全眨眼(眨眼較淺)的增加是VDT作業的特徵,由於無法完全重置淚膜,眼表乾燥加速。眨眼練習是糾正這種不完全眨眼的有效訓練方法4)。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”盛行率的全球趨勢:根據統合分析,DES的合併盛行率為66%(95% CI: 5974%),是每3人中有2人罹患的高頻疾病8)。在COVID-19大流行期間,由於遠距工作和線上學習的激增,盛行率上升至74%(95% CI: 6681%)7)。非學生族群的盛行率為82%,學生族群為70%。就整體眼睛疲勞而言,全球盛行率為51%(95% CI: 50~52%),在數位裝置使用者中高達90%11)。
對兒童的影響:DES在兒童中被稱為「影子大流行」9)。印度的一項研究顯示,平均螢幕時間從COVID前的1.9小時翻倍至3.9小時,兒童DES盛行率達到50.2%。14歲以上、男性、每天使用裝置超過5小時被確定為風險因素。限制兒童螢幕時間並確保戶外活動時間對於預防近視進展和眼睛疲勞至關重要。
COVID-19後的眼睛疲勞:有報告指出COVID-19感染後出現遠視偏移和眼睛疲勞症狀,提示睫狀肌維持調節能力下降12)。智慧型手機老花眼和COVID-19後遺症中的調節功能下降可能具有相似的機制。
淚膜穩定性的客觀評估:客觀評估淚膜穩定性的方法正在開發中13)。如果該技術得到臨床應用,將能夠客觀診斷和監測與智慧型手機老花眼相關的乾眼成分。在DES的管理中,淚膜的客觀評估將變得越來越重要。
營養介入的進展:補充黃斑類胡蘿蔔素(葉黃素、玉米黃質和內消旋玉米黃質)可改善視覺表現和認知功能,有望作為DES的輔助方法10)。關於補充omega-3脂肪酸,TFOS的系統性回顧將其定位為證據等級最高的管理方法2)。DHA(二十二碳六烯酸)約佔視網膜光感受器磷脂的50%,補充omega-3多元不飽和脂肪酸(PUFAs)被認為可有效減輕眼表氧化壓力14)。
標準化診斷工具:標準化問卷對於評估眼疲勞和DES至關重要15),CVS-Q(分數≥6表示DES)被廣泛使用。它們有助於全面了解從眼部症狀(眼疲勞、視力模糊、乾眼)到肌肉骨骼症狀(頸肩痛)的多種症狀群16)。VDT使用時間、工作環境和眼鏡矯正狀態已被確定為患病率的主要決定因素17),再次確認了螢幕時間管理和工作環境優化的重要性。
應對新技術:VR(虛擬實境)頭戴式顯示器帶來與傳統螢幕不同的近距離視覺負荷,引發了對調節和輻輳功能新影響的擔憂。利用AI和可穿戴設備的DES監測和預防系統也在開發中。在VR設備中,調節距離(焦點在眼前數公分到數十公分)和輻輳距離(虛擬空間中物體的表觀深度)存在差異(調節-輻輳衝突),長時間使用會導致眼疲勞、頭痛和噁心等問題。為即將到來的XR(擴增實境)時代制定眼科應對指南仍是一個挑戰。
8. 參考文獻
Section titled “8. 參考文獻”-
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
-
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
-
Pucker AD, et al. Digital Eye Strain: Updated Perspectives. Clin Optom. 2024;16:249-261.
-
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
-
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
-
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
-
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
-
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
-
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
-
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
-
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
-
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
-
Watanabe M, et al. Objective evaluation of relationship between tear film stability and visual fatigue. Clin Optom. 2025;17:281-282.
-
Duan H, Song W, Zhao J, Yan W. Polyunsaturated fatty acids (PUFAs) and their potential adjunctive effects on visual fatigue. Nutrients. 2023;15:2633.
-
Mylona I, et al. Spotlight on Digital Eye Strain. Clin Optom. 2023;15:29-36.
-
Kahal F, Al Darra A, Torbey A. Computer vision syndrome: a comprehensive literature review. Future Sci OA. 2025;11(1):2476923.
-
Lema DW, Anbesu EW. Computer vision syndrome and its determinants: A systematic review and meta-analysis. SAGE Open Med. 2022;10:20503121221142400.
