調節緊張型
毛様体筋の過緊張:近業継続により毛様体筋が弛緩できなくなる
一過性近視化:スマートフォン使用後に遠方視力が低下する
若年者に多い:調節力が高い10〜30代で特に問題となる
3D視聴での乖離:調節(画面位置)と輻湊(立体像)が乖離し、自律神経系に影響する

「スマホ老眼」は、スマートフォンをはじめとするデジタルデバイスの近距離長時間使用によって生じる調節機能低下・調節緊張を指す通称である。正式な医学用語ではなく、テクノストレス眼症・IT眼症・VDT症候群の一部として分類される。
スマートフォン、コンピュータディスプレイ、テレビゲームなどを長時間、悪条件下で行うことにより、視覚系(眼)を中心とした身体的・精神的な多彩な症状が出現するものをVDT症候群とよぶ。近年のIT進歩によって急増し、テクノストレス眼症・IT眼症とも称されるようになった。スマートフォンの全世界的な普及と3Dテレビの登場により、幅広い年齢層で増加傾向にある。
TFOS(Tear Film & Ocular Surface Society)はデジタル眼精疲労(digital eye strain; DES)を「デジタルデバイス画面視聴に特異的に関連した再発性眼症状・所見の発症または悪化」と定義している1)。この概念はスマートフォン、タブレット、コンピュータ、VRヘッドセットなど全てのデジタルデバイスを包含する。
DESの世界的な有病率は約66%(95% CI: 59〜74%)であり8)、COVID-19パンデミック下でのリモートワーク・オンライン学習の急増により74%(95% CI: 66〜81%)まで上昇した7)。特に若年者(10〜30代)においても調節機能低下が問題となっており、スマートフォンはデバイスの中でもCVS重症度が最も高いとされる4)。
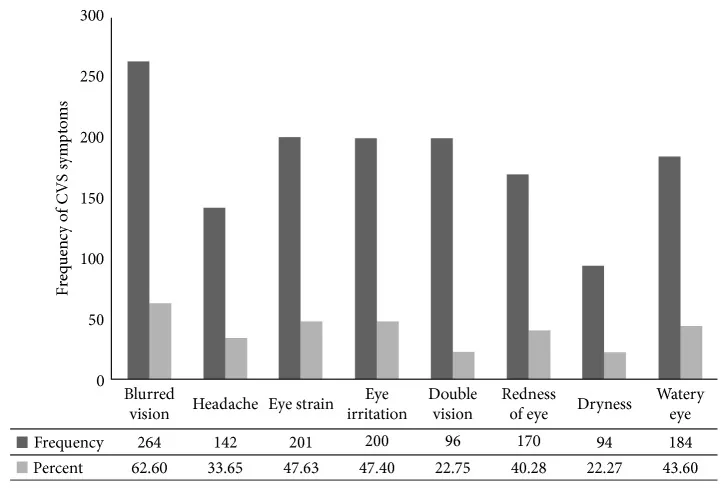
テクノストレス眼症・スマホ老眼の自覚症状は眼の疲れ、痛み、乾き、かすみにとどまらず、頸肩腕部のこり、腰痛、だるさ、手足のしびれ、生理不順、さらに不眠・うつなどの精神症状まで多彩である。
主な眼症状を以下に示す。
| 症状 | 機序 |
|---|---|
| かすみ目(最多)・ピントのぼやけ | 調節緊張・近見反応共同性の崩壊 |
| 眼の疲れ・重い感じ | 毛様体筋の持続緊張 |
| 眼の乾燥感・異物感 | 瞬目減少による涙液蒸発増加 |
| 充血・流涙 | 眼表面障害・反射性涙液分泌 |
| 頭痛(前頭部)・肩こり | 調節努力・不適切な姿勢 |
| 複視・眼位ずれ感 | 輻湊不全・近見反応共同性崩壊 |
最も頻度の高い症状は頭痛、眼の疲れ、眼の乾燥、かすみ目、頸部・肩の痛みである3)。
瞬目の変化:VDT業務中は瞬目(まばたき)の減少が明らかであり、オフィスの乾燥も相まって機能的なドライアイを生じる。作業後はむしろ代償性に瞬目が増加する。
近見反応の変容:近見反応(調節・縮瞳・輻湊)は近方視時に3者同時に誘発されるが、VDT作業後にはこの共同性が崩れ、3要素の同時誘発に不一致が生じる。
涙液異常:涙液層破壊時間(TBUT)の短縮が認められ、蒸発亢進型ドライアイの病態を示す4)。スマートフォン使用が特に涙液層への影響が大きい。両眼視機能異常(輻湊不全・調節ラグ増大・fixation disparity)もDESの重要な臨床所見である5)。
調節・輻湊機能の変化:長時間使用後に調節振幅の低下や近見輻湊点の後退が観察される4)。小児では急性後天性共同性内斜視(AACE)の報告がある。
長時間の近距離注視によって毛様体筋が過緊張した状態(調節緊張・調節痙攣)になるためである。毛様体筋は水晶体の厚みを調節してピントを合わせる筋肉であり、近くを見るときに収縮する。これが持続的に収縮した状態に固定されると、遠方へのピント調整が一時的に困難になる。通常は十分な休息で回復するが、慢性化すると症状が長引くことがある。
スマホ老眼の発症には調節機序、眼表面機序、環境因子の3つが複合的に関与する。
調節緊張型
毛様体筋の過緊張:近業継続により毛様体筋が弛緩できなくなる
一過性近視化:スマートフォン使用後に遠方視力が低下する
若年者に多い:調節力が高い10〜30代で特に問題となる
3D視聴での乖離:調節(画面位置)と輻湊(立体像)が乖離し、自律神経系に影響する
ドライアイ合併型
瞬目減少:画面注視中は瞬目率が有意に減少する
涙液蒸発増加:瞬目減少により涙液の蒸発が促進される
眼表面障害:上皮障害・炎症が生じ異物感・乾燥感が出現する
代償性瞬目増加:作業後に過剰な瞬目が起こることがある
環境因子型
短い画面距離:スマートフォンは特に近距離(30〜40cm)での使用が多い(OR 4.24)6)
不適切なエルゴノミクス:画面位置・姿勢の不適切さ(OR 3.87)6)
環境乾燥:湿度40%未満・空調の直接暴露が涙液蒸発を促進する1)
照明不適切:グレア・輝度差が視覚疲労を増悪させる
システマティックレビュー・メタアナリシスによって定量化されたリスク要因のオッズ比を示す6)。
| リスク要因 | オッズ比 |
|---|---|
| 短い画面距離 | 4.24 |
| 不適切なエルゴノミクス | 3.87 |
| 不適切な姿勢 | 2.65 |
| 休憩を取らない | 2.24 |
| 長時間使用 | 2.02 |
| 女性 | 1.74 |
スマートフォンは画面が小さく近距離で使用されるため、全デジタルデバイスの中でCVS重症度が最も高い4)。また全世界的なスマートフォン使用の増加と3Dテレビの普及により、本症は幅広い年齢層でさらに増加する傾向にある。
スマホ老眼・テクノストレス眼症の診断は主に臨床症状の評価に基づく。以下の検査を組み合わせる。
問診では作業環境・コンピュータ作業時間・眼症状以外の精神状態(不眠等)・向精神薬や抗アレルギー薬などの薬物服用状態も詳細に確認する。
問診の要点:
VDT作業ガイドラインに基づく検査:
厚生労働省の「VDT作業における労働衛生管理のためのガイドライン」では、VDT作業者に対して以下の眼科検査を推奨している:
特に注目すべき点として、遠用矯正眼鏡はVDT作業の30〜50cm距離に最適化されていないため、VDT作業環境に即応したデザインの累進屈折力レンズの使用がテクノストレス眼症発症の予防に有効とされる。30cmの矯正視力が良好な眼鏡でVDT作業が快適に行えるとは限らないことを患者に説明することが重要である。
主な検査法の一覧を示す。
| 検査法 | 目的 | ポイント |
|---|---|---|
| 屈折検査 | 調節緊張の定量化 | 調節麻痺下との比較が重要 |
| 調節機能検査 | 調節振幅・近点測定 | 近点計・反復測定・調節機能解析装置 |
| 視力検査 | 遠方・近方・中間距離 | スマホ使用前後の比較も有用 |
| 眼位検査 | 輻湊不全・斜位の評価 | プリズムカバーテスト |
| ドライアイ検査 | 眼表面障害の評価 | BUT・シルマー試験・非侵襲的NIBUT |
| 裂隙灯検査 | 角膜上皮・涙液状態 | フルオレセイン染色 |
質問票による評価:標準化された質問票として以下がある3)。
客観的疲労指標:臨界フリッカー融合頻度(CFF)、瞬目解析(瞬目率・不完全瞬目の割合)、瞳孔反応などを用いて視覚疲労を定量化できる1)。
鑑別診断:ドライアイ、眼精疲労、屈折異常(近視・遠視・乱視)、調節不全、斜視・斜位、眼位異常を鑑別する。抗アレルギー薬・向精神薬などの薬剤性調節障害も除外する。
治療は環境・行動改善、薬物療法、屈折矯正の3本柱から成る。
環境・行動改善
1時間ごとに10〜15分休憩:遠くを見て毛様体筋を弛緩させる
適切な距離の確保:スマートフォン・コンピュータとの距離40〜70cmを保つ
20-20-20ルール:20分ごとに20フィート(約6m)先を20秒間見る8)
照明環境の整備:直射日光を避け室内照明を十分に確保する。冷暖房の風は直接当たらないようにする
薬物療法
人工涙液:ソフトサンティア点眼液 1回2〜3滴 1日5〜6回
保湿点眼:ヒアレイン点眼液0.1% 1回1滴 1日5〜6回に加え、ムコスタ点眼液UD 2%またはジクアス点眼液3% 1回1滴 1日5〜6回
調節けいれん治療:ミドリンM点眼液0.4% 1日1回就寝前(毛様体筋弛緩目的)
眼精疲労治療:サンコバ点眼液0.02% 1日3〜5回
屈折矯正
適切な度数の眼鏡・コンタクトレンズ:低矯正・過矯正を避けることが重要
中間距離用眼鏡:40歳以降はコンピュータ画面への中間距離用眼鏡が必要となる
プリズム眼鏡:眼位異常を伴う場合に適応となる
ブリンキングエクササイズ:2秒閉眼×2回+2秒強閉瞼を1セットとして反復する4)
栄養介入:TFOSの系統的レビューによれば、経口オメガ3脂肪酸補充はDES管理において高質なエビデンスで有効性が示されている2)。抗酸化・抗炎症作用を介し眼表面のドライアイ症状を改善する。
最も重要な予防策は20-20-20ルールの実践(20分ごとに6m先を20秒見る)と、デバイスとの適切な距離(40〜70cm)の維持である。加えて意識的な瞬目の増加、作業環境の最適化(照明・画面位置・湿度)、必要に応じた屈折矯正が効果的である。症状が続く場合や若年者でも老視様の症状がある場合は眼科を受診し、調節機能検査・ドライアイ検査を受けることが推奨される。
スマホ老眼・テクノストレス眼症の発症には3つの主要メカニズムが関与する1)。
病態の概要:
スマホ老眼は単一の疾患ではなく、複数の病態が複合したスペクトラム疾患として理解するべきである。調節緊張(機能的異常)、ドライアイ(眼表面障害)、輻湊不全(両眼視機能障害)の3成分が相互に悪化し合うことで、慢性化・重症化する傾向がある。これらをそれぞれ評価し、複合的に対処することが長期的な改善のために重要である。
長時間の近業によって毛様体筋が過緊張し、水晶体が厚い状態(近方視の状態)に固定される。この状態では遠方へのピント調整が困難となり、一過性の近視化が起きる。若年者では毛様体筋の収縮力が高いため、より強い調節緊張が生じやすい。スマートフォンは特に近距離・小画面での使用が多く、調節負荷が最も高いデバイスである。
2. 瞬目減少とドライアイの悪化
VDT業務中は瞬目(まばたき)の減少が明らかで、オフィスの乾燥も相まって機能的なドライアイを生じる。正常な瞬目率は毎分15〜20回とされるが、画面注視中は有意に減少する。不完全瞬目の増加も涙液の蒸発を促進し、TBUT短縮・眼表面障害を惹起する。作業後は代償性に瞬目が増加する。
3. 近見反応3要素の共同性崩壊
近見反応(調節・縮瞳・輻湊)は近方視時に3者が同時に誘発されるが、VDT作業後はこの共同性が崩れ、3要素の同時誘発に不一致が生じる。これにより外斜位の増加、輻湊不全、fixation disparityが生じ、かすみ目・複視・眼精疲労の原因となる。両眼視機能異常(輻湊不全・調節ラグ増大)はDESの重要な病態であり、特に長時間のデバイス使用後に顕在化する5)。小児では急性後天性共同性内斜視(AACE)として顕在化する報告がある。
3Dテレビ・VR視聴の問題
3Dテレビ視聴では、調節(画面の物理的位置)と輻湊(立体像の見かけの奥行き)が乖離する。この乖離が自律神経系に影響し、眼精疲労・頭痛・悪心を引き起こす可能性がある。
近視進行との関連
長期的なスクリーンタイムの増加が真の近視進行に寄与する可能性が示唆されている。特に小児期における長時間の近業は眼軸長伸長のリスク因子として知られており、スマートフォン使用もその一因となりうる。ただし、近視進行への影響は調節緊張(仮性近視)とは本質的に異なるメカニズム(眼軸長伸長)によるものであり、両者は区別して考える必要がある。
スマートフォン使用と眼軸長:
近視進行に対する屋外活動の保護効果は、主に太陽光による網膜ドーパミン分泌の促進(眼軸長伸長の抑制)によるとされる。一方、スマートフォン使用は近業の代替として室内での時間を増加させ、屋外活動時間を減少させることでも近視進行に関与すると考えられている。つまり、スマートフォン自体の光学的な問題に加え、ライフスタイル変化(屋外活動減少)が重要な媒介因子となっている。
デジタルデバイスと睡眠:
就寝前のスマートフォン使用は、ブルーライトによる概日リズム(サーカディアンリズム)への影響(メラトニン分泌抑制)、精神的な過活動状態、そして睡眠の質の低下を招く。睡眠不足は翌朝の眼精疲労・調節機能低下を悪化させる悪循環を形成する。スマホ老眼の管理においては就寝前のデバイス使用制限も重要な指導事項である。
スマホ老眼と矯正の選択:
スマホ老眼の患者では、以下の矯正上の注意点がある:
年齢層別の対応:
| 年齢層 | 主な問題 | 対応策 |
|---|---|---|
| 10〜20代 | 調節緊張・仮性近視 | 環境改善・ミドリンM・屈折検査(調節麻痺下) |
| 20〜40代 | 調節緊張+ドライアイ | 環境改善・点眼治療・屈折矯正確認 |
| 40〜50代 | 老視初期+調節緊張 | 中間距離用眼鏡・ドライアイ治療 |
| 50代以上 | 老視進行+DES | 適切な加入度眼鏡・多焦点CL検討 |
自律神経系への影響
デジタルデバイス長時間使用は交感神経系の持続的な活性化をもたらし、副交感神経支配(調節・瞬目・涙液分泌)が相対的に低下する。これが調節緊張・ドライアイ・瞬目減少の共通する背景機序として近年注目されている。加えて、VDT作業後の自律神経失調(不眠・動悸・倦怠感)はテクノストレス眼症の全身症状の一部として理解される。
正常な瞬目率と不完全瞬目:
安静閉眼・会話中・読書中・VDT作業中で瞬目率は大きく変化する。
| 状態 | 瞬目率(回/分) |
|---|---|
| 安静閉眼後 | 15〜20 |
| 会話中 | 18〜26 |
| 読書中 | 4〜8 |
| VDT作業中 | 3〜7 |
| 単純計算中 | 3〜5 |
不完全瞬目(まばたきが浅い)の増加はVDT作業に特徴的であり、完全な涙液膜リセットが行われないため眼表面乾燥が加速する。ブリンキングエクササイズはこの不完全瞬目を修正するための有効な訓練法である4)。
有病率の世界的動向:メタアナリシスによるDESのプール有病率は66%(95% CI: 59〜74%)とされ、3人に2人が罹患する頻度の高い状態である8)。COVID-19パンデミック下ではリモートワーク・オンライン学習の急増により74%(95% CI: 66〜81%)まで上昇した7)。非学生層では82%、学生層では70%の有病率が報告されている。眼精疲労全体でみると世界的な有病率は51%(95%CI: 50〜52%)であり、デジタルデバイスユーザーでは90%にも達する11)。
小児への影響:DESは小児において「影のパンデミック」とも称されている9)。インドの研究では平均スクリーンタイムがCOVID前の1.9時間から3.9時間に倍増し、小児のDES有病率は50.2%に達した。14歳以上・男児・1日5時間超のデバイス使用がリスク要因として同定されている。小児のスクリーンタイムの制限や屋外活動時間の確保が近視進行・眼精疲労の予防に重要とされている。
COVID-19後の眼精疲労:COVID-19感染後に遠視シフトと眼精疲労症状が出現した症例が報告されており、毛様体筋の調節維持能力の低下が示唆されている12)。スマホ老眼とCOVID-19後遺症としての調節機能低下は類似した機序を持つ可能性がある。
涙液膜安定性の客観的評価:涙液膜の安定性を客観的に評価する手法の開発が進んでいる13)。この技術が臨床応用されれば、スマホ老眼に伴うドライアイ成分を客観的に診断・モニタリングできるようになると考えられる。DESの管理において涙液膜の客観的評価は今後ますます重要になる。
栄養介入の進展:マキュラカロテノイド(ルテイン・ゼアキサンチン・メソゼアキサンチン)の補充は視覚パフォーマンスの向上と認知機能の改善を示し、DESへの補助的アプローチとして期待される10)。オメガ3脂肪酸補充についてはTFOSの系統的レビューで最もエビデンスレベルの高い管理法として位置づけられている2)。DHA(ドコサヘキサエン酸)は網膜光受容体のリン脂質の約50%を占め、omega-3系多価不飽和脂肪酸(PUFAs)の補給が眼表面の酸化ストレス軽減に有効であることが示唆されている14)。
標準化された診断ツール:眼精疲労・DESの評価には標準化された質問票が重要であり15)、CVS-Q(スコア6以上でDES)などが広く利用されている。眼症状(眼の疲れ・かすみ・ドライアイ)から筋骨格系症状(頸部・肩痛)まで多彩な症状群の把握に有用である16)。VDT使用時間・作業環境・眼鏡矯正状態が有病率の主要な決定因子として同定されており17)、スクリーンタイム管理と作業環境整備の重要性が改めて確認されている。
新技術への対応:VR(仮想現実)ヘッドマウントディスプレイは従来のスクリーンとは異なる近距離視覚負荷をもたらし、調節・輻湊機能への新たな影響が懸念される。AIやウェアラブルデバイスを活用したDESモニタリング・予防システムの開発も進行中である。VRデバイスでは調節距離(焦点は眼前数cm〜数十cm)と輻湊距離(仮想空間内の物体の見かけの奥行き)が乖離するため(vergence-accommodation conflict)、長時間使用による眼精疲労・頭痛・悪心が特に問題となる。今後のXR(拡張現実)時代に向けた眼科的対応指針の整備が課題となっている。
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
Pucker AD, et al. Digital Eye Strain: Updated Perspectives. Clin Optom. 2024;16:249-261.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
Watanabe M, et al. Objective evaluation of relationship between tear film stability and visual fatigue. Clin Optom. 2025;17:281-282.
Duan H, Song W, Zhao J, Yan W. Polyunsaturated fatty acids (PUFAs) and their potential adjunctive effects on visual fatigue. Nutrients. 2023;15:2633.
Mylona I, et al. Spotlight on Digital Eye Strain. Clin Optom. 2023;15:29-36.
Kahal F, Al Darra A, Torbey A. Computer vision syndrome: a comprehensive literature review. Future Sci OA. 2025;11(1):2476923.
Lema DW, Anbesu EW. Computer vision syndrome and its determinants: A systematic review and meta-analysis. SAGE Open Med. 2022;10:20503121221142400.