«สายตายาว ตามวัยจากสมาร์ทโฟน» ไม่ใช่ศัพท์ทางการแพทย์ที่ทางการ แต่จัดเป็นส่วนหนึ่งของอาการเกร็งของกล้ามเนื้อปรับโฟกัส กลุ่มอาการตาล้าจากเทคโนโลยี (กลุ่มอาการตาไอที) และกลุ่มอาการ VDT
ความชุกของอาการล้าตาจากดิจิทัล (DES) ทั่วโลกอยู่ที่ 66% และเพิ่มขึ้นเป็น 74% ในช่วงการระบาดของโควิด-19
กลไกสามประการเกี่ยวข้องกับการเกิดโรค: การเกร็งของกล้ามเนื้อปรับโฟกัส ตาแห้ง จากการกระพริบตาลดลง และการสลายความร่วมมือขององค์ประกอบสามประการของการตอบสนองการมองใกล้
การรักษาพื้นฐานคือการปรับปรุงสภาพแวดล้อม (กฎ 20-20-20) + การแก้ไขค่าสายตาที่เหมาะสม + การจัดการตาแห้ง
การทดลองแบบสุ่มยังไม่ยืนยันผลการป้องกันของเลนส์ตัดแสงสีฟ้าต่อ DES
«สายตายาว ตามวัยจากสมาร์ทโฟน» เป็นคำเรียกทั่วไปสำหรับการทำงานของกล้ามเนื้อปรับโฟกัสที่ลดลงและการเกร็งของกล้ามเนื้อปรับโฟกัสที่เกิดจากการใช้อุปกรณ์ดิจิทัลระยะใกล้ เช่น สมาร์ทโฟน เป็นเวลานาน ไม่ใช่ศัพท์ทางการแพทย์ที่ทางการ แต่จัดเป็นส่วนหนึ่งของกลุ่มอาการตาล้าจากเทคโนโลยี กลุ่มอาการตาไอที และกลุ่มอาการ VDT
การใช้สมาร์ทโฟน จอคอมพิวเตอร์ และเกมวิดีโอเป็นเวลานานในสภาพที่ไม่เหมาะสม ทำให้เกิดอาการทางร่างกายและจิตใจที่หลากหลายซึ่งมีศูนย์กลางอยู่ที่ระบบการมองเห็น (ตา) เรียกว่ากลุ่มอาการ VDT ด้วยความก้าวหน้าทางเทคโนโลยีสารสนเทศเมื่อเร็วๆ นี้ ภาวะนี้เพิ่มขึ้นอย่างรวดเร็ว และยังเรียกว่ากลุ่มอาการตาล้าจากเทคโนโลยีและกลุ่มอาการตาไอที ด้วยการแพร่กระจายของสมาร์ทโฟนทั่วโลกและการถือกำเนิดของทีวี 3D แนวโน้มนี้กำลังเพิ่มขึ้นในทุกกลุ่มอายุ
TFOS (Tear Film & Ocular Surface Society) นิยามอาการล้าตาจากดิจิทัล (digital eye strain; DES) ว่า “การเกิดหรืออาการแย่ลงของอาการและอาการแสดงทางตาที่เกิดขึ้นซ้ำๆ ซึ่งเกี่ยวข้องโดยเฉพาะกับการดูหน้าจออุปกรณ์ดิจิทัล” 1) แนวคิดนี้ครอบคลุมอุปกรณ์ดิจิทัลทั้งหมด เช่น สมาร์ทโฟน แท็บเล็ต คอมพิวเตอร์ และชุดหูฟัง VR
ความชุกของ DES ทั่วโลกอยู่ที่ประมาณ 66% (ช่วงความเชื่อมั่น 95%: 59–74%) 8) และเพิ่มขึ้นเป็น 74% (ช่วงความเชื่อมั่น 95%: 66–81%) 7) เนื่องจากการทำงานทางไกลและการเรียนออนไลน์ที่เพิ่มขึ้นอย่างรวดเร็วในช่วงการระบาดของโควิด-19 โดยเฉพาะในวัยรุ่นและวัยหนุ่มสาว (อายุ 10–30 ปี) การทำงานของกล้ามเนื้อปรับโฟกัสที่ลดลงเป็นปัญหา และสมาร์ทโฟนถือเป็นอุปกรณ์ที่มีความรุนแรงของ CVS สูงที่สุด 4)
Q
สายตายาวตามวัยจากสมาร์ทโฟนแตกต่างจากสายตายาวตามวัยจริงอย่างไร?
A
สายตายาว ตามวัยจริง (จอประสาทตา เสื่อม) เกิดจากเลนส์ตาแข็งตัวตามอายุ ส่งผลให้ความสามารถในการปรับโฟกัสลดลงอย่างถาวร ในทางกลับกัน สายตายาว ตามวัยจากสมาร์ทโฟนเกิดจากกล้ามเนื้อปรับโฟกัส (ซิลิอารี) หดเกร็งมากเกินไป (อาการเกร็งของการปรับโฟกัส) จากการใช้อุปกรณ์ระยะใกล้เป็นเวลานาน ซึ่งโดยพื้นฐานแล้วเป็นการทำงานที่ลดลงชั่วคราว สามารถฟื้นตัวได้ด้วยการปรับปรุงสภาพแวดล้อม การพักผ่อน และการรักษาด้วยยา แตกต่างจากสายตายาว ตามวัยจริง อย่างไรก็ตาม หากกลายเป็นเรื้อรังหรือรุนแรง ความสามารถในการปรับโฟกัสอาจลดลงอย่างต่อเนื่อง ซึ่งอาจมีลักษณะคล้ายกับสายตายาว ตามวัยจริง
ความถี่ของอาการในผู้ใช้อุปกรณ์ดิจิทัลที่เป็นโรคคอมพิวเตอร์วิชันซินโดรม: แผนภูมิแท่งแสดงอัตราการเกิดอาการต่างๆ เช่น ตาพร่า ตาล้า ระคายเคืองตา ตาแดง และตาแห้ง Sheppard AL, Wolffsohn JS. Digital eye strain: prevalence, measurement and amelioration. BMJ Open Ophthalmol. 2018 Apr 16;3(1):e000146. Figure 1. PM
CI D: PMC6165611. DOI: 10.1155/2018/4107590. License: CC BY.
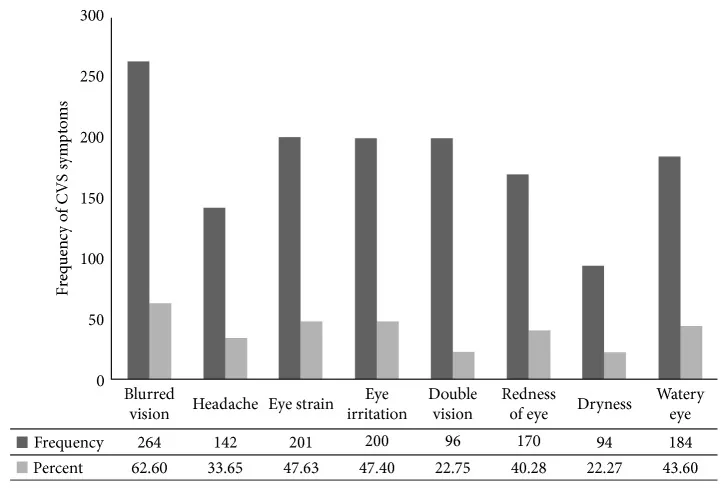
ในการสำรวจผู้ใช้คอมพิวเตอร์ 422 คนในหน่วยงานรัฐบาลเอธิโอเปีย แผนภูมิแท่งและตารางแสดงความถี่ของการเกิดอาการแต่ละอย่างของโรคคอมพิวเตอร์วิชันซินโดรม (CVS) อาการ
ตาพร่า (62.6%) พบบ่อยที่สุด รองลงมาคือ ตาล้า (47.6%) ระคายเคืองตา (47.4%)
ตาแดง (40.3%) น้ำตาไหล (43.6%)
ตาแห้ง (22.3%) ปวดศีรษะ (33.7%) และ
เห็นภาพซ้อน (22.8%) ซึ่งสอดคล้องกับโปรไฟล์อาการทางความรู้สึกของความล้าของการปรับโฟกัสและความผิดปกติของผิวตาจากการใช้สมาร์ทโฟนในระยะใกล้ ซึ่งกล่าวถึงในหัวข้อ “อาการหลักและผลการตรวจทางคลินิก”
อาการทางความรู้สึกของอาการล้าตา จากเทคโนโลยีและสายตายาว ตามวัยจากสมาร์ทโฟนไม่ได้จำกัดอยู่แค่ตาล้า ปวด แห้ง และพร่ามัว แต่ยังรวมถึงอาการคอแข็ง ไหล่และแขนแข็ง ปวดหลังส่วนล่าง อ่อนเพลีย ชาตามแขนขา ประจำเดือนมาไม่ปกติ และแม้แต่อาการทางจิตใจ เช่น นอนไม่หลับและซึมเศร้า
อาการทางตาหลักแสดงไว้ด้านล่าง
อาการ กลไก ตาพร่า (พบบ่อยที่สุด) / โฟกัสไม่ชัดอาการเกร็งของการปรับโฟกัส / การทำงานร่วมกันของการตอบสนองระยะใกล้ล้มเหลว ตาล้า / รู้สึกหนักตา ความตึงเครียดอย่างต่อเนื่องของกล้ามเนื้อซิลิอารี ตาแห้ง และรู้สึกมีสิ่งแปลกปลอมการระเหยของน้ำตาเพิ่มขึ้นเนื่องจากการกระพริบตาลดลง ตาแดง และน้ำตาไหลความเสียหายที่ผิวตาและการหลั่งน้ำตาแบบสะท้อน ปวดศีรษะ (บริเวณหน้าผาก) และปวดเมื่อยไหล่ ความพยายามในการปรับโฟกัสและท่าทางที่ไม่เหมาะสม เห็นภาพซ้อน และรู้สึกว่าแนวตาเบนภาวะการเหล่เข้าล้มเหลวและการสลายการทำงานร่วมกันของการมองใกล้
อาการที่พบบ่อยที่สุดคือ ปวดศีรษะ ตาล้า ตาแห้ง มองเห็นไม่ชัด และปวดคอ/ไหล่3) .
การเปลี่ยนแปลงของการกระพริบตา : ระหว่างทำงานกับ VDT การกระพริบตาลดลงอย่างชัดเจน และเมื่อรวมกับอากาศแห้งในสำนักงาน ทำให้เกิดตาแห้ง ตามหน้าที่ หลังเลิกงาน การกระพริบตาจะเพิ่มขึ้นแบบชดเชย
การเปลี่ยนแปลงของการตอบสนองการมองใกล้ : การตอบสนองการมองใกล้ (การปรับโฟกัส การหดตัวของรูม่านตา การเหล่เข้า) จะถูกกระตุ้นพร้อมกันเมื่อมองใกล้ แต่หลังทำงานกับ VDT การทำงานร่วมกันนี้จะเสียไป ทำให้เกิดความไม่สอดคล้องในการกระตุ้นองค์ประกอบทั้งสาม
ความผิดปกติของน้ำตา : พบว่าช่วงเวลาการแตกตัวของฟิล์มน้ำตา (TBUT ) สั้นลง บ่งชี้ภาวะตาแห้ง แบบระเหย4) การใช้สมาร์ทโฟนมีผลกระทบอย่างมากต่อฟิล์มน้ำตา ความผิดปกติของการมองเห็น สองตา (ภาวะการเหล่เข้าล้มเหลว การเพิ่มขึ้นของ lag การปรับโฟกัส ความแตกต่างของการตรึง) ก็เป็นอาการแสดงทางคลินิกที่สำคัญของ DES5) .
การเปลี่ยนแปลงของการปรับโฟกัสและการเหล่เข้า : หลังการใช้เป็นเวลานาน พบว่าช่วงการปรับโฟกัสลดลงและจุดเหล่เข้าใกล้ถอยออก4) ในเด็ก มีรายงานภาวะตาเหล่เข้า แบบปรับโฟกัสเฉียบพลันที่ได้มา (AACE)
Q
ทำไมการมองไกลจึงไม่ชัดหลังจากใช้สมาร์ทโฟน?
A
เนื่องจาการจ้องใกล้เป็นเวลานานทำให้กล้ามเนื้อซิลิอารีอยู่ในภาวะตึงตัวมากเกินไป (ภาวะปรับตาค้างหรือกล้ามเนื้อปรับตาหดเกร็ง) กล้ามเนื้อซิลิอารีเป็นกล้ามเนื้อที่ปรับความหนาของเลนส์ตาเพื่อโฟกัสภาพ โดยจะหดตัวเมื่อมองใกล้ เมื่อกล้ามเนื้อนี้ถูกตรึงให้หดตัวต่อเนื่อง การปรับโฟกัสไปยังระยะไกลจะทำได้ยากชั่วคราว โดยปกติจะฟื้นตัวได้เมื่อพักผ่อนเพียงพอ แต่ถ้าเรื้อรังอาจทำให้อาการยืดเยื้อได้
การเกิดภาวะตาล้าจากสมาร์ทโฟนเกี่ยวข้องกับสามปัจจัยที่สัมพันธ์กัน ได้แก่ กลไกการปรับตา กลไกผิวตา และปัจจัยสิ่งแวดล้อม
ชนิดกล้ามเนื้อปรับตาตึง
กล้ามเนื้อซิลิอารีตึงเกิน : การทำงานใกล้ต่อเนื่องทำให้กล้ามเนื้อซิลิอารีไม่สามารถคลายตัวได้
สายตาสั้น ชั่วคราวการมองเห็น ระยะไกลลดลงหลังใช้สมาร์ทโฟน
พบบ่อยในวัยรุ่น : เป็นปัญหาโดยเฉพาะในช่วงอายุ 10-30 ปี ซึ่งมีกำลังปรับตาสูง
การแยกตัวในการดู 3 มิติ : เกิดการแยกระหว่างการปรับตา (ตำแหน่งหน้าจอ) และการหักเหเข้าหากัน (ภาพสามมิติ) ส่งผลต่อระบบประสาทอัตโนมัติ
ชนิดตาแห้งร่วม
การกระพริบตาลดลง : อัตราการกระพริบตาลดลงอย่างมีนัยสำคัญเมื่อจ้องหน้าจอ
การระเหยของน้ำตาเพิ่มขึ้น : การกระพริบตาลดลงทำให้น้ำตาระเหยมากขึ้น
ความเสียหายที่ผิวตา : เกิดการบาดเจ็บของเยื่อบุผิวและการอักเสบ ทำให้เกิดความรู้สึกเหมือนมีสิ่งแปลกปลอมและตาแห้ง
การกระพริบตาเพิ่มขึ้นแบบชดเชย : อาจเกิดการกระพริบตามากเกินไปหลังทำงาน
ชนิดปัจจัยสิ่งแวดล้อม
ระยะหน้าจอสั้น : สมาร์ทโฟนมักใช้ในระยะใกล้ (30-40 ซม.) (OR 4.24)6)
การยศาสตร์ที่ไม่เหมาะสม : ตำแหน่งหน้าจอและท่าทางที่ไม่เหมาะสม (OR 3.87) 6)
สภาพแวดล้อมแห้ง : ความชื้นต่ำกว่า 40% และการสัมผัสลมปรับอากาศโดยตรงทำให้การระเหยของน้ำตาเพิ่มขึ้น 1)
แสงสว่างไม่เหมาะสม : แสงจ้าและความแตกต่างของความสว่างทำให้อาการล้าทางสายตาแย่ลง
อัตราส่วนออดส์ของปัจจัยเสี่ยงที่ถูกวัดปริมาณผ่านการทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมาน 6) .
ปัจจัยเสี่ยง อัตราส่วนออดส์ ระยะห่างหน้าจอสั้น 4.24 การยศาสตร์ที่ไม่เหมาะสม 3.87 ท่าทางที่ไม่เหมาะสม 2.65 ไม่พักผ่อน 2.24 การใช้งานเป็นเวลานาน 2.02 เพศหญิง 1.74
เนื่องจากสมาร์ทโฟนมีหน้าจอขนาดเล็กและใช้งานในระยะใกล้ จึงมีความรุนแรงของ CVS สูงที่สุดในบรรดาอุปกรณ์ดิจิทัลทั้งหมด 4) นอกจากนี้ การใช้สมาร์ทโฟนที่เพิ่มขึ้นทั่วโลกและการแพร่หลายของทีวี 3D ทำให้โรคนี้มีแนวโน้มเพิ่มขึ้นในทุกกลุ่มอายุ
การวินิจฉัยสายตายาวตามอายุจากสมาร์ทโฟน และกลุ่มอาการเครียดทางตาจากเทคโนโลยีส่วนใหญ่ขึ้นอยู่กับการประเมินอาการทางคลินิก มีการตรวจร่วมกันดังต่อไปนี้
ในการซักประวัติ จะตรวจสอบรายละเอียดเกี่ยวกับสภาพแวดล้อมการทำงาน เวลาทำงานคอมพิวเตอร์ สภาพจิตใจนอกเหนือจากอาการทางตา (เช่น นอนไม่หลับ) และการใช้ยา เช่น ยาจิตเวชและยาแก้แพ้
ประเด็นสำคัญในการซักประวัติ:
ประเภทของอุปกรณ์ดิจิทัล (สมาร์ทโฟน คอมพิวเตอร์ แท็บเล็ต ฯลฯ) และระยะเวลาใช้งานต่อวัน
สถานการณ์การใช้งานหลัก (งาน งานอดิเรก เกม) และท่าทาง/ระยะห่างในการใช้งาน
ช่วงเวลาที่อาการปรากฏ (ระหว่างใช้งาน หลังใช้งาน ตื่นนอนตอนเช้า)
มีความผันผวนของการมองเห็น หรือไม่ (มองไกลไม่ชัดหลังจากใช้งานเป็นเวลานาน)
อาการนอกตา (ปวดหัว ไหล่แข็ง รบกวนการนอนหลับ)
ประวัติการใช้แว่นตาหรือคอนแทคเลนส์ตามใบสั่งแพทย์และวันที่ปรับปรุงล่าสุด
ยาที่รับประทาน (ตรวจสอบยาที่มีผลต่อการปรับโฟกัส)
การตรวจตามแนวทางการทำงาน VDT:
กระทรวงสาธารณสุข แรงงาน และสวัสดิการของญี่ปุ่นใน “แนวทางการจัดการอาชีวอนามัยสำหรับงาน VDT” แนะนำให้ตรวจตาแก่ผู้ปฏิบัติงาน VDT ดังนี้:
การตรวจวัดสายตา (สายตาระยะ 5 เมตรและสายตาใกล้)การตรวจวัดค่าสายตา (ตรวจสอบค่าสายตาที่เหมาะสมที่ระยะ 50 ซม.)
การตรวจตำแหน่งตา (การมีและระดับของตาเหล่ แฝง)
การตรวจการทำงานของกล้ามเนื้อปรับตา
จุดที่ควรสังเกตเป็นพิเศษคือ แว่นตาสำหรับแก้ไขสายตาระยะไกลไม่ได้ถูกปรับให้เหมาะสมกับระยะ 30-50 ซม. ของงาน VDT ดังนั้น การใช้เลนส์โปรเกรสซีฟที่ออกแบบให้เหมาะสมกับสภาพแวดล้อมการทำงาน VDT จึงถือว่ามีประสิทธิภาพในการป้องกันโรคตาจากความเครียดทางเทคโนโลยี สิ่งสำคัญคือต้องอธิบายให้ผู้ป่วยทราบว่าแว่นตาที่มีสายตาดีที่ระยะ 30 ซม. ไม่ได้หมายความว่าจะทำงาน VDT ได้สบายเสมอไป
รายการวิธีการตรวจหลักมีดังนี้
วิธีการตรวจ วัตถุประสงค์ ประเด็นสำคัญ การตรวจวัดค่าสายตา การหาปริมาณการเกร็งของกล้ามเนื้อปรับตา การเปรียบเทียบกับภาวะกล้ามเนื้อปรับตาอัมพาตเป็นสิ่งสำคัญ การตรวจการทำงานของกล้ามเนื้อปรับตา การวัดช่วงการปรับตาและจุดใกล้ เครื่องวัดจุดใกล้, การวัดซ้ำ, เครื่องวิเคราะห์การทำงานของกล้ามเนื้อปรับตา การตรวจวัดสายตา ระยะไกล ใกล้ และระยะกลาง การเปรียบเทียบก่อนและหลังใช้สมาร์ทโฟนก็มีประโยชน์ การตรวจตำแหน่งตา การประเมินภาวะรวมภาพไม่พอเพียงและตาเหล่ แฝง การทดสอบปิดตา ด้วยปริซึมการตรวจตาแห้ง การประเมินความผิดปกติของผิวตา BUT , การทดสอบ Schirmer , NIBUT แบบไม่รุกรานการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด สภาพเยื่อบุกระจกตา และฟิล์มน้ำตา การย้อมฟลูออเรสซีน
การประเมินด้วยแบบสอบถาม : แบบสอบถามมาตรฐานมีดังนี้3) .
CVS-Q (แบบสอบถามกลุ่มอาการการมองเห็น จากคอมพิวเตอร์): 16 อาการ คะแนน ≥6 บ่งชี้ DES
CVSS 17 (มาตรวัดอาการการมองเห็น จากคอมพิวเตอร์): 17 รายการ
DESQ (แบบสอบถามอาการล้าตาจากดิจิทัล ): สำหรับอุปกรณ์ดิจิทัลทั่วไป
ตัวชี้วัดความล้าตามวัตถุประสงค์ : สามารถวัดปริมาณความล้าทางสายตาได้โดยใช้ความถี่ฟิวชันฟลิคเกอร์วิกฤต (CFF ), การวิเคราะห์การกระพริบตา (อัตราการกระพริบตา, สัดส่วนการกระพริบตาไม่สมบูรณ์) และปฏิกิริยารูม่านตา 1)
การวินิจฉัยแยกโรค : แยกโรคตาแห้ง , อาการล้าตา , ความผิดปกติของการหักเหแสง (สายตาสั้น , สายตายาว , สายตาเอียง ), ภาวะปรับตาพร่อง, ตาเหล่ , และตาเหล่ แฝง นอกจากนี้ยังต้องแยกภาวะปรับตาผิดปกติจากยา เช่น ยาแก้แพ้และยาออกฤทธิ์ต่อจิตประสาท
การรักษาประกอบด้วยสามเสาหลัก: การปรับปรุงสภาพแวดล้อมและพฤติกรรม, การรักษาด้วยยา, และการแก้ไขค่าสายตา
การปรับปรุงสภาพแวดล้อมและพฤติกรรม
พัก 10-15 นาทีทุกชั่วโมง : มองไกลเพื่อผ่อนคลายกล้ามเนื้อซิลิอารี
รักษาระยะห่างที่เหมาะสม : รักษาระยะห่าง 40-70 ซม. จากสมาร์ทโฟนหรือคอมพิวเตอร์
กฎ 20-20-20 : ทุก 20 นาที ให้มองสิ่งที่อยู่ห่าง 20 ฟุต (ประมาณ 6 เมตร) เป็นเวลา 20 วินาที 8)
จัดแสงสว่าง : หลีกเลี่ยงแสงแดดโดยตรงและให้แน่ใจว่ามีแสงสว่างภายในอาคารเพียงพอ หลีกเลี่ยงลมโดยตรงจากเครื่องปรับอากาศหรือเครื่องทำความร้อน
การรักษาด้วยยา
น้ำตาเทียม : ยาหยอดตา Soft Santear 2-3 หยด 5-6 ครั้งต่อวัน
ยาหยอดตาชุ่มชื้น : ยาหยอดตา Hyalein 0.1% 1 หยด 5-6 ครั้งต่อวัน ร่วมกับยาหยอดตา Mucosta UD 2% หรือ Diquas 3% 1 หยด 5-6 ครั้งต่อวัน
รักษาภาวะเกร็งของกล้ามเนื้อปรับตา : ยาหยอดตา Mydrin M 0.4% 1 ครั้งต่อวันก่อนนอน (เพื่อผ่อนคลายกล้ามเนื้อซิลิอารี)
รักษาอาการล้าตา : ยาหยอดตา Sancoba 0.02% 3-5 ครั้งต่อวัน
การแก้ไขค่าสายตา
แว่นตาและคอนแทคเลนส์ที่มีค่าสายตาที่เหมาะสม : สิ่งสำคัญคือต้องหลีกเลี่ยงการแก้ไขน้อยไปหรือมากไป
แว่นตาสำหรับระยะกลาง : หลังจากอายุ 40 ปี อาจจำเป็นต้องใช้แว่นตาสำหรับระยะกลางเมื่อใช้คอมพิวเตอร์
แว่นตาปริซึม : ใช้ในกรณีที่มีความผิดปกติของตำแหน่งตา
การบริหารการกระพริบตา : หลับตา 2 วินาที 2 ครั้ง จากนั้นหลับตาแรงๆ 2 วินาที ทำซ้ำเป็น 1 เซ็ต4)
การแทรกแซงทางโภชนาการ : ตามการทบทวนอย่างเป็นระบบของ TFOS การเสริมโอเมก้า-3 ทางปากแสดงให้เห็นประสิทธิภาพด้วยหลักฐานคุณภาพสูงในการจัดการ DES2) ออกฤทธิ์ผ่านฤทธิ์ต้านอนุมูลอิสระและต้านการอักเสบเพื่อปรับปรุงอาการตาแห้ง บนผิวตา
จอ LED ปล่อยแสงสีฟ้า (380-500 นาโนเมตร) แต่หลักฐานในปัจจุบันไม่สนับสนุนว่าเลนส์ตัดแสงสีฟ้าช่วยลดอาการ DES ได้อย่างมีนัยสำคัญ1) แม้แต่การทดลองแบบสุ่มปกปิดสองทางก็ยังไม่ยืนยันผลที่มีนัยสำคัญ ในการจัดการ DES ควรให้ความสำคัญกับแนวทางอื่นนอกเหนือจากการตัดแสงสีฟ้า
เพื่อป้องกันอาการล้าตา จากการใช้สมาร์ทโฟน นิสัยต่อไปนี้มีประสิทธิภาพ:
รักษาระยะห่างจากหน้าจอ : ใช้สมาร์ทโฟนในระยะอย่างน้อย 40 ซม.
พักเป็นประจำ : ทุก 20 นาที มองไปยังทิวทัศน์ไกลๆ อย่างน้อย 20 วินาที (กฎ 20-20-20)
กระพริบตาอย่างมีสติ : ความถี่ในการกระพริบตาลดลงเมื่อจ้องหน้าจอ ควรกระพริบตาอย่างมีสติและสม่ำเสมอ
ใช้เครื่องเพิ่มความชื้น : ห้องที่แห้งจะทำให้อาการตาแห้ง แย่ลง รักษาความชื้นไว้ที่ 50-60% ด้วยเครื่องเพิ่มความชื้น
ตรวจตาเป็นประจำ : หากอาการยังคงอยู่ ให้ไปพบจักษุแพทย์เพื่อตรวจหาความผิดปกติของค่าสายตา ตาแห้ง หรือความผิดปกติของตำแหน่งตา
Q
จะป้องกันสายตายาวตามวัยจากสมาร์ทโฟนได้อย่างไร?
A
มาตรการป้องกันที่สำคัญที่สุดคือการปฏิบัติตามกฎ 20-20-20 (ทุก 20 นาที มองไปที่ระยะ 6 เมตรเป็นเวลา 20 วินาที) และรักษาระยะห่างที่เหมาะสมจากอุปกรณ์ (40-70 ซม.) นอกจากนี้ การเพิ่มการกระพริบตาอย่างมีสติ การปรับสภาพแวดล้อมการทำงานให้เหมาะสม (แสงสว่าง ตำแหน่งหน้าจอ ความชื้น) และการแก้ไขค่าสายตาผิดปกติเมื่อจำเป็นก็มีประสิทธิภาพ หากอาการยังคงอยู่หรือมีอาการของสายตายาว ตามวัยแม้ในวัยหนุ่มสาว แนะนำให้ไปพบจักษุแพทย์เพื่อตรวจสมรรถภาพการปรับตาและตรวจตาแห้ง
กลไกหลักสามประการเกี่ยวข้องกับการเกิดสายตายาว ตามวัยจากสมาร์ทโฟนและกลุ่มอาการตาจากเทคโนโลยี1)
ภาพรวมของพยาธิสภาพ:
สายตายาว ตามวัยจากสมาร์ทโฟนไม่ควรเข้าใจว่าเป็นโรคเดียว แต่เป็นความผิดปกติแบบสเปกตรัมที่ประกอบด้วยหลายภาวะทางพยาธิวิทยาร่วมกัน องค์ประกอบสามประการ ได้แก่ การหดเกร็งของกล้ามเนื้อปรับตา (ความผิดปกติทางการทำงาน) ตาแห้ง (ความผิดปกติของผิวตา) และภาวะบกพร่องของการลู่เข้า (ความผิดปกติของการมองเห็น สองตา) มีแนวโน้มที่จะทำให้กันและกันแย่ลง นำไปสู่การเรื้อรังและรุนแรงขึ้น การประเมินแต่ละองค์ประกอบและจัดการแบบผสมผสานเป็นสิ่งสำคัญสำหรับการปรับปรุงในระยะยาว
1. การหดเกร็งของกล้ามเนื้อปรับตาและสายตาสั้น ชั่วคราว
การทำงานระยะใกล้เป็นเวลานานทำให้กล้ามเนื้อปรับตาหดเกร็งมากเกินไป ทำให้เลนส์ตาอยู่ในสภาพหนา (สภาพมองใกล้) ในภาวะนี้ การปรับโฟกัสไปยังระยะไกลทำได้ยาก ทำให้เกิดสายตาสั้น ชั่วคราว ในวัยหนุ่มสาว แรงหดตัวของกล้ามเนื้อปรับตาสูง จึงมีแนวโน้มที่จะเกิดการหดเกร็งของกล้ามเนื้อปรับตาได้ง่าย สมาร์ทโฟนเป็นอุปกรณ์ที่มีภาระการปรับตามากที่สุดเนื่องจากใช้งานในระยะใกล้มากและหน้าจอเล็ก
2. การลดลงของการกระพริบตาและการแย่ลงของตาแห้ง
ระหว่างการทำงานกับ VDT การกระพริบตาลดลงอย่างชัดเจน และความแห้งในสำนักงานร่วมด้วยทำให้เกิดตาแห้ง จากการทำงาน อัตราการกระพริบตาปกติคือ 15-20 ครั้งต่อนาที แต่ลดลงอย่างมีนัยสำคัญเมื่อจ้องหน้าจอ การเพิ่มขึ้นของการกระพริบตาไม่สมบูรณ์ยังเร่งการระเหยของน้ำตา ทำให้ระยะเวลาแตกตัวของฟิล์มน้ำตาสั้นลงและเกิดความเสียหายต่อผิวตา หลังเลิกงาน การกระพริบตาจะเพิ่มขึ้นเพื่อชดเชย
3. การล่มสลายของความร่วมมือขององค์ประกอบสามประการของการตอบสนองระยะใกล้
การตอบสนองระยะใกล้ (การปรับตา การหดตัวของรูม่านตา การลู่เข้า) ถูกกระตุ้นพร้อมกันเมื่อมองใกล้ แต่หลังจากทำงานกับ VDT ความร่วมมือนี้จะพังทลาย ทำให้เกิดความไม่สอดคล้องกันในการกระตุ้นพร้อมกันขององค์ประกอบทั้งสาม ส่งผลให้เกิดการเพิ่มขึ้นของตาเหล่ แบบออกนอก, ภาวะบกพร่องของการลู่เข้า, และความแตกต่างของการตรึง ทำให้ตามัว, เห็นภาพซ้อน , และปวดตา ความผิดปกติของการมองเห็น สองตา (ภาวะบกพร่องของการลู่เข้า, การเพิ่มขึ้นของความล่าช้าในการปรับตา) เป็นภาวะทางพยาธิวิทยาที่สำคัญใน DES และปรากฏชัดโดยเฉพาะหลังการใช้อุปกรณ์เป็นเวลานาน5) ในเด็ก อาจปรากฏเป็นตาเหล่เข้า แบบเฉียบพลันที่เกิดขึ้นภายหลัง
ปัญหาการดูทีวี 3 มิติ และ VR
เมื่อดูทีวี 3 มิติ เกิดการแยกกันระหว่างการปรับตา (ตำแหน่งจริงของหน้าจอ) และการลู่เข้า (ความลึกที่ปรากฏของภาพสามมิติ) การแยกนี้อาจส่งผลต่อระบบประสาทอัตโนมัติ ทำให้เกิดปวดตา ปวดศีรษะ และคลื่นไส้
ความสัมพันธ์กับการดำเนินของสายตาสั้น
หลักฐานบ่งชี้ว่าการเพิ่มระยะเวลาการใช้หน้าจอในระยะยาวอาจมีส่วนทำให้เกิดการลุกลามของสายตาสั้น จริง โดยเฉพาะในวัยเด็ก การทำงานระยะใกล้เป็นเวลานานเป็นปัจจัยเสี่ยงที่ทราบกันดีต่อการยืดตัวของความยาวแกนลูกตา และการใช้สมาร์ทโฟนก็อาจเป็นปัจจัยหนึ่งที่ทำให้เกิดได้ อย่างไรก็ตาม ผลต่อการลุกลามของสายตาสั้น นั้นแตกต่างโดยพื้นฐานจากภาวะเกร็งของกล้ามเนื้อปรับตา (สายตาสั้นเทียม ) ในแง่ของกลไก (การยืดตัวของแกนลูกตา) ดังนั้นจึงต้องแยกแยะทั้งสองภาวะนี้
การใช้สมาร์ทโฟนและความยาวแกนลูกตา :
ผลการป้องกันของกิจกรรมกลางแจ้งต่อการลุกลามของสายตาสั้น นั้นส่วนใหญ่เกิดจากการส่งเสริมการหลั่งโดปามีนในจอประสาทตา จากแสงแดด (ยับยั้งการยืดตัวของแกนลูกตา) ในทางกลับกัน การใช้สมาร์ทโฟนเชื่อว่าเพิ่มเวลาในร่มแทนการทำงานระยะใกล้ จึงลดเวลาในการทำกิจกรรมกลางแจ้งและมีส่วนทำให้สายตาสั้น ลุกลาม กล่าวคือ นอกเหนือจากปัญหาทางแสงของตัวสมาร์ทโฟนเองแล้ว การเปลี่ยนแปลงวิถีชีวิต (การลดกิจกรรมกลางแจ้ง) ยังเป็นปัจจัยสื่อกลางที่สำคัญ
อุปกรณ์ดิจิทัลและการนอนหลับ:
การใช้สมาร์ทโฟนก่อนนอนส่งผลต่อจังหวะชีวภาพจากแสงสีฟ้า (ยับยั้งการหลั่งเมลาโทนิน) ภาวะตื่นตัวทางจิตใจมากเกินไป และคุณภาพการนอนที่ลดลง การอดนอนก่อให้เกิดวงจรอุบาทว์ที่ทำให้อาการล้าตา และการทำงานของกล้ามเนื้อปรับตาลดลงในเช้าวันรุ่งขึ้นแย่ลง ในการจัดการภาวะสายตายาว ตามวัยจากสมาร์ทโฟน การจำกัดการใช้อุปกรณ์ก่อนนอนเป็นคำแนะนำที่สำคัญ
สายตายาว ตามวัยจากสมาร์ทโฟนและการเลือกแก้ไข:
ในผู้ป่วยสายตายาว ตามวัยจากสมาร์ทโฟน มีข้อควรระวังในการแก้ไขดังนี้:
หลีกเลี่ยงการแก้ไขเกินพอดี : การแก้ไขสายตายาว ที่แรงเกินไปจะเพิ่มความพยายามในการปรับตาเมื่อทำงานระยะใกล้ ทำให้สายตายาว ตามวัยจากสมาร์ทโฟนแย่ลงประโยชน์ของแว่นตาสำหรับระยะกลาง : หลังจากอายุ 40 ปี เลนส์โปรเกรสซีฟสำหรับระยะกลาง (50-70 ซม.) มีประสิทธิภาพสำหรับงาน VDTการใช้ยาหยอดตาที่ทำให้กล้ามเนื้อปรับตาหยุดทำงาน : ยาหยอดตา Midrin M (tropicamide 0.4%) ครั้งเดียวก่อนนอนเพื่อบรรเทาการเกร็งตัวมากเกินไปของกล้ามเนื้อซิลิอารีการรักษาภาวะตาแห้ง ร่วมด้วย : เนื่องจากตาแห้ง มักเกิดร่วมกับสายตายาว ตามวัยจากสมาร์ทโฟน การใช้น้ำตาเทียม ร่วมกับยาหยอดกรดไฮยาลูโรนิกและยาหยอด Sancoba จึงเป็นพื้นฐาน
การดูแลตามกลุ่มอายุ:
กลุ่มอายุ ปัญหาหลัก มาตรการ 10-20 ปี อาการเกร็งของกล้ามเนื้อปรับตา / สายตาสั้นเทียม การปรับปรุงสภาพแวดล้อม, Midrin M, การตรวจวัดค่าสายตา (ภายใต้การหยุดการทำงานของกล้ามเนื้อปรับตา) 20-40 ปี อาการเกร็งของกล้ามเนื้อปรับตา + ภาวะตาแห้ง การปรับปรุงสภาพแวดล้อม, การรักษาด้วยยาหยอดตา, การยืนยันการแก้ไขค่าสายตา 40-50 ปี ระยะเริ่มต้นของสายตายาวตามอายุ + อาการเกร็งของกล้ามเนื้อปรับตา แว่นตาสำหรับระยะกลาง, การรักษาภาวะตาแห้ง มากกว่า 50 ปี สายตายาวตามอายุ ที่ดำเนินไป + DESแว่นตาที่มีค่าเพิ่มที่เหมาะสม, พิจารณาคอนแทคเลนส์หลายระยะ
ผลกระทบต่อระบบประสาทอัตโนมัติ
การใช้อุปกรณ์ดิจิทัลเป็นเวลานานทำให้เกิดการกระตุ้นระบบประสาทซิมพาเทติกอย่างต่อเนื่อง ส่งผลให้การควบคุมของระบบพาราซิมพาเทติก (การปรับตา การกระพริบตา การหลั่งน้ำตา) ลดลงเมื่อเทียบกัน เมื่อเร็ว ๆ นี้สิ่งนี้ได้รับความสนใจในฐานะกลไกพื้นฐานร่วมกันสำหรับอาการเกร็งของกล้ามเนื้อปรับตา ภาวะตาแห้ง และการกระพริบตาลดลง นอกจากนี้ ความผิดปกติของระบบประสาทอัตโนมัติ (นอนไม่หลับ ใจสั่น อ่อนเพลีย) หลังการทำงานกับ VDT ถูกเข้าใจว่าเป็นส่วนหนึ่งของอาการทั่วร่างกายของกลุ่มอาการตาจากเทคโนโลยี
อัตราการกระพริบตาปกติและการกระพริบตาไม่สมบูรณ์:
อัตราการกระพริบตาเปลี่ยนแปลงอย่างมากขณะหลับตาพักผ่อน พูดคุย อ่านหนังสือ และทำงานกับ VDT
สถานะ อัตราการกระพริบตา (ครั้ง/นาที) หลังจากหลับตาพักผ่อน 15–20 ขณะพูดคุย 18–26 ขณะอ่านหนังสือ 4–8 ขณะทำงานกับ VDT 3–7 ขณะคำนวณเลขง่ายๆ 3–5
การกระพริบตาไม่สมบูรณ์ที่เพิ่มขึ้น (การกระพริบตาตื้น) เป็นลักษณะเฉพาะของงาน VDT ซึ่งทำให้ผิวตาแห้ง เร็วขึ้นเนื่องจากไม่มีการรีเซ็ตฟิล์มน้ำตาอย่างสมบูรณ์ การออกกำลังกายกระพริบตาเป็นวิธีการฝึกที่มีประสิทธิภาพในการแก้ไขการกระพริบตาไม่สมบูรณ์นี้4) .
เนื้อหาในส่วนนี้รวมถึงข้อค้นพบที่อยู่ในระยะการวิจัยหรือการรายงาน ยังไม่ได้รับการยอมรับว่าเป็นการรักษามาตรฐานในปัจจุบัน ควรปรึกษาจักษุแพทย์ก่อนนำไปใช้ทางคลินิก
แนวโน้มความชุกทั่วโลก : จากการวิเคราะห์อภิมาน ความชุกรวมของ DES อยู่ที่ 66% (ช่วงความเชื่อมั่น 95%: 59-74%) ซึ่งเป็นภาวะที่พบบ่อยโดยส่งผลกระทบต่อ 2 ใน 3 คน 8) ในช่วงการระบาดของโควิด-19 อัตราดังกล่าวเพิ่มขึ้นเป็น 74% (ช่วงความเชื่อมั่น 95%: 66-81%) เนื่องจากการเพิ่มขึ้นอย่างรวดเร็วของการทำงานทางไกลและการเรียนออนไลน์ 7) มีรายงานความชุก 82% ในกลุ่มที่ไม่ใช่นักเรียน และ 70% ในกลุ่มนักเรียน โดยรวมแล้ว ความชุกของอาการล้าตา ทั่วโลกอยู่ที่ 51% (ช่วงความเชื่อมั่น 95%: 50-52%) และสูงถึง 90% ในกลุ่มผู้ใช้อุปกรณ์ดิจิทัล 11)
ผลกระทบต่อเด็ก : DES ในเด็กถูกเรียกว่า “การระบาดที่ซ่อนเร้น” 9) ในการศึกษาของอินเดีย เวลาใช้หน้าจอเฉลี่ยเพิ่มขึ้นสองเท่าจาก 1.9 ชั่วโมงก่อนโควิดเป็น 3.9 ชั่วโมง และความชุกของ DES ในเด็กสูงถึง 50.2% อายุ ≥14 ปี เพศชาย และการใช้อุปกรณ์มากกว่า 5 ชั่วโมงต่อวันถูกระบุว่าเป็นปัจจัยเสี่ยง การจำกัดเวลาใช้หน้าจอของเด็กและการจัดสรรเวลาให้ทำกิจกรรมกลางแจ้งมีความสำคัญในการป้องกันสายตาสั้น และอาการล้าตา
อาการล้าตา หลังโควิด-19สายตายาว และอาการล้าตา หลังการติดเชื้อโควิด-19 ซึ่งบ่งชี้ถึงความสามารถในการปรับโฟกัสของกล้ามเนื้อปรับเลนส์ที่ลดลง 12) สายตายาวตามอายุจากสมาร์ทโฟน และการปรับโฟกัสที่ลดลงซึ่งเป็นผลระยะยาวของโควิด-19 อาจมีกลไกคล้ายคลึงกัน
การประเมินความคงตัวของฟิล์มน้ำตาอย่างเป็นกลาง : วิธีการประเมินความคงตัวของฟิล์มน้ำตาอย่างเป็นกลางกำลังได้รับการพัฒนา 13) หากเทคโนโลยีนี้ถูกนำมาใช้ทางคลินิก จะสามารถวินิจฉัยและติดตามองค์ประกอบของตาแห้ง ที่เกี่ยวข้องกับสายตายาวตามอายุจากสมาร์ทโฟน ได้อย่างเป็นกลาง การประเมินฟิล์มน้ำตาอย่างเป็นกลางจะมีความสำคัญมากขึ้นในการจัดการ DES
ความก้าวหน้าในการแทรกแซงทางโภชนาการ : การเสริมแคโรทีนอยด์จุดรับภาพ (ลูทีน ซีแซนทีน และมีโซซีแซนทีน) แสดงให้เห็นถึงการปรับปรุงประสิทธิภาพการมองเห็น และการทำงานของสมอง และคาดว่าจะเป็นแนวทางเสริมสำหรับ DES 10) สำหรับการเสริมกรดไขมันโอเมก้า-3 ในการทบทวนอย่างเป็นระบบของ TFOS จัดให้เป็นวิธีการจัดการที่มีระดับหลักฐานสูงที่สุด 2) DHA (กรดโดโคซาเฮกซาอีโนอิก) คิดเป็นประมาณ 50% ของฟอสโฟลิปิดในเซลล์รับแสง ของจอประสาทตา และการเสริมกรดไขมันไม่อิ่มตัวเชิงซ้อนโอเมก้า-3 (PUFA s) มีประสิทธิภาพในการลดความเครียดออกซิเดชันที่ผิวตา 14)
เครื่องมือวินิจฉัยที่ได้มาตรฐาน : แบบสอบถามมาตรฐานมีความสำคัญในการประเมินอาการล้าตา และ DES 15) และ CVS-Q (คะแนน ≥6 บ่งชี้ DES) ถูกใช้อย่างแพร่หลาย มีประโยชน์ในการระบุกลุ่มอาการที่หลากหลาย ตั้งแต่อาการทางตา (ล้าตา ตาพร่า ตาแห้ง ) ไปจนถึงอาการทางระบบกล้ามเนื้อและกระดูก (ปวดคอและไหล่) 16) เวลาใช้ VDT สภาพแวดล้อมในการทำงาน และการแก้ไขสายตาด้วยแว่นตา ถูกระบุว่าเป็นปัจจัยกำหนดหลักของความชุก 17) ซึ่งยืนยันอีกครั้งถึงความสำคัญของการจัดการเวลาหน้าจอและการปรับปรุงสภาพแวดล้อมในการทำงาน
การรับมือกับเทคโนโลยีใหม่ : จอแสดงผลแบบสวมศีรษะเสมือนจริง (VR) ทำให้เกิดภาระทางการมองเห็น ในระยะใกล้ที่แตกต่างจากหน้าจอทั่วไป ทำให้เกิดความกังวลเกี่ยวกับผลกระทบใหม่ต่อการทำงานของการปรับตาและการหันตาเข้าหากัน การพัฒนาระบบติดตามและป้องกัน DES โดยใช้ AI และอุปกรณ์สวมใส่ได้กำลังดำเนินการอยู่ ในอุปกรณ์ VR ระยะการปรับตา (โฟกัสที่ระยะไม่กี่เซนติเมตรถึงหลายสิบเซนติเมตรจากตา) และระยะการหันตาเข้าหากัน (ความลึกที่ปรากฏของวัตถุในพื้นที่เสมือน) แตกต่างกัน (vergence-accommodation conflict) ทำให้อาการล้าตา ปวดศีรษะ และคลื่นไส้เป็นปัญหาโดยเฉพาะเมื่อใช้งานเป็นเวลานาน การจัดทำแนวทางปฏิบัติทางจักษุวิทยาที่เหมาะสมสำหรับยุค XR (ความเป็นจริงเสริม) ในอนาคตยังคงเป็นความท้าทาย
Wolffsohn JS, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface. Ocul Surf. 2023;30:213-252.
Downie LE, et al. TFOS Lifestyle: Impact of the digital environment on the ocular surface – Management and treatment. Ocul Surf. 2023;30:253-285.
Pucker AD, et al. Digital Eye Strain: Updated Perspectives. Clin Optom. 2024;16:249-261.
Pavel IA, et al. Computer Vision Syndrome: An Ophthalmic Pathology of the Modern Era. Medicina. 2023;59:412.
Barata MJ, et al. A Review of Digital Eye Strain: Binocular Vision Anomalies, Ocular Surface Changes. J Eye Mov Res. 2025.
Kaur K, et al. Digital Eye Strain- A Comprehensive Review. Ophthalmol Ther. 2022;11:1655-1680.
León-Figueroa DA, et al. Prevalence of computer vision syndrome during the COVID-19 pandemic. BMC Public Health. 2024;24:640.
Anbesu EW, Lema. Prevalence of computer vision syndrome. Sci Rep. 2023;13:1801.
Bhattacharya S, et al. Let There Be Light-Digital Eye Strain (DES) in Children as a Shadow Pandemic. Front Public Health. 2022;10:945082.
Lem DW, et al. Can Nutrition Play a Role in Ameliorating Digital Eye Strain? Nutrients. 2022;14(19):4005.
Song F, Liu Y, Zhao Z, et al. Clinical manifestations, prevalence, and risk factors of asthenopia: a systematic review and meta-analysis. J Glob Health. 2026;16:04053.
Thakur M, Panicker T, Satgunam P. Refractive error changes and associated asthenopia observed after COVID-19 infection: Case reports from two continents. Indian J Ophthalmol. 2023;71:2592-2594.
Watanabe M, et al. Objective evaluation of relationship between tear film stability and visual fatigue. Clin Optom. 2025;17:281-282.
Duan H, Song W, Zhao J, Yan W. Polyunsaturated fatty acids (PUFA s) and their potential adjunctive effects on visual fatigue. Nutrients. 2023;15:2633.
Mylona I, et al. Spotlight on Digital Eye Strain. Clin Optom. 2023;15:29-36.
Kahal F, Al Darra A, Torbey A. Computer vision syndrome: a comprehensive literature review. Future Sci OA. 2025;11(1):2476923.
Lema DW, Anbesu EW. Computer vision syndrome and its determinants: A systematic review and meta-analysis. SAGE Open Med. 2022;10:20503121221142400.