原發性青光眼的評估

隅角檢查(Gonioscopy)
1. 什麼是隅角檢查(隅角鏡檢查)?
Section titled “1. 什麼是隅角檢查(隅角鏡檢查)?”隅角鏡檢查是一種直接觀察前房隅角的接觸性檢查。通過觀察作為房水流出通道的隅角,可獲得青光眼分型診斷、治療決策和術後評估所必需的資訊3)。除青光眼外,許多疾病也會在隅角出現異常發現,因此它被視為眼科基本檢查之一。
隅角檢查應在以下情況進行。
- 初診或眼壓升高時的青光眼評估
- 涉及隅角的青光眼手術(MIGS、小樑切除術)前後
- 伴有葡萄膜炎或前段發炎的疾病評估
- 眼外傷後的隅角評估
- 尋找續發性青光眼的原因(偽剝落、色素散佈、新生血管、外傷後)
青光眼診療指引(第5版)將隅角檢查視為青光眼診療中不可或缺,並給予建議等級1A 3)。
2. 適應症
Section titled “2. 適應症”所有接受青光眼評估的病患都應進行隅角鏡檢查 2)。
其他適應症
原發性隅角閉鎖疾病(PACD)的分期
Section titled “原發性隅角閉鎖疾病(PACD)的分期”隅角鏡檢查是原發性隅角閉鎖疾病分期的核心。是否存在≥180°的虹膜小樑接觸(ITC)是分期的起點5)。
| 分期 | ITC ≥180° | 眼壓升高(>21 mmHg)或PAS | 青光眼性視神經病變 |
|---|---|---|---|
| 原發性隅角閉鎖可疑(PACS) | 有 | 無 | 無 |
| 原發性隅角閉鎖(PAC) | 有 | 有 | 無 |
| 原發性閉角型青光眼(PACG) | 有 | 有 | 有 |
3. 隅角的解剖結構
Section titled “3. 隅角的解剖結構”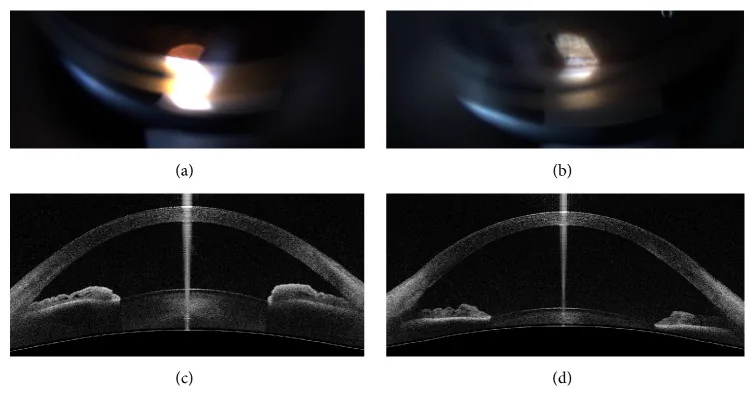
隅角的正常結構從角膜側到虹膜側按以下順序排列3)。
Schwalbe線:相當於Descemet膜的後端,表現為向前房內突出的白色線狀隆起。在剝脫性青光眼中,Schwalbe線前方可能出現波浪狀色素沉著(Sampaolesi線)3)。
小樑網:位於Schwalbe線和鞏膜突之間。從中部到鞏膜突的部分相當於功能性小樑網,表現為色素帶。在剝脫性青光眼和色素性青光眼中,可見明顯的色素沉著3)。
鞏膜突:觀察為睫狀體帶和小樑網之間的白線。其表面可見虹膜突。在兒童青光眼中,虹膜可能附著在鞏膜突前方,導致無法觀察到3)。
睫狀體帶:相當於睫狀體的前面,表現為灰黑色帶。在外傷性隅角後退中,睫狀體帶的寬度增加3)。即使在正常隅角,開放程度也有變異;高度近視眼中睫狀體帶較寬,遠視眼中較窄。
隅角血管:生理情況下也可觀察到睫狀血管,但呈同心圓或放射狀規則走行。病理性新生血管不規則、迂曲且多分支3)。在高眼壓時血流中斷,可能被漏診。
4. 檢查技術與分類方法
Section titled “4. 檢查技術與分類方法”由於是接觸式檢查,需點用局部麻醉眼藥水。在接觸鏡上滴加乙基纖維素(Scopisol®),然後佩戴,避免鏡片與角膜之間有空氣。
Van Herick法(篩檢)
Section titled “Van Herick法(篩檢)”在進行隅角鏡檢查前,先用Van Herick法進行篩檢。患者保持正視,將裂隙光以60度斜角照射到顳側最周邊部,測量周邊部角膜厚度與周邊部前房深度的比值。
判定標準:Grade 2以下(前房深度/角膜厚度 ≤ 1/4)可能存在隅角閉塞,應進行隅角鏡檢查3)。
隅角鏡的種類
Section titled “隅角鏡的種類”隅角鏡檢查包括使用直接型隅角鏡的直接法和使用間接型隅角鏡的間接法3)。
直接型隅角鏡(Koeppe、Barkan、Swan-Jacob、Hill鏡片)讓患者仰臥位觀察。主要用於兒童或手術時。
間接型隅角鏡(Goldmann單面鏡、Zeiss四面鏡)可在坐位下與裂隙燈顯微鏡一起使用,是日常診療中最常用的。注意影像為鏡像。Goldmann單面鏡的反射鏡高度較高、角度較大,適合觀察窄角的隅角隱窩。四面鏡無需旋轉即可觀察全周,也可用於壓迫隅角檢查。
為準確診斷隅角閉塞,最好同時進行靜態隅角鏡檢查和動態隅角鏡檢查3)。
靜態隅角鏡檢查:在暗室中,盡量降低裂隙燈顯微鏡的光量,避免光線進入瞳孔區,在不壓迫眼球的狀態下,評估自然瞳孔下的隅角開放程度3)。無法區分功能性閉塞和器質性閉塞。
動態隅角鏡檢查:提高裂隙燈顯微鏡的光量以縮瞳,傾斜隅角鏡或眼位,使隅角隱窩易於觀察3)。診斷器質性閉塞的有無、範圍、結節、新生血管的有無。
壓迫隅角鏡檢查:壓迫角膜中央使其變形,移動房水,將周邊虹膜向後推壓,觀察隅角隱窩3)。這是唯一能區分功能性閉塞(相對性瞳孔阻滯)和器質性閉塞(PAS)的方法。注意過度壓迫會導致Descemet膜皺褶,可能誤認為器質性閉塞。
當隅角非常狹窄,靜態和動態隅角鏡檢查難以區分功能性閉塞和器質性閉塞時進行。使用與角膜接觸面積小的隅角鏡,壓迫角膜中央使房水移動,將周邊虹膜向後推壓以觀察隅角隱窩。在有周邊虹膜前粘連的部位,虹膜無法被推下,無法觀察到小樑網或隅角隱窩。過度壓迫可能導致Descemet膜皺褶而降低可見性,有誤認為器質性閉塞的風險。
Shaffer分類(完整版)
Section titled “Shaffer分類(完整版)”根據小樑網與周邊虹膜之間的角度進行分類3)。
| 等級 | 隅角寬度 | 可見隅角結構 | 隅角閉塞可能性 |
|---|---|---|---|
| 0 | 0度 | 不可見 | 已閉塞 |
| 1 | 10度 | Schwalbe線、小樑網前部 | 可能閉塞 |
| 2 | 20度 | Schwalbe線、全部小梁網 | 不易發生 |
| 3 | 20~35度 | Schwalbe線、小梁網、鞏膜突 | 不會發生 |
| 4 | 35~45度 | 全部隅角結構 | 不會發生 |
虹膜小梁接觸(ITC)指無法觀察到後方小梁網的區域(相當於Shaffer分級0~1級)。
Scheie分類(完整版)
Section titled “Scheie分類(完整版)”根據可觀察到的組織進行分類3)。0級(WIDE)可見全部結構,IV級為最窄狀態,連Schwalbe線也看不到。
| 等級 | 隅角結構的可見範圍 |
|---|---|
| IV | 無法觀察 |
| III | 小梁網後半部分無法觀察 |
| II | 睫狀體帶無法觀察 |
| I | 睫狀體帶部分無法觀察 |
| O(寬角) | 整個隅角 |
Spaeth分類
Section titled “Spaeth分類”隅角形態以虹膜附著部位、虹膜插入角度和周邊虹膜形狀(凹形q、平坦r、凸形s)三個要素描述。已有報告顯示其與超音波生物顯微鏡高度相關4)。
隅角色素沉著程度分類
Section titled “隅角色素沉著程度分類”分為0~IV度共5個等級。在重度(IV度)色素沉著的眼睛中,青光眼的發生率很高。
| 等級 | 隅角色素沉著 |
|---|---|
| 0 | 無色素沉著 |
| I | 輕度(小樑網部分有薄層色素) |
| II | 中度(整個小樑網有中等程度色素) |
| III | 重度(整個小樑網有明顯色素) |
| IV | 極重度(色素散佈於Schwalbe線和虹膜根部) |
5. 代表性異常所見與臨床意義
Section titled “5. 代表性異常所見與臨床意義”在隅角檢查中,重要的是不要遺漏以下異常所見。許多異常,如隅角結節和新生血管,只有在充分放大後才能確認。需仔細觀察全周。
周邊虹膜前粘連(PAS):隅角與周邊虹膜的粘連,形狀多樣,如帳篷狀、梯形或廣泛的片狀3)。除原發性閉角型青光眼外,也見於新生血管性青光眼、葡萄膜炎、ICE症候群、鈍挫傷後、雷射或內眼手術後。高度從僅累及鞏膜突到完全阻塞小樑網不等。
病理性新生血管:繼發於眼部缺血性病變,從虹膜根部發出並形成細小分支3)。一旦從開角期過渡到閉角期,眼壓控制變得困難。高眼壓時血流中斷,容易漏診。
色素沉著:在剝脫性青光眼中,色素帶超過Schwalbe線(Sampaolesi線)是特徵性表現3)。在色素性青光眼中,整個小樑網呈現均勻的深色素沉著。
隅角後退:見於鈍挫傷後,表現為睫狀體帶增寬3)。範圍和寬度因損傷程度而異。
隅角發育不全(發育性青光眼):發育性青光眼表現為虹膜高位附著。與PAS相比,寬度較窄,常可見海綿狀虹膜突。在Axenfeld-Rieger症候群中,可見索狀葡萄膜殘留和Schwalbe線增厚(後胚胎環)。
術後所見:隅角鏡檢查對於鑑別MIGS後的凝血塊附著、粘連、周邊虹膜前粘連形成,以及小樑切除術後手術創口的凝血塊或虹膜嵌頓至關重要。
兒童隅角所見
Section titled “兒童隅角所見”兒童青光眼由各種隅角異常引起的眼壓升高所致。到4-5歲時,可以進行與成人相同的檢查,但在診室內進行充分檢查很困難,通常需要全身麻醉或鎮靜下檢查。
- 早發型發育性青光眼:表現為虹膜高位附著。發育異常局限於隅角。
- 遲發型發育性青光眼:隅角鏡檢查難以識別異常。角膜直徑不增大。
- 繼發性發育性青光眼:根據無虹膜症、Sturge-Weber症候群、Axenfeld-Rieger症候群等原發疾病,表現出多種隅角所見。
6. 與輔助影像診斷的比較
Section titled “6. 與輔助影像診斷的比較”前眼部OCT(AS-OCT)
超音波生物顯微鏡(UBM)
優點:可觀察包括隅角、虹膜與部分睫狀體在內的前眼部組織的微細結構斷面3)。對睫狀體的描繪優越,可在完全暗室下觀察。角膜混濁時也可進行隅角評估。改進後可在坐位下進行。
限制:接觸式,患者負擔大。解析度劣於OCT。僅提供任意位置的單個斷層影像,侷限於平面評估。
定位:在診斷高褶虹膜、惡性青光眼與虹膜睫狀體腫瘤續發性青光眼中扮演重要角色。
全周隅角相機
隅角鏡檢查可評估色調、透過壓迫隅角鏡進行動態評估以及直接確認周邊虹膜前粘連,在這些方面影像診斷無法取代2)。另一方面,影像診斷在定量與客觀記錄方面優越,適合縱向比較。兩者互補使用很重要。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”自動隅角攝影裝置
Section titled “自動隅角攝影裝置”Nidek公司的GS-1是固定式接觸型隅角攝影裝置,使用16面鏡的隅角鏡拍攝並拼接360度隅角照片。多焦點拍攝可事後調整對不同隅角組織的對焦。有望提高觀察者間和觀察者內的一致性。
手持式成像裝置
Section titled “手持式成像裝置”GonioPen是在新加坡開發的手持式隅角攝影裝置,可提供高解析度的虹膜角膜角照片。體積小巧,經過最少訓練的技術人員即可使用。
智慧型手機隅角成像
Section titled “智慧型手機隅角成像”透過安裝裂隙燈轉接器的智慧型手機相機,可以拍攝隅角鏡照片和影片。也有報告指出無需裂隙燈,直接用智慧型手機拍攝進行隅角成像。預計在醫療資源有限的地區將得到應用。
雙鏡式手術用隅角鏡
Section titled “雙鏡式手術用隅角鏡”傳統直接型手術用隅角鏡需要傾斜頭部或顯微鏡,而雙鏡式隅角鏡透過兩個內建反射鏡提供正像觀察隅角,無需傾斜頭部或顯微鏡即可觀察和操作全周隅角。隨著MIGS的發展,手術用隅角鏡也在不斷進化。
8. 參考文獻
Section titled “8. 參考文獻”- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Kugler Publications. 2020.
- 日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日本眼科学会雑誌. 2022;126(2):85-177.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Angle-Closure Disease Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern. 2024.
