原発緑内障の評価

隅角検査(Gonioscopy)
1. 隅角検査(ゴニオスコピー)とは
Section titled “1. 隅角検査(ゴニオスコピー)とは”隅角鏡検査(gonioscopy)は、前房隅角を直接観察するための接触型検査である。房水流出路である隅角を観察し、緑内障の病型診断・治療方針決定・術後評価に不可欠な情報を得る3)。緑内障以外でも隅角に異常所見が出現する疾患は多く、眼科基本検査の一つとして位置づけられる。
隅角検査は以下の場面で実施すべきである。
- 初診時・眼圧上昇時の緑内障評価
- 隅角にアプローチする緑内障手術(MIGS・線維柱帯切除術)の前後
- ぶどう膜炎・前眼部炎症を伴う病態の評価
- 眼外傷後の隅角評価
- 二次性緑内障原因の検索(偽落屑・色素散布・新生血管・外傷後)
緑内障診療ガイドライン(第5版)は隅角検査を緑内障診療において必要不可欠と位置づけ、推奨度1A を付与している3)。
隅角鏡検査は緑内障の評価を受けるすべての患者に実施すべきである2)。
その他の適応
原発閉塞隅角病(PACD)の病期分類
Section titled “原発閉塞隅角病(PACD)の病期分類”隅角鏡検査は原発閉塞隅角病の病期分類の根幹をなす。180度以上の虹彩線維柱帯接触(ITC)の有無が病期分類の出発点となる5)。
| 病期 | 180度以上のITC | 眼圧上昇(>21 mmHg)またはPAS | 緑内障性視神経症 |
|---|---|---|---|
| 原発閉塞隅角症疑い(PACS) | あり | なし | なし |
| 原発閉塞隅角症(PAC) | あり | あり | なし |
| 原発閉塞隅角緑内障(PACG) | あり | あり | あり |
3. 隅角の解剖学的構造
Section titled “3. 隅角の解剖学的構造”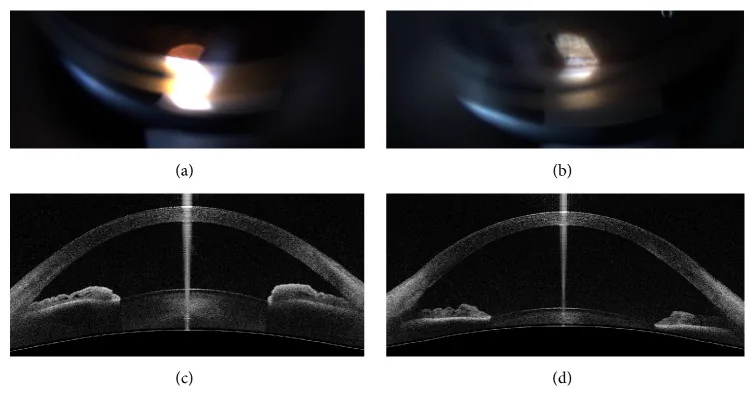
隅角の正常構造は角膜側から虹彩側に向かい、以下の順序で構成される3)。
Schwalbe線: Descemet膜の後端に相当し、前房内に突出する白い線状隆起としてみられる。落屑緑内障ではSchwalbe線前方に波状の色素沈着(Sampaolesi線)がみられることがある3)。
線維柱帯: Schwalbe線と強膜岬の間に位置する。中央から強膜岬側は機能的線維柱帯に相当し、色素帯として観察される。落屑緑内障・色素緑内障では著明な色素沈着を呈する3)。
強膜岬: 毛様体帯と線維柱帯の間の白い線として観察される。虹彩突起がその表面にみられることがある。小児緑内障眼では虹彩が強膜岬より前方に付着し、観察できないことがある3)。
毛様体帯: 毛様体の前面に相当し、灰黒色の帯として観察される。外傷性の隅角後退では毛様体帯の幅が広くなる3)。正常隅角でも開大度にはバリエーションがあり、強度近視眼では毛様体帯が広く、遠視眼では狭い傾向がある。
隅角血管: 生理的にも毛様血管が観察されることがあるが、同心円状・放射状の規則的走行を示す。病的新生血管は不規則で曲がりくねった走行と多数の分枝を呈する3)。高眼圧時には血流が途絶えるため見逃すことがある。
4. 検査手技と分類法
Section titled “4. 検査手技と分類法”検査前の準備
Section titled “検査前の準備”接触式検査であるため、局所麻酔薬の点眼を行う。接眼レンズにエチルセルロース(スコピゾル®)を滴下し、角膜との間に空気が入らないよう装着する。
van Herick法(スクリーニング)
Section titled “van Herick法(スクリーニング)”隅角鏡検査の前に、van Herick法でスクリーニングを行う。被検眼を正面視に保ち、斜め60度の角度からスリット光を耳側最周辺部に照射し、周辺部角膜厚と周辺部前房深度の比を計測する。
判定基準: Grade 2以下(前房深度/角膜厚 ≤ 1/4)では隅角閉塞の可能性があり、隅角鏡検査を行うべきである3)。
隅角鏡の種類
Section titled “隅角鏡の種類”隅角鏡検査には直接型隅角鏡による直接法と間接型隅角鏡による間接法がある3)。
直接型隅角鏡(Koeppe・Barkan・Swan-Jacob・Hillレンズ)は患者を仰臥位にして観察する。主として小児や手術時に用いられる。
間接型隅角鏡(Goldmann一面鏡・Zeiss四面鏡)は座位で細隙灯顕微鏡とともに実施でき、日常診療で最も一般的に使用される。ミラーイメージである点に注意する。Goldmann一面鏡は反射鏡の高さが高く角度が大きく、狭隅角の隅角底の観察に適する。四面鏡は回さずに全周を観察でき、圧迫隅角検査にも使用可能である。
隅角閉塞の正確な診断には静的隅角鏡検査と動的隅角鏡検査の両方を行うことが望ましい3)。
静的隅角鏡検査: 暗室下で細隙灯顕微鏡の光量を極力下げ、瞳孔領に光を入れずに眼球を圧迫しない状態で、自然瞳孔下での隅角開大度を評価する3)。機能的閉塞と器質的閉塞の鑑別はできない。
動的隅角鏡検査: 細隙灯顕微鏡の光量を上げて縮瞳させ、隅角鏡または眼位を傾けて隅角底が見やすい状態にする3)。器質的閉塞の有無・範囲、結節・新生血管の有無を診断する。
圧迫隅角鏡検査: 角膜中央を圧迫して変形させ、房水を移動させることで周辺虹彩を後方に押し下げ、隅角底を観察する3)。機能的閉塞(相対的瞳孔ブロック)と器質的閉塞(PAS)を鑑別できる唯一の方法である。過度の圧迫によりDescemet膜皺襞が生じ、器質的閉塞と誤認するリスクがあるため注意が必要である。
隅角が非常に狭く、静的・動的隅角鏡検査では機能的閉塞と器質的閉塞の鑑別が困難な場合に行う。角膜との接触面積が小さい隅角鏡を使用し、角膜中央を圧迫して房水を移動させ、周辺虹彩を後方に押し下げて隅角底を観察する。周辺虹彩前癒着がある部位では虹彩は押し下げられず、線維柱帯や隅角底は観察できない。過度に圧迫するとDescemet膜皺襞により視認性が低下し、器質的閉塞と誤認する危険がある。
Shaffer分類(完全版)
Section titled “Shaffer分類(完全版)”線維柱帯と周辺部虹彩のなす角度により分類する3)。
| 等級 | 隅角の角度 | 隅角構造の可視範囲 | 隅角閉塞の可能性 |
|---|---|---|---|
| 0 | 0度 | 観察できない | 生じている |
| 1 | 10度 | Schwalbe線、線維柱帯の前方 | 生じうる |
| 2 | 20度 | Schwalbe線、線維柱帯全部 | 生じ難い |
| 3 | 20〜35度 | Schwalbe線、線維柱帯、強膜岬 | 生じえない |
| 4 | 35〜45度 | 隅角すべて | 生じえない |
虹彩線維柱帯接触(ITC)は線維柱帯後方が観察できない領域(Shaffer等級0〜1相当)をさす。
Scheie分類(完全版)
Section titled “Scheie分類(完全版)”観察可能な組織により分類する3)。Grade 0(WIDE)は全構造が見え、Grade IVはSchwalbe線すら見えない最も狭い状態である。
| 等級 | 隅角構造の可視範囲 |
|---|---|
| IV | 観察できない |
| III | 線維柱帯の後方半分が観察できない |
| II | 毛様体帯が観察できない |
| I | 毛様体帯の一部が観察できない |
| O(WIDE) | 隅角すべて |
Spaeth分類
Section titled “Spaeth分類”隅角の形態を虹彩付着部位・虹彩の挿入角度・周辺虹彩形状(凹状q・平坦r・凸状s)の3要素で記載する。超音波生体顕微鏡との高い相関が報告されている4)。
隅角色素沈着度分類
Section titled “隅角色素沈着度分類”0〜IV度の5段階に分類する。重度(IV度)の色素沈着がある眼では緑内障の頻度が高い。
| 等級 | 隅角色素沈着 |
|---|---|
| 0 | 色素沈着なし |
| I | 軽度(線維柱帯の一部に薄い色素) |
| II | 中等度(線維柱帯全体に中程度の色素) |
| III | 高度(線維柱帯全体に著明な色素) |
| IV | 最高度(Schwalbe線・虹彩根部にも色素散布) |
5. 代表的異常所見と臨床的意義
Section titled “5. 代表的異常所見と臨床的意義”隅角検査では以下の異常所見を見落とさないことが重要である。隅角結節や新生血管のように、十分に拡大することで初めて確認できるものも多い。全周を丹念に観察する。
周辺虹彩前癒着(PAS): 隅角部と周辺虹彩の癒着であり、テント状・台形・広範な面状など形状は多様である3)。原発閉塞隅角症のほか、血管新生緑内障・ぶどう膜炎・ICE症候群・鈍的外傷後・レーザーや内眼手術後に形成される。高さも強膜岬にかかるわずかなものから線維柱帯を完全に閉塞するものまで多様である。
病的新生血管: 眼虚血性病変に続発し、虹彩根部から立ち上がり細かい枝分かれを形成する3)。開放隅角期を過ぎて閉塞隅角期に移行すると眼圧コントロールは困難となる。高眼圧時には血流途絶により見逃されやすい。
色素沈着: 落屑緑内障ではSchwalbe線を超える色素帯(Sampaolesi線)が特徴的である3)。色素緑内障では線維柱帯全体の均一な高度色素沈着を呈する。
隅角後退: 鈍的外傷後にみられ、毛様体帯の幅が広くなる所見である3)。外傷の程度により範囲や幅が異なる。
隅角形成不全(発達緑内障): 発達緑内障では虹彩高位付着を呈する。PASと比べて幅が細く、スポンジ様を呈する虹彩突起がみられることが多い。Axenfeld-Rieger症候群では索状ぶどう膜遺残やSchwalbe線の肥厚(後部胎生環)を認める。
術後所見: MIGS後の凝血塊付着・癒着・周辺虹彩前癒着形成、線維柱帯切除術後の術創への凝血塊や虹彩嵌頓の鑑別に隅角検査は必須である。
小児における隅角所見
Section titled “小児における隅角所見”小児の緑内障はさまざまな隅角異常による眼圧上昇を原因として発生する。4〜5歳になると成人と同様の検査ができるが、十分な検査を診察室で行うことは困難で、全身麻酔または鎮静下での検査が必要になる場合が多い。
- 早発型発達緑内障: 虹彩高位付着を呈する。発達異常が隅角に限局する。
- 遅発型発達緑内障: 隅角鏡検査での異常同定が困難。角膜径拡大は認めない。
- 続発発達緑内障: 無虹彩症・Sturge-Weber症候群・Axenfeld-Rieger症候群等の原疾患に基づく多様な隅角所見を示す。
6. 補助画像診断との比較
Section titled “6. 補助画像診断との比較”前眼部OCT(AS-OCT)
超音波生体顕微鏡(UBM)
長所:隅角・虹彩・毛様体の一部を含む前眼部組織の微細構造を断面として観察可能である3)。毛様体の描出に優れ、完全な暗室での観察が可能。角膜混濁時にも隅角評価が可能。改良により座位でも施行可能となった。
限所:接触式であり患者負担が大きい。解像度はOCTより劣る。任意位置の1断層像で平面的な評価にとどまる。
位置づけ:プラトー虹彩・悪性緑内障・虹彩毛様体腫瘍による続発緑内障の診断に重要な役割を果たす。
全周隅角カメラ
隅角鏡検査は色調の評価・圧迫隅角検査による動的評価・周辺虹彩前癒着の直接的な確認が可能であり、これらの点において画像診断では代替できない2)。一方、画像診断は定量的・客観的な記録に優れ、経時的な比較に適している。両者を相補的に活用することが重要である。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”自動隅角撮影装置
Section titled “自動隅角撮影装置”ニデック社のGS-1は据置型の接触式隅角撮影装置であり、16面鏡の隅角レンズを使用して360度の隅角写真を撮影・つなぎ合わせることが可能である。複数焦点での撮影により、異なる隅角組織への焦点調整が事後的に行える。検者間・検者内一致率の向上が期待されている。
手持ち式イメージングデバイス
Section titled “手持ち式イメージングデバイス”GonioPenはシンガポールで開発された手持ち式の隅角撮影デバイスであり、高解像度の虹彩角膜角写真を提供する。小型・コンパクトで、最小限のトレーニングを受けた技術者でも使用可能である。
スマートフォンを用いた隅角イメージング
Section titled “スマートフォンを用いた隅角イメージング”スリットランプアダプターを装着したスマートフォンカメラにより、隅角鏡写真や動画の撮影が可能である。スリットランプを使用せずにスマートフォンの直接撮影による隅角イメージングも報告されている。医療資源の限られた地域での活用が期待される。
ダブルミラー型手術用隅角鏡
Section titled “ダブルミラー型手術用隅角鏡”従来の直接型手術用隅角鏡では頭部や顕微鏡を傾ける必要があったが、ダブルミラー型隅角鏡は2つの内蔵ミラーにより直像として隅角を観察でき、頭部や顕微鏡を傾けることなく全周の隅角を観察・操作可能である。MIGSの発展に伴い、手術用隅角鏡の進化が続いている。
8. 参考文献
Section titled “8. 参考文献”- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Kugler Publications. 2020.
- 日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日本眼科学会雑誌. 2022;126(2):85-177.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Angle-Closure Disease Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern. 2024.
