眼部因素

人工水晶體脫位
一目了然的要點
Section titled “一目了然的要點”1. 什麼是眼內透鏡脫位?
Section titled “1. 什麼是眼內透鏡脫位?”眼內透鏡(IOL)脫位是白內障手術中植入的IOL從眼內正常固定位置移位的總稱。晚期囊袋內IOL脫位的累積發生率約為0.5-3%,多見於白內障術後6-12年 11)。
IOL偏移分為以下三類:
- 偏心/傾斜:由於不對稱植入等固定不良導致光學部偏離視軸中心,不會進展為脫落。
- 脫位(半脫位):IOL仍與部分懸韌帶或水晶體囊相連而移位,IOL有晃動,存在脫落風險。
- 脫落:IOL完全脫離懸韌帶或囊袋,掉落到視網膜上。
脫位進一步分為囊袋內脫位(IOL仍包裹在晶狀體囊內脫位)和囊袋外脫位(IOL從囊袋中脫出)。囊袋內脫位發生在懸韌帶斷裂進展、IOL向後下沉的過程中,約40%由剝落症候群導致的懸韌帶退化引起。
根據發病時間,IOL植入後3個月內發生的稱為早期脫位,3個月後發生的稱為晚期脫位。早期脫位由術中IOL固定不良或晶狀體囊/懸韌帶破裂引起。晚期脫位主要由進行性懸韌帶功能不全和前囊收縮引起。
根據昭和大學藤丘醫院的統計,晶狀體脫位的發生率為1639眼中16眼(約1.0%),相關因素為:雷射虹膜切開術後50.0%、眼挫傷病史25.0%、剝落症候群(XFS)18.8%、馬凡症候群12.5%。
術後3個月內的早期脫位多由手術操作因素引起。而晚期脫位可因進行性懸韌帶功能不全在術後數年至十餘年發生。存在剝落症候群或視網膜色素變性等背景因素時,需要長期追蹤。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”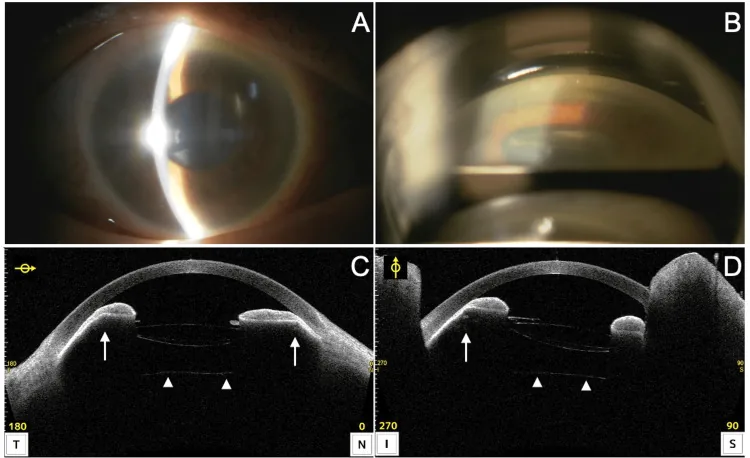
- 視力下降:由IOL偏位/傾斜引起的屈光異常,或光學部偏離瞳孔區所致。
- 單眼複視:IOL邊緣暴露於瞳孔區時發生。
- 眩光和光暈:IOL邊緣引起的不適光視現象。
- 視物晃動:由於IOL晃動,體位改變時視覺發生變化。
- 眼痛和頭痛:伴隨間歇性隅角閉鎖或炎症發生。
輕度時,瞳孔區內可觀察到IOL移位。嚴重時,IOL位於瞳孔區以外的區域。體位改變時位置也常發生變化。
在未散瞳狀態下進行眼球運動或眨眼時可觀察到IOL晃動,有助於診斷輕度脫位。即使下方懸韌帶斷裂,若上方附著完好,坐位裂隙燈檢查時IOL可能看起來位置正常。仰臥位時IOL向後傾斜下沉,因此術前應在手術顯微鏡下確認仰臥位狀態。
在玻璃體液化顯著或無玻璃體眼的病例中,IOL可能墜入玻璃體腔,呈現與無晶狀體眼相似的表現(高度遠視化)。
當IOL脫位至前房時,可能伴隨以下嚴重併發症:
- 角膜內皮損傷:IOL接觸角膜導致水泡性角膜病變6)
- 瞳孔阻滯性青光眼:IOL堵塞瞳孔導致眼壓急劇升高6)
- 葡萄膜炎和前房積血:虹膜受刺激引起的炎症
Sim等人(2022)報導了一例64歲女性視網膜色素變性患者雙眼先後發生前方IOL脫位6)。右眼因角膜內皮損傷導致水泡性角膜病變,左眼出現瞳孔阻滯性青光眼(眼壓50 mmHg),均需摘除IOL。
3. 原因與風險因素
Section titled “3. 原因與風險因素”IOL脫位是由於水晶體囊和懸韌帶的支撐功能破壞所致。風險因素多種多樣。
全身性與外部因素
外傷:鈍性外傷導致眼球變形,懸韌帶斷裂。在原因明確的晶狀體脫位中最常見。
馬凡氏症候群:由FBN1基因突變引起的結締組織疾病。約60%的病例出現晶狀體偏位,多為向上偏位。
異位性皮膚炎:反覆揉眼導致懸韌帶損傷。
高胱胺酸尿症:先天性胺基酸代謝異常。引起雙眼晶狀體偏位(多為向下偏位)。
懸韌帶脆弱在剝落症候群、玻璃體手術史、高度近視等情況下成為問題,增加白內障手術併發症和晚期IOL脫位的風險。7, 8, 9)
晚期脫位的主要機制是前囊收縮(囊膜皺縮)。連續環形撕囊(CCC)後,撕囊緣的晶狀體上皮細胞增殖並轉化為肌纖維母細胞。當這種收縮力超過懸韌帶的離心力時,撕囊口收縮進展。前囊收縮症候群的頻率和程度因IOL類型和眼部背景而異。10)前囊收縮的危險因素包括小直徑CCC、懸韌帶脆弱、剝落症候群、視網膜色素變性、慢性眼內發炎、高度近視。後發性白內障的Nd:YAG雷射後囊切開術的衝擊也可能誘發半脫位。
剝落症候群(pseudoexfoliation syndrome; PXF)是一種年齡相關性疾病,虹膜、晶狀體表面和前房角有白色剝落物沉積。懸韌帶進行性脆弱,是白內障術後IOL囊袋內脫位的最大危險因素,約佔囊袋內脫位的40%。常伴有瞳孔散大不良和青光眼。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”IOL脫位的診斷以散瞳下裂隙燈顯微鏡檢查為基礎。需確認以下4項:
- IOL光學部與支撐部的位置
- 晶狀體懸韌帶的狀態
- 晶狀體囊的狀態
- 有無IOL震顫(晃動)
為了鑑別脫位與墜落以及制定手術計劃,必須在手術顯微鏡下仰臥位進行評估。坐位時位於瞳孔區的IOL,在仰臥位時常向後傾斜下沉。
| 檢查方法 | 主要用途 |
|---|---|
| 裂隙燈顯微鏡 | 評估IOL位置與晃動 |
| B型超音波 | 檢測玻璃體腔內IOL |
| 眼前段OCT/超音波生物顯微鏡 | 評估虹膜後方的IOL |
即使裂隙燈顯微鏡下能看到IOL,在玻璃體液化嚴重的病例中,手術顯微鏡下可能無法直視IOL。眼底檢查是必須的,如果IOL掉入玻璃體腔,會出現明顯的遠視化。
對於多焦點IOL和散光矯正型IOL,即使非常輕微的偏移也會導致光學性能顯著下降,因此應考慮早期手術介入。
術前診斷需要判斷是囊袋內脫位還是囊袋外脫位,如何將IOL提拉到虹膜上,玻璃體切除的範圍,以及取出和固定所需的器械。
- 水晶體半脫位(未手術眼):先天性或外傷性水晶體偏位。馬凡症候群或同型胱胺酸尿症可雙眼發生。有無白內障手術史是鑑別的第一步。
- 後發性白內障導致的視力下降:IOL位置通常正常。Nd:YAG雷射後囊切開術可改善。
- 玻璃體混濁導致的視功能下降:前節和IOL位置無異常,眼底檢查和B超確認玻璃體混濁。
Mano等人(2021)報告了一例剝脫症候群末期IOL脫位伴眼壓升高病例,使用掃頻源OCT測量IOL傾斜角,術後1、4、6個月分別為6.6°、7.9°、8.7°4)。
5. 標準治療方法
Section titled “5. 標準治療方法”如果IOL半脫位輕微,對視力影響小,且無周圍組織損傷,可選擇觀察。有假性水晶體震顫但無下方脫位的病例通常無症狀。透過屈光矯正進行視力矯正,並嚴密監測。
根據偏位程度,有時僅復位即可。瞳孔夾持、囊袋夾持、襻脫入前房、術後早期不對稱固定等,可通過側切口用鉤或鏟復位。
IOL取出與再固定
Section titled “IOL取出與再固定”對於脫位或掉落的IOL,標準治療是取出脫位的IOL,然後縫合或鞏膜固定新的IOL。
脫位IOL的取出
Section titled “脫位IOL的取出”- 引導至瞳孔:(1) 從角膜緣側切口用鉤子挑起,(2) 從睫狀體平坦部用撥針推起
- 墜入玻璃體的IOL:玻璃體全切除後用玻璃體手術鑷夾取。也可用液體全氟碳(LPFC)將其浮至虹膜平面。
- PMMA IOL:通過與光學部匹配的約6.5 mm切口取出。
- 可折疊IOL:在眼內半切或折疊後,通過3~3.5 mm的小切口取出。
為保護角膜內皮,在IOL移動和取出時應使用眼用黏彈劑(OVD)。
IOL固定術
Section titled “IOL固定術”2018年的網絡統合分析證實,虹膜固定、經鞏膜固定和鞏膜內固定三種方法均具有同等療效(AAO PPP)。7)建議睫狀溝固定的IOL度數比囊袋內固定的計算值減少0.5~1.0 D。7)注意,單片式丙烯酸IOL的睫狀溝固定因存在虹膜摩擦、色素播散和IOL偏位的風險而被禁忌。7)
鞏膜內固定(山根法)
經鞏膜縫線固定
原理:用縫線將IOL固定於睫狀溝。可採用內路法或外路法施行。
縫線:10-0聚丙烯(傳統)、9-0聚丙烯、CV-8 Gore-Tex(高抗拉強度)。
挑戰:使用10-0聚丙烯縫線,平均4至6.5年有縫線斷裂的風險。
主要併發症:IOL再脫位、傾斜、眼內出血、視網膜剝離、縫線結的暴露/侵蝕/斷裂7)
前房型人工水晶體/虹膜固定
ACIOL:柔性開環型。必須評估前房深度和隅角。有報告建議50歲以下患者避免使用。
虹膜縫線固定:虹膜夾型人工水晶體或McCannel縫線術。注意角膜內皮損傷的風險。
如果使用由不易折斷的材料如聚偏二氟乙烯(PVDF)製成的多片式IOL,則可以將脫位的IOL直接在玻璃體腔內重新固定到鞏膜上。對於反覆IOL再脫位或虹膜/鞏膜狀況不佳的病例,最終可能選擇更換為ACIOL2)。
Mano等人(2021)對一名88歲患有終末期剝脫症候群的女性(眼壓47 mmHg)同時實施了山根法(凸緣鞏膜內固定)和小樑切除術4)。通過下方顳側L形切口(8點鐘方向)取出IOL,保留上方結膜用於小樑切除術。術後6個月,矯正視力從0.2提高到0.4,眼壓為8 mmHg,病程良好。
輕度半脫位,如果對視力影響不大且無周圍組織損傷,可以觀察。透過屈光矯正視力並定期監測。但由於可能進展,如果症狀變化,應及時就診眼科。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”人工水晶體脫位的發病機轉基於睫狀小帶(Zinn小帶)的脆弱化或斷裂。睫狀小帶是將水晶體囊懸吊於睫狀體的纖維,根據斷裂範圍的不同,臨床表現也有所不同。
- 部分斷裂:根據斷裂範圍,出現水晶體(人工水晶體)晃動、虹膜震顫、前房變淺。
- 全周斷裂:人工水晶體落入玻璃體腔,或脫入前房。
剝落症候群中的睫狀小帶功能不全
Section titled “剝落症候群中的睫狀小帶功能不全”在剝落症候群中,剝落物質沉積於虹膜、水晶體表面、隅角和睫狀體表面。這些物質直接積聚在睫狀小帶上,隨著年齡增長導致纖維逐漸脆弱化。常伴有瞳孔散大不良,增加白內障手術的難度。
前囊收縮導致的晚期脫位
Section titled “前囊收縮導致的晚期脫位”連續環形撕囊(CCC)後,撕囊邊緣的水晶體上皮細胞增殖並轉分化為肌纖維母細胞。當這些細胞產生的向心性收縮力超過睫狀小帶的離心力時,就會發生囊袋收縮(撕囊口收縮)。後發性白內障引起的上皮細胞增殖增加了人工水晶體和水晶體囊的重量,進一步增加了睫狀小帶的應力。8)9)
視網膜色素變性中的睫狀小帶脆弱
Section titled “視網膜色素變性中的睫狀小帶脆弱”視網膜色素變性患者的人工水晶體脫位盛行率據報導為9-10%6)。推測是由於變性視網膜釋放的毒性物質直接損傷睫狀小帶。另一種機轉是血-眼屏障破壞導致房水中細胞激素增加,促進水晶體上皮細胞增殖,加速前囊收縮6)。
馬凡氏症候群
Section titled “馬凡氏症候群”馬凡氏症候群是由FBN1基因突變引起的體染色體顯性遺傳性結締組織疾病。除骨骼系統(身材高大、蜘蛛樣指趾、脊柱側彎)和心血管系統(主動脈瘤、剝離)外,眼部約60%的病例出現水晶體異位。多向上方或上顳側偏位。也存在球形水晶體、高度近視、視網膜剝離和青光眼的高風險。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”光調節型人工水晶體(LAL)在鞏膜固定中的應用
Section titled “光調節型人工水晶體(LAL)在鞏膜固定中的應用”鞏膜固定型人工水晶體的屈光預測性較低,只有約50%的患者能達到±0.5 D以內,而囊袋內固定則為72%。光調節型人工水晶體(LAL)是一種術後可透過紫外線照射調整度數的人工水晶體。
Ma等人(2023)對一名53歲雙側水晶體半脫位的女性實施了基於套管的鞏膜內襻固定(ISHF)植入LAL 1)。術後以微小單視為目標進行度數調整,雙眼裸眼視力均達到20/20。LAL應用於鞏膜固定是一種可能克服ISHF最大弱點——屈光預測誤差的方法。
基於套管改良法簡化操作
Section titled “基於套管改良法簡化操作”Bever等人(2021)報告了一種改良方法,將人工水晶體有意地掉落在視網膜上,然後用27G鑷子直接夾住襻尖端並將其從鞏膜拉出 3)。該方法無需在虹膜平面進行操作,對於熟練玻璃體視網膜手術的醫師來說安全且高效。4隻眼睛均實現了水晶體穩定性和良好的居中固定。
使用紮帶法重新固定多焦點人工水晶體
Section titled “使用紮帶法重新固定多焦點人工水晶體”Eom等人(2022)報告了使用6-0聚丙烯縫線採用紮帶法對C襻和雙C襻半脫位多焦點人工水晶體進行四點法蘭鞏膜內固定 5)。透過將縫線打結成紮帶樣環,確保在光學部-襻連接處牢固固定。兩例病例均獲得了良好的人工水晶體居中固定以及遠、近視力。
8. 參考文獻
Section titled “8. 參考文獻”- Ma CJ, Schallhorn CC, Stewart JM, Schallhorn JM. Modified intrascleral haptic fixation of the light adjustable lens in a case of spontaneous adult-onset bilateral lens subluxation. Am J Ophthalmol Case Rep. 2023;31:101864.
- Hoang J, Gutowski M, Altaweel M, Liu Y. Combined minimally invasive conjunctival surgery with lens repositioning for traumatic bleb leak with dislocated intraocular lens. Trauma Case Rep. 2023;48:100936.
- Bever GJ, Liu Y, Stewart JM. Modified technique for trocar-based sutureless scleral fixation of intraocular lenses: a new approach to haptic externalization. Am J Ophthalmol Case Rep. 2021;23:101145.
- Mano Y, Mizobuchi K, Watanabe T, Watanabe A, Nakano T. Minimally invasive surgery for intraocular lens removal and intrascleral intraocular lens fixation with trabeculectomy in a patient with dislocated intraocular lens and elevated intraocular pressure. Case Rep Ophthalmol. 2021;12:538-542.
- Eom Y, Lee YJ, Park SY, et al. Cable tie technique for securing scleral fixation suture to intraocular lens. Am J Ophthalmol Case Rep. 2022;27:101646.
- Sim AYC, Yong MH, Tang SF, Mustapha M, Wan Abdul Halim WH. Bilateral sequential spontaneous anterior dislocated intraocular lens in a patient with retinitis pigmentosa. Cureus. 2022;14(7):e26986.
- American Academy of Ophthalmology Preferred Practice Pattern Cataract and Anterior Segment Committee. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
- Gross JG, Kokame GT, Weinberg DV; Dislocated In-The-Bag Intraocular Lens Study Group. In-the-bag intraocular lens dislocation. Am J Ophthalmol. 2004;137(4):630-635. PMID: 15059700. doi:10.1016/j.ajo.2003.10.037.
- Hayashi K, Hirata A, Hayashi H. Possible predisposing factors for in-the-bag and out-of-the-bag intraocular lens dislocation and outcomes of intraocular lens exchange surgery. Ophthalmology. 2007;114(5):969-975. doi:10.1016/j.ophtha.2006.09.017.
- Hartman M, Rauser M, Brucks M, Chalam KV. Evaluation of anterior capsular contraction syndrome after cataract surgery with commonly used intraocular lenses. Clin Ophthalmol. 2018;12:1399-1403.
- Kristianslund O, Dalby M, Drolsum L. Late in-the-bag intraocular lens dislocation. J Cataract Refract Surg. 2021;47(7):942-954. PMID: 33750091. doi:10.1097/j.jcrs.0000000000000605.
- Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142.
