白內障形成的機制
快速混濁:水晶體囊破裂導致房水進入水晶體纖維內。
遲發性混濁:即使沒有囊破裂,外傷的力量也會損傷水晶體纖維,數月到數年後形成。
典型外觀:玫瑰花形(rosette)或星形(stellate)混濁。

外傷性白內障是由外傷引起的晶狀體混濁,與年齡相關性白內障相比,更常見於年輕人。當發現無基礎疾病的年輕患者出現單眼白內障時,應首先懷疑外傷性白內障。一般人口中眼外傷的終生盛行率約為14%,兒童與年輕男性較多見。眼外傷中27%至65%會發展為白內障,且大多數因嚴重影響視功能而需手術 3)。
外傷性白內障常伴有其他眼組織損傷,且多發於年輕族群,因此成為重大的公共衛生負擔。即使沒有嚴重影響視功能的白內障,懸韌帶損傷也可能導致晶狀體半脫位,有時需要手術介入。
白內障形成的機制
快速混濁:水晶體囊破裂導致房水進入水晶體纖維內。
遲發性混濁:即使沒有囊破裂,外傷的力量也會損傷水晶體纖維,數月到數年後形成。
典型外觀:玫瑰花形(rosette)或星形(stellate)混濁。
外傷性白內障的特徵
好發族群:兒童和年輕男性。
合併其他眼損傷:虹膜損傷、懸韌帶損傷、玻璃體脫出等。
緊急性:囊破裂或眼壓升高時需要緊急摘除。
機械性外傷:
非機械性外傷:
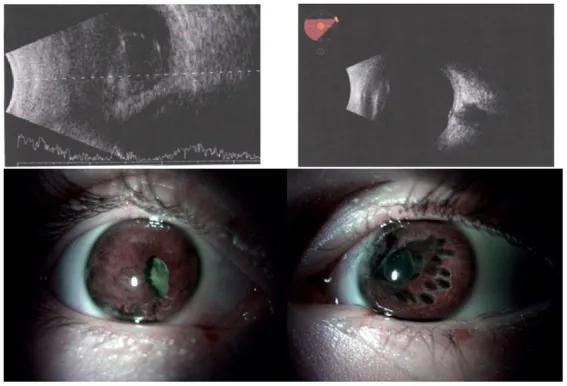
視力與眼壓
術前視力有助於預測術後最佳矯正視力。關於眼壓,不對稱性低眼壓提示眼球開放傷或睫狀體解離裂隙。眼壓升高可能反映晶狀體源性青光眼、前房積血或隅角後退性青光眼。
瞳孔所見
相對性傳入性瞳孔障礙(rAPD)見於外傷性視神經病變,是術後視力預後的指標。單純白內障不會引起rAPD。
眼前節所見
| 所見部位 | 評估要點 |
|---|---|
| 角膜 | 混濁程度及對IOL計算的影響 |
| 前房 | 出血、水晶體物質、玻璃體脫出 |
| 虹膜 | 透照缺損、虹膜離斷、散瞳障礙 |
| 水晶體 | 混濁部位、前囊破裂、半脫位、Vossius環 |
Vossius環:鈍性外力使虹膜壓向水晶體,在瞳孔緣對應的前囊表面形成環狀虹膜色素沉著。這是鈍挫傷的特徵性表現,是水晶體囊外傷的證據。
致傷物體大小與混濁模式:
診斷系統
外傷記錄採用伯明罕眼外傷術語(BETT)系統。
影像學檢查
是的。穿孔性外傷時,水晶體囊破裂,房水進入,導致傷後立即快速混濁。小傷口(如針傷)可能僅侷限於前囊下混濁,但大傷口(如刀傷)混濁擴散迅速。而鈍挫傷即使沒有囊破裂,外力也會導致代謝障礙和滲透壓變化,常在傷後數月至數年內逐漸混濁。
外傷性白內障的診斷本身並不困難,但確定其病因是外傷至關重要。與常規白內障手術相比,外傷性白內障手術可能更具挑戰性,因此必須進行徹底的術前評估。
鑑別診斷:若單眼出現虹膜後粘連、前囊混濁或局限性皮質混濁,應懷疑外傷性白內障。
外傷性白內障的摘除大致分為眼球開放性外傷後立即進行的「一期(primary)摘除」和外傷後數週至數月的「二期(secondary)摘除」。
開放性眼球外傷的一期修復最好在24小時內完成,24小時內修復組的眼內炎風險顯著較低(OR 0.39,95%CI 0.19-0.79)1)。
緊急摘除(一期)的適應症:
二期摘除的優點:
| 摘除時機 | 優點 |
|---|---|
| 一期 | 單次手術、降低成本、降低弱視風險(兒童) |
| 二期 | IOL計算精度、可視性、炎症控制 |
前囊完整性評估: 術中使用台盼藍辨識前囊撕裂,並在白色白內障中也能看清囊膜。若懷疑囊膜撕裂,應輕柔、謹慎地進行水分離。
按白內障類型手術:
IOL選擇:
術後第1天、第1週和第1個月進行定期回診。完成局部抗生素和類固醇眼藥水療程。如果出現併發症,應更頻繁地追蹤,並調整類固醇或使用降眼壓藥物。
兒童更容易受到眼外傷的影響,需要特殊管理。
術前考量
在兒童中,判斷視力嚴重受損的閾值低於成人。如果視軸上有超過3毫米的混濁,應考慮摘除;延遲會增加弱視風險,因此建議作為緊急手術進行一期摘除。
對於穿通傷,應盡快摘除水晶體,並在可能的情況下植入人工水晶體。對於鈍挫傷,根據白內障進展情況決定手術時機。
術中考量
在2歲以下的兒童中,白內障摘除常聯合經睫狀體扁平部玻璃體切除術。在該年齡組,人工水晶體植入應推遲,作為二期手術進行。
術後考量
在外傷性白內障的視力預後預測中,眼外傷評分(OTS)被廣泛使用。OTS根據初始視力、有無眼球破裂、眼內炎、穿通傷、視網膜剝離和相對性傳入性瞳孔障礙這六個因素計算預後2)。一項針對300多名兒童的回顧性研究顯示,OTS能可靠預測兒童外傷性白內障的視力預後5)。
關於一期摘除與二期摘除的優劣,仍存在相互矛盾的數據,尚未達成共識4)。有報告指出,開放性眼球外傷在24小時內進行一期修復與眼內炎風險降低(OR 0.39)相關,因此建議早期介入1)。
對於鞏膜固定型人工水晶體,Yamane法等無縫線固定也是一種選擇。在無囊膜支持的情況下,根據合併損傷和術者經驗選擇固定方法6)。
McMaster D, Bapty J, Bush L, et al. Early versus delayed timing of primary repair after open-globe injury: a systematic review and meta-analysis. Ophthalmology. 2024.
Kuhn F, Maisiak R, Mann L, et al. The Ocular Trauma Score (OTS). Ophthalmol Clin North Am. 2002;15(2):163-165.
Shah MA, Shah SM, Shah SB, et al. Morphology of traumatic cataract: does it play a role in final visual outcome? BMJ Open. 2011;1(1):e000060.
Rumelt S, Rehany U. The influence of surgery and intraocular lens implantation timing on visual outcome in traumatic cataract. Graefes Arch Clin Exp Ophthalmol. 2010;248(9):1293-1297.
Ram J, Verma N, Gupta N, et al. Effect of penetrating and blunt ocular trauma on the outcome of traumatic cataract in children in northern India. J Trauma Acute Care Surg. 2012;73(3):726-730.
Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged intrascleral intraocular lens fixation with double-needle technique. Ophthalmology. 2017;124(8):1136-1142.
Morikawa S, Okamoto F, Okamoto Y, et al. Clinical characteristics and visual outcomes of work-related open globe injuries in Japanese patients. Sci Rep. 2020;10:1208.