前房隅角支撐型
代表產品:AcrySof(Alcon)
設計將支撐部置於前房隅角。存在角膜內皮細胞慢性減少、瞳孔橢圓化、核性白內障等問題,目前已退出市場。不推薦用於年輕人的屈光矯正。

有水晶體眼內透鏡(Implantable Collamer Lens; ICL)是一種後房型有水晶體眼內透鏡(posterior chamber phakic intraocular lens; pIOL)。它在保留自身水晶體的同時,將透鏡植入虹膜與水晶體之間(睫狀溝),以矯正屈光不正。與白內障手術類似,是在手術顯微鏡下進行的眼內手術,但不摘除水晶體。
主要適應症為中高度近視(尤其是≥6D)。由於不切除角膜,因此沒有角膜擴張的風險。其特點是保留調節力,可逆性優良。特別適用於不適合LASIK或SMILE的病例(角膜薄、高度近視)。
ICL手術適應症的確定需要綜合判斷多個因素。
綜合評估後,經門診詳細說明和知情同意後進行手術2)。
1953年Strampelli開發了首個前房型pIOL。早期透鏡併發症多,如角膜內皮功能不全和青光眼,但1977年Worst開發了虹膜固定型,1986年Fyodorov開發了後房型,安全性得以提高。STAAR Surgical公司於1993年推出首款後房型pIOL,2005年獲得美國FDA批准。2022年3月,EVO/EVO+ ICL在美國獲得FDA批准,全球使用量已超過200萬片1)。
STAAR Surgical公司開發的「Collamer」是一種專利材料,其組成如下:
含有膠原蛋白使其與生物組織具有高度親和性,氣體和代謝產物的通透性優異,發炎反應極少1)。纖維連接蛋白等蛋白質的吸附少,通過鏡面顯微鏡和雷射閃光細胞計的長期評估也未發現慢性發炎。
最新的EVO ICL在光學區中央設有一個直徑0.36mm的孔(KS-AquaPORT)。這帶來了以下優點:
EVO+型號的有效光學區更大(最大7.5mm),有望減少瞳孔較大的年輕患者的眩光、光暈和高階像差。在FDA臨床試驗(中度近視200眼)中,99.7%的眼睛保持了適當的拱高,未發生閉角、色素播散或前囊下白內障1)。
屈光手術指引(第8版)對有晶體眼人工水晶體植入術的適應症規定如下2)。
| 項目 | 標準 |
|---|---|
| 年齡 | 原則21~45歲(老花年齡需謹慎) |
| 矯正量 | 主要對象為6D以上近視 |
| 中度近視(3D以上、6D以下) | 謹慎適應 |
| 高度近視(超過15D) | 謹慎適應 |
| 前房深度 | ≥2.8mm(角膜內皮距離≥3.0mm) |
| Toric ICL適應散光 | 1.0D~4.0D |
基於美國FDA核准(EVO ICL),適應症為21~45歲、眼鏡度數−3.0D~−20.0D、前房深度≥3.0mm 1)。
| 檢查項目 | 目的 |
|---|---|
| 裸眼及矯正視力 | 基線評估 |
| 主觀和客觀屈光檢查(包括散瞳後) | 度數決定 |
| 角膜地形圖 | 排除圓錐角膜 |
| 角膜內皮細胞計數 | 確認≥2300 cells/mm²(21歲以上) |
| 眼前節OCT/UBM | 測量前房深度和隅角間距離 |
| 眼底檢查(散瞳下) | 確認視網膜裂孔和格子狀變性 |
| 眼壓測量 | 排除青光眼 |
| 瞳孔直徑測量 | 預測夜間視覺症狀 |
必須使用前段OCT或超音波生物顯微鏡(UBM)測量前房深度和隅角間距,這對確定鏡片尺寸至關重要2)。
根據指南(第8版),以下為絕對禁忌症2)。
注意事項包括青光眼、正常眼壓性青光眼、全身性結締組織疾病、乾眼症以及疑似非進行性輕度圓錐角膜2)。
前房隅角支撐型
代表產品:AcrySof(Alcon)
設計將支撐部置於前房隅角。存在角膜內皮細胞慢性減少、瞳孔橢圓化、核性白內障等問題,目前已退出市場。不推薦用於年輕人的屈光矯正。
前房虹膜固定型
代表產品:Artisan/Verisyse(Ophtec/Abbott),可折疊型Artiflex/Veriflex
用爪固定在虹膜中周邊部。雖然存在角膜內皮細胞慢性減少的擔憂,但比隅角支撐型更安全。需要大切開,需注意術後散光9)。
後房型(ICL)
代表產品:Visian ICL(STAAR Surgical)
放置在睫狀溝。遠離角膜內皮,內皮細胞減少風險低。EVO/EVO+透過中央孔降低了瞳孔阻滯和前囊下白內障的風險。可透過3.0mm小切口植入。
ESCRS指引建議,在前房型pIOL植入後需要進行白內障手術時,術前評估應包括檢查虹膜損傷、周邊虹膜切開術的通暢性以及角膜內皮細胞密度和形態9)。
準確決定鏡片尺寸直接影響術後結果。ICL尺寸有13.2mm、13.7mm、14.0mm和14.5mm四種,選擇合適的尺寸是拱高管理的關鍵。
尺寸決定方法比較:
| 方法 | 測量值 | 特點 |
|---|---|---|
| WTW+ACD法 | 水平角膜直徑+前房深度 | 簡便但精度中等 |
| 前節OCT STS法 | 睫狀溝間距離(sulcus-to-sulcus) | 直接測量,精度更高 |
| UBM STS法 | 超音波生物顯微鏡測量睫狀溝直徑 | 用於前節OCT不適用情況 |
使用前眼部OCT或UBM直接測量睫狀溝直徑(STS)比WTW能更準確預測拱高,建議作為術前標準評估4)。
理想的拱高(ICL與水晶體前表面之間的間隙)為250~750μm2)。
| 拱高狀態 | 風險 |
|---|---|
| 低於250μm(低拱高) | 與水晶體接觸→前囊下白內障 |
| 250~750μm(適當) | 最佳安全範圍 |
| 超過750μm(高拱高) | 將虹膜向前推→隅角狹窄、色素播散、瞳孔阻滯 |
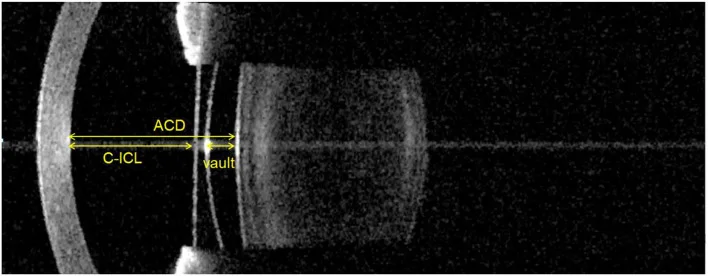
對於前房型IOL,使用Van der Heijde列線圖,根據屈光度、角膜屈光力和前房深度計算度數9)。術後拱高有逐年下降的趨勢(由於水晶體隨年齡增長而膨脹),定期進行前眼部OCT評估很重要4)。
拱高是ICL與水晶體前表面之間的間隙(距離),可透過前段OCT測量。適當範圍為250–750 μm。小於250 μm時,與水晶體接觸可能導致前囊下白內障。大於750 μm時,ICL會將虹膜向前推,使隅角變窄,增加眼壓升高和色素散播的風險2)。
EVO/EVO+ ICL不需要周邊虹膜切開。使用傳統Visian ICL時,需在術前2–3週在上方兩個位置進行YAG雷射虹膜切開術1)。
術後可能出現一過性眼壓升高,因此手術當天建議術後觀察至少2小時2)。
雙眼同時手術也是可行的,但在感染風險高的病例中,建議單眼分別進行手術2)。
以下顯示美國FDA臨床試驗中中度近視組(200眼)的6個月結果1)。
| 指標 | EVO ICL | SMILE | Topo-LASIK |
|---|---|---|---|
| 裸眼遠視力20/20或以上 | 94.5% | 84.2% | 88.9% |
| ±0.50D以內 | 91.5% | 93.7% | 93.0% |
| CDVA維持率 | 98.0% | — | — |
| 安全性指數 | 1.21 | — | — |
EVO ICL顯示出與角膜屈光手術相當或更優的有效性與安全性1)。
眼壓升高
OVD殘留:最常見。術後1-6小時18%出現一過性升高1)。數日內自然改善。
類固醇反應:發生率0.5%。透過減少類固醇劑量處理1)。
色素播散/隅角狹窄:因拱高過大導致虹膜前移。可能需要更換ICL尺寸1)。
感染/發炎
TASS(毒性前眼節症候群):發生率0.24%。術後1週左右遲發。口服潑尼松龍0.5 mg/kg+1%眼藥水每小時1次,治療4-5週6)。
眼內炎:發生率0.017-0.036%。玻璃體內注射萬古黴素1 mg+頭孢他啶2 mg可能保留ICL7)。
其他
基於指引(第8版)的術後監測項目:術後1天、1週、1個月、3個月、6個月檢查視力、屈光、拱高、角膜內皮細胞密度、眼壓和眼底,之後每6-12個月終身追蹤2)。拱高低於250 μm時考慮更換ICL尺寸;超過750 μm時以隅角鏡檢查評估。
術後早期眼壓升高的原因有多種可能3)。
Moshirfar等人(2024)報告的病例中,術後IOP升高被推測為黏彈劑殘留和早期類固醇反應所致3)。經過6週的觀察和類固醇減量,眼壓恢復正常,無需取出晶體或進行虹膜切開。
6個月時角膜內皮細胞平均減少率為2.2%1)。長期研究顯示,術後早期重塑後趨於穩定,8年時減少率為3.6±7.9%1)。前房型有晶體眼人工晶體比後房型有更高的慢性內皮細胞減少風險,因此長期監測很重要9)。
Li等人(2023)報告了ICL術後一週發生的兩例遲發性TASS6)。觀察到角膜後沉著物(KP)和前房纖維蛋白形成,但透過口服潑尼松龍0.5 mg/kg聯合1%滴眼液每小時一次治療4-5週,視力和前房表現均得到改善。發生率為0.24%(827隻眼中2隻眼)。
Zhang等人(前房積血病例報告)報告了一名23歲女性在ICL術後因虹膜睫狀體囊腫破裂導致前後房出血8)。使用0.3%妥布黴素/0.1%地塞米松滴眼液(每日4次)和1%硫酸阿托品眼用凝膠(每日2次)進行保守治療17天,無需取出ICL即癒合。
Zheng等人(2023)報告了一例ICL術後20天發生的表皮葡萄球菌眼內炎7)。進行了兩次玻璃體腔注射(萬古黴素1 mg + 頭孢他啶2 mg),無需取出ICL或進行玻璃體切除術,裸眼視力恢復至22/20。ICL術後眼內炎的發生率估計約為0.017-0.036%。
最常見的原因是黏彈劑殘留,幾天內會自然改善。處理包括減少類固醇滴眼液或加用降眼壓藥物。如果是由瞳孔阻滯或晶體尺寸不匹配引起,可能需要虹膜切開或晶體更換3)。
Collamer具有極高的生物相容性。透過鏡面顯微鏡和雷射閃光細胞計數儀檢查,已確認無發炎反應1)。由於含有膠原蛋白,與生物組織親和性高,氣體和代謝產物的通透性優異。其低表面能和不易吸附纖維連接蛋白等蛋白質的特性,被認為是維持長期低發炎狀態的原因。
ICL的光學部以拱形方式位於水晶體上方。透過適當維持ICL與水晶體之間的拱高,房水可在水晶體表面流動,維持水晶體的營養供應,防止白內障形成。
EVO ICL的中心孔(KS-AquaPORT)允許房水從後房生理性地流向前房。這帶來以下效果:
拱高過大(>750 μm)時,ICL將虹膜向前推,與睫狀體接觸導致色素游離,引起色素播散性青光眼。隨後隅角變窄,可能發展為閉角型青光眼3)。拱高不足(<250 μm)時,代謝產物積聚在水晶體前囊下,形成前囊下白內障。FDA試驗中,99.7%的眼睛獲得了滿意的拱高,閉角、色素播散和前囊下白內障的發生率為01)。
在前房型pIOL中,鏡片靠近角膜內皮,微小晃動對內皮細胞造成機械應力。慢性細胞損傷導致內皮細胞密度逐年下降,最終可能導致角膜內皮功能失代償(水疱性角膜病變)。後房型ICL遠離角膜內皮,因此該風險顯著降低9)。Kohnen等人的長期數據顯示,前房型pIOL的年內皮細胞丟失率是後房型的2至3倍9)。
pIOL透過在眼內放置附加屈光力的鏡片來調整視網膜上的焦點位置。對於近視,凹(負)透鏡延遲光線會聚,將視網膜前的焦點移至視網膜上。與眼鏡不同,由於鏡片位於眼球主點附近,幾乎沒有像的放大或縮小,提供生理性視覺。保持良好的對比敏感度也是ICL的特點。
Igarashi等人的8年追蹤顯示,等效球面度數保持穩定(僅從-10.3D變化到+0.09D),角膜內皮細胞密度下降率為3.6±7.9%,表明後房型ICL具有優異的長期穩定性5)。5年追蹤也證實了有效性與安全性的維持10)。Alfonso等人的5年追蹤(包括Toric ICL)也未發現屈光誤差的逐年增加10)。
LASIK通過切除角膜基質進行屈光矯正,術後角膜結構發生不可逆變化。ICL保留角膜,因此在以下方面具有優勢:
Wang Y等人的實證指南表明,在保留角膜生物力學方面,ICL(ICL)比LASIK具有更優越的特性12)。
SMILE(小切口透鏡取出術)無角膜瓣,因此無瓣相關併發症。但與ICL相比,存在以下差異:
| 比較項目 | ICL(EVO ICL) | SMILE |
|---|---|---|
| 可逆性 | 有 | 無 |
| 適用近視度數 | 3~20 D | 最大10 D |
| 乾眼症 | 低風險 | 低於LASIK,但仍可能發生 |
| 角膜生物力學 | 完全保留 | 相比LASIK有所保留 |
| 裸眼視力20/20達成率 | 94.5%(FDA研究)1) | 約84~90% |
這是一種於2020年7月獲得CE標誌批准的擴展焦深(EDOF)ICL。通過非球面光學系統提供近和 intermediate 視力矯正,適用於有晶狀體眼和假晶狀體眼(單焦點IOL植入後)。目標年齡為21至60歲,在美國正等待FDA批准。
以往主要針對6D以上的高度近視,但隨著EVO ICL安全性的提高,適應症正擴展到中低度近視。在FDA臨床試驗中,約三分之一的受試者為低於6D的中度近視,且安全性和有效性在所有近視範圍內一致1)。
掃頻源前段OCT的出現使得房角到房角距離和睫狀溝直徑的精確測量成為可能。這提高了術後拱高的預測準確性,並有助於降低白內障和房角關閉的風險。Igarashi等人的研究表明,基於掃頻源OCT的光學生物測量儀和前段OCT的拱高測量值具有良好的相關性,但由於存在系統性差異,建議術後監測時使用同一設備4)。
近視的全球蔓延是一個嚴重的公共衛生問題,預計到2050年,全球將有49億人近視,9.4億人高度近視11)。高度近視(≥-6D)會增加視網膜裂孔、青光眼和黃斑變性等眼部併發症的風險。ICL作為6D以上高度近視的標準外科矯正方法,已積累了長期的安全性和有效性證據。
Packer(2016年)的統合分析證實,與非中心孔設計相比,中心孔設計的ICL顯著降低了前囊下白內障、房角關閉和瞳孔阻滯的風險13)。
Sun等人(2023年)報告了一種通過將ICL旋轉90°來降低術後拱高過高(高拱高)的技術14)。平均拱高從1249μm改善至459μm,房角角度和眼壓也恢復正常。這種非侵入性管理方法避免了ICL更換。ESCRS指南建議在前房型pIOL植入後的白內障手術中評估虹膜損傷、周邊虹膜切開術的通暢性和角膜內皮細胞15)。
一種名為EVO Viva的老花矯正ICL已開發,並在歐洲獲得CE標誌批准。它採用EDOF光學系統設計,旨在改善近距離和中距離視力,但在美國尚待FDA批准。目前,它不是標準治療。
傳統上,ICL主要用於6D以上的高度近視,但隨著EVO ICL安全性的提高,適應症正擴展到中度和低度近視。在FDA臨床試驗中,約三分之一的受試者為6D以下的中度近視,安全性和有效性在所有近視範圍內一致1)。屈光手術指南(第8版)將3D至6D以下視為謹慎適應症2),需綜合考慮近視程度、角膜形態和患者需求來決定適應症。
對於低度近視(6D以下),LASIK或SMILE是常見選擇,但對於角膜薄、佩戴隱形眼鏡困難或乾眼症患者,ICL可作為一種選擇。ICL的可逆性特點也使其能夠應對未來術後屈光變化(如近視進展、老花影響等)。
在EVO ICL FDA臨床試驗中,97.6%的患者對手術滿意,在視覺品質方面,對比敏感度、高階像差和夜間視功能均顯示出良好結果1)。擺脫眼鏡和隱形眼鏡、參與體育和水上活動的自由等生活品質改善帶來了高滿意度。然而,術後早期的眩光和光暈(尤其在暗處的光環)對部分患者可能成為問題,因此術前暗光瞳孔直徑測量和充分解釋很重要。