ICL (Implantable Collamer Lens) เป็นเลนส์แก้วตาเทียม ห้องหลังชนิดฝังในตาที่ยังมีเลนส์ธรรมชาติ (pIOL ) ซึ่งสอดเข้าไปในร่องซิลิอารีด้านหลังม่านตา โดยคงเลนส์ธรรมชาติไว้ข้อบ่งชี้หลักคือสายตาสั้น ตั้งแต่ 6 ไดออปเตอร์ขึ้นไป (ตามแนวทางของสมาคมจักษุแพทย์ญี่ปุ่น ฉบับที่ 8) ไม่มีความเสี่ยงต่อการโป่งพองของกระจกตา เนื่องจากไม่มีการตัดกระจกตา และสามารถย้อนกลับได้ (สามารถนำออกได้)
ICL รุ่น EVO/EVO+ ปัจจุบันมีรูตรงกลางเส้นผ่านศูนย์กลาง 0.36 มม. (KS-AquaPORT ) ทำให้ไม่จำเป็นต้องทำการตัดม่านตาด้วยเลเซอร์ YAG ดังเดิมตัวชี้วัดสำคัญหลังผ่าตัดคือ vault (ระยะห่าง) 250–750 ไมครอน Vault ต่ำเพิ่มความเสี่ยงต่อต้อกระจก ใต้แคปซูลด้านหน้า ส่วน vault สูงเพิ่มความเสี่ยงต่อมุมแคบและความดันลูกตา สูง
ขนาดเลนส์ถูกกำหนดโดยใช้ OCT ส่วนหน้าหรือ UBM ด้วยวิธีวัดระยะห่างระหว่างมุม (STS) ความแม่นยำในการทำนายสูงกว่าโนโมแกรม WTW+ACD
อัตราการสูญเสียเซลล์เยื่อบุผนังกระจกตา เฉลี่ย 2.2% ที่ 6 เดือน และ 3.6% ที่ 8 ปี แสดงถึงความเสถียรของเลนส์ห้องหลัง ส่วนเลนส์ห้องหน้ามีความเสี่ยงต่อความเสียหายของเยื่อบุผนังสูงกว่า
ภาวะแทรกซ้อนหลังผ่าตัดที่พบบ่อยที่สุดคือความดันลูกตา สูงชั่วคราวจาก OVD ค้าง (18%) ซึ่งจะกลับสู่ปกติเองภายในไม่กี่วัน
เลนส์แก้วตาเทียมชนิดคงเลนส์ธรรมชาติ (Implantable Collamer Lens; ICL ) เป็นเลนส์แก้วตาเทียม ชนิดห้องหลังที่คงเลนส์ธรรมชาติ (posterior chamber phakic intraocular lens; pIOL ) ชนิดหนึ่ง เลนส์จะถูกใส่ระหว่างม่านตา กับเลนส์ตา (ซิลิอารีซัลคัส) เพื่อแก้ไขค่าสายตาผิดปกติ โดยยังคงเลนส์ธรรมชาติไว้ เป็นการผ่าตัดภายในลูกตาที่ทำภายใต้กล้องจุลทรรศน์ผ่าตัดเช่นเดียวกับการผ่าตัดต้อกระจก แต่ไม่ได้นำเลนส์ตาออก
ข้อบ่งชี้หลักคือสายตาสั้น ระดับปานกลางถึงสูง (โดยเฉพาะ ≥6 D) และไม่มีความเสี่ยงต่อการโป่งพองของกระจกตา เนื่องจากไม่ได้ตัดกระจกตา ลักษณะเด่นคือคงความสามารถในการปรับโฟกัสและสามารถย้อนกลับได้ดี มีประโยชน์อย่างยิ่งในกรณีที่ไม่เหมาะกับ LASIK หรือ SMILE (กระจกตา บาง สายตาสั้น สูง)
การกำหนดข้อบ่งชี้การผ่าตัด ICL จำเป็นต้องประเมินปัจจัยหลายอย่างร่วมกัน
ยืนยันปริมาณการแก้ไข : ข้อบ่งชี้หลักคือค่าสเฟียริคอลสมมูล ≥ -6 D (แนวทางปฏิบัติฉบับที่ 8)2) -3 D ถึง -6 D เป็นข้อบ่งชี้ที่ต้องระมัดระวังอายุ : หลักการคือ 21–45 ปี ควรพิจารณาการเปลี่ยนแปลงของเลนส์ตาตามอายุ (สายตายาวตามอายุ ที่มากขึ้น ความเสี่ยงต่อต้อกระจก )การประเมินส่วนหน้าของลูกตา : ความลึกของช่องหน้าลูกตา ≥2.8 มม. (จากเอนโดทีเลียมกระจกตา ถึงผิวหน้าของเลนส์ตา) ระยะห่างของมุมตา จำนวนเซลล์เอนโดทีเลียมกระจกตา ≥2,300 เซลล์/ตร.มม. (อายุ ≥21 ปี)รูปร่างกระจกตา : โรคกระจกตา รูปกรวย กระจกตา โป่งพองหลัง LASIK สายตาเอียง ไม่สม่ำเสมอ เป็นข้อห้ามหรือข้อบ่งชี้ที่ต้องระมัดระวังสภาพร่างกาย : การตั้งครรภ์และให้นมบุตรเป็นข้อห้าม ภาวะภูมิคุ้มกันบกพร่องและโรคเนื้อเยื่อเกี่ยวพันเป็นข้อบ่งชี้ที่ต้องระมัดระวังความต้องการและความเข้าใจของผู้ป่วย : การยินยอมรับการผ่าตัดภายในลูกตาและความตั้งใจที่จะมาตรวจติดตามอย่างสม่ำเสมอหลังผ่าตัด
หลังจากการประเมินอย่างครอบคลุม การผ่าตัดจะดำเนินการหลังจากอธิบายรายละเอียดที่คลินิกและได้รับความยินยอม2)
ในปี 1953 Strampelli ได้พัฒนา pIOL ห้องหน้าตัวแรก เลนส์ในยุคแรกมักเกิดภาวะแทรกซ้อน เช่น ความล้มเหลวของเอนโดทีเลียมกระจกตา และต้อหิน แต่ในปี 1977 Worst ได้พัฒนาแบบยึดติดกับม่านตา และในปี 1986 Fyodorov ได้พัฒนาแบบห้องหลัง ทำให้ปลอดภัยยิ่งขึ้น STAAR Surgical วางจำหน่าย pIOL ห้องหลังตัวแรกในปี 1993 และได้รับอนุมัติจาก FDA สหรัฐอเมริกาในปี 2005 ในเดือนมีนาคม 2022 EVO/EVO+ ICL ได้รับอนุมัติจาก FDA สหรัฐอเมริกา และมีการใช้เลนส์มากกว่า 2 ล้านชิ้นทั่วโลก1)
“คอลลาเมอร์” (collamer) ที่พัฒนาโดย STAAR Surgical เป็นวัสดุที่ได้รับสิทธิบัตรซึ่งมีส่วนประกอบดังนี้:
โพลีไฮดรอกซีเอทิลเมทาคริเลต (HEMA) : ประมาณ 60%น้ำ : ประมาณ 36%เบนโซฟีโนน : 3.8% (สารดูดซับรังสีอัลตราไวโอเลต)คอลลาเจนจากสุกร : 0.2%
เนื่องจากมีคอลลาเจน ทำให้มีความเข้ากันได้สูงกับเนื้อเยื่อชีวภาพ ซึมผ่านก๊าซและผลิตภัณฑ์เมแทบอลิซึมได้ดีเยี่ยม และเกิดปฏิกิริยาการอักเสบน้อยมาก1) การดูดซับโปรตีน เช่น ไฟโบรเนกติน ต่ำ และไม่พบการอักเสบเรื้อรังแม้ในการประเมินระยะยาวด้วยกล้องจุลทรรศน์สเปคูลาร์และเครื่องวัดเซลล์แฟลร์ด้วยเลเซอร์
EVO ICL รุ่นล่าสุดมีพอร์ต (KS-AquaPORT ) เส้นผ่านศูนย์กลาง 0.36 มม. ตรงกลางส่วนรับแสง ซึ่งให้ข้อดีดังต่อไปนี้:
ไม่จำเป็นต้องทำการผ่าม่านตา ด้วยเลเซอร์ Nd:YAG ซึ่งจำเป็นในรุ่นก่อนหน้า
รักษาการไหลเวียนของอารมณ์ขันทางสรีรวิทยาจากช่องหลังไปยังช่องหน้า
ลดอุบัติการณ์ของต้อกระจก ใต้แคปซูลด้านหน้าและการอุดตันของรูม่านตา
ลดความเสี่ยงของความดันลูกตา สูงหลังการผ่าตัด
รุ่น EVO+ มีโซนรับแสงที่มีประสิทธิภาพใหญ่ขึ้น (สูงสุด 7.5 มม.) ซึ่งคาดว่าจะลดอาการแสงจ้า รัศมี และความคลาดเคลื่อนลำดับสูงในผู้ป่วยอายุน้อยที่มีขนาดรูม่านตา ใหญ่ ในการทดลองทางคลินิกของ FDA (200 ตาสายตาสั้น ปานกลาง) พบว่ามี vault ที่เหมาะสมใน 99.7% ของดวงตา และไม่พบกรณีมุมปิด การกระจายของเม็ดสี หรือต้อกระจก ใต้แคปซูลด้านหน้าเลย1)
Q
ICL แตกต่างจาก LASIK/SMILE อย่างไร?
A
LASIK และ SMILE ปรับแก้สายตาโดยการกร่อนเนื้อเยื่อกระจกตา ส่วน ICL จะรักษากระจกตา ไว้และใส่เลนส์เข้าไปในลูกตา ICL สามารถย้อนกลับได้ (สามารถนำออกได้) และไม่มีความเสี่ยงต่อตาแห้ง หรือกระจกตา โป่งพอง ในสายตาสั้น สูง (≥6 D) ICL ถือว่าเหนือกว่าในด้านคุณภาพการมองเห็น (ความไวต่อคอนทราสต์และความคลาดเคลื่อนลำดับสูง)1)
แนวทางการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) กำหนดข้อบ่งชี้สำหรับการผ่าตัดเลนส์แก้วตาเทียม แบบยังมีเลนส์ตาอยู่ดังนี้ 2) .
รายการ เกณฑ์ อายุ หลักการคือ 21–45 ปี (อายุสายตายาว ตามวัยต้องระมัดระวัง) ปริมาณการแก้ไข สายตาสั้น ≥6D เป็นเป้าหมายหลักสายตาสั้น ปานกลาง (3D ถึง <6D)ข้อบ่งชี้ที่ต้องระมัดระวัง สายตาสั้น มาก (>15D)ข้อบ่งชี้ที่ต้องระมัดระวัง ความลึกของช่องหน้าม่านตา ≥2.8 มม. (≥3.0 มม. จากเยื่อบุผิวก่อนกระจกตา ) สายตาเอียง ที่เหมาะสมสำหรับ Toric ICL 1.0D ถึง 4.0D
ตามการอนุมัติของ FDA สหรัฐอเมริกาสำหรับ EVO ICL ข้อบ่งชี้รวมถึงอายุ 21–45 ปี ค่าผิดปกติของสายตาสั้น ตั้งแต่ -3.0D ถึง -20.0D และความลึกของช่องหน้าม่านตา ตั้งแต่ 3.0 มม. ขึ้นไป 1)
รายการตรวจ วัตถุประสงค์ การมองเห็นโดยไม่แก้ไข และแก้ไขแล้วการประเมินพื้นฐาน การตรวจวัดค่าสายตาแบบอัตนัยและวัตถุวิสัย (รวมถึงภายใต้การขยายม่านตา ) การกำหนดกำลังเลนส์ การวิเคราะห์ภูมิประเทศของกระจกตา การแยกโรคกระจกตา รูปกรวย การตรวจเซลล์เยื่อบุผนังกระจกตา ยืนยัน ≥2300 เซลล์/ตร.มม. (อายุ ≥21 ปี) OCT /UBM ส่วนหน้าของตาการวัดความลึกของช่องหน้าม่านตา และระยะห่างของมุมตา การตรวจอวัยวะภายในลูกตา (ภายใต้การขยายม่านตา ) ยืนยันการฉีกขาดของจอประสาทตา หรือจอประสาทตาเสื่อมแบบร่างแห วัดความดันลูกตา แยกโรคต้อหิน วัดขนาดเส้นผ่านศูนย์กลางของม่านตา ทำนายอาการทางสายตาในเวลากลางคืน
การวัดความลึกของช่องหน้าม่านตา และระยะห่างของมุมตาโดยใช้ OCT ส่วนหน้าหรือกล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) เป็นสิ่งจำเป็น และมีความสำคัญในการกำหนดขนาดเลนส์ 2) .
แนวทางปฏิบัติ (ฉบับที่ 8) ระบุว่าสิ่งต่อไปนี้เป็นข้อห้ามใช้โดยเด็ดขาด 2) .
การอักเสบที่ยังดำเนินอยู่ของตาส่วนนอกหรือส่วนใน (รวมถึงม่านตาอักเสบ และตาขาว อักเสบ)
ต้อกระจก (รวมถึงเลนส์ตาขุ่นและเลนส์เคลื่อนบางส่วน)กระจกตา รูปกรวยที่กำลังลุกลามช่องหน้าม่านตาตื้น หรือความผิดปกติของเยื่อบุผนังกระจกตา (ความหนาแน่นของเซลล์เยื่อบุผนังต่ำกว่าค่าต่ำสุดตามอายุ)ตั้งครรภ์หรือให้นมบุตร
เบาหวานชนิดรุนแรงหรือโรคภูมิแพ้รุนแรง (โรคทางระบบที่ส่งผลต่อการสมานแผล)
ข้อควรระวัง ได้แก่ โรคต้อหิน โรคต้อหิน ความดันปกติ โรคเนื้อเยื่อเกี่ยวพันทั่วร่างกาย โรคตาแห้ง และกรณีสงสัยโรคกระจกตา รูปกรวยระดับเล็กน้อยที่ไม่ลุกลาม 2)
Q
กรุณาอธิบายข้อบ่งชี้และข้อห้ามของ ICL
A
ข้อบ่งชี้หลัก: สายตาสั้น ≥6 D อายุ 21–45 ปี ความลึกของช่องหน้าม่านตา เพียงพอ ข้อห้าม: กระจกตา รูปกรวยที่ลุกลาม การอักเสบของตาที่กำลังดำเนินอยู่ ต้อกระจก การตั้งครรภ์ การให้นมบุตร ช่องหน้าม่านตาตื้น ความผิดปกติของเซลล์เยื่อบุผนังกระจกตา สายตาสั้น ปานกลาง (3 ถึง <6 D) และสายตาสั้น รุนแรง (>15 D) เป็นข้อบ่งชี้ที่ต้องระมัดระวัง 2)
เลนส์แบบรองรับมุมช่องหน้าม่านตา
ตัวอย่าง : AcrySof (Alcon)
ออกแบบโดยมีส่วนรองรับที่มุมช่องหน้าม่านตา สัมพันธ์กับการลดลงเรื้อรังของเซลล์เยื่อบุผนังกระจกตา รูม่านตา รี และต้อกระจก ชนิดนิวเคลียส ปัจจุบันถูกถอนออกจากตลาด ไม่แนะนำสำหรับการแก้ไขสายตาในวัยรุ่น
เลนส์แบบยึดติดม่านตาช่องหน้าม่านตา
ตัวอย่าง : Artisan/Verisyse (Ophtec/Abbott), รุ่นพับได้ Artiflex/Veriflex
ยึดด้วยตะขอที่บริเวณรอบนอกของม่านตา มีความกังวลเกี่ยวกับการลดลงเรื้อรังของเซลล์เยื่อบุผนังกระจกตา แต่ปลอดภัยกว่าแบบรองรับมุม ต้องใช้แผลผ่าตัดขนาดใหญ่ จึงต้องระวังสายตาเอียง หลังผ่าตัด 9)
เลนส์ช่องหลังตา (ICL)
ตัวอย่าง : Visian ICL (STAAR Surgical)
วางในซิลิอารีซัลคัส อยู่ห่างจากเยื่อบุผนังกระจกตา จึงมีความเสี่ยงต่ำต่อการลดลงของเซลล์เยื่อบุผนังกระจกตา ในรุ่น EVO/EVO+ รูตรงกลางช่วยลดความเสี่ยงของรูม่านตา อุดตันและต้อกระจก ใต้แคปซูลหน้า สามารถใส่ผ่านแผลผ่าตัดขนาดเล็ก 3.0 มม.
แนวทาง ESCRS แนะนำว่า เมื่อจำเป็นต้องผ่าตัดต้อกระจก หลังการใส่ pIOL ช่องหน้าม่านตา การประเมินก่อนผ่าตัดควรรวมถึง: การมีหรือไม่มีความเสียหายของม่านตา การเปิดของม่านตา ส่วนปลายที่แจ้งชัด และความหนาแน่นและสัณฐานวิทยาของเซลล์เยื่อบุผนังกระจกตา 9)
การกำหนดขนาดเลนส์ที่แม่นยำส่งผลโดยตรงต่อผลการผ่าตัด ขนาดของ ICL มี 4 แบบ: 13.2 มม. 13.7 มม. 14.0 มม. และ 14.5 มม. การเลือกขนาดที่เหมาะสมเป็นกุญแจสำคัญในการจัดการ vault
การเปรียบเทียบวิธีการกำหนดขนาด:
วิธีการ ค่าที่วัดได้ ลักษณะเฉพาะ วิธี WTW + ACD เส้นผ่านศูนย์กลางกระจกตา แนวนอน + ความลึกช่องหน้าม่านตา ง่ายแต่ความแม่นยำปานกลาง วิธี OCT ส่วนหน้าด้วย STS ระยะห่างระหว่างร่อง (sulcus-to-sulcus) วัดโดยตรงมีความแม่นยำสูงกว่า วิธี UBM STS เส้นผ่านศูนย์กลางร่องด้วยกล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ ใช้ในกรณีที่ไม่เหมาะสมกับ OCT ส่วนหน้า
การวัดเส้นผ่านศูนย์กลางร่องซิลิอารี (STS) โดยตรงด้วย OCT ส่วนหน้าหรือ UBM ให้ความแม่นยำในการทำนาย vault สูงกว่า WTW และแนะนำให้ใช้เป็นการประเมินมาตรฐานก่อนการผ่าตัด 4)
Vault ที่เหมาะสม (ช่องว่างระหว่าง ICL และผิวหน้าของเลนส์แก้วตา ) คือ 250–750 ไมโครเมตร 2)
สถานะ Vault ความเสี่ยง น้อยกว่า 250 ไมโครเมตร (vault ต่ำ) สัมผัสกับเลนส์แก้วตา → ต้อกระจก ใต้แคปซูลด้านหน้า 250–750 ไมโครเมตร (เหมาะสม) ขอบเขตความปลอดภัยที่ดีที่สุด มากกว่า 750 ไมโครเมตร (vault สูง) ดันม่านตา ไปข้างหน้า → มุมแคบลง, การกระจายเม็ดสี, การอุดตันของรูม่านตา
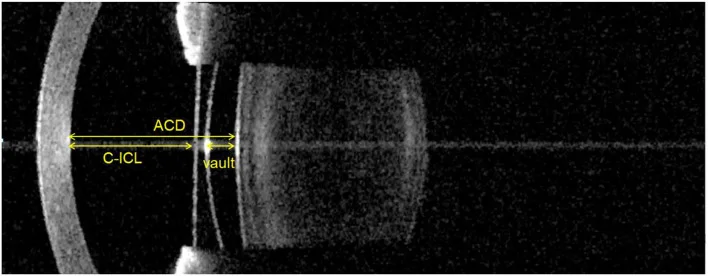
OCT ส่วนหน้าหลังการผ่าตัด ICL (การวัด vault) Igarashi A, Kumegawa K, Kamiya K. Comparison of Vault Measurements Using a Swept-Source
OCT -Based Optical Biometer and Anterior Segment
OCT . Front Med (Lausanne). 2022;9:865719. Figure 1. PM
CI D: PMC9259877. License: CC BY.
ภาพตัดขวางแนวนอนจากเครื่องเอกซเรย์การเชื่อมโยงกันเชิงแสงส่วนหน้า (
AS-OCT ) แสดงระยะห่างจากเยื่อบุผนัง
กระจกตา ถึงผิวหน้าของ
ICL (C-
ICL ), vault จากผิวหลังของ
ICL ถึงผิวหน้าของ
เลนส์แก้วตา และความลึกของช่องหน้า
ม่านตา (ACD) สอดคล้องกับการประเมินหลังผ่าตัดของค่า vault (250–750 ไมโครเมตร) ที่กล่าวถึงในหัวข้อ «4. การวินิจฉัยและการสั่งจ่าย (การกำหนดขนาดเลนส์)»
สำหรับชนิดช่องหน้าม่านตา ใช้โนโมแกรมของ Van der Hejde เพื่อคำนวณกำลังเลนส์จากค่าสายตา กำลังการหักเหของกระจกตา และความลึกของช่องหน้าม่านตา 9) Vault หลังผ่าตัดมีแนวโน้มลดลงตามเวลาในระยะหลายปี (เนื่องจากการบวมของเลนส์แก้วตา ตามอายุ) ดังนั้นการประเมิน AS-OCT เป็นระยะจึงมีความสำคัญ 4)
ในการผ่าตัด ICL คุณควรได้รับการตรวจอย่างแม่นยำ เช่น การนับจำนวนเซลล์เยื่อบุผนังกระจกตา ความลึกของช่องหน้าม่านตา ความกว้างของมุม และการตรวจจอประสาทตา ภายใต้การขยายม่านตา การกำหนดขนาดเลนส์ที่แม่นยำคือกุญแจสำคัญสู่การผ่าตัดที่ปลอดภัย
Q
Vault คืออะไร? ทำไมจึงสำคัญ?
A
Vault คือระยะห่างระหว่าง ICL กับผิวหน้าของเลนส์แก้วตา ซึ่งสามารถวัดได้ด้วย OCT ส่วนหน้า ช่วงที่เหมาะสมคือ 250-750 ไมครอน ต่ำกว่า 250 ไมครอนอาจทำให้เกิดต้อกระจก ใต้แคปซูลด้านหน้าเนื่องจากการสัมผัสกับเลนส์ มากกว่า 750 ไมครอนจะดันม่านตา ไปข้างหน้า ทำให้มุมแคบลงและเพิ่มความเสี่ยงต่อความดันลูกตา สูงและการกระจายของเม็ดสี2)
ใน EVO/EVO+ ICL ไม่จำเป็นต้องทำการเปิดม่านตา ส่วนปลาย เมื่อใช้ Visian ICL แบบดั้งเดิม จะทำการเปิดม่านตา ด้วยเลเซอร์ YAG ที่ตำแหน่งด้านบนสองตำแหน่งก่อนการผ่าตัด 2-3 สัปดาห์1)
เนื่องจากอาจเกิดความดันลูกตา สูงชั่วคราวหลังผ่าตัด ควรสังเกตอาการอย่างน้อย 2 ชั่วโมงหลังผ่าตัดในวันผ่าตัด2)
ทำภายใต้การหยดยาชาเฉพาะที่ (ร่วมกับลิโดเคนในช่องหน้าม่านตา )
ขยายม่านตา ด้วย tropicamide 1% และ phenylephrine 2.5%
ทำแผลที่กระจกตา ด้านขมับขนาด 3.0-3.2 มม.
ฉีดสารหนืดยืดหยุ่น แบบเกาะกลุ่ม (HPMC 2%) เข้าช่องหน้าม่านตา
ฉีด ICL ด้านหน้าม่านตา และกางออก
วาง footplate ของ haptic ในร่องซิลิอารีใต้ม่านตา
นำสารหนืดออกให้หมด (สารตกค้างเป็นสาเหตุหลักของความดันลูกตา สูงหลังผ่าตัด)
ฉีดยาหดม่านตา และตรวจสอบการปิดแผล
สามารถผ่าตัดตาทั้งสองข้างพร้อมกันได้ แต่ในกรณีที่มีความเสี่ยงต่อการติดเชื้อสูง ควรผ่าตัดทีละข้าง2) .
ด้านล่างนี้คือผลลัพธ์ 6 เดือนจากการทดลองทางคลินิกของ FDA สหรัฐอเมริกาในกลุ่มสายตาสั้น ปานกลาง (200 ตา)1) .
ตัวชี้วัด EVO ICL SMILE Topo-LASIK UDVA 20/20 หรือดีกว่า 94.5% 84.2% 88.9% ภายใน ±0.50D 91.5% 93.7% 93.0% อัตราการคงสภาพ CDVA 98.0% — — ดัชนีความปลอดภัย 1.21 — —
EVO ICL แสดงประสิทธิภาพและความปลอดภัยที่เทียบเท่าหรือดีกว่าการผ่าตัดแก้ไขสายตาผิดปกติที่กระจกตา 1) .
การกำจัดสารหนืดยืดหยุ่น (OVD ) ไม่สมบูรณ์เป็นสาเหตุหลักของความดันลูกตา สูงหลังผ่าตัด จำเป็นต้องใช้ HPMC 2% และกำจัดออกให้หมดจากด้านหลัง ICL
ห้ามสัมผัสบริเวณเลนส์แก้วตา ส่วนกลางภายใน 6.0 มม. หลีกเลี่ยงการสัมผัสกับเลนส์แก้วตา และเยื่อบุผนังกระจกตา
ใน EVO ICL ไม่จำเป็นต้องทำม่านตา ตัดส่วนปลาย เมื่อใช้ชนิดดั้งเดิม (ไม่มีรูตรงกลาง) ให้ทำการตัดม่านตาด้วยเลเซอร์ Nd:YAG สองตำแหน่งก่อนผ่าตัด 2–3 สัปดาห์
ติดตามความดันลูกตา ที่สูงขึ้นชั่วคราวเป็นเวลา 2 ชั่วโมงหรือมากกว่าหลังผ่าตัด
ความดันลูกตาสูง
OVD ค้าง1) ดีขึ้นเองภายในไม่กี่วัน
การตอบสนองต่อสเตียรอยด์ : เกิดใน 0.5% ของผู้ป่วย จัดการโดยลดขนาดสเตียรอยด์ 1)
การกระจายของเม็ดสีและมุมแคบ : เกิดจากม่านตา เคลื่อนไปข้างหน้าจาก vault มากเกินไป อาจต้องเปลี่ยนหรือเปลี่ยน ICL 1)
การติดเชื้อและการอักเสบ
TASS (กลุ่มอาการพิษของส่วนหน้าตา )6)
เยื่อบุตาอักเสบ ภายในลูกตาICL ไว้ได้ด้วยการฉีด vancomycin 1 มก. + ceftazidime 2 มก. เข้าแก้วตา 7)
อื่นๆ
เลือดออกในช่องหน้าตา ถุงน้ำม่านตา -ซิลิอารีแตก รักษาได้ด้วยการรักษาแบบประคับประคอง (ยาหยอด tobramycin-dexamethasone + เจล atropine) 8)
ต้อกระจก ใต้แคปซูลด้านหน้าICL อุบัติการณ์ 0% ในการทดลองของ FDA 1)
จอประสาทตาลอก สายตาสั้น สูง ตรวจอวัยวะภายในตาหลังขยายม่านตา เพื่อหารอยฉีกขาดของจอประสาทตา และจอประสาทตา เสื่อมแบบ lattice 2)
ตามแนวทาง (ฉบับที่ 8) การติดตามหลังผ่าตัดประกอบด้วย: การวัดสายตา ค่าสายตา vault ความหนาแน่นเซลล์เยื่อบุผิวกระจกตา ความดันลูกตา และอวัยวะภายในตาในวันที่ 1, สัปดาห์ที่ 1, เดือนที่ 1, เดือนที่ 3, เดือนที่ 6, จากนั้นทุก 6-12 เดือนตลอดชีวิต 2) หาก vault <250 ไมครอน ให้พิจารณาเปลี่ยนหรือเปลี่ยน ICL ; หาก >750 ไมครอน ให้ประเมินด้วย gonioscopy
มีสาเหตุที่เป็นไปได้หลายประการสำหรับความดันลูกตา ที่เพิ่มขึ้นในช่วงต้นหลังการผ่าตัด3)
ในกรณีที่รายงานโดย Moshirfar และคณะ (2024) การเพิ่มขึ้นของ IOP หลังการผ่าตัดสันนิษฐานว่าเกิดจากสารหนืดหยุ่นตกค้างและการตอบสนองต่อสเตียรอยด์ ในระยะแรก3) หลังจากการติดตามผลเป็นเวลา 6 สัปดาห์และการลดสเตียรอยด์ ความดันกลับสู่ปกติโดยไม่ต้องถอดเลนส์หรือทำม่านตา ตัด
อัตราการลดลงของเซลล์เยื่อบุผิวจอตาโดยเฉลี่ยที่ 6 เดือนคือ 2.2%1) ในการศึกษาระยะยาว หลังจากการปรับโครงสร้างใหม่ในช่วงต้นหลังการผ่าตัด อัตราการลดลงที่ 8 ปีรายงานว่าอยู่ที่ 3.6±7.9%1) เลนส์แก้วตาเทียม ชนิดห้องหน้าสัมผัสมีความเสี่ยงสูงต่อการลดลงของเซลล์เยื่อบุผิวจอตาเรื้อรังมากกว่าชนิดห้องหลัง ดังนั้นการติดตามผลในระยะยาวจึงมีความสำคัญ9)
Li และคณะ (2023) รายงานผู้ป่วย TASS ชนิดล่าช้า 2 รายที่เกิดขึ้น 1 สัปดาห์หลังการผ่าตัด ICL 6) พบตะกอนหลังกระจกตา (KP) และการสร้างไฟบรินในช่องหน้าตา แต่หลังจากรักษาด้วย prednisolone 0.5 มก./กก. รับประทานร่วมกับยาหยอด 1% ทุกชั่วโมงเป็นเวลา 4-5 สัปดาห์ การมองเห็น และผลการตรวจช่องหน้าตาดีขึ้น อัตราการเกิดคือ 0.24% (2 ใน 827 ตา)
Zhang และคณะ (รายงานผู้ป่วยเลือดออกในช่องหน้าตา ) รายงานหญิงอายุ 23 ปีที่มีเลือดออกในช่องหน้าและช่องหลังตาหลังการผ่าตัด ICL เนื่องจากการแตกของถุงน้ำซิลิอารีบอดี 8) การรักษาแบบประคับประคองด้วยยาหยอด tobramycin 0.3% และ dexamethasone 0.1% (4 ครั้งต่อวัน) ร่วมกับเจล atropine sulfate 1% (2 ครั้งต่อวัน) เป็นเวลา 17 วัน ทำให้หายโดยไม่ต้องถอด ICL
Zheng และคณะ (2023) รายงานผู้ป่วยเยื่อบุตาอักเสบ จาก Staphylococcus epidermidis 1 รายที่เกิดขึ้น 20 วันหลังการผ่าตัด ICL 7) ทำการฉีดยาเข้าช่องวุ้นตา (vancomycin 1 มก. + ceftazidime 2 มก.) 2 ครั้ง และการมองเห็นโดยไม่แก้ไข ฟื้นคืนเป็น 22/20 โดยไม่ต้องถอด ICL หรือตัดวุ้นตา อัตราการเกิดเยื่อบุตาอักเสบ หลัง ICL ประมาณ 0.017-0.036%
Q
หากความดันลูกตาสูงขึ้นหลังผ่าตัดควรทำอย่างไร?
A
สาเหตุที่พบบ่อยที่สุดคือสารหนืดหยุ่นตกค้าง ซึ่งจะดีขึ้นเองภายในไม่กี่วัน การจัดการโดยการลดยาหยอดสเตียรอยด์ หรือเพิ่มยาลดความดันลูกตา หากสาเหตุเกิดจากม่านตา ปิดกั้นหรือขนาดเลนส์ไม่เหมาะสม อาจต้องทำม่านตา ตัดหรือเปลี่ยนเลนส์3)
คอลลาเมอร์มีความเข้ากันได้ทางชีวภาพสูงมาก การตรวจด้วยกล้องจุลทรรศน์สเปกคูลาร์และเครื่องวัดเซลล์แฟลร์ด้วยเลเซอร์ยืนยันว่าไม่มีปฏิกิริยาการอักเสบ 1) ปริมาณคอลลาเจนทำให้มีสัมพรรคภาพสูงกับเนื้อเยื่อชีวภาพ และสามารถซึมผ่านก๊าซและผลิตภัณฑ์เมแทบอลิซึมได้ดีเยี่ยม พลังงานพื้นผิวต่ำซึ่งทำให้ดูดซับโปรตีนเช่นไฟโบรเนกตินได้ยาก ถือเป็นสาเหตุที่ทำให้คงสภาวะการอักเสบต่ำในระยะยาว
ส่วนเชิงแสงของ ICL ถูกวางเป็นรูปโค้งเหนือเลนส์แก้วตา โดยการรักษา vault ที่เหมาะสมระหว่าง ICL กับเลนส์แก้วตา อารมณ์ขันน้ำจะไหลบนผิวเลนส์แก้วตา รักษาการส่งสารอาหารไปยังเลนส์แก้วตา และป้องกันการเกิดต้อกระจก
รูตรงกลางของ EVO ICL (KS-AquaPORT ) ช่วยให้การไหลของอารมณ์ขันน้ำทางสรีรวิทยาจากช่องหลังไปยังช่องหน้า ซึ่งให้ผลดังต่อไปนี้:
การป้องกันการอุดตันของรูม่านตา (พื้นฐานที่ทำให้ไม่จำเป็นต้องทำการผ่าม่านตา ด้วยเลเซอร์ YAG ในชนิดดั้งเดิม)
การรักษาการส่งผลิตภัณฑ์เมแทบอลิซึมและสารอาหารไปยังเลนส์แก้วตา
การลดความเสี่ยงของต้อกระจก ใต้แคปซูลด้านหน้า
ใน vault ที่มากเกินไป (>750 μm) ICL จะดันม่านตา ไปข้างหน้า ทำให้เกิดการปล่อยเม็ดสีเนื่องจากการสัมผัสกับซิลิอารีบอดี ทำให้เกิดต้อหินชนิดเม็ดสี ต่อมามุมอาจแคบลงและพัฒนาเป็นต้อหินมุมปิด 3) ใน vault ที่ไม่เพียงพอ (<250 μm) ผลิตภัณฑ์เมแทบอลิซึมจะสะสมใต้แคปซูลด้านหน้าของเลนส์แก้วตา เกิดเป็นต้อกระจก ใต้แคปซูลด้านหน้า ในการทดลองของ FDA พบว่า 99.7% ของดวงตาได้ vault ที่น่าพอใจ และไม่มีการเกิดต้อหินมุมปิด ต้อหินชนิดเม็ดสี หรือต้อกระจก ใต้แคปซูลด้านหน้า 1)
ใน pIOL ช่องหน้า ความใกล้ชิดของเลนส์กับเอนโดทีเลียมกระจกตา ทำให้การสั่นไหวเล็กน้อยก่อให้เกิดความเครียดเชิงกลต่อเซลล์เอนโดทีเลียม การทำลายเซลล์เรื้อรังทำให้ความหนาแน่นของเซลล์เอนโดทีเลียมลดลงทีละน้อยในแต่ละปี ซึ่งในที่สุดอาจนำไปสู่ความล้มเหลวของเอนโดทีเลียมกระจกตา (โรคกระจกตาพุพอง ) เนื่องจาก ICL ช่องหลังอยู่ห่างจากเอนโดทีเลียมกระจกตา ความเสี่ยงนี้จึงต่ำกว่าอย่างมีนัยสำคัญ 9) ข้อมูลระยะยาวของ Kohnen รายงานว่าอัตราการลดลงของเซลล์เอนโดทีเลียมต่อปีใน pIOL ช่องหน้าสูงกว่าชนิดช่องหลัง 2-3 เท่า 9)
pIOL ปรับจุดโฟกัสบนจอประสาทตา โดยการวางเลนส์ที่มีกำลังหักเหเพิ่มเติมภายในดวงตา ในสายตาสั้น เลนส์เว้า (ลบ) จะชะลอการรวมแสงของรังสี ทำให้จุดโฟกัสที่อยู่หน้าจอประสาทตา เคลื่อนไปยังจอประสาทตา แตกต่างจากแว่นตา เนื่องจากอยู่ใกล้จุดหลักของดวงตา จึงแทบไม่มีการขยายหรือย่อภาพ ให้การมองเห็น ทางสรีรวิทยา การรักษาความไวต่อคอนทราสต์ที่ดีก็เป็นลักษณะเฉพาะของ ICL เช่นกัน
ในการติดตามผล 8 ปีโดย Igarashi และคณะ ค่าสเฟียริคัลอิควิวาเลนต์คงที่ (เปลี่ยนแปลงเพียง -10.3D เป็น +0.09D) และอัตราการลดลงของความหนาแน่นเซลล์เยื่อบุผนังกระจกตา คือ 3.6±7.9% แสดงให้เห็นว่า ICL ห้องหลังมีความเสถียรในระยะยาวที่ดีเยี่ยม 5) การติดตามผล 5 ปียังยืนยันการคงไว้ซึ่งประสิทธิภาพและความปลอดภัย 10) ในการติดตามผล 5 ปีของ Alfonso และคณะ (รวมถึง Toric ICL ) ไม่พบการเพิ่มขึ้นของค่าความคลาดเคลื่อนของการหักเหแสงในแต่ละปี 10)
LASIK จะตัดเนื้อกระจกตา เพื่อแก้ไขค่าสายตา ดังนั้นโครงสร้างกระจกตา จะเปลี่ยนแปลงอย่างถาวรหลังการผ่าตัด ICL จะรักษากระจกตา ไว้ จึงมีข้อดีในประเด็นต่อไปนี้
การย้อนกลับได้ : ICL สามารถนำออกได้ เมื่อเกิดต้อกระจก สามารถนำ ICL ออกและทำการผ่าตัดต้อกระจก ตามปกติได้ตาแห้ง IK จะตัดเส้นประสาทกระจกตา จึงทำให้ตาแห้ง บ่อย (30-40% ที่ 6 เดือนหลังผ่าตัด) ICL จะรักษากระจกตา ไว้ ดังนั้นอุบัติการณ์จึงต่ำความเสี่ยงต่อการโป่งพองของกระจกตา IK เปลี่ยนแปลงกลศาสตร์ชีวภาพของกระจกตา และหากเนื้อกระจกตา ที่เหลือบาง จะมีความเสี่ยงต่อการโป่งพองของกระจกตา ICL ไม่มีความเสี่ยงนี้การคำนวณเลนส์แก้วตาเทียม สำหรับการผ่าตัดต้อกระจก ในอนาคต : LASIK เปลี่ยนแปลงความโค้งของกระจกตา จึงทำให้เกิดความคลาดเคลื่อนในการคำนวณกำลังเลนส์แก้วตาเทียม ได้ง่าย ICL ไม่มีผลต่อการคำนวณเลนส์แก้วตาเทียม การแก้ไขสายตาสั้น ระดับสูง : LASIK มีข้อจำกัดประมาณ 10D ICL สามารถแก้ไขได้ถึง 20D
ในแนวทางปฏิบัติตามหลักฐานโดย Wang Y และคณะ แสดงให้เห็นว่า ICRL (ICL ) มีคุณสมบัติเหนือกว่า LASIK ในด้านการรักษากลศาสตร์ชีวภาพของกระจกตา 12)
SMILE (การนำเลนส์ออกผ่านแผลเล็ก) ไม่มีแผ่นปิดกระจกตา เหมือน LASIK จึงไม่มีภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด อย่างไรก็ตาม เมื่อเปรียบเทียบกับ ICL มีความแตกต่างดังนี้
รายการเปรียบเทียบ ICL (EVO ICL )SMILE การย้อนกลับได้ มี ไม่มี สายตาสั้น ที่เหมาะสม3–20 D สูงสุด 10 D ตาแห้ง ความเสี่ยงต่ำ ต่ำกว่า LASIK แต่ยังเกิดขึ้นได้ ชีวกลศาสตร์ของกระจกตา คงไว้อย่างสมบูรณ์ คงไว้มากกว่าเมื่อเทียบกับ LASIK การบรรลุ UDVA 20/20 94.5% (การทดลองของ FDA) 1) ประมาณ 84–90%
ICL แบบขยายระยะชัด (EDOF ) ที่ได้รับการรับรอง CE Mark ในเดือนกรกฎาคม 2020 ให้การแก้ไขการมองเห็น ระยะใกล้และระยะกลางผ่านเลนส์แอสเฟียริก เหมาะสำหรับทั้งตาที่ยังมีเลนส์ธรรมชาติและตาที่ใส่ IOL แบบ单焦点แล้ว ช่วงอายุเป้าหมาย 21–60 ปี และกำลังรอการอนุมัติจาก FDA ในสหรัฐอเมริกา
เดิมทีเป้าหมายหลักคือสายตาสั้น สูง ≥6D แต่ด้วยความปลอดภัยที่เพิ่มขึ้นของ EVO ICL ข้อบ่งชี้กำลังขยายไปยังสายตาสั้น ปานกลางถึงต่ำ ในการทดลองทางคลินิกของ FDA ประมาณหนึ่งในสามของผู้เข้าร่วมมีสายตาสั้น ปานกลาง <6D และความปลอดภัยและประสิทธิภาพสอดคล้องกันตลอดช่วงสายตาสั้น ทั้งหมด 1)
ด้วยการถือกำเนิดของ OCT ส่วนหน้าชนิด swept-source ทำให้สามารถวัดระยะห่างของมุมและเส้นผ่านศูนย์กลางของร่องซิลิอารีได้อย่างแม่นยำ ความแม่นยำในการทำนาย vault หลังผ่าตัดดีขึ้น ช่วยลดความเสี่ยงของต้อกระจก และต้อหินมุมปิด ในการศึกษาของ Igarashi และคณะ การวัด vault ระหว่างเครื่องวัดชีวภาพเชิงแสงที่ใช้ swept-source OCT และ OCT ส่วนหน้าแสดงความสัมพันธ์ที่ดี แต่มีความแตกต่างอย่างเป็นระบบ ดังนั้นจึงแนะนำให้ใช้อุปกรณ์เดียวกันในการติดตามผลหลังผ่าตัด 4)
การระบาดของสายตาสั้น ทั่วโลกเป็นปัญหาสาธารณสุขที่ร้ายแรง โดยคาดว่าภายในปี 2050 จะมีผู้ป่วยสายตาสั้น 4.9 พันล้านคน และสายตาสั้น สูง 940 ล้านคน 11) สายตาสั้น สูง (≥ -6D) เพิ่มความเสี่ยงของภาวะแทรกซ้อนทางตา เช่น จอประสาทตาฉีกขาด ต้อหิน และจอประสาทตา เสื่อม ICL เป็นการแก้ไขทางศัลยกรรมมาตรฐานสำหรับสายตาสั้น สูง ≥6D โดยมีหลักฐานด้านความปลอดภัยและประสิทธิภาพในระยะยาวสะสม
ในการวิเคราะห์อภิมานโดย Packer (2016) พบว่า ICL แบบมีรูตรงกลางช่วยลดความเสี่ยงของต้อกระจก ใต้แคปซูลด้านหน้า ต้อหินมุมปิด และ pupil block อย่างมีนัยสำคัญเมื่อเทียบกับแบบไม่มีรูตรงกลาง 13)
Sun และคณะ (2023) รายงานเทคนิคการลด vault โดยการหมุน ICL 90° ในกรณี vault สูงเกินไปหลังผ่าตัด 14) ค่า vault เฉลี่ยดีขึ้นจาก 1,249 μm เป็น 459 μm และมุมของช่องหน้าม่านตา และความดันลูกตา กลับมาเป็นปกติ เทคนิคนี้ไม่รุกรานและหลีกเลี่ยงการเปลี่ยน ICL แนวทาง ESCRS แนะนำให้ประเมินความเสียหายของม่านตา การเปิดของม่านตา ส่วนปลาย และเซลล์เยื่อบุผนังกระจกตา ก่อนการผ่าตัดต้อกระจก หลังการใส่ pIOL ในช่องหน้าม่านตา 15)
Q
สามารถแก้ไขสายตายาวตามอายุได้หรือไม่?
A
ICL EVO Viva สำหรับแก้ไขสายตายาวตามอายุ ได้รับการพัฒนาและได้รับการรับรอง CE Mark ในยุโรป ออกแบบมาเพื่อปรับปรุงการมองเห็น ระยะใกล้และระยะกลางด้วยระบบออปติก EDOF แต่กำลังรอการอนุมัติจาก FDA ในสหรัฐอเมริกา ปัจจุบันยังไม่ใช่การรักษามาตรฐาน
เดิมทีเป้าหมายหลักคือสายตาสั้น ระดับสูง (≥6 D) แต่ด้วยความปลอดภัยที่เพิ่มขึ้นของ EVO ICL ข้อบ่งชี้จึงขยายไปถึงสายตาสั้น ระดับปานกลางถึงต่ำ ในการทดลองทางคลินิกของ FDA ประมาณหนึ่งในสามของผู้เข้าร่วมมีสายตาสั้น ระดับปานกลาง <6 D และความปลอดภัยและประสิทธิภาพสอดคล้องกันตลอดช่วงสายตาสั้น ทั้งหมด 1) แนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) แนะนำให้ใช้ด้วยความระมัดระวังสำหรับสายตาสั้น 3 ถึง <6 D 2) และการตัดสินใจข้อบ่งชี้ควรพิจารณาระดับสายตาสั้น รูปร่างกระจกตา และความต้องการของผู้ป่วยอย่างครอบคลุม
สำหรับสายตาสั้น ระดับต่ำ (<6 D) LASIK และ SMILE เป็นทางเลือกทั่วไป แต่ในกรณีกระจกตา บาง ใส่คอนแทคเลนส์ลำบาก หรือตาแห้ง ICL อาจเป็นทางเลือกหนึ่ง ลักษณะที่สามารถย้อนกลับได้ของ ICL เป็นข้อดีในการจัดการกับการเปลี่ยนแปลงค่าสายตาหลังผ่าตัด (เช่น การดำเนินของสายตาสั้น หรือผลของสายตายาวตามอายุ ) ในอนาคต
ในการทดลองทางคลินิกของ FDA สำหรับ EVO ICL ผู้ป่วย 97.6% พึงพอใจกับการผ่าตัด และคุณภาพการมองเห็น แสดงผลลัพธ์ที่ดีในด้านความไวต่อคอนทราสต์ ความคลาดเคลื่อนลำดับสูง และการมองเห็น ในเวลากลางคืน 1) การหลุดพ้นจากแว่นตาและคอนแทคเลนส์ รวมถึงอิสระในการเล่นกีฬาและกิจกรรมทางน้ำ ช่วยปรับปรุงคุณภาพชีวิตและนำไปสู่ความพึงพอใจสูง อย่างไรก็ตาม อาการแสงจ้าและรัศมี (โดยเฉพาะวงแสงในที่มืด) อาจเป็นปัญหาสำหรับผู้ป่วยบางรายในช่วงต้นหลังผ่าตัด ดังนั้นการวัดขนาดรูม่านตา ในที่มืดก่อนผ่าตัดและการอธิบายอย่างเพียงพอจึงมีความสำคัญ
Packer M. The EVO ICL for moderate myopia: results from the US FDA clinical trial. Clin Ophthalmol. 2022;16:3981-3991.
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Moshirfar M, Moin KA, Pandya S, et al. Severe intraocular pressure rise after implantable collamer lens implantation. J Cataract Refract Surg. 2024;50:985-989.
Igarashi A, Kumegawa K, Kamiya K. Comparison of vault measurements using a swept-source OCT -based optical biometer and anterior segment OCT . Front Med (Lausanne). 2022;9:865719.
Igarashi A, Shimizu K, Kamiya K. Eight-year follow-up of posterior chamber phakic intraocular lens implantation for moderate to high myopia. Am J Ophthalmol. 2014;157:532-539.e1.
Li L, Zhou Q. Late-onset toxic anterior segment syndrome after ICL implantation: two case reports. BMC Ophthalmol. 2023;23:61.
Zheng K, Zheng X, Gan D, Zhou X. Successful antibiotic management of Staphylococcus epidermidis endophthalmitis after implantable collamer lens implantation. BMC Ophthalmol. 2023;23:410.
Zhang W, Li F, Zhou J. Anterior segment hemorrhage after implantable collamer lens surgery. Ophthalmology. (Pictures & Perspectives). 2023.
Kohnen T, Kook D, Morral M, Güell JL. Phakic intraocular lenses: part 2 — results and complications. J Cataract Refract Surg. 2010;36:2168-2194.
Alfonso JF, Baamonde B, Fernández-Vega L, et al. Posterior chamber collagen copolymer phakic intraocular lenses to correct myopia: five-year follow-up. J Cataract Refract Surg. 2011;37:873-880.
Holden BA, Fricke TR, Wilson DA, et al. Global prevalence of myopia and high myopia and temporal trends from 2000 through 2050. Ophthalmology. 2016;123(5):1036-1042.
Wang Y, Xie L, Yao K, et al. Evidence-based guidelines for keratorefractive lenticule extraction surgery. Ophthalmology. 2024.
Packer M. Meta-analysis and review: effectiveness, safety, and central port design of the intraocular collamer lens. Clin Ophthalmol. 2016;10:1059-1077.
Sun Y, Li X, Sun H, et al. The long-term observation of the rotation of implantable collamer lens as the management of high postoperative vault. Front Med (Lausanne). 2023;10:1104047.
European Society of Cataract and Refractive Surgeons (ESCRS ). ESCRS Clinical Guidelines for Cataract Surgery. Brussels: ESCRS ; 2024.