ภาวะแทรกซ้อนของแผ่นปิด LASIK แบ่งเป็นระหว่างผ่าตัด (การสร้างแผ่นปิดจนถึงการจัดตำแหน่ง) และหลังผ่าตัด (ระยะต้นและระยะปลาย)
การนำเลเซอร์เฟมโตวินาที มาใช้ช่วยลดภาวะแทรกซ้อนระหว่างผ่าตัด เช่น แผ่นปิดหลุดและรูเข็มได้อย่างมาก แต่ DLK การเลื่อนของแผ่นปิด และการเจริญของเยื่อบุผิวเข้าไปยังคงเกิดขึ้น
DLK ได้รับการประเมินความรุนแรงตั้งแต่เกรด 1 ถึง 4; เกรด 1-2 รักษาด้วยยาหยอดสเตียรอยด์ บ่อยครั้ง เกรด 3-4 ต้องยกแผ่นปิดฉุกเฉินและล้างความเสี่ยงสูงสุดของการเลื่อนของแผ่นปิดคือในสัปดาห์แรกหลังผ่าตัด ต้องได้รับการจัดการฉุกเฉินทันทีเมื่อตรวจพบ
การเจริญของเยื่อบุผิวเข้าไปจะรักษาโดยการยกแผ่นปิดและขูดออกหากมีขนาด 2 มม. ขึ้นไปหรือทำให้การมองเห็น ลดลง
LASIK คือการผ่าตัดแก้ไขสายตาโดยสร้างแผ่นปิดกระจกตา หนา约 100 ไมครอนภายใต้การหยดยาชา จากนั้นยิงเลเซอร์เอ็กไซเมอร์ไปที่เนื้อกระจกตา ด้านล่าง แล้วจัดแผ่นปิดกลับเข้าที่ ภาวะแทรกซ้อนของแผ่นปิดเป็นคำรวมสำหรับความผิดปกติทางโครงสร้าง การอักเสบ และการติดเชื้อที่เกี่ยวข้องกับการสร้างแผ่นปิด การจัดตำแหน่ง และการดำเนินโรคหลังผ่าตัด
ในแนวทางปฏิบัติการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) มีการระบุ “ความผิดปกติของแผ่นปิด” และ “กระจกตา อักเสบแบบกระจายระหว่างชั้น (DLK )” เป็นภาวะแทรกซ้อนหลัง LASIK และระบุว่า “อาจเกิดปัญหาต่างๆ ของแผ่นปิดได้ และจำเป็นต้องจัดการอย่างเหมาะสม”1)
ภาวะแทรกซ้อนของแผ่นปิดแบ่งตามเวลาที่เกิดเป็น ระหว่างผ่าตัด (ระหว่างการสร้างแผ่นปิดจนถึงการจัดตำแหน่ง) และ หลังผ่าตัด (ทันทีหลังผ่าตัดจนถึงระยะปลาย) นอกจากนี้ยังสามารถจำแนกตามพยาธิสภาพเป็นแบบโครงสร้าง การอักเสบ และเยื่อบุผิว
อุปกรณ์สร้างแผ่นปิดประกอบด้วยไมโครเคราโตมแบบดั้งเดิมและเลเซอร์เฟมโตวินาที ปัจจุบันแผ่นปิดส่วนใหญ่สร้างด้วยเลเซอร์เฟมโตวินาที ซึ่งช่วยเพิ่มความแม่นยำของแผ่นปิดและลดภาวะแทรกซ้อนระหว่างผ่าตัด เช่น แผ่นปิดหลุดและแผ่นปิดไม่สม่ำเสมอได้อย่างมาก ในทางกลับกัน มีภาวะแทรกซ้อนเฉพาะของเลเซอร์เฟมโตวินาที (เช่น OBL และการทะลุของแก๊สในแนวตั้ง)
SMILE เป็นเทคนิคการผ่าตัดที่ไม่ต้องสร้างแผ่นปิด (flap) แต่จะสร้างเลนส์ภายในกระจกตา และนำออก ดังนั้นโดยหลักการแล้วจะไม่เกิดภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด ในแนวทางปฏิบัติสากลตามหลักฐานสำหรับ KLEx (การสกัดเลนส์กระจกตา ผ่านแผลเล็ก) การไม่มีแผ่นปิดถือเป็นข้อได้เปรียบด้านความปลอดภัยอย่างหนึ่งของ SMILE 2)
Q
เลเซอร์เฟมโตวินาทีสามารถป้องกันปัญหาแผ่นปิดได้หรือไม่?
A
ด้วยการนำเลเซอร์เฟมโตวินาที มาใช้ ความแม่นยำของแผ่นปิดดีขึ้นอย่างมาก และปัญหาที่จำเพาะกับไมโครเคราโตม เช่น ฝาครอบหลุด (free cap) และแผ่นปิดไม่สม่ำเสมอ ลดลงอย่างเห็นได้ชัด อย่างไรก็ตาม ภาวะแทรกซ้อนที่จำเพาะกับเลเซอร์เฟมโตวินาที (เช่น OBL: ชั้นฟองขุ่น, การทะลุของแก๊สในแนวตั้ง) อาจเกิดขึ้นได้ นอกจากนี้ DLK , การเลื่อนของแผ่นปิด และการเจริญของเยื่อบุผิวใต้แผ่นปิด เป็นภาวะแทรกซ้อนที่อาจเกิดขึ้นได้แม้ใช้เลเซอร์เฟมโตวินาที ภาวะแทรกซ้อนไม่ได้หายไปหมด และการประเมินก่อนผ่าตัดที่เหมาะสม รวมถึงการจัดการระหว่างและหลังผ่าตัดยังคงมีความสำคัญ
ภาวะแทรกซ้อนของแผ่นปิดระหว่างผ่าตัดส่วนใหญ่เกิดจากลักษณะของอุปกรณ์สร้างแผ่นปิด รูปแบบภาวะแทรกซ้อนแตกต่างกันระหว่างการใช้ไมโครเคราโตมและเลเซอร์เฟมโตวินาที การรับรู้และการจัดการภาวะแทรกซ้อนระหว่างผ่าตัดอย่างทันท่วงทีมีผลอย่างมากต่อผลลัพธ์ทางการมองเห็น ขั้นสุดท้าย ศัลยแพทย์จำเป็นต้องมีความคุ้นเคยกับระเบียบปฏิบัติในการจัดการภาวะแทรกซ้อนก่อนผ่าตัด และพร้อมที่จะตัดสินใจอย่างไม่ลังเลในระหว่างการผ่าตัด 1)
เกี่ยวข้องกับไมโครเคราโตม
แผ่นปิดไม่สมบูรณ์ : การกรีดไม่สมบูรณ์เนื่องจากเคราโตมหยุดกลางคัน หลังจากวางแผ่นปิดกลับที่เดิม ให้พิจารณาผ่าตัดซ้ำหลังจาก 3-6 เดือน
ฝาครอบหลุด (free cap) : ภาวะที่แผ่นปิดแยกออกอย่างสมบูรณ์โดยไม่มีบานพับ อุบัติการณ์กับไมโครเคราโตมรายงานอยู่ที่ 0.004-1.31% 3) หากพื้นสโตรมาอยู่ในสภาพดี ให้ทำเลเซอร์ต่อ จากนั้นวางแผ่นปิดกลับโดยป้องกันความชื้นด้วย BSS และยึดด้วยคอนแทคเลนส์รักษา
รูกระดุม (buttonhole) : การทะลุที่ส่วนกลางของแผ่นปิด อุบัติการณ์ประมาณ 0.2% 3) วางแผ่นปิดกลับและเลื่อนการผ่าตัดซ้ำออกไป 3-6 เดือน
แผ่นปิดบาง/หนา/ไม่สม่ำเสมอ : การเบี่ยงเบนจากความหนาของแผ่นปิดที่วางแผนไว้ แผ่นปิดที่บางเกินไปมีความเสี่ยงต่อการทำให้กระจกตา อ่อนแอ
เกี่ยวข้องกับเลเซอร์เฟมโตวินาที
OBL (ชั้นฟองขุ่น) : ปรากฏการณ์ที่ฟองอากาศที่เกิดขึ้นระหว่างการกรีดด้วยเลเซอร์ยังคงอยู่ในสโตรมากระจกตา ส่วนใหญ่หายไปเอง แต่ถ้าเข้าไปในบริเวณรูม่านตา อาจรบกวนการติดตามดวงตา
การทะลุของแก๊สในแนวตั้ง : การรั่วของฟองอากาศจากระนาบกรีดไปทางช่องหน้าม่านตา ฟองอากาศในช่องหน้าม่านตา อาจทำให้ความดันลูกตา สูงขึ้นชั่วคราว
ขอบแผ่นปิดไม่เรียบ : ขอบอาจไม่เรียบเนื่องจากปัญหาการตั้งค่าพารามิเตอร์เลเซอร์
ข้อผิดพลาดการตัดเฉพาะจุด : ความผิดรูปของแผ่นปิดที่ไม่สมบูรณ์เนื่องจากการตัดเลเซอร์เฉพาะที่ล้มเหลว
เมื่อเกิด free cap ศัลยแพทย์จะตัดสินใจว่าจะดำเนินการฉายเลเซอร์ต่อหรือหยุด หากเนื้อเยื่อสโตรมาอยู่ในสภาพดี สามารถฉายต่อได้ จัดการ free cap ในสภาพแวดล้อมที่ชื้นโดยหยด BSS (สารละลายเกลือสมดุล) เพื่อป้องกันการผิดรูปจากการแห้ง หลังฉายเสร็จ วาง free cap กลับโดยให้ด้านเยื่อบุผิวหงายขึ้นและแกนที่ถูกต้อง การทำเครื่องหมายแบบไม่สมมาตรก่อนผ่าตัดมีความสำคัญในการยืนยันทิศทางที่ถูกต้อง หากเนื้อเยื่อสโตรมาไม่เรียบ ไม่ต้องฉายเลเซอร์และนำแผ่นปิดกลับ
หลังวางกลับ มักใส่ คอนแทคเลนส์รักษาโรค (BCL) การทำงานของปั๊มของเอ็นโดทีเลียมกระจกตา จะทำให้ฝาปิดติดแน่นอีกครั้ง การปิดเปลือกตาด้วยเทปกาวประมาณ 30 นาทีหลังผ่าตัดมีประสิทธิภาพในการป้องกันการหลุด กระจกตาแบน (น้อยกว่า 40D) และการดูดไม่เพียงพอเป็นปัจจัยเสี่ยงหลักของ free cap และการวัดความโค้งกระจกตา ก่อนผ่าตัดและการเลือกแหวนดูดที่เหมาะสมเป็นพื้นฐานของการป้องกัน
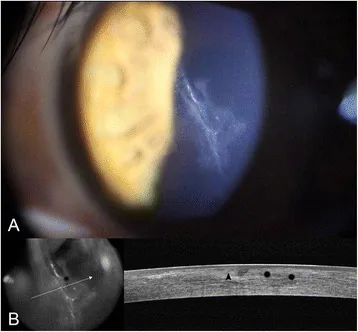
ภาพ illumination หลังของ slit-lamp และภาพตัดขวาง AS-OCT ของการฉีกขาดตามยาวและการเลื่อนของแผ่นปิด LASIK BMC Ophthalmol. 2016 Jul 18;16:111. Figure 1. PM
CI D: PMC4950235. DOI: 10.1186/s12886-016-0288-7. License: CC BY 4.0.
ภาพ illumination หลังของ slit-lamp (A): แผ่นปิด LAS
IK ที่มีการฉีกขาดแนวตั้งยาว 5.0 มม. เกี่ยวข้องกับศูนย์กลาง
รูม่านตา โดยมีรูปแบบเส้นเฉียงลักษณะเฉพาะของการเลื่อนแผ่นปิดและรอยย่นในสโตรมา
กระจกตา ภาพ
OCT ส่วนหน้า (B): ภาพตัดขวางแสดงการแยกของเยื่อ Bowman (ลูกศรดำ) ที่ตำแหน่งฉีกขาดและสงสัยการบุกรุกของเยื่อบุผิวจากขอบแผ่นปิด (เครื่องหมายดอกจันดำ) ซึ่งสอดคล้องกับการเลื่อนแผ่นปิดและรอยย่นของแผ่นปิดที่กล่าวถึงในหัวข้อ “ภาวะแทรกซ้อนของแผ่นปิดระยะแรกหลังผ่าตัด”
ภาวะแทรกซ้อนของแผ่นปิดที่เกิดขึ้นในช่วงแรกหลังผ่าตัด (ภายใน 1 เดือน) สามารถจำแนกได้เป็น 3 ประเภท: โครงสร้าง การอักเสบ และที่เกี่ยวข้องกับเยื่อบุผิว
ภาวะแทรกซ้อนทางโครงสร้างของแผ่นปิด
การเลื่อนของแผ่นปิด (flap displacement) : เกิดขึ้นในช่วงแรกหลังผ่าตัดเนื่องจากการบาดเจ็บหรือการขยี้ตา ต้องยกแผ่นปิดฉุกเฉิน ล้างด้วย BSS และวางกลับ ต้องระวังเป็นพิเศษในช่วงสัปดาห์แรกหลังผ่าตัด อุบัติการณ์รายงาน 0.1-0.3% ในสัปดาห์แรกหลังผ่าตัด4)
รอยย่นของแผ่นปิด (striae/folds) : รอยย่นขนาดใหญ่ (มองเห็นด้วยตาเปล่า) อาจส่งผลต่อการมองเห็น และหากไม่ลดลงตามเวลา ควรจัดแผ่นปิดใหม่ตั้งแต่เนิ่นๆ รอยย่นขนาดเล็กมักมีผลต่อการมองเห็น น้อย
ภาวะแทรกซ้อนจากการอักเสบ
DLK (diffuse lamellar keratitis)IK รายงานประมาณ 0.1-1% 5) ใน Grade 1-2 ส่วนใหญ่ดีขึ้นด้วยการหยอดยาพริดนิโซโลน 1% (หรือฟลูออโรเมโธโลน 0.1%) บ่อยครั้ง ใน Grade 3-4 อาจจำเป็นต้องยกแผ่นปิดฉุกเฉินและล้าง
เศษสิ่งสกปรกที่รอยต่อ (interface debris) : สิ่งแปลกปลอมใต้แผ่นปิด (จากเครื่องมือผ่าตัด แป้งทัลคัม ฯลฯ) โดยปกติไม่เป็นอันตราย แต่ถ้าอยู่ในแนวสายตา ควรพิจารณาเอาออก
ภาวะแทรกซ้อนที่เกี่ยวข้องกับเยื่อบุผิว
เยื่อบุผิวเจริญเข้าไป (epithelial ingrowth) : เซลล์เยื่อบุผิวจากขอบแผ่นปิดบุกรุกและเจริญเติบโตเข้าไปในรอยต่อ อุบัติการณ์รายงาน 0.5-2% (สูงถึง 20% หลังการเสริม) 6) รายที่ไม่รุนแรงให้สังเกตอาการ หากลุกลาม >2 มม. หรือมีการมองเห็น ลดลง ให้ยกแผ่นปิด ขูด และจัดการขอบ
ความผิดปกติของเยื่อบุผิวขอบแผ่นปิด : เยื่อบุผิวไม่เรียบหรือมีขั้นบันไดที่ขอบแผ่นปิด ส่วนใหญ่ดีขึ้นด้วยการรักษาแบบประคับประคอง
การจำแนก 4 ระดับตาม Linebarger/Goodman ใช้ในการกำหนดแผนการรักษา 5)
ระดับ ลักษณะที่พบ ผลต่อการมองเห็น แผนการรักษา Grade 1 เม็ดเลือดขาวแทรกซึมเป็นเม็ดสีขาวเฉพาะบริเวณรอบนอก (ส่วนกลางปกติ) แทบไม่มีผล ยาหยอดพริดนิโซโลน 1% ทุก 1-2 ชั่วโมง บ่อยครั้ง เกรด 2 การแทรกซึมขยายไปทางส่วนกลาง ลดลงเล็กน้อย ใช้ยาหยอดสเตียรอยด์ ต่อและเพิ่มขนาด ตรวจซ้ำในวันถัดไป เกรด 3 การแทรกซึมรุนแรงถึงส่วนกลางและสัญญาณเริ่มต้นของการละลายของสโตรมา ลดลงปานกลาง ใช้ยาหยอดสเตียรอยด์ ต่อ + พิจารณายกแผ่นพับและล้างอย่างจริงจัง เกรด 4 การละลายของสโตรมาส่วนกลางและการเกิดแผลเป็น ลดลงอย่างชัดเจน ยกแผ่นพับและล้างฉุกเฉิน พิจารณาให้สเตียรอยด์ ทั้งร่างกาย
Q
จะเกิดอะไรขึ้นถ้าแผ่นพับเลื่อน?
A
หากแผ่นพับเลื่อนในช่วงต้นหลังผ่าตัด จะเกิดการลดลงอย่างรุนแรงของการมองเห็น และสายตาเอียง ไม่สม่ำเสมอ สาเหตุมักเกิดจากการบาดเจ็บ (การขยี้ตา การกระแทกระหว่างเล่นกีฬา ฯลฯ) และสัปดาห์แรกหลังผ่าตัดเป็นช่วงที่มีความเสี่ยงสูงสุด หากพบว่าแผ่นพับเลื่อน จำเป็นต้องไปพบจักษุแพทย์อย่างเร่งด่วน การรักษารวมถึงการยกแผ่นพับและล้างรอยต่อด้วย BSS (สารละลายเกลือสมดุล) จัดตำแหน่งแผ่นพับให้ถูกต้องและยึดด้วยฟองอากาศ หากจัดการอย่างเหมาะสม การมองเห็น มักจะฟื้นตัว แต่หากปล่อยทิ้งไว้ ความเสี่ยงของสายตาเอียง ไม่สม่ำเสมอและการติดเชื้อจะเพิ่มขึ้น
ปัญหาที่เกี่ยวข้องกับแผ่นปิดกระจกตา ที่เกิดขึ้นหลังการผ่าตัด 1 เดือน จัดเป็นภาวะแทรกซ้อนระยะหลังของแผ่นปิดกระจกตา
การเลื่อนของแผ่นปิดกระจกตา ระยะหลัง : แผ่นปิดกระจกตา LASIK ไม่เคยหายสนิทแม้ผ่านไปหลายปีหลังการผ่าตัด ดังนั้นการเลื่อนของแผ่นปิดกระจกตา อาจเกิดขึ้นได้หลายปีต่อมาหลังจากได้รับบาดเจ็บ (เช่น อุบัติเหตุทางรถยนต์ การบาดเจ็บโดยตรงต่อดวงตาขณะเล่นกีฬา) 4) หลักการรักษาคือการยกแผ่นปิด ทำความสะอาด และวางกลับตำแหน่งทันทีที่ตรวจพบการเลื่อน ยิ่งเวลาผ่านไปนานเท่าใด ความเสี่ยงของภาวะแทรกซ้อนจากการมีเซลล์เยื่อบุผิวเข้าไปอยู่ใต้แผ่นปิดก็ยิ่งสูงขึ้น มีรายงานกรณีการบาดเจ็บหลังการผ่าตัด 5 ปี และเน้นย้ำถึงความสำคัญของการแจ้งให้แพทย์ผู้รักษาทราบถึงประวัติการผ่าตัดแก้ไขสายตาในมุมมองของการให้ความรู้แก่ผู้ป่วย 1)
การลุกลามของเซลล์เยื่อบุผิวเข้าไปอยู่ใต้แผ่นปิดระยะหลัง : เซลล์เยื่อบุผิวที่เข้าไปอยู่ใต้แผ่นปิดในระดับเล็กน้อยซึ่งตรวจพบได้ในช่วงแรกหลังผ่าตัด อาจขยายใหญ่ขึ้นเป็นเวลาหลายปี ทำให้เกิดการละลายของแผ่นปิดและสายตาเอียง ผิดปกติ การผ่าตัดเสริม (การผ่าตัดแก้ไขซ้ำ) เป็นที่ทราบกันว่าเป็นปัจจัยที่เพิ่มความเสี่ยงของการมีเซลล์เยื่อบุผิวเข้าไปอยู่ใต้แผ่นปิด และในตาที่มีประวัติการผ่าตัดดังกล่าว แนะนำให้ลดระยะเวลาการติดตามผลหลังผ่าตัดให้สั้นลง 6) อัตราการกลับเป็นซ้ำหลังการยกแผ่นปิดและการขูดออกมีรายงานอยู่ที่ 5–20% และขั้นตอนเพิ่มเติม เช่น การใช้แอลกอฮอล์ที่ขอบแผ่นปิด หรือการเย็บขอบแผ่นปิด (Ethibond) ถือว่ามีประสิทธิภาพ 6)
ภาวะตาแห้ง เรื้อรัง : การหลั่งน้ำตาลดลงแบบรีเฟล็กซ์เนื่องจากการตัดเส้นประสาทกระจกตา หลัง LASIK จะฟื้นตัวในผู้ป่วยส่วนใหญ่ภายใน 6–12 เดือน แต่ในบางรายอาจคงอยู่เป็นภาวะตาแห้ง ที่ดื้อต่อการรักษา 7) ในแนวทางการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) ภาวะตาแห้ง ถูกระบุว่าเป็นภาวะแทรกซ้อนหลัง LASIK และจำเป็นต้องมีการประเมินก่อนผ่าตัดและการรักษาหลังผ่าตัดอย่างจริงจัง 1) การศึกษาเปรียบเทียบระหว่าง SMILE และ FS-LASIK แสดงให้เห็นว่าการฟื้นตัวของความหนาแน่นของเส้นประสาทกระจกตา หลัง SMILE เร็วกว่า และผลกระทบต่อค่าพารามิเตอร์ของน้ำตาน้อยกว่า 7) ซึ่งเป็นข้อพิจารณาประการหนึ่งในการเลือกเทคนิค
เนื้อตายที่ขอบแผ่นปิดกระจกตา : เป็นภาวะแทรกซ้อนที่พบได้ยาก อาจเกิดเนื้อตายจากการขาดเลือดที่ขอบแผ่นปิดกระจกตา ในการตรวจแผนที่กระจกตา จะพบเป็นลักษณะคลื่นที่ขอบแผ่นปิดอย่างชัดเจน
ภาวะกระจกตาโป่งพอง หลังผ่าตัดภาวะกระจกตาโป่งพอง อาจเกิดขึ้นหลังผ่าตัดเนื่องจากความหนาของเนื้อกระจกตา ที่เหลืออยู่ (RST) ไม่เพียงพอหลังการสร้างแผ่นปิด หรือการแสดงออกของโรคกระจกตา โป่งพองที่ซ่อนอยู่ก่อนผ่าตัด ความชุกของภาวะกระจกตาโป่งพอง หลัง LASIK มีรายงานประมาณ 90 ต่อ 100,000 ตา 14) ซึ่งสูงกว่าหลัง PRK ประมาณ 4.5 เท่า (ประมาณ 20 ต่อ 100,000 ตา) 14) RST < 280 ไมโครเมตรเป็นเกณฑ์ที่ความเสี่ยงของภาวะกระจกตาโป่งพอง เพิ่มขึ้นอย่างรวดเร็ว และ PTA (percent tissue altered) ≥ 40% ก็เป็นปัจจัยเสี่ยงอิสระ 13) ในระบบการให้คะแนน Randleman ปัจจัย 5 ประการ (ความผิดปกติของรูปทรงกระจกตา , RST ต่ำ, อายุน้อย, กระจกตา บาง, สายตาสั้น สูง) ได้รับการประเมินอย่างครอบคลุมเพื่อให้สามารถแบ่งระดับความเสี่ยงก่อนผ่าตัดได้ 11)
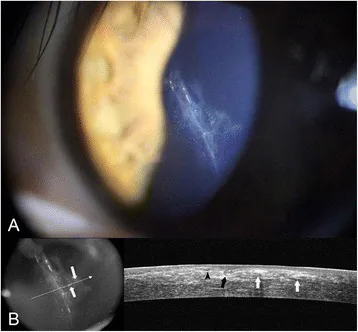
การบุกรุกของเยื่อบุผิวจากขอบแผ่นปิดเลสิก: ภาพถ่ายด้วยกล้องจุลทรรศน์ชนิดกรีดและภาพ OCT BMC Ophthalmol. 2016 Jul 18;16:111. Figure 2. PM
CI D: PMC4950235. DOI: 10.1186/s12886-016-0288-7. License: CC BY 4.0.
ภาพถ่ายด้วยกล้องจุลทรรศน์ชนิดกรีด (A): สองสัปดาห์หลังเลสิก พบการเจริญของเยื่อบุผิว (epithelial ingrowth) และถุงน้ำเยื่อบุผิว (ลูกศรสีขาว) ที่รอยต่อแผ่นปิด โดยมีการขยายตัวของความขุ่นจากขอบไปทางศูนย์กลาง ภาพ OCT (B): ภาพตัดขวางแสดงขอบของแผ่นปิดและเยื่อโบว์แมนที่ฉีกขาด (หัวลูกศรสีดำ) และการโค้งงอของขอบแผ่นปิดด้านตรงข้าม (ลูกศรสีดำ) ยืนยันความลึกของการบุกรุกของเยื่อบุผิวเข้าสู่รอยต่อ ซึ่งสอดคล้องกับการบุกรุกของเยื่อบุผิวที่กล่าวถึงในหัวข้อ “การวินิจฉัยและการจัดการ”
แนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) ระบุว่าในวันแรกหลังผ่าตัด ต้องตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดเพื่อตรวจหาความผิดปกติ และติดตามผลต่อไปจนถึง 6 เดือนหลังผ่าตัดเป็นหลักการทั่วไป 1)
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด DLK ระดับ 1-2 การแทรกซึมแบบจุดเล็กๆ ที่บริเวณรอบนอกเป็นลักษณะเฉพาะ และการรับรู้การขยายตัวเข้าสู่ศูนย์กลางอย่างทันท่วงทีเป็นพื้นฐานสำหรับการตัดสินใจรักษา การบุกรุกของเยื่อบุผิวจะรับรู้ได้เป็นความขุ่นจากขอบแผ่นปิดเข้าด้านใน และสิ่งสำคัญคือต้องบันทึกระยะทาง (มม.) จากขอบถึงศูนย์กลางในเชิงปริมาณ
OCT ส่วนหน้า (AS-OCT )DLK กับกลุ่มอาการของเหลวที่รอยต่อ (IFS ) ใน IFS จะพบชั้นของเหลวสะท้อนต่ำสม่ำเสมอใต้แผ่นปิด ในขณะที่ DLK จะมีบริเวณสะท้อนสูงแบบจุดหรือเส้นเป็นหลัก 8) AS-OCT ยังช่วยวัดระดับการเคลื่อนของแผ่นปิด (ระยะทางและความลึก) และช่วยกำหนดความเร่งด่วนของการรักษา
การวัดความดันลูกตา DLK และ IFS การวัดส่วนกลางด้วยเครื่องวัดความดันลูกตา แบบกดของโกลด์แมนอาจให้ค่าต่ำเทียมเนื่องจากผลของเบาะของเหลว ดังนั้นจึงแนะนำให้วัดส่วนรอบนอกหรือใช้เครื่องวัดความดันลูกตา แบบคอนทัวร์ไดนามิก 8)
การวิเคราะห์ภูมิประเทศของกระจกตา : ใช้เพื่อประเมินรอยย่นของแผ่นปิด สายตาเอียง ไม่สม่ำเสมอ และภาวะกระจกตาโป่งพอง การเปลี่ยนแปลงสามารถติดตามได้เมื่อเวลาผ่านไปหลังผ่าตัด หลังจากการสลายเนื้อเยื่อจาก DLK ระดับ 4 สิ่งสำคัญคือต้องตรวจสอบการเปลี่ยนแปลงของความสูงด้านหลังด้วยการถ่ายภาพตัดขวางเช่น Pentacam เพื่อประเมินการเกิด ectasia
การเพาะเชื้อและป้ายกระจกตา : หากสงสัยว่ามีการติดเชื้อใต้แผ่นปิด (การอักเสบของช่องหน้าลูกตา ภาวะเลือดคั่ง การแทรกซึมหนาแน่น สารคัดหลั่งเป็นหนองจากขอบแผ่นปิด ฯลฯ) ต้องยกแผ่นปิดและเก็บตัวอย่างเพื่อเพาะเชื้อเพื่อระบุชนิดของเชื้อโรคและความไวต่อยา โรคกระจกตา อักเสบติดเชื้ออาจมีลักษณะทางคลินิกคล้าย DLK ดังนั้นหากสงสัย การตรวจทางจุลชีววิทยาตั้งแต่เนิ่นๆ จึงเป็นสิ่งจำเป็น
ภาวะแทรกซ้อน การรักษา ระดับความเร่งด่วนทางเวลา DLK ระดับ 1-2ยาหยอดตา prednisolone 1% ทุก 1-2 ชั่วโมง ถี่ กึ่งฉุกเฉิน (นัดตรวจวันถัดไป) DLK ระดับ 3ยาหยอดสเตียรอยด์ + พิจารณายกแผ่นพับและล้าง ฉุกเฉิน (วันนี้หรือพรุ่งนี้) DLK ระดับ 4ยกแผ่นพับและล้างฉุกเฉิน (พิจารณาให้สเตียรอยด์ ทั้งตัว) ฉุกเฉิน (วันนี้) แผ่นพับเลื่อน (ระยะแรก) ยกแผ่นพับ ล้างด้วย BSS จัดตำแหน่ง ยึดด้วยฟองอากาศ ฉุกเฉิน (วันนี้) แผ่นพับเลื่อน (ระยะหลัง) ยกแผ่นพับ ล้าง จัดตำแหน่ง (กำจัดเยื่อบุผิวที่งอกเข้าไปพร้อมกัน) ฉุกเฉิน (วันที่พบ) แผ่นพับย่น (มีผลต่อการมองเห็น ) ยกแผ่นพับ ทำให้เรียบ ยึดใหม่ กึ่งฉุกเฉิน (ภายในไม่กี่วัน) เยื่อบุผิวรุกล้ำ (≥2 มม. / การมองเห็น ลดลง) ยกแผ่นพับ ขูด รักษาขอบด้วยแอลกอฮอล์ วางแผนไว้ (หลังติดตามผล) ฝาครอบหลุด (ระหว่างผ่าตัด) ป้องกันด้วย BSS วางกลับอย่างแม่นยำหลังฉายรังสี ยึดด้วย BCL จัดการระหว่างผ่าตัด แผ่นพับไม่สมบูรณ์ / รูกระดุม วางแผ่นพับกลับ เลื่อนการผ่าตัด พิจารณาผ่าตัดซ้ำหลังจาก 3-6 เดือน
Q
จะทำอย่างไรหากได้รับการวินิจฉัยว่าเป็น DLK?
A
แผนการรักษาแตกต่างกันไปตามระดับของ DLK (ความรุนแรง) ในระดับ 1-2 รักษาด้วยยาหยอดตา prednisolone 1% ทุก 1-2 ชั่วโมง กรณีส่วนใหญ่ดีขึ้นด้วยการรักษาด้วยสเตียรอยด์ เฉพาะที่นี้ ในระดับ 3 ให้พิจารณายกแผ่นพับและล้าง นอกเหนือจากที่กล่าวมา ในระดับ 4 (การละลายของสโตรมาส่วนกลาง) จำเป็นต้องยกแผ่นพับและล้างอย่างเร่งด่วน และพิจารณาให้สเตียรอยด์ ทั้งร่างกายด้วย อย่าตัดสินใจด้วยตนเอง และหากคุณรู้สึกว่ามีความขุ่นใต้แผ่นพับหรือการมองเห็น ลดลงหลังการผ่าตัด ให้ติดต่อจักษุแพทย์ที่รับผิดชอบทันที
อัตราการเกิดภาวะแทรกซ้อนของแผ่นพับแตกต่างกันอย่างมากตามเทคนิคการผ่าตัด (ไมโครเคราโตม vs. เลเซอร์เฟมโตวินาที ) ประสบการณ์ของสถานพยาบาล และเกณฑ์การคัดเลือกผู้ป่วย ด้านล่างนี้คืออัตราการเกิดที่ได้จากวรรณกรรมหลัก 3) 12)
ภาวะแทรกซ้อน อัตราการเกิด อุปกรณ์ ฝาปิดหลวม 0.004% ถึง 1.31% ไมโครเคราโตม (พบน้อยมากกับเฟมโตวินาที) รูรังดุม ประมาณ 0.2% ไมโครเคราโตม OBL (ชั้นฟองขุ่น) 10% ถึง 30% เลเซอร์เฟมโตวินาที (ส่วนใหญ่หายได้เอง)การเลื่อนของแผ่นปิด (ภายใน 1 สัปดาห์หลังผ่าตัด) 0.1% ถึง 0.3% พบได้ทั้งสองอุปกรณ์ DLK (ทุกระดับ)0.1% ถึง 1% พบได้ทั้งสองอุปกรณ์ เยื่อบุผิวเจริญเข้าไป 0.5–2% (สูงสุด 20% หลังการเสริม) พบร่วมในทั้งสองอุปกรณ์ ภาวะกระจกตาโป่งพอง หลังผ่าตัดประมาณ 90 ต่อ 100,000 ตา ทั่วไปสำหรับ LASIK
ด้วยการแพร่หลายของเลเซอร์เฟมโตวินาที ภาวะแทรกซ้อนระหว่างผ่าตัดรุนแรง เช่น ฝาปิดหลุดและรูกระดุมลดลงอย่างมีนัยสำคัญ อย่างไรก็ตาม ควรสังเกตว่า DLK การเลื่อนของฝาปิด และเยื่อบุผิวเจริญเข้าไปสามารถเกิดขึ้นได้เช่นกันเมื่อใช้เลเซอร์เฟมโตวินาที 12) .
DLK ระดับ 3–4 เยื่อบุผิวเจริญเข้าไปรุนแรงร่วมกับการละลายของฝาปิด และรอยย่นของฝาปิดบริเวณกว้างอาจทำให้การมองเห็น ลดลงถาวรหากการรักษาที่เหมาะสมล่าช้า ในการสำรวจทางระบาดวิทยาโดย Stulting et al.12) ประมาณ 0.1% ของ DLK ดำเนินไปสู่การละลายของสโตรมา (ระดับ 4) และมีรายงานสายตาเอียง ไม่สม่ำเสมอที่เหลืออยู่แม้หลังการรักษาที่เหมาะสม แนะนำให้ตรวจทุกวันหรือวันเว้นวันในสัปดาห์แรกหลังผ่าตัดในช่วงต้นที่มีความเสี่ยงสูงหลัง LASIK 1) .
ฝาปิด LASIK ถูกสร้างขึ้นโดยการผ่าชั้นลึกประมาณ 100 ไมโครเมตรจากผิวกระจกตา โดยใช้ไมโครเคอราโทมหรือเลเซอร์เฟมโตวินาที เลเซอร์เฟมโตวินาที สร้างพื้นผิวตัดโดยการทำลายด้วยแสง (การเกิดพลาสมา) และการจัดเรียงเชิงเส้นของฟองอากาศขนาดเล็ก ไมโครเคอราโทมตัดด้วยกลไก ในกรณีที่มีความขุ่นของกระจกตา หรือหลังการผ่าตัดกรีดกระจกตา แนวรัศมี (RK) อาจใช้ไมโครเคอราโทมหรือเลือก PRK
DLK เป็นปฏิกิริยาการอักเสบที่ไม่ติดเชื้อที่รอยต่อ เศษจากการตัดสโตรมากระจกตา สิ่งตกค้างจากเครื่องมือผ่าตัด และสารระคายเคืองจากเยื่อบุผิวกระตุ้นให้เกิดการแทรกซึมของนิวโทรฟิลหลายนิวเคลียสที่รอยต่อฝาปิด มักจะดีขึ้นเองโดยมีการอักเสบชั่วคราว แต่หากดำเนินไปถึงระดับ 4 จะเกิดการละลายของสโตรมา (keratolysis) ทำให้เกิดสายตาเอียง ไม่สม่ำเสมอถาวร การตรวจพบตั้งแต่เนิ่นๆ และการแทรกแซงภายใน 1–3 วันหลังผ่าตัดเป็นตัวกำหนดพยากรณ์โรค
เซลล์เยื่อบุผิวที่ขอบของ flap รุกรานเข้าสู่ผิวด้านล่างของ flap และเพิ่มจำนวน เซลล์เยื่อบุผิวที่รุกรานจะก่อตัวเป็นกลุ่มเซลล์ใต้ flap และเมื่อมีขนาดใหญ่ขึ้นจะทำให้เกิดการละลายของ flap สายตาเอียง ไม่สม่ำเสมอ และการมองเห็น ลดลง ความเสี่ยงจะเพิ่มขึ้นหลังการผ่าตัด enhancement ที่ต้องยก flap ตำแหน่งขอบ flap และตาที่มีประวัติการผ่าตัดซ้ำเป็นปัจจัยเสี่ยง 6)
Flap LASIK ไม่สามารถฟื้นฟูการยึดเกาะกับสโตรมาของกระจกตา ได้อย่างสมบูรณ์หลังการผ่าตัด และ flap แทบไม่มีส่วนช่วยในความแข็งแรงเชิงโครงสร้างของกระจกตา ยิ่ง flap หนามากเท่าใด ชั้นสโตรมาที่เหลือ (RST) ก็ยิ่งบางลง และผลกระทบต่อชีวกลศาสตร์ของกระจกตา ก็ยิ่งมากขึ้น 9) การบางลงของ RST สัมพันธ์กับความเสี่ยงที่เพิ่มขึ้นของภาวะกระจกตาโป่งพอง (ectasia) และเชื่อว่าความเสี่ยงจะเพิ่มขึ้นอย่างรวดเร็วเมื่อ RST < 280 μm 2) ความเปราะบางทางชีวกลศาสตร์ของกระจกตา หลัง LASIK มากกว่าเมื่อเทียบกับ SMILE โดยมีรายงานความแตกต่างอย่างมีนัยสำคัญในการลดลงของ Corneal Resistance Factor (CRF) ที่ 12 เดือนหลังผ่าตัด (MD, −1.13; 95% CI −1.36 ถึง −0.90; P < 0.001) 2)
การศึกษาจำลองด้วยการวิเคราะห์ไฟไนต์เอลิเมนต์แสดงให้เห็นเชิงปริมาณถึงผลกระทบของความหนา flap ต่อชีวกลศาสตร์ 9) เมื่อความหนา flap เพิ่มขึ้น ปริมาณการเคลื่อนไปข้างหน้าของผิวด้านหลังกระจกตา จะเพิ่มขึ้น แสดงให้เห็นว่า flap บางมีข้อดีต่อความเสถียรของผิวด้านหลัง อย่างไรก็ตาม flap ที่บางเกินไปมีแนวโน้มที่จะเกิดปัญหาเรื่องความแม่นยำในการสร้าง (ความไม่สม่ำเสมอ OBL ฯลฯ) ด้วยเลเซอร์เฟมโตวินาที สามารถสร้าง flap ได้ด้วยความแม่นยำ ±10 μm ดังนั้นจึงสามารถสร้าง flap บางประมาณ 100-120 μm ได้อย่างปลอดภัย และแนะนำให้ออกแบบที่สมดุลระหว่างชีวกลศาสตร์และการสร้าง flap ที่เชื่อถือได้ ค่าสัมบูรณ์ของ RST หลังผ่าตัดเป็นตัวบ่งชี้ที่สำคัญที่สุดในการประเมินความเสี่ยงของ ectasia ใน LASIK และแนะนำให้พิจารณาข้อบ่งชี้ในการผ่าตัดอีกครั้งหาก RST < 280 μm 2) 15)
พื้นที่ปิดใต้ flap ต้องการการจัดการที่แตกต่างจากการติดเชื้อที่กระจกตา ทั่วไป ยาหยอดตาปฏิชีวนะต้องเลือกตามเชื้อก่อโรค และในกรณีรุนแรงจะทำการยก flap และล้าง แนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) ระบุว่า “จำเป็นต้องปฏิบัติตามมาตรการป้องกัน barrier ระดับสูงของศัลยแพทย์อย่างเคร่งครัด การฆ่าเชื้อเครื่องมือ และการฆ่าเชื้อและคลุมบริเวณผ่าตัด” 1)
กลุ่มอาการของเหลวในชั้นระหว่างแผ่นปิด (IFS ) คือการสะสมของของเหลวใต้แผ่นปิดจากความดันลูกตา ที่สูงขึ้นซึ่งเกิดจากสเตียรอยด์ และการแยกความแตกต่างจาก DLK เป็นปัญหาสำคัญที่เปลี่ยนแผนการรักษาไป 180 องศา ใน IFS จะมีความดันลูกตา สูงขึ้น (ข้อควรระวัง: เครื่องวัดความดันลูกตา Goldmann อาจให้ค่าต่ำเทียม) และ OCT ส่วนหน้าจะแสดงชั้นของเหลวที่เป็นเนื้อเดียวกันและมีความสะท้อนต่ำ เนื่องจากการให้สเตียรอยด์ อย่างต่อเนื่องทำให้ IFS แย่ลง การแยกความแตกต่างด้วย OCT ส่วนหน้าและการวัดความดันลูกตา จึงเป็นสิ่งที่ขาดไม่ได้ 8) IFS ที่เกิดขึ้นช้าอาจเกิดขึ้นหลายเดือนถึงหลายปีหลังการผ่าตัด และหากพบของเหลวใต้แผ่นปิด ต้องวัดความดันลูกตา (โดยเฉพาะด้วยเครื่องวัดความดันลูกตา ชนิดรอบนอกหรือเครื่องวัดความดันลูกตา แบบไดนามิกคอนทัวร์) 8)
โดยการเปลี่ยนมุมในการสร้างแผ่นปิด (มุมแนวตั้งและแนวนอน) และปรับความกว้างและมุมของบานพับแผ่นปิด ความปลอดภัยของแผ่นปิดดีขึ้น และความเสี่ยงของการเลื่อนของแผ่นปิดหลังผ่าตัดลดลง มีรายงานว่าบานพับด้านบนดีกว่าบานพับด้านจมูกในแง่ของความมั่นคงหลังผ่าตัด 10) การออกแบบมุมด้านข้างที่แหลมคมของขอบแผ่นปิด (มุมตัดด้านข้าง 90° ขึ้นไป) เชื่อว่าช่วยลดความเสี่ยงของการบุกรุกของเยื่อบุผิวที่ขอบ 10) นอกจากนี้ ความสม่ำเสมอของความหนาของแผ่นปิดดีกว่าด้วยเลเซอร์เฟมโตวินาที เมื่อเทียบกับไมโครเคราโตม และผลของความหนาของแผ่นปิดต่อชีวกลศาสตร์ได้รับการวัดปริมาณโดยใช้การวิเคราะห์ไฟไนต์เอลิเมนต์ 9)
เนื่องจาก SMILE ไม่ได้สร้างแผ่นปิด ภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิดที่กล่าวถึงในส่วนนี้ (การเลื่อนของแผ่นปิด DLK การบุกรุกของเยื่อบุผิว ฝาครอบหลุด รูรังดุม) จึงไม่เกิดขึ้นตามหลักการ แนวทาง KLEx แสดงให้เห็นว่าอัตราการเกิดภาวะกระจกตาโป่งพอง หลังผ่าตัดคือ 90 ต่อ 100,000 ตาสำหรับ LASIK เทียบกับ 11 สำหรับ SMILE ซึ่งบ่งชี้ว่าความเสี่ยงของภาวะกระจกตาโป่งพอง หลังผ่าตัดต่ำกว่าใน SMILE 2) อย่างไรก็ตาม SMILE ก็มีภาวะแทรกซ้อนเฉพาะของตัวเอง เช่น การอักเสบระหว่างชั้น (คล้าย DLK ) เศษเลนติคิวล์เหลือ และการตัดแท็กซี่
หากภาวะเอกตาเซีย หลังผ่าตัดดำเนินไป การเชื่อมขวางกระจกตา (CXL ) คือการรักษาทางเลือกแรก วิธีการมาตรฐานคือ Dresden protocol ซึ่งประกอบด้วยการหยดไรโบฟลาวิน 0.1% ตามด้วยการฉายรังสี UVA (3mW/cm² เป็นเวลา 30 นาที) และในกรณีส่วนใหญ่การดำเนินโรคจะหยุดลง 15) การทำ CXL แบบเร่ง (9mW/cm² เป็นเวลา 10 นาที) สามารถลดระยะเวลาในการรักษาได้ 15) ประสิทธิภาพของ CXL สำหรับเอกตาเซีย หลัง LASIK มีแนวโน้มต่ำกว่าสำหรับโรคกระจกตา รูปกรวยเล็กน้อย แต่การแทรกแซงตั้งแต่เนิ่นๆ ช่วยปรับปรุงการพยากรณ์โรค 15) ในญี่ปุ่น CXL อยู่ในความคุ้มครองของประกันตั้งแต่ปี 2022 สิ่งสำคัญคือต้องป้องกันการเกิดเอกตาเซีย ให้มากที่สุดโดยการประเมินความเสี่ยงก่อนผ่าตัดโดยใช้ระบบคะแนน Randleman 11) และการคัดกรองก่อนผ่าตัดตามคำแนะนำของ AAO PPP โรคกระจกตา ขยายตัว 17)
สิ่งสำคัญคือต้องติดตามอัตราการเกิด DLK ในระดับสถานพยาบาลและรับรู้ถึงการเกิดเป็นกลุ่ม (มีหลายกรณีเกิดขึ้นในช่วงเวลาสั้นๆ) การเกิดเป็นกลุ่มมักบ่งชี้ถึงสิ่งปนเปื้อนในห้องผ่าตัด การฆ่าเชื้อเครื่องมือไม่เพียงพอ หรือปัญหากับน้ำยาล้าง 16) หากอัตราการเกิดเกิน 0.5% แนะนำให้ตรวจสอบห้องผ่าตัด เครื่องมือ และน้ำยาล้างอย่างครอบคลุม
เนื้อหาในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลทางการแพทย์เท่านั้น และไม่ใช่สิ่งทดแทนการวินิจฉัยหรือการรักษา สำหรับการวินิจฉัยและรักษาภาวะแทรกซ้อนของแผ่นปิด LASIK โปรดปรึกษาจักษุแพทย์ผู้เชี่ยวชาญ หากคุณสังเกตเห็นการมองเห็น ลดลงอย่างรวดเร็ว ปวดตา หรือมีสารคัดหลั่งเพิ่มขึ้นหลังการผ่าตัด ควรไปพบแพทย์ผู้รักษาทันที
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Wang Y, Xie L, Yao K, et al. Evidence-Based Guidelines for Keratorefractive Lenticule Extraction Surgery. Ophthalmology. 2025;132:397-419.
Moshirfar M, Anderson E, Hsu M, et al. LASIK flap complications. StatPearls. 2024.
Ursea R, Feng MT, Zhou M, Cain W, Weikert MP. Temporal analysis of LASIK flap displacement presenting as late complication. Clin Ophthalmol. 2011;5:1535-1538.
Johnson JD, Harissi-Dagher M, Pineda R, et al. Diffuse lamellar keratitis: incidence, associations, outcomes, and a new classification system. J Cataract Refract Surg. 2001;27(10):1560-1566.
Jabbur NS, Chicani CF , Kuo IC, O’Brien TP. Risk factors in interface epithelial ingrowth after LASIK . J Refract Surg. 2004;20(4):343-348.
Recchioni A, Sisó-Fuertes I, Hartwig A, et al. Short-term impact of FS-LASIK and SMILE on dry eye metrics and corneal nerve morphology. Cornea. 2020;39(7):851-857.
Vera-Duarte GR, Guerrero-Becerril J, Müller-Morales CA, et al. Delayed-onset pressure-induced interlamellar stromal keratitis (PIS K) and interface epithelial ingrowth 10 years after laser-assisted in situ keratomileusis. Am J Ophthalmol Case Rep. 2023;32:101874.
Fang L, Wang Y, Yang R, et al. Effects of the LASIK flap thickness on corneal biomechanical behavior: a finite element analysis. BMC Ophthalmol. 2020;20:67.
Slade SG. The use of the femtosecond laser in the customization of corneal flaps in laser in situ keratomileusis. Curr Opin Ophthalmol. 2007;18(4):314-319.
Randleman JB, Woodward M, Lynn MJ, Stulting RD. Risk assessment for ectasia after corneal refractive surgery. Ophthalmology. 2008;115:37-50.
Stulting RD, Randleman JB, Cowan LA, Thompson KP, Bradley EV, Lynn MJ. The epidemiology of diffuse lamellar keratitis. Cornea. 2004;23(7):680-688.
Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-LASIK ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158:87-95.e1.
Moshirfar M, Tukan AN, Bundogji N, et al. Ectasia after corneal refractive surgery: a systematic review. Ophthalmol Ther. 2021;10:753-776.
Hersh PS, Stulting RD, Muller D, et al. U.S. multicenter clinical trial of corneal collagen crosslinking for treatment of corneal ectasia after refractive surgery. Ophthalmology. 2017;124:1475-1484.
Linebarger EJ, Hardten DR, Lindstrom RL. Diffuse lamellar keratitis: diagnosis and management. J Cataract Refract Surg. 2000;26(7):1072-1077.
American Academy of Ophthalmology Corneal/External Disease Preferred Practice Pattern Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: AAO ; 2024.