DLK คือการอักเสบแบบกระจายที่ไม่ติดเชื้อซึ่งเกิดขึ้นใต้แผ่นปิด (ระหว่างชั้น) หลังการผ่าตัด LASIK หรือ SMILE โดยอุบัติการณ์ประมาณ 0.1-1% ของ LASIK ทั้งหมดมีลักษณะเฉพาะคือการแทรกซึมแบบเม็ดสีขาวที่อธิบายว่า “ทรายทะเลทรายซาฮารา” โดยทั่วไปเริ่มมีอาการ 1-5 วันหลังผ่าตัด
ระดับ 1-2 ส่วนใหญ่ดีขึ้นด้วยยาหยอด prednisolone 1% ทุก 1-2 ชั่วโมง ระดับ 3-4 ต้องยกแผ่นปิดฉุกเฉินและล้าง
การแยกจาก IFS (กลุ่มอาการของเหลวระหว่างชั้น /PIS K) สำคัญที่สุด: วินิจฉัยโดยการวัดความดันลูกตา และ OCT ส่วนหน้าตา การรักษาผิดอาจนำไปสู่ผลร้ายแรง
ใน DLK รุนแรง (ระดับ 4) เกิดการละลายของกระจกตา (keratolysis) จาก MMP ที่มาจากนิวโทรฟิล ทำให้การมองเห็น ลดลงถาวร
โรคกระจกตา อักเสบแบบกระจายระหว่างชั้น (diffuse lamellar keratitis: DLK ) คือปฏิกิริยาการอักเสบที่ไม่ติดเชื้อซึ่งเกิดขึ้นที่รอยต่อระหว่างแผ่นปิดและเตียงกระจกตา (ระหว่างชั้น) หลังการผ่าตัด LASIK มีลักษณะเฉพาะคือการแทรกซึมแบบเม็ดสีขาวละเอียดกระจายอยู่ใต้แผ่นปิด อธิบายว่า “ทรายทะเลทรายซาฮารา”
ในแนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) มีการระบุ DLK เป็นภาวะแทรกซ้อนหลังผ่าตัดทั้งสำหรับการผ่าตัดด้วยเลเซอร์เอกไซเมอร์และ SMILE ซึ่งต้องได้รับการจัดการที่เหมาะสม1) อุบัติการณ์ของ DLK ใน LASIK รายงานประมาณ 0.1-1%2) แม้หลังจากการสร้างแผ่นปิดด้วยเลเซอร์เฟมโตวินาที กลายเป็นมาตรฐาน DLK ยังคงเกิดขึ้นในอัตราที่แน่นอน และการอักเสบระหว่างชั้นคล้าย DLK ก็พบได้หลัง SMILE เช่นกัน ในแนวทาง KLEx (การนำชิ้นกระจกตา ออกผ่านแผลเล็ก) อุบัติการณ์รวมของ DLK หลัง SMILE รายงานที่ 0.84% โดยแบ่งเป็น: ระดับ I (จำกัดบริเวณรอบนอก) 1.42%, ระดับ II (ลุกลามสู่ศูนย์กลาง) 0.29%, ระดับ III (รวมกัน/เป็นจุด) 0.08%, ระดับ IV (รุนแรง) 0.02%3) .
โรคกระจกตา อักเสบแบบกระจายระหว่างชั้น (DLK ) มีพยาธิสภาพที่แตกต่างอย่างสิ้นเชิงจากโรคกระจกตา อักเสบติดเชื้อ เนื่องจากไม่มีเชื้อแบคทีเรียเกี่ยวข้อง อย่างไรก็ตาม การแยกความแตกต่างจากกลุ่มอาการของเหลวระหว่างชั้น (IFS /PIS K) ซึ่งเป็นโรคอักเสบที่มีลักษณะคล้ายกัน เป็นความท้าทายทางคลินิกที่สำคัญที่สุด เพราะเปลี่ยนแนวทางการรักษาไป 180 องศา
Q
DLK เกิดขึ้นหลังการผ่าตัดชนิดใด?
A
DLK เกิดขึ้นบ่อยที่สุดหลังการผ่าตัด LASIK แต่ก็สามารถเกิดขึ้นหลัง SMILE (การสกัดเลนส์ผ่านแผลเล็ก) ได้เช่นกัน ในแนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) มีการระบุ DLK เป็นภาวะแทรกซ้อนหลังการผ่าตัดทั้งสำหรับการผ่าตัดด้วยเลเซอร์เอกไซเมอร์และ SMILE PRK ไม่ทำให้เกิด DLK เนื่องจากไม่มีการสร้างแผ่นปิด แม้หลังจากการใช้เลเซอร์เฟมโตวินาที อย่างแพร่หลาย อุบัติการณ์ของ DLK ก็ยังไม่เป็นศูนย์ การสังเกตอย่างละเอียดในวันที่ 1-5 หลังการผ่าตัดและการแทรกแซงตั้งแต่เนิ่นๆ เป็นกุญแจสำคัญต่อการพยากรณ์โรคที่ดี การตรวจพบตั้งแต่เนิ่นๆ ในระดับ 1-2 และการเริ่มใช้สเตียรอยด์ อย่างรวดเร็วมีความสำคัญที่สุดในการป้องกันการลุกลามไปสู่ระดับ 3-4 แม้ว่า PRK จะไม่ทำให้เกิด DLK เนื่องจากไม่มีการสร้างแผ่นปิด แต่ก็มีความเสี่ยงต่อการเกิดฝ้าขาวใต้เยื่อบุผิว (haze) หลังการผ่าตัด และอาจมีการใช้ยาไมโตมัยซิน ซี เพื่อป้องกัน จำเป็นต้องอธิบายให้ผู้ป่วยแต่ละรายเข้าใจโดยมีความรู้เกี่ยวกับลักษณะเฉพาะของแต่ละหัตถการ
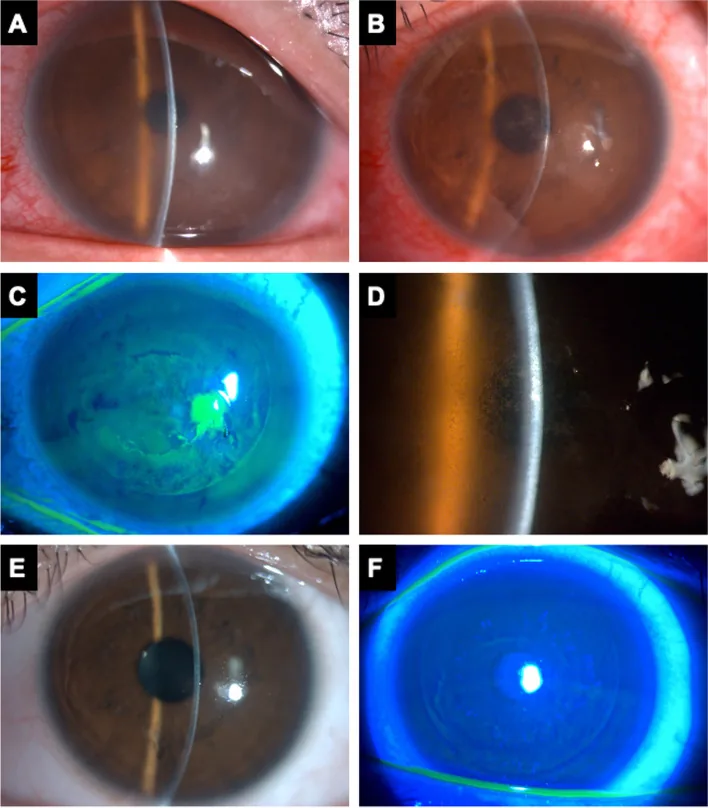
DLK ระยะที่ 3 หลัง LASIK (โรคกระจกตาอักเสบแบบกระจายระหว่างชั้น): การแทรกซึมแบบเม็ดคล้ายทรายทะเลทรายซาฮาราและการหายไปหลังการรักษา Lin H-Y, Ho W-T. Diffuse lamellar keratitis as a rare complication of diamond burr superficial keratectomy for recurrent corneal erosion: a case report. BMC Ophthalmol. 2022;22:362. Figure 2. PM
CI D: PMC9450270. License: CC BY 4.0.
DLK ระยะที่ 3 วินิจฉัยได้ 2 วันหลังการผ่าตัด LAS
IK : ภาพจากกล้องจุลทรรศน์รอยกรีดและภายนอก (A)
กระจกตา บวมเล็กน้อยและหลอดเลือดปรับเลนส์ขยายตัว (B–D) การแทรกซึมสีขาวแบบเม็ดคล้ายทรายทะเลทรายซาฮาราที่รอยต่อใต้แผ่นปิดกระจายไปถึงแนวสายตา (E–F) ภาพการแทรกซึมหายไปหลังการรักษาด้วยยาหยอด
สเตียรอยด์ สอดคล้องกับผลการตรวจด้วยกล้องจุลทรรศน์รอยกรีด (การแทรกซึมแบบเม็ด, การจำแนกระดับ) ที่กล่าวถึงในส่วนอาการหลักและอาการแสดงทางคลินิก
อาการที่ผู้ป่วยรับรู้ของ DLK ขึ้นอยู่กับความรุนแรง (ระดับ)
ระดับ 1–2 : กลัวแสงเล็กน้อย สายตาลดลง อาจไม่มีอาการ สายตามักคงที่ 0.8 หรือดีกว่าระดับ 3 : สายตาลดลงอย่างชัดเจน (0.5–0.7) ปวดตา กลัวแสง มองเห็นพร่ามัวต่อเนื่องระดับ 4 : สายตาลดลงอย่างรุนแรง (<0.5) ปวดตา อย่างรุนแรง กลัวแสง มองเห็นพร่ามัวเด่นชัดเนื่องจากการละลายของสโตรมา อาจพัฒนาจากระดับ 3 ภายใน 24 ชั่วโมงหากดำเนินไปอย่างรวดเร็ว
การเริ่มต้นโดยทั่วไปคือ 1–5 วันหลังการผ่าตัด และเชื่อว่าสารสื่อกลางการอักเสบจะสะสมทันทีหลังการสร้างแผ่นปิด อย่างไรก็ตาม มีรายงานกรณีที่เริ่มต้นช้า (หลายสัปดาห์ถึงหลายเดือนหลังการผ่าตัด) และบางกรณีกลับมาเป็นซ้ำเมื่อหยุดยาหยอดสเตียรอยด์
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) โดยใช้แสงย้อน (retroillumination) ให้ผลการตรวจที่สำคัญที่สุดในการวินิจฉัย DLK เมื่อสังเกตด้วยแสงย้อน แสงจะส่องจากด้านหลัง ทำให้มองเห็นการแทรกซึมของเซลล์ใต้แผ่นปิด (flap) ได้ชัดเจนขึ้น สำหรับผู้เริ่มต้น คำอธิบาย “ลักษณะเหมือนพายุทราย” อาจเข้าใจได้ยากโดยสัญชาตญาณ แต่เมื่อมีประสบการณ์จะสามารถรับรู้ได้ว่าเป็นลักษณะที่จำเพาะมาก ใน Grade 1–2 การแทรกซึมแบบเม็ดเล็กจะกระจายตัวบริเวณรอบนอกเป็นหลัก ส่วน Grade 2 ขึ้นไป การแทรกซึมจะขยายไปทางศูนย์กลาง คำว่า “ทรายแห่งซาฮารา” (Sands of Sahara) ถูกใช้เป็นคำอธิบายทางคลินิกที่แม่นยำเพื่ออธิบายการกระจายตัวของการแทรกซึมแบบเม็ดเล็กสีขาว
ผลการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด
การแทรกซึมแบบเม็ดเล็ก : การแทรกซึมแบบเม็ดเล็กสีขาวถึงขาวเทาภายใต้แผ่นปิด กระจายตัว ลักษณะคล้าย “ทราย”
การเปลี่ยนแปลงการกระจายตัว : Grade 1: เด่นบริเวณรอบนอก Grade 2 ขึ้นไป: ขยายไปทางศูนย์กลาง
ลักษณะขอบเขต : รอยโรคมีขอบเขตไม่ชัดเจน มีแนวโน้มกระจายจากขอบแผ่นปิดเข้าสู่ศูนย์กลาง
การอักเสบของช่องหน้าม่านตา : โดยปกติไม่รุนแรงหรือไม่มีเลย หากการอักเสบของช่องหน้าม่านตา รุนแรง ให้จัดลำดับความสำคัญในการแยกโรคกระจกตา อักเสบติดเชื้อ
ผลการตรวจ OCT ส่วนหน้า
บริเวณความสว่างสูง : พบบริเวณความสว่างสูงแบบจุดถึงเส้นที่รอยต่อใต้แผ่นปิด
ไม่มีการแยกตัวของแผ่นปิด : แตกต่างจาก IFS ตรงที่ไม่มีการแยกตัวทางกายภาพของแผ่นปิดหรือการสะสมของของเหลว (ยกเว้น Grade 4)
การติดตามการละลายของสโตรมา : ใน Grade 3–4 สามารถใช้ OCT ส่วนหน้าเพื่อประเมินสถานะการละลายของเตียงสโตรมาแบบต่อเนื่องได้
การแยกโรคจาก IFS : ใน IFS จะพบชั้นของเหลวที่สม่ำเสมอ (บริเวณความสว่างต่ำ) ใต้แผ่นปิด ในขณะที่ DLK จะมีบริเวณความสว่างสูงแบบจุดเป็นหลัก
มีปัจจัยกระตุ้นหลายอย่างที่เกี่ยวข้องกับการเกิด DLK ทั้งหมดผ่านกลไกร่วมคือ “การกักเก็บสารกระตุ้นการอักเสบในพื้นที่ปิดใต้แผ่นปิด”
ปัจจัยภายในร่างกาย :
เศษผงจากการตัดกระจกตา และชิ้นส่วนคอลลาเจนที่เกิดขึ้นระหว่างการสร้างแผ่นปิด
ไซโตไคน์ที่ก่อการอักเสบจากเซลล์เยื่อบุผิว (เช่น IL-1, TNF -α) และผลิตภัณฑ์จากการสลายไขมัน
การเกิดพลาสมาจากเลเซอร์เฟมโตวินาที และสารระคายเคืองจากฟองอากาศขนาดเล็ก
เมื่อเนื้อเยื่อเยื่อบุผิวของลิมบัส กระจกตา ถูกกักไว้ที่ขอบแผล
ปัจจัยกระตุ้นจากภายนอก :
อนุภาคโลหะตกค้างจากเครื่องมือผ่าตัด (ไมโครเคราโตม, สปาตูลา)
สารแปลกปลอม เช่น แป้งจากถุงมือและน้ำมันซิลิโคน
ความเสียหายต่อเยื่อบุผิวกระจกตา จากสารกันเสียในยาหยอดตา ก่อนผ่าตัด (เช่น เบนซาลโคเนียมคลอไรด์)
สารเคมีตกค้างที่ใช้ในการฆ่าเชื้อ (กลูตาราลดีไฮด์, ไฮโดรเจนเปอร์ออกไซด์ ฯลฯ)
สิ่งเจือปนในน้ำยาล้างตาหรือ BSS (เช่น การปนเปื้อนเอนโดทอกซิน)
ปัจจัยด้านสิ่งแวดล้อมและสถานที่ :
การเกิด DLK แบบกลุ่ม (หลายรายในระยะเวลาสั้นๆ ภายในสถานที่เดียวกัน) มักบ่งชี้ถึงสารปนเปื้อนในห้องผ่าตัด (สารอินทรีย์ระเหยง่าย, เอนโดทอกซิน ฯลฯ)6) การติดตามอัตราการเกิด DLK ทั้งสถานที่เป็นสิ่งสำคัญเพื่อระบุสาเหตุและดำเนินมาตรการปรับปรุงสิ่งแวดล้อม มีรายงานความสัมพันธ์กับล็อตเฉพาะของน้ำยาทำความสะอาด น้ำยาฆ่าเชื้อ และยาหยอดตา
การอักเสบจากการติดเชื้อ (แบคทีเรีย, เชื้อรา, อะแคนทามีบา) ถูกแยกออกจากคำจำกัดความของ DLK แต่การติดเชื้ออาจกระตุ้นให้เกิดปฏิกิริยาคล้าย DLK
ปัจจัยที่มีผลต่ออัตราการเกิด :
อุปกรณ์ : ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราการเกิดระหว่างเลเซอร์เฟมโตวินาที และไมโครเคราโตม2) ประสบการณ์ของศัลยแพทย์ : อัตราการเกิดมีแนวโน้มสูงกว่าในช่วงเริ่มต้นของเส้นโค้งการเรียนรู้ยาหยอดตาก่อนผ่าตัด : การใช้ยาที่ไม่มี BAK อาจลดการอักเสบของผิวตาและลดความเสี่ยงของ DLK ปัจจัยผู้ป่วย : ภาวะภูมิแพ้และการอักเสบของผิวตาก่อนผ่าตัดเพิ่มความเสี่ยงต่อการเกิด
หากเกิดอาการกลัวแสง หรือการมองเห็น ลดลงในช่วงแรกหลังผ่าตัด (วันที่ 1-7) ให้ติดต่อแพทย์ผู้รักษาทันที ใช้ยาหยอดตาตามคำแนะนำหลังผ่าตัดอย่างต่อเนื่อง และห้ามขยี้ตาโดยเด็ดขาด ในการตรวจติดตามหลังผ่าตัด แพทย์จะตรวจดูใต้แผ่นปิดตาอย่างละเอียดด้วยกล้องจุลทรรศน์ชนิดกรีด
DLK ได้รับการประเมินความรุนแรงเป็น 4 ระดับ (Grade 1-4) การจำแนกนี้เกี่ยวข้องโดยตรงกับการกำหนดแผนการรักษา2)
ระดับ ผลการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ผลต่อการมองเห็น แผนการรักษา Grade 1 การแทรกซึมแบบเม็ดสีขาวเฉพาะบริเวณรอบนอก (ส่วนกลางปกติ) แทบไม่มีผล หยอดตาสเตียรอยด์ บ่อยครั้งและติดตามอาการ Grade 2 การแทรกซึมขยายไปยังส่วนกลางรวมถึงบริเวณรูม่านตา การมองเห็น ลดลงเล็กน้อยเพิ่มความถี่การหยอดตาสเตียรอยด์ และนัดตรวจซ้ำในวันถัดไป เกรด 3 การแทรกซึมรุนแรงถึงส่วนกลาง สัญญาณเริ่มต้นของการละลายสโตรมา การมองเห็น ลดลงปานกลางยาหยอดสเตียรอยด์ + พิจารณายกแผ่นพับและล้างอย่างจริงจัง เกรด 4 การละลายสโตรมาส่วนกลาง (keratolysis) และการเกิดแผลเป็น การมองเห็น ลดลงอย่างชัดเจนยกแผ่นพับและล้างฉุกเฉิน (พิจารณาให้สเตียรอยด์ ทั้งร่างกาย)
การวินิจฉัยแยกโรคที่สำคัญที่สุดสองประการในการวินิจฉัย DLK คือ:
การแยกจาก IFS (Interface Fluid Syndrome/PIS K):
IFS คือการสะสมของของเหลวใต้แผ่นพับจากความดันลูกตา ที่สูงขึ้นซึ่งเกิดจากสเตียรอยด์ โดยไม่มีเซลล์อักเสบ และความดันลูกตา ที่สูงขึ้นเป็นสาเหตุหลัก หากวินิจฉัย DLK ผิดเป็น IFS และยังคงให้สเตียรอยด์ ต่อไป ความดันลูกตา จะสูงขึ้นอีกและ IFS จะแย่ลง4) ในทางกลับกัน หากวินิจฉัย IFS ผิดเป็น DLK และลดสเตียรอยด์ DLK จะดำเนินไปสู่การละลายสโตรมากระจกตา
จุดที่ใช้แยก DLK IFS (PIS K)ระยะเวลาที่เกิด 1-5 วันหลังผ่าตัด หลายวันถึงหลายเดือนหลังผ่าตัด (อาจเกิดช้า) เซลล์อักเสบ มีการแทรกซึมของเม็ดเลือดขาวหลายนิวเคลียส ไม่มีเซลล์อักเสบ (มีเพียงบวมน้ำ) ความดันลูกตา ปกติ สูงขึ้น (การวัดด้วย Goldmann ให้ค่าต่ำเทียม) OCT ส่วนหน้าตาบริเวณสะท้อนแสงสูงแบบจุด ชั้นของเหลวสะท้อนแสงต่ำสม่ำเสมอ (แผ่นพับแยก) การตอบสนองต่อสเตียรอยด์ ได้ผล (เกรด 1-2) แย่ลง การรักษา เพิ่มยาหยอดสเตียรอยด์ หยุดสเตียรอยด์ + ยาลดความดันลูกตา
การแยกจากกระจกตา อักเสบติดเชื้อ:
กระจกตา อักเสบติดเชื้อ (แบคทีเรีย เชื้อรา อะแคนทามีบา) มักมีอาการอักเสบในช่องหน้าม่านตา ร่วมด้วย ในกรณีเนื้อกระจกตาอักเสบจากแบคทีเรีย ที่มีความรุนแรงสูงหรือเชื้อรา อาจพบการสะสมของไฟบรินในช่องหน้าม่านตา ในกระจกตา อักเสบที่ไม่ติดเชื้อ (รวมถึง DLK ) การอักเสบในช่องหน้าม่านตา มักไม่รุนแรง หากมีการแทรกซึมเฉพาะที่หนาแน่น ตาแดง และมีสารคัดหลั่งมาก ให้สงสัยการติดเชื้อ
การตรวจ วัตถุประสงค์ ผลการตรวจใน DLK กล้องจุลทรรศน์ชนิดกรีด (แสงย้อน) ประเมินการแทรกซึมแบบเม็ด การแทรกซึมสีขาวจุดๆ ใต้แผ่นปิด OCT ส่วนหน้าแยกของเหลวใต้แผ่นปิดกับเซลล์อักเสบ บริเวณความสว่างสูงแบบจุด (IFS คือชั้นของเหลวเนื้อเดียวกัน) การวัดความดันลูกตา การแยกโรค IFS ปกติ (สูงขึ้นใน IFS ) การเพาะเชื้อกระจกตา และการย้อม smear การแยกโรคกระจกตา อักเสบติดเชื้อ ลบ การวิเคราะห์ภูมิประเทศกระจกตา การประเมินสายตาเอียง ผิดปกติจากการละลายของสโตรมา รูปแบบผิดปกติในกรณีที่ลุกลาม
แนวทางการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) 1) กำหนดให้ตรวจด้วยกล้องจุลทรรศน์ชนิดร่องกรีดในวันถัดไปหลังผ่าตัด แต่ในการจัดการ DLK แนะนำความถี่ในการติดตามดังนี้:
วันที่ 1 หลังผ่าตัด (วันถัดไป) : ตรวจสอบรอยต่ออย่างละเอียดด้วยกล้องจุลทรรศน์ชนิดร่องกรีดเพื่อระบุการมีอยู่และระดับของ DLK หากพบระดับ 1-2 ให้เริ่มหรือเพิ่มยาหยอดสเตียรอยด์ และนัดตรวจซ้ำในวันถัดไปวันที่ 2-5 หลังผ่าตัด (กรณีสงสัย DLK ) : หลังจากเริ่มยาหยอดสเตียรอยด์ ให้ตรวจสอบการเปลี่ยนแปลงระดับทุกวันหรือวันเว้นวัน หากพบการลุกลามจากระดับ 2 เป็น 3 ให้ทำการยกแผ่นพับและล้างทันทีวันที่ 7 หลังผ่าตัด : ยืนยันการดีขึ้นของ DLK หากระดับ 1 หรือต่ำกว่า ให้เริ่มลดยาหยอดสเตียรอยด์ แบบค่อยเป็นค่อยไปวันที่ 14 หลังผ่าตัดเป็นต้นไป : ติดตามความดันลูกตา ต่อเนื่องระหว่างการลดสเตียรอยด์ และเตรียมพร้อมสำหรับการเปลี่ยนไปสู่ IFS
DLK ระดับ 1-2 ส่วนใหญ่จะหายไปอย่างสมบูรณ์ภายใน 2 สัปดาห์หลังการผ่าตัด แต่ระดับ 3-4 อาจทำให้เกิดสายตาเอียง ไม่สม่ำเสมอถาวรเนื่องจากการละลายของสโตรมา ดังนั้นจึงแนะนำให้ติดตามผลด้วยการวิเคราะห์รูปทรงกระจกตา เป็นเวลา 3-6 เดือนหลังการรักษาเสร็จสิ้น 9)
Q
จะแยก DLK และ IFS อย่างไร?
A
จุดสำคัญที่สุดในการแยก DLK และ IFS (Interface Fluid Syndrome) คือ “ความดันลูกตา ” ใน IFS ความดันลูกตา จะสูงขึ้น แต่การวัดส่วนกลางด้วยเครื่องวัดความดันลูกตาแบบ Goldmann อาจให้ค่าต่ำเทียมเนื่องจากผลของเบาะของเหลว ดังนั้นจึงแนะนำให้วัดบริเวณรอบนอกหรือใช้เครื่องวัดความดันลูกตา แบบ Dynamic Contour ในการตรวจ OCT ส่วนหน้าของตา DLK จะแสดงบริเวณที่มีการสะท้อนแสงสูงแบบจุด ในขณะที่ IFS จะแสดงชั้นของเหลวที่มีการสะท้อนแสงต่ำสม่ำเสมอยกแผ่นพับ DLK จะเกิดขึ้นเร็ว (1-5 วัน) หลังผ่าตัดโดยมีอาการปวดและการแทรกซึมแบบเม็ดสีขาว ในขณะที่ IFS มีลักษณะเด่นคือตามัวและความดันลูกตา สูงโดยไม่มีเซลล์อักเสบ เนื่องจากการรักษาตรงกันข้ามอย่างสิ้นเชิง (DLK → เพิ่มสเตียรอยด์ , IFS → หยุดสเตียรอยด์ + ลดความดันลูกตา ) การวินิจฉัยผิดพลาดจึงนำไปสู่ผลลัพธ์ที่ร้ายแรง
การรักษาจะพิจารณาตามการจำแนกระดับ
การหยอดยาสเตียรอยด์ ความถี่สูงเป็นทางเลือกแรก
Prednisolone 1% (เช่น Prednin ยาหยอดตา) : หยอดตาบ่อยทุก 1-2 ชั่วโมง ประเมินประสิทธิภาพภายใน 24 ชั่วโมง มักเพิ่มยาหยอดตาปฏิชีวนะ (เช่น fluoroquinolone) พร้อมกันFluorometholone 0.1-0.5% : ความเสี่ยงต่อความดันลูกตา สูงต่ำกว่า prednisolone แต่ประสิทธิภาพน้อยกว่า ดังนั้นในกรณีระดับ 2 ที่ลุกลาม แนะนำให้เปลี่ยนเป็น prednisolone 1%ใน SMILE ระดับ I การจัดการมาตรฐานคือ fluorometholone 6-8 ครั้ง/วัน 3)
ต้องมาตรวจซ้ำในวันถัดไป เพื่อยืนยันการปรับปรุงระดับ หากระดับ 2 ไม่ดีขึ้น ให้พิจารณายกแผ่นพับในวันถัดไประหว่างการใช้ยาหยอดสเตียรอยด์ ควรวัดความดันลูกตา เป็นประจำ เพื่อเตรียมพร้อมสำหรับการเปลี่ยนไปเป็น IFS โดยเฉพาะในผู้ที่ตอบสนองต่อสเตียรอยด์ ความดันลูกตา อาจเพิ่มขึ้นอย่างรวดเร็ว แนะนำให้วัดความดันลูกตา ซ้ำหลังจากเริ่มการรักษา 3-5 วัน
ในระดับ 2 นอกเหนือจากเครื่องวัดความดันลูกตาแบบ Goldmann แล้ว การวัดความดันลูกตา บริเวณรอบนอกด้วย Tono-Pen เป็นต้น มีประโยชน์ในการหลีกเลี่ยงค่าต่ำเทียม 4)
ขณะที่ยังคงใช้ยาหยอดสเตียรอยด์ ให้พิจารณาอย่างยิ่งในการยกแผ่นพับและล้างด้วยน้ำเกลือ
การยกแผ่นปิด (เปิดใหม่) : ยกแผ่นปิดอย่างระมัดระวังด้วยเครื่องมือ spatula เฉพาะ หากยังมีการยึดติดที่ขอบแผ่นปิด ให้ทำการแยกแบบทื่อเพื่อเปิดเผยรอยต่อการล้างด้วย BSS (สารละลายเกลือสมดุล) : ล้างรอยต่ออย่างทั่วถึงด้วย BSS 30 มล. ในกระบอกฉีดยาเพื่อกำจัดเซลล์อักเสบ เศษซาก และสารสื่อการอักเสบ เช่น MMP ออกทางกายภาพการวางแผ่นปิดกลับ : หลังจากล้าง ให้วางแผ่นปิดกลับอย่างแม่นยำ ตรวจสอบฟองอากาศและความสม่ำเสมอของรอยต่อ จากนั้นปิดตาการเสริมยาหยอดตาสเตียรอยด์ หลังผ่าตัด : หลังยกแผ่นปิด ให้หยอด prednisolone 1% ทุก 1-2 ชั่วโมงอย่างต่อเนื่อง และประเมินซ้ำในวันถัดไปการจัดการผ้าปิดตา : หลังยกแผ่นปิด ให้พิจารณาใช้คอนแทคเลนส์รักษา (BCL) เพื่อช่วยยึดแผ่นปิดกลับ
ใน SMILE ระดับ III นอกเหนือจากสเตียรอยด์ ขนาดสูง ให้พิจารณาการล้างระหว่างชั้น 3) เนื่องจากการเข้าถึงการล้างระหว่างชั้นหลัง SMILE ยากกว่า LASIK จึงควรทำโดยศัลยแพทย์ที่มีประสบการณ์เพียงพอ
จำเป็นต้องยกแผ่นปิดฉุกเฉินและล้าง
นอกจากล้างด้วย BSS บางสถานที่ฉีด dexamethasone 0.1% เข้าไปในรอยต่อ (หลักฐานจำกัด)
สเตียรอยด์ ทั่วร่างกายใน SMILE ระดับ IV จำเป็นต้องล้างรอยต่อด้วยสเตียรอยด์ และเพิ่มสเตียรอยด์ ทั่วร่างกายด้วย 3)
ในระดับ 4 การละลายของสโตรมามักดำเนินไปแล้ว ดังนั้นหลังยกแผ่นปิดและล้าง ให้ติดตามระดับการละลายของสโตรมาที่รอยต่อเมื่อเวลาผ่านไปด้วย OCT ส่วนหน้าเพื่อให้แน่ใจว่าไม่มีการดำเนินไปของการละลายที่เหลืออยู่
หากการละลายถึงส่วนลึกหรือส่วนกลาง ให้อธิบายทางเลือกในการปลูกถ่ายกระจกตา ในอนาคต (PTK , การทำศัลยกรรมตกแต่งกระจกตา , การปลูกถ่ายกระจกตา ) แก่ผู้ป่วย
ระดับ การจัดการเบื้องต้น ระยะเวลานัดตรวจซ้ำ เกณฑ์การแทรกแซง 1 Prednisolone 1% ยาหยอดตาทุก 1-2 ชั่วโมง วันถัดไปถึง 2 วันหลังจากนั้น หากลุกลามถึง Grade 2 ขึ้นไป พิจารณายก flap 2 เหมือนข้างต้น เพิ่มขนาด ยืนยันการนัดตรวจวันถัดไป วันถัดไป หากไม่ดีขึ้น ให้ยก flap ในวันถัดไป 3 ยาหยอดตาสเตียรอยด์ + ยก flap และล้าง วันเดียวกันถึงวันถัดไป โดยหลักการ ให้ทำการยก flap 4 ยก flap ฉุกเฉินและล้าง (พิจารณาสเตียรอยด์ ชนิดทั่วร่างกาย) ฉุกเฉินในวันเดียวกัน แทรกแซงทันที
Q
หากได้รับการวินิจฉัยว่าเป็น DLK ควรทำอย่างไร?
A
การรักษา DLK แตกต่างกันไปตามเกรด สำหรับเกรด 1-2 การรักษาด้วยยาหยอดตา prednisolone 1% ทุก 1-2 ชั่วโมง ผู้ป่วยส่วนใหญ่จะดีขึ้นภายใน 1-2 สัปดาห์ด้วยการรักษานี้ ในเกรด 3 นอกเหนือจากยาหยอดตา อาจจำเป็นต้องยกแผ่นปิด (เปิดแผ่นปิดอีกครั้ง) และล้างด้วยน้ำเกลือ ในเกรด 4 (การละลายของสโตรมา) จำเป็นต้องยกแผ่นปิดและล้างอย่างเร่งด่วน และอาจพิจารณาใช้สเตียรอยด์ ทั้งร่างกาย อย่าหยุดยาหยอดตาด้วยตนเอง และหากคุณรู้สึกว่าการมองเห็น ลดลงหรือกลัวแสงอย่างรุนแรงหลังการผ่าตัด ให้ติดต่อแพทย์ผู้รักษาทันที
DLK เป็นปฏิกิริยาการอักเสบที่ไม่ติดเชื้อซึ่งมีเซลล์เม็ดเลือดขาวชนิดหลายนิวเคลียส (นิวโทรฟิล) เป็นหลัก เมื่อเศษชิ้นเนื้อจากการตัดที่เกิดขึ้นระหว่างการสร้างแผ่นปิด อนุภาคขนาดเล็กจากเครื่องมือผ่าตัด และสารระคายเคืองจากสิ่งมีชีวิตถูกกักขังอยู่ในพื้นที่ปิดของรอยต่อกระจกตา ไซโตไคน์ (IL-1β, IL-6, TNF -α ฯลฯ) และคีโมไคน์ (IL-8, MCP -1 ฯลฯ) จะถูกผลิตขึ้นเฉพาะที่ ทำให้เกิดการสะสมของนิวโทรฟิล ปฏิกิริยาการอักเสบนี้แตกต่างจากการอักเสบติดเชื้อตรงที่ไม่มีการเจริญเติบโตของแบคทีเรียหรือเชื้อราร่วมด้วย
เนื่องจากแผ่นปิดไม่หายสนิทหลังการผ่าตัด รอยต่อจึงทำหน้าที่เป็นพื้นที่กึ่งปิด ลักษณะโครงสร้างที่ “กักขัง” เซลล์อักเสบและสารสื่อกลางการอักเสบนี้จำกัดการเกิด DLK ไว้ใต้แผ่นปิด
เนื่องจากช่องว่างของรอยต่อแผ่นปิดมีการสัมผัสกับสโตรมากระจกตา ปกติอย่างจำกัด เส้นทางการระดมนิวโทรฟิลจึงเชื่อว่าส่วนใหญ่ผ่านเครือข่ายหลอดเลือดที่ขอบตาและเซลล์ที่มีอยู่แล้วในสโตรมากระจกตา (เคอราโทไซต์, เซลล์แลงเกอร์ฮานส์) ความเร็วของการดำเนินโรคตั้งแต่เริ่มการอักเสบจนถึงความรุนแรง (เกรด 1→4) แตกต่างกันอย่างมากในแต่ละบุคคล และในบางกรณีอาจดำเนินไปอย่างรวดเร็วถึงเกรด 4 ภายใน 1-2 วันหลังการผ่าตัด นี่คือเหตุผลที่การสังเกตอย่างใกล้ชิดเป็นเวลาหลายวันหลังการผ่าตัดมีความจำเป็นอย่างยิ่งในการจัดการ DLK
ใน DLK รุนแรง (เกรด 4) เอนไซม์ย่อยสลายเมทริกซ์ที่มาจากนิวโทรฟิล (MMP-8, MMP-9 ฯลฯ เมทัลโลโปรตีเนสของเมทริกซ์) จะถูกปล่อยออกมาในปริมาณมากเพื่อย่อยสลายเส้นใยคอลลาเจน ทำให้เกิดการละลายของสโตรมากระจกตา หากการละลายถึงศูนย์กลาง จะทำให้การมองเห็น ลดลงอย่างถาวรและสายตาเอียง ไม่สม่ำเสมอ การแทรกแซงตั้งแต่เนิ่นๆ (การยกแผ่นปิดและการล้าง) เพื่อกำจัดนิวโทรฟิลที่ผลิต MMP ออกทางกายภาพเป็นพื้นฐานสำคัญในการป้องกันการดำเนินของการละลาย
ใน DLK ทางพยาธิวิทยาจะพบการสะสมระหว่างชั้นของนิวโทรฟิลชนิดหลายนิวเคลียสที่อักเสบและโมโนไซต์ ในขณะที่ IFS จะไม่มีเซลล์อักเสบและพบเพียงอาการบวมน้ำของสโตรมา4) ความแตกต่างทางพยาธิวิทยานี้เป็นพื้นฐานสำคัญที่แยกกลยุทธ์การรักษาของทั้งสองโรค
แม้ว่าการสร้างแผ่นปิดด้วยเลเซอร์เฟมโตวินาที จะช่วยเพิ่มความแม่นยำของแผ่นปิดเมื่อเทียบกับไมโครเคราโตม แต่การเกิดชั้นฟองขุ่น (OBL) จากการฉายเลเซอร์อาจทำให้เกิดปฏิกิริยาที่รอยต่อชั่วคราว การเกิดพลาสมาและฟองอากาศขนาดเล็กจากการทำลายด้วยแสงอาจเป็นตัวกระตุ้นให้เกิดปฏิกิริยาการอักเสบเฉพาะที่ 5) แม้ว่าจะยังไม่มีการพิสูจน์การเพิ่มขึ้นของ DLK ที่จำเพาะต่อเลเซอร์เฟมโตวินาที แต่การแยกความแตกต่างระหว่างการอักเสบที่เกี่ยวข้องกับ OBL และ DLK ถือว่ามีความสำคัญ
พบ OBL ใน 10-30% ของกรณีเมื่อใช้เลเซอร์เฟมโตวินาที และส่วนใหญ่จะหายไปเองภายในไม่กี่ชั่วโมงถึงไม่กี่วันหลังการผ่าตัด อย่างไรก็ตาม OBL ที่กว้างขวางรบกวนการติดตามดวงตาของเลเซอร์เอกไซเมอร์และทำให้ความแม่นยำในการฉายลดลง ดังนั้นจึงมักจะรอให้หายไปหากตรวจพบระหว่างการผ่าตัด OBL เองไม่ถือว่าทำให้เกิดการอักเสบ แต่หากพบ OBL และ DLK พร้อมกัน การส่องสว่างแบบย้อนกลับมีประโยชน์อย่างยิ่งในการประเมินความก้าวหน้าของ DLK
DLK ใน SMILE เกิดขึ้นที่รอยต่อใต้แคป (เทียบเท่าแผ่นปิด) แต่ใช้หลักการพยาธิวิทยาและการรักษาเช่นเดียวกับ LASIK 3) อย่างไรก็ตาม เนื่องจากเครื่องมือถูกสอดผ่านแผลขนาดเล็ก 2-3 มม. ความยากในการล้างรอยต่อจึงสูงกว่า LASIK แนวทางปฏิบัติของ KLEx ระบุว่าการรักษาด้วยสเตียรอยด์ ที่เหมาะสมจะทำให้รอยโรคดีขึ้นในกรณีส่วนใหญ่ภายในหนึ่งสัปดาห์ และอาการจะหายไปภายในประมาณ 3 สัปดาห์ 3)
อุบัติการณ์ของ DLK หลัง SMILE (0.84%) โดยทั่วไปคล้ายคลึงกับอุบัติการณ์ของ DLK หลัง LASIK (0.1-1%) และการมีอยู่ของรอยต่อแผ่นปิด/แคปถือเป็นตัวกระตุ้นร่วม ไม่ใช่เทคนิคการผ่าตัดเอง ใน SMILE ภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด (เช่น แผ่นปิดเลื่อนหรือแผ่นปิดหลุด) ไม่เกิดขึ้น แต่ต้องใช้ความระมัดระวังเช่นเดียวกันในการจัดการ DLK และการสังเกตในวันที่ 1-5 หลังผ่าตัดมีความสำคัญเป็นพิเศษ การล้างรอยต่อสำหรับ DLK ระดับ 3-4 หลัง SMILE ต้องอาศัยแพทย์ผู้รักษาที่มีประสบการณ์เพียงพอในการจัดการหลัง SMILE 3)
DLK เป็นภาวะแทรกซ้อนหลังการผ่าตัดแก้ไขสายตาผิดปกติ ซึ่งการวินิจฉัยตั้งแต่เนิ่นๆ และการรักษาที่เหมาะสมสามารถปรับปรุงผลลัพธ์ทางการมองเห็น ได้อย่างมีนัยสำคัญ การกำหนดตารางการสังเกตอย่างพิถีพิถันในช่วงหลังผ่าตัดระยะแรก และการให้คำแนะนำแก่ผู้ป่วยอย่างเพียงพอให้มาพบแพทย์ตั้งแต่เนิ่นๆ หากอาการแย่ลง เป็นกลยุทธ์การจัดการพื้นฐานและสำคัญที่สุดในการป้องกันความบกพร่องทางการมองเห็น ที่เกิดจาก DLK
เป็นที่ทราบกันดีว่าอุบัติการณ์ของ DLK สามารถลดลงได้โดยการปรับปรุงสภาพแวดล้อมในการผ่าตัด โดยเฉพาะอย่างยิ่ง การจัดการคุณภาพของน้ำยาล้าง (ความบริสุทธิ์ของน้ำกลั่น BSS ฯลฯ) การเปลี่ยนถุงมือผ่าตัด (การใช้ถุงมือไร้แป้ง) การทำความสะอาดเครื่องมือด้วยคลื่นเสียงความถี่สูงที่เพิ่มขึ้น และการรักษาความดันบวกในห้องผ่าตัดเพื่อป้องกันการปนเปื้อนของเอนโดทอกซินถือว่ามีความสำคัญ 6) การติดตามอุบัติการณ์ DLK อย่างต่อเนื่องในระดับสถานพยาบาลเป็นสิ่งจำเป็นในการระบุสาเหตุและกำหนดมาตรการตอบโต้
ในบทความปริทัศน์ปี 2022 ในวารสารจักษุวิทยาบราซิล ได้มีการเสนอการจำแนกแบบขยายเพื่อเสริมการจำแนกระดับ 1-4 ที่มีอยู่ และได้นำเสนอแนวคิดของการตอบสนองแบบพังผืด (ระดับ 5) และชนิดรุนแรงที่มีการแทรกซึมในช่องหน้าลูกตา (เทียบเท่าระดับ 6) 7) อย่างไรก็ตาม ในปัจจุบัน ฉันทามติระหว่างประเทศยังคงใช้การจำแนกระดับ 1-4 เป็นมาตรฐาน
มีรายงานว่าการใช้สเตียรอยด์ เฉพาะที่ (เช่น เพรดนิโซโลน) ก่อนหรือระหว่างการผ่าตัดอาจลดอุบัติการณ์ของ DLK ได้ 8) ในทางกลับกัน ในผู้ป่วยที่ไวต่อสเตียรอยด์ สูง มีความเสี่ยงต่อการเพิ่มขึ้นของความดันลูกตา ดังนั้นจึงจำเป็นต้องประเมินความเสี่ยงเป็นรายบุคคล
DLK เป็นโรคที่เป็นตัวแทนในกลุ่มภาวะแทรกซ้อนหลังการผ่าตัดแก้ไขสายตาผิดปกติที่ต้องอาศัยการวินิจฉัยและการตัดสินใจรักษา ในบทความปริทัศน์ของ Swanson et al. 9) ได้รวบรวมอัตราการเกิด ปัจจัยเสี่ยง และผลการรักษาของ DLK การบุกรุกของเยื่อบุผิว และภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิดหลังการผ่าตัดแก้ไขสายตาผิดปกติ และยืนยันว่า DLK เป็นภาวะแทรกซ้อนที่พบบ่อยที่สุด (0.1-1% หลัง LASIK ) ในบทความปริทัศน์ของ Phipps et al. 10) ได้รวบรวมหลักฐานล่าสุดเกี่ยวกับพยาธิสรีรวิทยา การจำแนกระดับ การวินิจฉัยแยกโรค และการรักษาของ DLK อย่างเป็นระบบ และเน้นย้ำว่าระดับ 1-2 หายได้มากกว่า 90% ด้วยการรักษาแบบประคับประคอง ส่วนระดับ 3-4 การยกแผ่นปิดและการล้างตั้งแต่เนิ่นๆ มีผลต่อพยากรณ์การมองเห็น
ในบทความปริทัศน์ภาวะแทรกซ้อนของแผ่นปิดโดย Moshirfar et al. 11) แสดงให้เห็นว่า DLK เกิดขึ้นด้วยความถี่ที่ใกล้เคียงกันทั้งในอุปกรณ์ไมโครเคราโตมและเลเซอร์เฟมโตวินาที และได้อภิปรายว่าการมีอยู่ของรอยต่อแผ่นปิดนั้นเป็นเงื่อนไขที่จำเป็นสำหรับ DLK นอกจากนี้ยังได้ตรวจสอบความเป็นไปได้ที่การเกิด OBL (ชั้นฟองขุ่น) ซึ่งเป็นลักษณะเฉพาะของเลเซอร์เฟมโตวินาที อาจเป็นปัจจัยกระตุ้นให้เกิด DLK 11)
Venkataraman et al. 12) รายงานชุดผู้ป่วย IFS ระยะหลัง รวมถึง IFS ที่เกิดหลัง LASIK มากกว่า 10 ปี และแสดงให้เห็นว่า IFS สามารถเกิดขึ้นได้ทุกเมื่อหลัง LASIK และการวัดความดันลูกตา เมื่อเริ่มมีอาการ (การวัดบริเวณรอบนอก การใช้เครื่องวัดความดันลูกตา แบบไดนามิกคอนทัวร์) และ OCT ส่วนหน้าลูกตาเป็นสิ่งจำเป็นสำหรับการวินิจฉัยแยกโรค 12)
Slade13) อภิปรายถึงผลกระทบของการปรับแต่งแผ่นปิด (ความหนาของแผ่นปิด มุมบานพับ มุมตัดด้านข้าง) ด้วยเลเซอร์เฟมโตวินาที ต่อความปลอดภัยของแผ่นปิดและโปรไฟล์ภาวะแทรกซ้อน และแสดงให้เห็นว่าการออกแบบแผ่นปิดที่เหมาะสม (ความหนาสม่ำเสมอ ความกว้างบานพับที่เหมาะสม การตัดด้านข้างมุมแหลม) มีส่วนช่วยลดการเลื่อนของแผ่นปิดหลังผ่าตัดและอุบัติการณ์ของ DLK 13)
ระบบคะแนนความเสี่ยงภาวะกระจกตาโป่งพอง ของ Randleman et al.14) ระบุปัจจัยทำนาย 5 ประการสำหรับการเกิดภาวะกระจกตาโป่งพอง หลังผ่าตัด: “ความผิดปกติของรูปทรงกระจกตา ค่า RST ต่ำ อายุน้อย กระจกตา บาง สายตาสั้น สูง” แม้ว่าภาวะกระจกตาโป่งพอง และ DLK จะเป็นภาวะแทรกซ้อนที่แยกจากกัน แต่ใน DLK ระดับ 3-4 ที่เกิดการละลายของสโตรมา ความเปราะบางทางโครงสร้างของกระจกตา จะเพิ่มขึ้น และความเสี่ยงที่อาจเกิดขึ้นของภาวะกระจกตาโป่งพอง แฝงอาจเพิ่มขึ้น14)
ใน PPP ภาวะกระจกตาโป่งพอง ของ AAO 15) แนะนำให้ใช้ CXL (การเชื่อมขวางกระจกตา ) เป็นการรักษาทางเลือกแรกสำหรับการจัดการภาวะกระจกตาโป่งพอง หลังผ่าตัด และระบุว่าในกรณีที่มีการละลายของสโตรมาขั้นสูงเนื่องจาก DLK อาจพิจารณาใช้ CXL อย่างไรก็ตาม ข้อบ่งชี้ของ CXL จำกัดเฉพาะกรณีที่ยืนยันว่ามีการดำเนินโรค และ DLK เพียงอย่างเดียวไม่ใช่ข้อบ่งชี้สำหรับ CXL 15)
เนื้อหาในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลทางการแพทย์เท่านั้น และไม่ใช่สิ่งทดแทนการวินิจฉัยหรือการรักษา การวินิจฉัยและการรักษา DLK ต้องดำเนินการโดยจักษุแพทย์ผู้เชี่ยวชาญ หากเกิดการมองเห็น ลดลงอย่างรวดเร็ว กลัวแสง หรือปวดตา หลังผ่าตัด ควรไปพบแพทย์ผู้รักษาทันที
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Johnson JD, Harissi-Dagher M, Pineda R, et al. Diffuse lamellar keratitis: incidence, associations, outcomes, and a new classification system. J Cataract Refract Surg. 2001;27(10):1560-1566.
Wang Y, Xie L, Yao K, et al. Evidence-Based Guidelines for Keratorefractive Lenticule Extraction Surgery. Ophthalmology. 2025;132:397-419.
Vera-Duarte GR, Guerrero-Becerril J, Müller-Morales CA, et al. Delayed-onset pressure-induced interlamellar stromal keratitis (PIS K) and interface epithelial ingrowth 10 years after laser-assisted in situ keratomileusis. Am J Ophthalmol Case Rep. 2023;32:101874.
Kymionis GD, Naoumidi TL, Aslanides IM, Pallikaris IG, Siganos CS. Diffuse lamellar keratitis after laser in situ keratomileusis with the IntraLase femtosecond laser. J Cataract Refract Surg. 2007;33(8):1471-1473.
Stulting RD, Randleman JB, Cowan LA, Thompson KP, Bradley EV, Lynn MJ. The epidemiology of diffuse lamellar keratitis. Cornea. 2004;23(7):680-688.
Rosa DS, de Macedo ELS, Leal LA, et al. Diffuse lamellar keratitis after LASIK : literature review and proposed new grading. Arq Bras Oftalmol. 2022;85(2):198-204.
Linebarger EJ, Hardten DR, Lindstrom RL. Diffuse lamellar keratitis: diagnosis and management. J Cataract Refract Surg. 2000;26(7):1072-1077.
Swanson ME, Naidoo KS. Corneal complications following refractive surgery: a review. Cont Lens Anterior Eye. 2016;39(4):268-278.
Phipps MD, Nassiri N. Diffuse lamellar keratitis. StatPearls. 2023.
Moshirfar M, Anderson E, Hsu M, et al. LASIK flap complications. StatPearls. 2024.
Venkataraman P, Shroff A, Prabu S, Senthilkumar N. Behind the blur: Understanding interface fluid syndrome in post-LASIK patients. Indian J Ophthalmol. 2025.
Slade SG. The use of the femtosecond laser in the customization of corneal flaps in laser in situ keratomileusis. Curr Opin Ophthalmol. 2007;18(4):314-317.
Randleman JB, Woodward M, Lynn MJ, Stulting RD. Risk assessment for ectasia after corneal refractive surgery. Ophthalmology. 2008;115:37-50.
American Academy of Ophthalmology Corneal/External Disease Preferred Practice Pattern Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: AAO ; 2024.