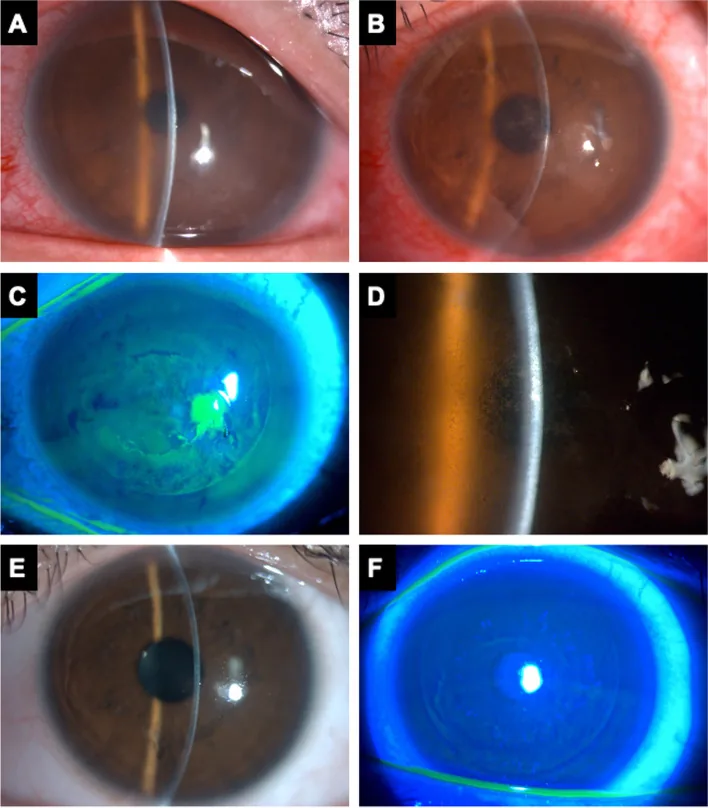
세극등현미경 소견
과립상 침윤: 플랩 아래에 백색~회백색의 미세한 과립상 침윤이 산재. “모래” 같은 외관.
분포 변화: Grade 1은 주변부 우세. Grade 2 이상에서는 중심부로 진행.
경계 특징: 병소는 경계가 불명확하고, 플랩 가장자리에서 중심으로 퍼지는 경향이 있음.
전방 염증: 전방 염증은 일반적으로 경미하거나 없음. 전방 염증이 심한 경우 감염성 각막염과의 감별을 우선시함.

미만성 층간 각막염(diffuse lamellar keratitis: DLK)은 LASIK 수술 후 플랩과 각막 실질상 사이의 인터페이스(층간)에 발생하는 비감염성 미만성 염증 반응입니다. ‘사하라의 모래’(Sands of Sahara)로 묘사되는 미세한 흰색 과립상 침윤이 플랩 아래에 산재하는 것이 특징적입니다.
굴절 교정 수술 가이드라인(제8판)에서는 엑시머 레이저 수술 및 SMILE 두 수술 모두에서 DLK가 수술 후 합병증으로 명시되어 있으며, 적절한 대처가 요구됩니다1). LASIK 전체 발생률은 약 0.1-1%로 보고됩니다2). 최근 펨토초 레이저에 의한 플랩 제작이 주류가 된 후에도 DLK는 일정 빈도로 발생하며, SMILE 수술 후에도 DLK 유사 층간 염증이 관찰됩니다. KLEx(소절개 각막 렌티큘 추출술) 가이드라인에 따르면 SMILE 수술 후 DLK 전체 발생률은 0.84%이며, Grade I(주변부 국한) 1.42%, Grade II(중심부 진행) 0.29%, Grade III(융합/병소) 0.08%, Grade IV(중증) 0.02%로 구성됩니다3).
미만성 층간 각막염(DLK)의 병태는 감염성 각막염과 완전히 다르며, 세균이 관여하지 않는 점이 본 질환의 본질입니다. 한편, 외관이 유사한 염증성 질환인 IFS(인터페이스 액체 증후군/PISK)와의 감별은 치료 방침을 180도 바꾸기 때문에 가장 중요한 임상 과제입니다.
DLK는 LASIK 수술 후 가장 흔하게 발생하지만, SMILE(소절개 각막 추출술) 후에도 발생할 수 있습니다. 굴절 교정 수술 가이드라인(제8판)에서도 엑시머 레이저 수술과 SMILE 모두에서 DLK가 수술 후 합병증으로 언급됩니다. PRK는 플랩을 만들지 않으므로 DLK가 발생하지 않습니다. 펨토초 레이저 보급 후에도 DLK 발생률이 0이 된 것은 아니며, 수술 후 15일간의 정밀한 관찰과 조기 개입이 좋은 예후의 열쇠입니다. 특히 Grade 12의 조기 발견과 신속한 스테로이드 치료 시작이 Grade 3~4로의 진행을 예방하는 데 가장 중요합니다. PRK는 플랩을 만들지 않아 DLK가 발생하지 않는 반면, 수술 후 haze(상피하 혼탁)의 위험이 있으며, 마이토마이신 C를 이용한 예방적 처치가 시행되는 경우가 있습니다. 수술법의 특징을 잘 숙지한 후 개별 환자에 대한 설명이 요구됩니다.
DLK의 자각 증상은 중증도(등급)에 따라 달라집니다.
발병 시기는 수술 후 15일이 전형적이며, 플랩 제작 직후부터 염증 매개체가 축적되어 발현하는 것으로 생각됩니다. 다만, 수술 후 수주수개월 후의 지연형도 보고되어 있으며, 스테로이드 점안을 중단했을 때 재발하는 증례도 있습니다.
세극등현미경을 이용한 역조명(retroillumination) 관찰은 DLK 진단에 가장 중요한 소견을 제공합니다. 역조명으로 관찰하면 뒤에서 빛이 비춰지므로 플랩 아래 세포 침윤 상태를 파악하기 쉽습니다. 초보자는 “모래폭풍 같은 외관”이라는 표현이 직관적으로 이해하기 어려울 수 있지만, 경험이 쌓이면 매우 특징적인 소견으로 인식할 수 있습니다. Grade 1~2에서는 과립상 침윤이 주로 주변부에 분포하고, Grade 2 이상에서는 침윤이 중심부로 진행됩니다. “사하라의 모래(Sands of Sahara)“라는 용어는 미세한 백색 과립상 침윤의 확산 방식을 정확하게 나타내는 임상적 표현으로 사용됩니다.
세극등현미경 소견
과립상 침윤: 플랩 아래에 백색~회백색의 미세한 과립상 침윤이 산재. “모래” 같은 외관.
분포 변화: Grade 1은 주변부 우세. Grade 2 이상에서는 중심부로 진행.
경계 특징: 병소는 경계가 불명확하고, 플랩 가장자리에서 중심으로 퍼지는 경향이 있음.
전방 염증: 전방 염증은 일반적으로 경미하거나 없음. 전방 염증이 심한 경우 감염성 각막염과의 감별을 우선시함.
전안부 OCT 소견
DLK 발병에는 여러 유발 요인이 관여합니다. 모두 “플랩 아래 폐쇄 공간에 염증 유발 물질이 봉입된다”는 공통 기전을 경유합니다.
내인성 유발 요인:
외인성 유발 요인:
환경 및 시설 요인: DLK의 군집 발생(시설 내 단기 집중 다발)은 수술실 내 오염 물질(유기 휘발성 물질, 내독소 등)을 시사하는 경우가 많습니다6). 시설 전체의 DLK 발생률 모니터링을 통해 원인을 파악하고 환경 개선 조치를 취하는 것이 중요합니다. 특정 로트의 세척제, 멸균액, 점안액과의 연관성이 보고되었습니다.
감염성 염증(세균, 진균, 아칸토아메바)은 DLK 정의상 제외되지만, 감염이 유발 요인이 되어 DLK 유사 반응을 일으킬 수도 있습니다.
발생률에 영향을 미치는 요인:
DLK의 중증도는 1~4등급으로 평가됩니다. 이 분류는 치료 방침 결정에 직접 연결됩니다2).
| 등급 | 세극등 소견 | 시력에 미치는 영향 | 치료 방침 |
|---|---|---|---|
| 1등급 | 주변부에만 흰색 과립상 침윤 (중심부는 정상) | 거의 영향 없음 | 스테로이드 점안 빈번 투여 및 경과 관찰 |
| 2등급 | 침윤이 동공 영역을 포함한 중심부로 확대 | 경도 시력 저하 | 스테로이드 점안 증량 및 다음 날 재진 |
| 3등급 | 중심부에 도달하는 심한 침윤, 기질 용해의 초기 징후 | 중등도 시력 저하 | 스테로이드 점안액 + 플랩 리프트 및 세척을 강력히 고려 |
| 4등급 | 중심부 기질 용해(각막 용해) 및 반흔 형성 | 현저한 시력 저하 | 응급 플랩 리프트 및 세척(전신 스테로이드 투여 고려) |
DLK의 진단에서 가장 중요한 감별 질환은 다음 두 가지입니다.
IFS(인터페이스액 증후군/PISK)와의 감별:
IFS는 스테로이드 유발 안압 상승으로 인한 플랩 아래 액체 저류로, 염증 세포를 동반하지 않으며 안압 상승이 본질입니다. DLK를 IFS로 오진하여 스테로이드 투여를 지속하면 안압이 더 상승하여 IFS가 악화됩니다 4). 반대로 IFS를 DLK로 오진하여 스테로이드를 중단하면 DLK가 진행되어 각막 기질 용해에 이를 수 있습니다.
| 감별점 | DLK | IFS(PISK) |
|---|---|---|
| 발병 시기 | 수술 후 1~5일 | 수술 후 수일~수개월 (지연 발병 가능) |
| 염증 세포 | 다핵백혈구 침윤 있음 | 염증 세포 없음 (부종만) |
| 안압 | 정상 | 상승 (Goldmann 측정 시 위성 저하) |
| 전안부 OCT | 점상 고반사 영역 | 균일한 저반사 액체층 (플랩 분리) |
| 스테로이드 반응 | 효과적 (1~2등급) | 악화됨 |
| 치료 | 스테로이드 점안액 증량 | 스테로이드 중단 + 안압하강제 |
감염성 각막염과의 감별:
감염성 각막염(세균, 진균, 아칸토아메바)은 종종 전방 염증을 동반합니다. 강독성 세균이나 진균에 의한 실질염에서는 전방 내 피브린 삼출이 나타날 수 있습니다. 비감염성 각막염(DLK 포함)에서는 전방 염증이 일반적으로 경미합니다. 국소적으로 집중된 침윤, 충혈, 분비물이 심하면 감염을 의심합니다.
| 검사 | 목적 | DLK 소견 |
|---|---|---|
| 세극등현미경(역조명법) | 과립상 침윤 평가 | 플랩 아래 점상 백색 침윤 |
| 전안부 OCT | 플랩 아래 액체 vs 염증 세포 감별 | 점상 고반사 영역(IFS는 균일한 액체층) |
| 안압 측정 | IFS 배제 | 정상 (IFS에서는 상승) |
| 각막 배양/도말 | 감염성 각막염 배제 | 음성 |
| 각막 형태 분석 | 기질 용해로 인한 불규칙 난시 평가 | 진행된 경우 불규칙 패턴 |
굴절 교정 수술 가이드라인(제8판) 1)에서는 수술 다음 날 세극등 현미경 검사를 의무화하고 있지만, DLK 관리에서는 다음과 같은 관찰 빈도가 권장됩니다:
Grade 12 DLK의 대부분은 수술 후 2주 이내에 완전히 소실되지만, Grade 34는 기질 융해로 인해 영구적인 불규칙 난시가 남을 수 있으므로 치료 완료 후에도 3~6개월에 걸친 각막 형태 분석 추적 관찰이 권장됩니다9).
DLK와 IFS(인터페이스액 증후군)의 감별에서 가장 중요한 점은 ‘안압’입니다. IFS에서는 안압이 상승하지만, 골드만 압평 안압계의 중심 측정에서는 액체 쿠션 효과로 인해 위저값이 나올 수 있으므로 주변부 또는 다이내믹 콘투어 안압계로 측정하는 것이 권장됩니다. 전안부 OCT에서 DLK는 점상의 고휘도 영역, IFS는 플랩을 들어 올리는 균일한 저휘도 액체층이 특징적입니다. DLK는 수술 후 조기(1~5일)에 통증과 백색 과립 침윤으로 발병하는 반면, IFS는 안개시와 안압 상승이 주된 증상이고 염증 세포가 없습니다. 치료가 완전히 반대(DLK→스테로이드 증량, IFS→스테로이드 중단+안압 하강)이므로 오진은 심각한 결과를 초래합니다.
치료는 Grade 분류에 따라 결정합니다.
스테로이드 점안액의 빈번한 투여가 일차 선택입니다.
스테로이드 점안액을 계속하면서 플랩 리프트 및 생리식염수 세척을 강력히 고려합니다.
SMILE에서 Grade III의 경우 고용량 스테로이드에 더하여 층간 세척을 고려합니다3). SMILE 수술 후 층간 세척은 LASIK보다 접근이 어렵기 때문에 충분한 경험을 가진 술자가 수행해야 합니다.
응급 플랩 리프트 및 세척이 필수입니다.
| 등급 | 초기 대응 | 재진 간격 | 개입 역치 |
|---|---|---|---|
| 1 | 프레드니솔론 1% 점안액, 1-2시간마다 | 다음 날 ~ 2일 후 | 2등급 이상으로 진행 시 플랩 리프트 고려 |
| 2 | 동일, 용량 증량. 다음 날 재진 확인 | 다음 날 | 호전 없으면 다음 날 플랩 리프트 |
| 3 | 스테로이드 점안액 + 플랩 리프트 및 세척 | 당일 ~ 다음 날 | 원칙적으로 플랩 리프트 시행 |
| 4 | 응급 플랩 리프트 및 세척 (전신 스테로이드 고려) | 당일 응급 | 즉시 중재 |
DLK는 다형핵 백혈구(호중구)가 주된 비감염성 염증 반응입니다. 플랩 제작 시 발생한 절삭 분말, 수술 기구 유래 미립자, 생체 유래 자극 물질이 각막 인터페이스의 폐쇄 공간에 봉입되면 국소에서 사이토카인(IL-1β, IL-6, TNF-α 등) 및 케모카인(IL-8, MCP-1 등)이 생성되어 호중구가 축적됩니다. 이 염증 반응은 감염성 염증과 달리 세균이나 진균의 증식을 동반하지 않습니다.
플랩은 수술 후 완전히 재유착되지 않기 때문에 인터페이스는 반폐쇄 공간으로 기능합니다. 이 공간이 염증 세포와 염증 매개체를 ‘가두는’ 구조적 특성으로 인해 DLK의 국소화가 플랩 아래로 제한됩니다.
플랩 인터페이스의 내강은 정상 각막 실질과 접촉하는 부분이 적기 때문에 호중구의 동원 경로는 주로 각막 윤부의 혈관망이나 각막 실질 내 기존 세포(각막 실질 세포, 랑게르한스 세포)를 경유하는 것으로 생각됩니다. 염증 발병부터 중증화(1등급→4등급)까지의 속도는 개인차가 크며, 일부 증례에서는 수술 후 1~2일 만에 급속히 4등급까지 진행할 수 있습니다. 수술 후 수일간의 정밀한 관찰이 DLK 관리에 절대적으로 필수적인 이유가 여기에 있습니다.
중증 DLK(4등급)에서는 호중구 유래의 기질 분해 효소(MMP-8, MMP-9 등의 매트릭스 메탈로프로테아제)가 대량으로 방출되어 콜라겐 섬유를 분해하고 각막 스트로마 융해가 발생합니다. 융해가 중심부에 도달하면 영구적인 시력 저하 및 불규칙 난시의 원인이 됩니다. 조기 중재(플랩 리프트, 세척)를 통해 MMP 생성 호중구를 물리적으로 제거하는 것이 융해 진행을 막는 중요한 근거가 됩니다.
DLK에서는 염증성 다형핵 백혈구와 단핵구의 층간 축적이 병리학적으로 관찰되는 반면, IFS에서는 염증 세포가 결여되고 실질 부종만 관찰됩니다4). 이 병리학적 차이가 두 질환의 치료 방침을 구분하는 근본적인 근거입니다.
펨토초 레이저를 이용한 플랩 제작은 미세각막절개도에 비해 플랩 정확도를 향상시켰지만, 레이저 조사로 인한 OBL(opaque bubble layer) 형성이 일시적인 경계면 반응을 유발할 수 있습니다. 광파괴(photodisruption)에 의한 플라즈마 형성과 미세 기포는 국소 염증 반응의 유발 요인이 될 수 있습니다5). 펨토초 레이저 특유의 DLK 증가는 반드시 입증되지는 않았지만, OBL 관련 염증과 DLK의 감별이 중요하다고 여겨집니다.
OBL은 펨토초 레이저 사용 시 1030%의 증례에서 나타나며, 대부분 수술 후 수시간수일 내에 자연 소실됩니다. 그러나 광범위한 OBL은 엑시머 레이저의 안구 추적을 방해하여 조사 정확도를 저하시킬 수 있으므로, 수술 중 확인되면 소실될 때까지 기다리는 경우가 많습니다. OBL 자체가 염증을 유발한다고 생각되지는 않지만, OBL과 DLK가 동시에 관찰되는 경우 역광 조명이 DLK 진행 평가에 특히 유용합니다.
SMILE에서의 DLK는 캡(플랩에 해당) 아래의 층간에서 발생하지만, LASIK과 동일한 병태 및 치료 원칙이 적용됩니다3). 그러나 2~3mm의 작은 절개를 통해 기구를 삽입하므로 층간 세척의 난이도가 LASIK보다 높습니다. KLEx 가이드라인에서는 적절한 스테로이드 치료로 많은 증례에서 1주 이내에 병변이 개선되고 약 3주에 증상이 소실된다고 합니다3).
SMILE 수술 후 DLK 발생률(0.84%)은 LASIK 수술 후 DLK 발생률(0.11%)과 대체로 유사하며, 수술 방식 자체보다 플랩/캡 경계면의 존재가 공통적인 유발 요인으로 생각됩니다. SMILE에서는 플랩 관련 합병증(플랩 전위, 프리 캡 등)이 발생하지 않지만, DLK 관리에서는 동일한 주의가 필요하며, 수술 후 15일 관찰이 특히 중요합니다. Grade 3~4의 SMILE 후 DLK에 대한 층간 세척은 담당 의사가 충분한 SMILE 수술 후 관리 경험을 가지고 있음을 전제로 합니다3).
DLK는 굴절 교정 수술 후 합병증 중에서도 조기 진단과 적절한 치료로 시력 결과를 크게 개선할 수 있는 질환입니다. 수술 후 초기 면밀한 관찰 일정을 수립하고, 환자에게 증상 악화 시 조기 내원을 충분히 지도하는 것이 DLK로 인한 시력 장애를 예방하기 위한 기본적이면서 가장 중요한 관리 전략입니다.
DLK 발생률은 수술 환경 개선을 통해 감소될 수 있는 것으로 알려져 있습니다. 구체적으로는 세척액의 품질 관리(증류수, BSS 등의 순도), 외과용 장갑 교체(탈크 프리 장갑 사용), 기구의 초음파 세척 강화, 수술실 양압 유지를 통한 내독소 혼입 방지가 중요시됩니다6). 시설 단위의 DLK 발생률 지속 모니터링이 원인 규명과 대책 수립에 필수적입니다.
2022년 브라질 안과 기록지(Brazilian Archives of Ophthalmology)의 리뷰에서는 기존 Grade 14 분류를 보완하는 확장 분류를 제안하여 섬유성 반응(Grade 5) 및 전방 침윤을 동반한 중증형(Grade 6에 해당)의 개념도 제시했습니다7). 그러나 현재 국제적 합의는 Grade 14 분류가 표준입니다.
수술 전 또는 수술 중 국소 스테로이드(예: 프레드니솔론)를 사용하면 DLK 발생률을 낮출 수 있다는 보고가 있습니다8). 그러나 스테로이드 민감성이 높은 환자에서는 안압 상승 위험이 있으므로 개별 위험 평가가 필요합니다.
DLK는 굴절 교정 수술 후 합병증 중에서도 진단과 치료 판단을 요하는 대표적인 질환입니다. Swanson et al.9)의 리뷰에서는 굴절 교정 수술 후 DLK, 상피 내성, 플랩 관련 합병증 각각에 대해 발생률, 위험 인자, 치료 성적이 정리되어 있으며, DLK가 가장 빈번한 합병증(LASIK 후 0.11%)임이 확인되었습니다. Phipps et al.10)의 리뷰에서는 DLK의 병태, 등급 분류, 감별 진단, 치료에 관한 최신 증거가 체계적으로 정리되어 있으며, Grade 12는 보존적 치료로 90% 이상 회복되고, Grade 3~4에서는 조기 플랩 리프트 및 세척이 시력 예후를 좌우한다는 점이 강조되었습니다.
Moshirfar et al.11)의 플랩 합병증 리뷰에서는 DLK가 미세각막절개도와 펨토초 레이저 두 기기 모두에서 유사한 빈도로 발생함을 보여주었으며, 플랩 계면의 존재 자체가 DLK의 필요 조건임이 논의되었습니다. 펨토초 레이저 특유의 OBL(불투명 기포층) 형성이 DLK 발병의 유발 요인이 될 가능성도 검토되었습니다11).
Venkataraman et al.12)은 LASIK 후 10년 이상 경과하여 발병한 IFS를 포함한 지연성 IFS 증례 시리즈를 보고하였으며, IFS가 LASIK 후 언제든지 발병할 수 있고, 발병 시 안압 측정(주변부 측정, 동적 등고 안압계 사용)과 전안부 OCT가 감별에 필수적임을 보여주었습니다12).
Slade13)는 펨토초 레이저 플랩 맞춤화(플랩 두께, 힌지 각도, 측면 절단 각도)가 플랩 안전성과 합병증 프로파일에 미치는 영향을 논의하며, 적절한 플랩 설계(균일한 두께, 적절한 힌지 너비, 예각 측면 절단)가 수술 후 플랩 변위 및 DLK 발생률 감소에 기여함을 보여줍니다13).
Randleman 등14)의 원추각막 위험 점수 시스템은 수술 후 원추각막 발생 예측 인자로 각막 형태 이상, 낮은 잔여 기질 두께, 젊은 연령, 얇은 각막, 고도 근시의 5가지 인자를 확인했습니다. 원추각막과 DLK는 독립적인 합병증이지만, 3~4등급 DLK에서 기질 용해가 발생하면 각막의 구조적 취약성이 증가하여 잠재적 원추각막 위험이 증가할 수 있습니다14).
AAO 각막확장증 PPP15)에서는 수술 후 원추각막 관리에 CXL(각막 콜라겐 가교결합)을 1차 치료로 권장하며, DLK로 인한 기질 용해가 진행된 경우에도 CXL 적응을 고려할 수 있다고 명시하고 있습니다. 그러나 CXL은 진행이 확인된 경우에만 적응되며, DLK 단독으로는 CXL 적응이 되지 않습니다15).
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Johnson JD, Harissi-Dagher M, Pineda R, et al. Diffuse lamellar keratitis: incidence, associations, outcomes, and a new classification system. J Cataract Refract Surg. 2001;27(10):1560-1566.
Wang Y, Xie L, Yao K, et al. Evidence-Based Guidelines for Keratorefractive Lenticule Extraction Surgery. Ophthalmology. 2025;132:397-419.
Vera-Duarte GR, Guerrero-Becerril J, Müller-Morales CA, et al. Delayed-onset pressure-induced interlamellar stromal keratitis (PISK) and interface epithelial ingrowth 10 years after laser-assisted in situ keratomileusis. Am J Ophthalmol Case Rep. 2023;32:101874.
Kymionis GD, Naoumidi TL, Aslanides IM, Pallikaris IG, Siganos CS. Diffuse lamellar keratitis after laser in situ keratomileusis with the IntraLase femtosecond laser. J Cataract Refract Surg. 2007;33(8):1471-1473.
Stulting RD, Randleman JB, Cowan LA, Thompson KP, Bradley EV, Lynn MJ. The epidemiology of diffuse lamellar keratitis. Cornea. 2004;23(7):680-688.
Rosa DS, de Macedo ELS, Leal LA, et al. Diffuse lamellar keratitis after LASIK: literature review and proposed new grading. Arq Bras Oftalmol. 2022;85(2):198-204.
Linebarger EJ, Hardten DR, Lindstrom RL. Diffuse lamellar keratitis: diagnosis and management. J Cataract Refract Surg. 2000;26(7):1072-1077.
Swanson ME, Naidoo KS. Corneal complications following refractive surgery: a review. Cont Lens Anterior Eye. 2016;39(4):268-278.
Phipps MD, Nassiri N. Diffuse lamellar keratitis. StatPearls. 2023.
Moshirfar M, Anderson E, Hsu M, et al. LASIK flap complications. StatPearls. 2024.
Venkataraman P, Shroff A, Prabu S, Senthilkumar N. Behind the blur: Understanding interface fluid syndrome in post-LASIK patients. Indian J Ophthalmol. 2025.
Slade SG. The use of the femtosecond laser in the customization of corneal flaps in laser in situ keratomileusis. Curr Opin Ophthalmol. 2007;18(4):314-317.
Randleman JB, Woodward M, Lynn MJ, Stulting RD. Risk assessment for ectasia after corneal refractive surgery. Ophthalmology. 2008;115:37-50.
American Academy of Ophthalmology Corneal/External Disease Preferred Practice Pattern Panel. Corneal Ectasia Preferred Practice Pattern. San Francisco, CA: AAO; 2024.