활동기 소견

각막실질염
한눈에 보는 핵심 포인트
섹션 제목: “한눈에 보는 핵심 포인트”1. 각막실질염이란
섹션 제목: “1. 각막실질염이란”각막실질염(interstitial keratitis, IK)은 각막 실질의 비궤양성, 비화농성 염증입니다1). 상피나 내피를 직접 침범하지 않으며, 실질의 림프구 침윤과 신생혈관 형성이 주된 특징입니다. 많은 각막 질환의 공통된 최종 경로로 나타나며, 염증과 혈관 침입으로 인해 실질이 반흔화되고 시력 저하를 초래합니다.
각막실질염의 전체적인 발생률은 드물며, 미국에서 시행되는 전체 각막이식술의 3%에 불과하다. 미국에서는 HSV(단순포진바이러스)와 매독이 증례의 50% 이상을 차지한다.
선상각막실질염은 IK의 매우 드문 아형이며, 수평의 선상 실질침윤을 특징으로 한다1). 1926년 이후 문헌상 14예만 보고되었다1). 원인은 알려져 있지 않으나 자가면역 기전의 관여가 추정된다1).
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”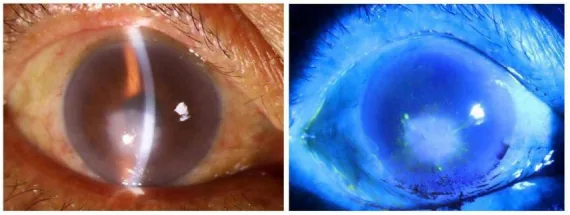
자각 증상
섹션 제목: “자각 증상”시력 저하와 안개시가 가장 흔한 호소이다. 현저한 눈부심과 통증이 특징적이다. 충혈, 이물감, 눈물흘림을 동반하기도 한다.
임상 소견
섹션 제목: “임상 소견”정지기 및 합병 소견
고스트 혈관: 활동기 신생혈관이 퇴축된 후 붕괴된 혈관으로 잔존합니다. IK에 특징적인 소견입니다.
각막 반흔: 염증이 가라앉은 후 발생하는 단단한 느낌의 실질 혼탁으로, 정도에 따라 운(cloud), 반(macula), 백반(leucoma)으로 분류됩니다.
지질 각막증: 깊은 신생혈관에 속발하는 콜레스테롤 및 인지질 침착입니다. 방사상 선조(steel wool keratopathy)로 나타날 수 있습니다4).
각막지각저하: 헤르페스성 IK에서 각막지각 저하는 보조 진단으로 중요합니다4)8).
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”| 분류 | 주요 병인 |
|---|---|
| 감염성 | HSV, 수두대상포진바이러스, 매독, 결핵, 라임병 |
| 면역매개성 | 코간 증후군, 유육종증, HS |
헤르페스 각막실질염은 선진국에서 가장 흔한 원인 중 하나입니다. HSV에 대한 숙주의 면역 반응(지연형 과민반응)이 각막실질에서 발생한 병태입니다8). 기본 병형으로 원반모양각막염과 괴사성각막염이 있습니다8). 재발을 반복하면 혈관 침범 및 반흔 형성이 진행됩니다.
매독성 각막실질염은 90%가 선천매독에 기인하며 10대 초반에 발병합니다. 대부분이 양측성이며, 치료하지 않으면 수개월에서 수년에 걸쳐 자연 치유되지만 고도의 반흔을 남깁니다. 소아 선천매독 증례에서는 스테로이드 유발성 안압 상승이 관리상 문제가 됩니다2).
코간 증후군은 각막실질염과 전정청각장애를 특징으로 하는 희귀 자가면역 혈관염이다6). 소아 55례의 문헌 검토에서 62%에서 IK, 36%에서 포도막염이 확인되었다6). 16%에서 대동맥염이 합병되며, 치명적인 심혈관 합병증의 원인이 될 수 있다6). 비전형 코간 증후군에서는 폐쇄성 망막혈관염이 합병될 수 있다7).
**화농성 한선염(hidradenitis suppurativa: HS)**은 IK의 드문 원인으로 보고되어 있다3). HS 환자의 안구 합병증은 13.89%로, IK는 자가면역 기전에 의한 것으로 생각된다3). 고역가의 c-ANCA 양성을 동반하는 증례도 있다3). HS 관련 IK에서는 진행성 각막 얇아짐과 확장증에 의해 천공에 이르는 중증 사례도 보고되어 있다5).
4. 진단과 검사 방법
섹션 제목: “4. 진단과 검사 방법”각막실질염은 심부 실질 신생혈관을 동반한 비궤양성 실질각막염 소견에 기반한 임상 진단이다. 포괄적인 안과 검사에 더하여 기저 질환의 동정을 목적으로 하는 전신 평가가 필수적이다.
매독 혈청 검사(RPR/VDRL + FTA-ABS)는 각막실질염의 모든 증례에서 시행해야 한다. 이는 치료 가능한 원인이며 상당수의 증례를 차지하기 때문이다.
헤르페스성 IK의 확정 진단은 바이러스 분리에 의하지만, 실제로는 어렵다8). 각단순포진의 병력, 재발성, 각막 감각 저하, PCR에 의한 바이러스 DNA 검출 등을 종합하여 진단한다8).
전안부 OCT(AS-OCT)는 각막실질염 평가에 유용하다. 비감염성 각막실질염에서는 경계가 명확한 실질 중층의 국소적 고반사 병변으로 나타나며, 그 위아래로 부종을 반영하는 저반사 영역을 동반할 수 있다. 치료 후에는 고반사 영역이 더 치밀하게 변화하고, 후유증으로 각막 얇아짐과 심부 실질의 고반사(반흔)가 잔존한다. 선상 각막실질염에서는 전방 실질에 국한된 고반사 영역을 보인다1). 공초점 현미경(IVCM)에서는 고반사의 침상 구조물이 관찰되며, 실질 염증 평가에 기여한다1).
코간 증후군이 의심되는 경우 청력 검사가 필수입니다6)7). 조영 MRI로 내이의 미로염을 확인할 수 있어 진단에 도움이 됩니다6). 심초음파를 통한 대동맥염 평가도 권장됩니다6).
| 질환 | 감별 포인트 |
|---|---|
| 감염성 각막 궤양 | 상피 결손 있음, 화농성 침윤 |
| 각막 내피 질환 | 이차적 실질 부종, 내피 소견 |
| 외상성 각막 반흔 | 외상 과거력, 염증 소견 없음 |
5. 표준 치료법
섹션 제목: “5. 표준 치료법”약물 요법
스테로이드 점안액: 각막실질염 치료의 핵심으로, 급성 증상 완화와 반흔 형성 및 신생혈관 억제에 효과적입니다. 중증 환자에서는 베타메타손 등의 강력한 스테로이드로 시작하여 수개월에 걸쳐 점감합니다8).
아시클로버 안연고: 헤르페스성 IK에서는 스테로이드 점안액과의 병용이 필수입니다8). 아시클로버 안연고 없이 스테로이드만 사용하면 재발과 재악화가 발생하기 쉽습니다8).
타크로리무스 점안액: 매독성 IK에서 스테로이드 유발 안압 상승이 발생한 소아 환자에게 타크로리무스 0.03% 점안액이 효과적이었습니다2). 약 3년간 재발 없이 경과하였으며 안압도 정상으로 유지되었습니다2).
전신 면역억제: HS 관련 IK에서 아달리무맙과 MMF(마이코페놀레이트 모페틸)의 병용이 효과적이었습니다5). 코간 증후군에서는 인플릭시맙이 청각 기능 개선에 효과적인 것으로 보고되었습니다6).
수술 요법
각막 이식: 약물 요법에 반응하지 않는 고도의 각막 반흔이 남은 경우 적용됩니다. 그러나 염증 병력과 신생혈관으로 인해 거부 반응의 위험이 높습니다.
천공 시 대응: HS 관련 IK에서 각막 천공이 발생한 증례에서 시아노아크릴레이트 접착제로 폐쇄가 불충분한 경우 결막판으로 피복이 시행되었습니다5).
기저 질환의 치료: 매독에서는 전신 항균제 치료가 필수적이며, 각막염과는 독립적으로 적극적으로 시행합니다. 코간 증후군에서는 전신 스테로이드에 더불어 생물학적 제제가 고려됩니다6).
헤르페스 각막 실질염에서는 스테로이드 점안액에 의한 면역 반응 억제에 더하여 아시클로버 안연고의 병용이 필요합니다. 아시클로버 안연고를 사용하지 않고 스테로이드 점안액만으로 대처하면 재발 및 재악화가 발생하기 쉽습니다.8)
6. 병태생리학 및 상세 발병 기전
섹션 제목: “6. 병태생리학 및 상세 발병 기전”각막실질염의 병태생리는 원인에 따라 크게 다르다.
헤르페스성 각막실질염은 HSV에 대한 숙주의 면역 및 염증 반응이 각막실질에서 발생하는 질환이다8). 바이러스 증식보다 면역 반응이 주된 요인이라는 점에서 상피형 각막염과 다르다. 원반모양 각막염은 지연형 과민반응에 의해 원형의 각막실질 혼탁과 부종이 발생한 상태이다8). 괴사성 각막염은 재발을 반복하며 혈관 침범이 생긴 각막실질에서 바이러스 항원과 항체 복합물에 대해 호중구가 침윤하여 더 진한 각막 혼탁을 유발한다8). 조직학적으로는 상층의 궤양 형성을 동반하지 않는 림프구의 층간 침윤과 광범위한 신생혈관이 관찰된다.
매독성 각막실질염은 각막실질 내 매독 항원에 대한 면역 반응으로 간주된다. 선천성 매독에서는 병원체가 각막에 침투하지만, 활동성 감염 증상보다는 면역 반응이 염증의 주체이다. 스테로이드 치료에 대한 반응은 양호한 반면, 전신 치료만으로는 각막 염증에 대한 효과가 제한적이다.
코건 증후군의 병태는 DEP-1/CD148 자가항체의 관여가 시사된다6). DEP-1/CD148은 내피세포, 신경/아교세포, 내이에 존재하여 다기관 장애를 설명한다6). 이들 항체는 레오바이러스 III형 구조 단백질과 교차 반응을 보여, 감염이 발병의 방아쇠가 될 가능성이 시사된다6). 소아 코건 증후군에서는 전신 스테로이드로 안구 증상의 69%가 관해되었으나, 청각 장애는 56%에서 중증 또는 완전 난청으로 잔존하였다6).
화농성 한선염(HS) 관련 IK에서는 TNF-α 및 IFN-γ와 같은 염증성 사이토카인이 각막실질의 염증을 유발하는 것으로 생각된다5). HS 관련 IK에서는 각막 궤양을 동반하지 않음에도 불구하고 진행성 에크타지아(각막 확장증)가 발생하여 천공에 이를 수 있다5).
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”선상 각막실질염의 영상 소견이 AS-OCT와 IVCM에서 상세히 기술되었다1). AS-OCT에서는 전방 실질에 국한된 고반사 영역이 확인되었고, IVCM에서는 고반사의 침상 구조물이 실질 전층에 걸쳐 관찰되었다1). LASIK 과거력이 있는 환자에서 처음 보고된 증례도 포함되어 있어, 굴절교정수술 후 감별진단으로 인식될 필요가 있다1).
타크로리무스 점안액이 매독성 IK에 대한 새로운 치료 선택지로 주목받고 있다2). 스테로이드 유발 안압 상승으로 장기간 스테로이드 사용이 어려운 소아 증례에서 타크로리무스 0.03% 점안액이 약 3년간 재발 방지와 정상 안압 유지에 효과적이었다2). 사이클로스포린 점안액보다 강력한 치료 효과가 보고되었다2).
화농성 한선염과 IK의 연관성이 점차 더 인식되고 있다3)5). HS 관련 IK는 아달리무맙을 포함한 전신 면역억제에 반응하지만 재발 경향이 있어 장기적인 관리가 필요하다5).
비정형 코간 증후군에서 폐쇄성 망막혈관염의 관리 시 비관류 영역에 대한 망막광응고가 필요하지만, 패턴 스캔 레이저에서는 응고 효과가 불충분하여 망막신생혈관이 발생한 증례가 보고되었다7). 자각적 청각 증상이 없더라도 IK에 전신 염증이 동반되는 경우 코간 증후군을 의심하고 청력검사를 시행해야 한다7).
코간 증후군에서는 안구 증상과 청각 증상 사이에 시간차가 있는 경우가 많다. 비정형 사례에서는 2년 이상 간격이 벌어지기도 하여 조기 진단이 어렵다. 그러나 청각 장애의 예후가 좋지 않으므로 의심되는 경우 신속하게 전신 치료를 시작해야 한다.6)
8. 참고 문헌
섹션 제목: “8. 참고 문헌”- Barrientos LC, Wildes M. Linear Interstitial Keratitis: A Report of Two Cases and Review of Literature. Cureus. 2025;17(3):e80985.
- Martin J, Kopplin L, Costakos D. Syphilitic interstitial keratitis treated with topical tacrolimus. Am J Ophthalmol Case Rep. 2021;23:101175.
- Lyle K, Zimmer JL, Gillette WM, Recko MS. Interstitial keratitis presenting as the ocular manifestation of undiagnosed hidradenitis suppurativa. Proc (Bayl Univ Med Cent). 2024;37(3):479-481.
- Ullman MA, Martinez CE, Margolis TP. A “shining” example of interstitial keratitis. Am J Ophthalmol Case Rep. 2021;21:101006.
- Quigley C, Butler T, Murphy C, Power W. Perforation in interstitial keratitis associated with hidradenitis suppurativa: medical and surgical management. BMJ Case Rep. 2023;16:e251928.
- Rücklová K, von Kalle T, Koitschev A, et al. Paediatric Cogan’s syndrome - review of literature, case report and practical approach to diagnosis and management. Pediatr Rheumatol. 2023;21:54.
- Inokuchi C, Sato S, Terada M, Uematsu S, Shirai S. A Case of Bilateral Retinal Vasculitis in Atypical Cogan Syndrome. Cureus. 2024;16(8):e66984.
- 日本眼科学会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2013.
