การแพ้คอนแทคเลนส์เป็นคำเรียกรวมของภาวะที่ความผิดปกติของผิวตาจากการใส่คอนแทคเลนส์กลายเป็นเรื้อรังและไม่สามารถใส่คอนแทคเลนส์ต่อได้
กลไกหลักมี 5 ประการ ได้แก่ “การบาดเจ็บเชิงกล” “ภาวะขาดออกซิเจน” “ความไม่เสถียรของน้ำตา” “ปฏิกิริยาภูมิคุ้มกัน” และ “การติดเชื้อ”
สามารถประมาณสาเหตุได้จากรูปแบบการย้อมฟลูออเรสซีน (ตำแหน่ง 3 และ 9 นาฬิกา, รอยยิ้ม, SEAL ฯลฯ)
ด้วยการแพร่หลายของเลนส์ซิลิโคนไฮโดรเจล ภาวะขาดออกซิเจนลดลง แต่การแพ้ที่เกี่ยวข้องกับคราบไขมันมีแนวโน้มเพิ่มขึ้น
การเปลี่ยนมาใช้เลนส์รายวันช่วยลดความเสี่ยงของโรคกระจกตาอักเสบจากอะแคนทามีบา ได้ประมาณ 3.84 เท่า และป้องกันภาวะแทรกซ้อนที่เกี่ยวข้องกับการดูแลหลายอย่าง
การแพ้คอนแทคเลนส์ (contact lens intolerance) เป็นคำเรียกรวมของภาวะที่ความผิดปกติของผิวตาและอาการที่เกิดจากการใส่คอนแทคเลนส์เป็นเรื้อรังหรือเกิดขึ้นซ้ำ ทำให้ไม่สามารถใส่คอนแทคเลนส์ต่อได้ ความรุนแรงมีตั้งแต่เล็กน้อยไม่มีอาการไปจนถึงรุนแรงที่อาจนำไปสู่แผลที่กระจกตา
การใส่คอนแทคเลนส์ (CL) เป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดสำหรับโรคกระจกตา อักเสบติดเชื้อ 1) และคาดว่ามีผู้ป่วยโรคกระจกตา อักเสบจากจุลชีพประมาณ 71,000 รายต่อปีในสหรัฐอเมริกา 1) ในกลุ่มผู้ใส่ CL โดยรวม อุบัติการณ์รายปีของเหตุการณ์การแทรกซึมของกระจกตา ที่เกี่ยวข้องกับ CL (CI E) รายงานว่าอยู่ที่ประมาณ 3–6 ต่อ 100 คน-ปี 5)
กลไกหลักที่ CL ทำให้เกิดความผิดปกติของดวงตาสามารถจำแนกได้เป็น 5 ประเภทดังต่อไปนี้
กลไก ภาวะทางพยาธิวิทยาที่เป็นตัวแทน สาเหตุหลัก ความผิดปกติทางกล การย้อมสีตำแหน่ง 3 และ 9 นาฬิกา, SEAL การเสียดสีของ CL แข็งขณะกระพริบตา, ความแข็งของซิลิโคนไฮโดรเจล ความผิดปกติจากภาวะขาดออกซิเจน เส้นเลือดใหม่ที่กระจกตา , บวมน้ำ Dk/t ต่ำ, การใส่เป็นเวลานาน ความไม่เสถียรของน้ำตา รอยยิ้ม SPK พื้นหลังตาแห้ง , คราบไขมันบนซิลิโคนไฮโดรเจล ปฏิกิริยาภูมิคุ้มกัน CLARE , CLPU , GPC ผลิตภัณฑ์จากแบคทีเรีย, การสะสมของโปรตีน การติดเชื้อ กระจกตา อักเสบติดเชื้อ / กระจกตา อักเสบจากอะแคนทามีบาการดูแลไม่ดี การใส่ขณะนอนหลับ
ด้วยการแพร่หลายของเลนส์ซิลิโคนไฮโดรเจล (SiHy) ภาวะแทรกซ้อนที่เกี่ยวข้องกับภาวะขาดออกซิเจนลดลง แต่การไม่ทนต่อเลนส์เนื่องจากคราบไขมันมีแนวโน้มเพิ่มขึ้น 6) การใส่คอนแทคเลนส์เป็นปัจจัยเสี่ยงที่สำคัญที่สุดประการหนึ่งของกระจกตา อักเสบจากอะแคนทามีบา (AK) และมีรายงานว่าผู้ป่วย AK มากกว่า 88% เป็นผู้ใส่คอนแทคเลนส์ 3) เลนส์รายวันที่ใช้แล้วทิ้ง (DD) ช่วยลดความเสี่ยงของ AK ได้อย่างมีนัยสำคัญเมื่อเทียบกับเลนส์ที่ใช้ซ้ำได้แบบ DW (OR 0.26; แตกต่างประมาณ 3.84 เท่า) และคาดว่าการเปลี่ยนมาใช้ DD สามารถป้องกันกรณี AK ได้ 30–62% 3)
Q
เลนส์รายวันมีแนวโน้มทำให้เกิดการไม่ทนต่อเลนส์น้อยกว่าหรือไม่?
A
เลนส์รายวันที่ใช้แล้วทิ้งไม่ต้องดูแลเลนส์ ไม่มีความเสี่ยงจากการปนเปื้อนของตลับใส่เลนส์ และการสะสมของโปรตีนน้อยมาก เยื่อบุตาอักเสบ ชนิดปุ่มยักษ์และภาวะแทรกซ้อนที่เกี่ยวข้องกับน้ำยาดูแลเลนส์เกิดขึ้นได้ยาก และความเสี่ยงของกระจกตา อักเสบจากอะแคนทามีบาก็ลดลงอย่างมาก อย่างไรก็ตาม ความผิดปกติของเยื่อบุผิวที่เกี่ยวข้องกับตาแห้ง และภาวะแทรกซ้อนจากการใส่ขณะนอนหลับยังคงเกิดขึ้นได้แม้กับเลนส์รายวัน ดังนั้นการจัดการระยะเวลาใส่และการตรวจเป็นระยะจึงยังคงสำคัญ
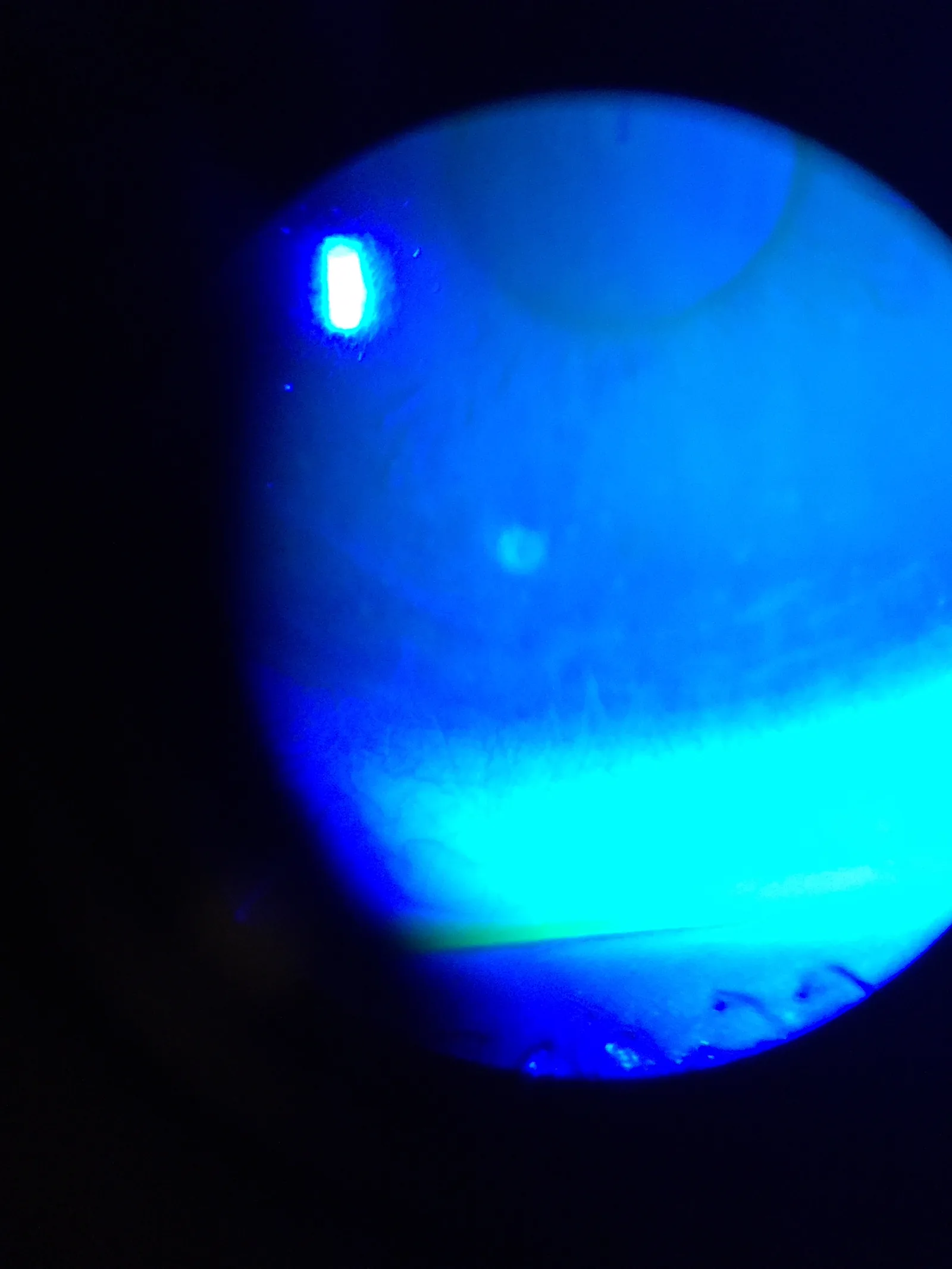
การย้อมฟลูออเรสซีนโซเดียมของแผลที่กระจกตาขนาดเล็กที่เกี่ยวข้องกับคอนแทคเลนส์: บริเวณที่เยื่อบุผิวบกพร่องจะถูกย้อมเรืองแสงสีเหลืองเขียวอย่างชัดเจน Iceclanl. Contact Lens Related Small Corneal Ulcer with Sodium Fluorescein Staining. Wikimedia Commons. 2015. Figure 1. Source ID: commons:File:Contact_Lens_Related_Small_Corneal_Ulcer_with_Sodium_Fluorescein_Staining_1.jpg. License: CC BY-SA 4.0.
ภาพจากกล้องจุลทรรศน์ชนิดกรีดของแผลที่กระจกตา ขนาดเล็กที่เกี่ยวข้องกับการใส่คอนแทคเลนส์หลังย้อมด้วยฟลูออเรสซีน โซเดียม ซึ่งแสดงบริเวณที่เยื่อบุผิวบกพร่องถูกย้อมเรืองแสงสีเหลืองเขียวอย่างชัดเจนบนผิวกระจกตา สอดคล้องกับการแสดงภาพรูปแบบความบกพร่องของเยื่อบุผิวกระจกตา ด้วยการย้อมฟลูออเรสซีน ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการที่ผู้ป่วยรับรู้ได้หลักของการไม่ทนต่อคอนแทคเลนส์มีดังนี้:
อาการที่ผู้ป่วยรับรู้ได้ ลักษณะ ความรู้สึกมีสิ่งแปลกปลอม / ความรู้สึกเหมือนมีเม็ดทราย ในรายที่ไม่รุนแรง เกิดขึ้นทันทีหลังใส่; ในรายที่รุนแรง เกิดขึ้นตลอดเวลา ตาแดง เล็กน้อยถึงปานกลาง เยื่อบุตา ลูกตาและเยื่อบุตา ส่วนเลนส์ปรับแก้วตาแดง ขี้ตา เป็นน้ำถึงเป็นเมือก ขี้ตาเป็นหนองบ่งชี้การติดเชื้อ ปวดตา เล็กน้อยถึงปานกลาง ปวดรุนแรงบ่งชี้การติดเชื้อ ตามัวและการมองเห็น ลดลง การกระจายแสงเนื่องจากความเสียหายของเยื่อบุผิว ระยะเวลาใส่สั้นลง อยากถอดคอนแทคเลนส์เร็วกว่าปกติ
หากตาแดง ขี้ตา และปวดตา เกิดขึ้นพร้อมกัน อาจเป็นแผลที่กระจกตา จากการติดเชื้อ ซึ่งต้องให้ความสนใจเป็นพิเศษ คอนแทคเลนส์ทุกชนิดลดความรู้สึกของกระจกตา (ภาวะความรู้สึกลดลง) ภาวะนี้อาจทำให้ผู้ใส่คอนแทคเลนส์ไม่รู้สึกถึงอาการเริ่มต้นของความผิดปกติของกระจกตา 1) .
การจำแนกรูปแบบการย้อมฟลูออเรสซีน ตามการกระจาย (จุด, พื้นที่, เส้น) และความลึก (กระจกตา อักเสบแบบจุดตื้น, การถลอกของกระจกตา , แผลที่กระจกตา ) ช่วยให้ประมาณสาเหตุได้ง่ายขึ้น
การย้อมตำแหน่ง 3 นาฬิกาและ 9 นาฬิกา (คอนแทคเลนส์ไฮโดรเจล)
ตำแหน่ง : จำกัดเฉพาะบริเวณทิศทาง 3 นาฬิกาและ 9 นาฬิกาของลิมบัส กระจกตา
สาเหตุ : เมื่อกระพริบตา HCL จะเคลื่อนขึ้นลงประมาณ 2 มม. ทำให้เกิดความแห้งเฉพาะที่ขณะดึงน้ำตาจากทิศทาง 3 และ 9 นาฬิกา ยังเกิดขึ้นในการใส่ที่ชันอีกด้วย
การดำเนินโรค : รายที่ไม่รุนแรงหายใน 3-5 วัน หากลุกลามเป็นแผลถลอก ใช้เวลาประมาณ 1 สัปดาห์และอาจทิ้งรอยขุ่นของกระจกตา
รอยโรคกระจกตาอักเสบแบบจุดตื้นรูปหน้ายิ้ม (SCL)
ตำแหน่ง : ใต้บริเวณรูม่านตา (เป็นรูปปากยิ้ม)
สาเหตุ : เกิดในผู้ป่วยที่มีภาวะตาแห้ง อยู่ก่อนแล้วเนื่องจากน้ำตาใต้เลนส์ลดลง รูปแบบเฉพาะของตาแห้ง ในผู้ใส่ SCL
การดำเนินโรค : รักษาด้วยยาหยอดตาสำหรับตาแห้ง แนะนำให้ถอดเลนส์เร็วขึ้นในช่วงบ่ายแก่ๆ
รอยโรคกระจกตาอักเสบแบบจุดตื้นกระจาย (HCL/SCL)
ตำแหน่ง : เกือบสม่ำเสมอทั่วกระจกตา
สาเหตุ : ขาดออกซิเจนเนื่องจากการใส่คอนแทคเลนส์ สิ่งสกปรกบนเลนส์เพิ่มการระคายเคืองเชิงกลและทำให้แย่ลง
การดำเนินโรค : หายใน 4-5 วันเมื่อหยุดใส่เลนส์และรักษาด้วยยาหยอดตา
รูปแบบอื่นๆ ของรอยโรคแบบจุดมีดังนี้:
รูปแบบ สาเหตุ ลักษณะ โรคกระจกตา อักเสบแบบจุดตื้นรูปโดนัท การสัมผัสสีของคอนแทคเลนส์สี / SiHy + PHMB ส่วนกลางน้อย กระจุกตัวบริเวณรอบนอก โรคกระจกตา อักเสบแบบจุดตื้นปากใหญ่ การขาดออกซิเจนในคอนแทคเลนส์ชนิดอ่อนแบบปริซึมบัลลาสต์ จำกัดอยู่ที่สองในสามส่วนล่างของกระจกตา การย้อมเป็นวงแหวน ความไม่เข้ากันของ SiHy กับน้ำยาดูแลรักษา กลายเป็นปัญหาประมาณปี 2010 ปัจจุบันลดลงอย่างมาก
รอยโรคแบบแผ่นและเส้นที่สำคัญได้แก่:
SEAL (รอยโรคโค้งที่กระจกตา ส่วนบน) : เมื่อใส่คอนแทคเลนส์ชนิดแข็ง SiHy เกิดรอยโรคเยื่อบุกระจกตา เป็นแนวโค้งขนานกับลิมบัส บริเวณรอบนอกส่วนบน เกิดจากแรงกดเชิงกลของเปลือกตาบนกดเลนส์ที่ค่อนข้างแข็งการแทรกซึมของกระจกตา (CLPU / CLARE ) : การแทรกซึมที่ไม่ติดเชื้อซึ่งเกิดจากภูมิคุ้มกัน เป็นปฏิกิริยาภูมิคุ้มกันต่อผลิตภัณฑ์จากแบคทีเรีย 6) CLPU มีลักษณะเป็นรอยโรคเดี่ยว เล็ก ที่บริเวณรอบนอก CLARE มีลักษณะเป็นรอยโรคหลายจุดแผลที่กระจกตา ติดเชื้อตาแดง ขี้ตา ปวด 1) ต้องได้รับการดูแลฉุกเฉิน
Q
ควรทำอย่างไรหากมีอาการปวดขณะใส่คอนแทคเลนส์?
A
ถอดคอนแทคเลนส์ทันที หากอาการปวดเล็กน้อยและไม่มีการมองเห็น ลดลง คุณสามารถหยุดใส่จนถึงวันถัดไปและสังเกตอาการ อย่างไรก็ตาม หากมีตาแดง ขี้ตา หรือปวดรุนแรง อาจเป็นโรคกระจกตา อักเสบติดเชื้อ ควรรีบไปพบจักษุแพทย์ อย่าทิ้งคอนแทคเลนส์ที่ถอดแล้ว ให้นำไปด้วยเมื่อไปพบแพทย์เพื่อช่วยหาสาเหตุ
ด้านล่างคือความสัมพันธ์ระหว่างคอนแทคเลนส์แต่ละประเภทกับภาวะแทรกซ้อนทั่วไป
ประเภทคอนแทคเลนส์ ภาวะแทรกซ้อนทั่วไป กลไกสาเหตุหลัก HCL (RGP ) การย้อมสีที่ตำแหน่ง 3 และ 9 นาฬิกา, การแทรกซึมของกระจกตา การเสียดสีเชิงกล, ความแห้งเฉพาะที่ HEMA SCL SPK แบบกระจาย, หลอดเลือดใหม่ในกระจกตา ภาวะขาดออกซิเจนจาก Dk/t ต่ำ SiHy SCL SEALs, เกี่ยวข้องกับคราบไขมัน ความแข็งของวัสดุ, การไม่ชอบน้ำ คอนแทคเลนส์สี เยื่อบุตาอักเสบ แบบจุดตื้นรูปโดนัท, การติดเชื้อการรั่วไหลของสี, ค่า Dk/t ลดลง ออร์โธเคราโทโลจี เยื่อบุตาอักเสบ ติดเชื้อการใส่ขณะนอนหลับ, การปนเปื้อนของรูปทรงที่ซับซ้อน คอนแทคเลนส์ชนิดซอฟต์รายวัน เยื่อบุตาอักเสบ จากอะแคนทามีบา (เมื่อใช้ผิดวิธี)การใส่ขณะนอนหลับ, การใช้ซ้ำ
ลักษณะและข้อควรระวังของผลิตภัณฑ์ดูแลคอนแทคเลนส์หลักมีดังนี้
ประเภท ลักษณะ ข้อควรระวัง MPS/MPDS น้ำยาเดียวสำหรับทำความสะอาด ฆ่าเชื้อ และเก็บรักษา ฤทธิ์ฆ่าเชื้ออ่อนต่อเชื้อราและไวรัส สารเตรียมไฮโดรเจนเปอร์ออกไซด์ ฤทธิ์ฆ่าเชื้อสูงกว่า MPS อาจทำให้กระจกตา และเยื่อบุตา ถูกทำลายหากการทำให้เป็นกลางไม่เหมาะสม สารเตรียมโพวิโดนไอโอดีน ฤทธิ์ฆ่าเชื้อสูงที่สุด ไม่สามารถใช้ได้ในผู้แพ้ไอโอดีน
แม้ฤทธิ์ฆ่าเชื้อจะสูงเพียงใด หากละเลยการดูแลพื้นฐาน เช่น การขัดถู การล้าง การทำความสะอาดและทำให้กล่องใส่เลนส์แห้ง อาจเกิดความเสียหายร้ายแรงต่อดวงตา เช่น แผลที่กระจกตา 7)
โรคกระจกตาอักเสบจากอะแคนทามีบา เป็นการติดเชื้อร้ายแรงที่พบบ่อยในผู้ใส่คอนแทคเลนส์ ปัจจัยเสี่ยงต่อไปนี้ถูกระบุแม้ในผู้ใส่คอนแทคเลนส์รายวัน3)
ปัจจัยเสี่ยง อัตราส่วนออดส์ (95% CI ) ไม่ได้รับการตรวจตาเป็นประจำ 10.12 การใช้เลนส์ซ้ำ 5.41 การใส่ขณะนอนหลับ 3.93 การใส่ขณะอาบน้ำ 3.29
ประมาณกันว่าการเปลี่ยนจากเลนส์ที่ใช้ซ้ำได้ (DW) มาเป็นเลนส์รายวันแบบใช้แล้วทิ้ง (DD) สามารถป้องกันผู้ป่วย AK ได้ 30–62% 3)
อาการไม่ทนต่อคอนแทคเลนส์ส่วนใหญ่สามารถป้องกันได้ด้วยการดูแลที่เหมาะสมและการจัดการระยะเวลาใส่ เปลี่ยนกล่องใส่เลนส์ทุกเดือน และหลีกเลี่ยงการใส่คอนแทคเลนส์ขณะนอนหลับ ควรขัดและล้างทุกครั้ง และหลีกเลี่ยงการใส่เลนส์ขณะอาบน้ำหรือว่ายน้ำ การใส่เลนส์ต่อเนื่องเมื่อมีอาการรู้สึกว่ามีสิ่งแปลกปลอมเป็นอันตราย ควรตรวจตาเป็นประจำ และหากรู้สึกผิดปกติให้หยุดใส่ทันทีและปรึกษาจักษุแพทย์
ในการวินิจฉัยอาการไม่ทนต่อคอนแทคเลนส์ จำเป็นต้องซักประวัติโดยละเอียดเกี่ยวกับชนิดของคอนแทคเลนส์ วิธีการดูแลเลนส์ และระยะเวลาใส่ การตรวจด้วยกล้องจุลทรรศน์ชนิดร่องกราดเป็นสิ่งจำเป็นในการวินิจฉัยความเสียหายของกระจกตา จากคอนแทคเลนส์ และการย้อมด้วยฟลูออเรสซีน มีประโยชน์ในการระบุรูปแบบของข้อบกพร่องของเยื่อบุผิว ในตาที่ใส่คอนแทคเลนส์ชนิดแข็งซึมผ่านแก๊ส สิ่งสำคัญคือต้องสังเกตความสกปรกบนผิวเลนส์และความเปียกชื้นก่อนการย้อมฟลูออเรสซีน
การตรวจ วัตถุประสงค์/ข้อบ่งชี้ การย้อมฟลูออเรสซีน การระบุรูปแบบความเสียหายของเยื่อบุผิว (จำเป็น) เพาะเชื้อกระจกตา และย้อมแกรม การแยกโรคกระจกตา อักเสบติดเชื้อ (จำเป็นหากมีสามอาการคือ ตาแดง ขี้ตา และปวด) 8) กล้องจุลทรรศน์คอนโฟคัล การวินิจฉัยโรคกระจกตาอักเสบจากอะแคนทามีบา ในระยะแรกและการประเมินเส้นประสาทกระจกตา OCT ส่วนหน้าของลูกตาการประเมิน SEAL และอาการบวมน้ำของกระจกตา การทดสอบ Schirmer และ BUT การประเมินภาวะตาแห้ง ที่เป็นพื้นหลัง การสังเกตพื้นผิวเลนส์ การตรวจสอบรูปแบบสิ่งสกปรกและการเกาะของไขมัน
สาเหตุประมาณจากตำแหน่ง รูปร่าง และขอบเขตของการย้อมสี
รูปแบบการย้อม สาเหตุที่ประมาณ การจัดการที่แนะนำ 3 และ 9 นาฬิกา (จำกัดที่ลิมบัส ) ตาแห้ง HCL และความพอดีของเลนส์ยาหยอดตาแห้ง , ปรับความพอดี รอยยิ้ม (ด้านล่าง) คอนแทคเลนส์ชนิดนิ่ม + ตาแห้ง รักษาตาแห้ง , แนะนำการถอดเลนส์เร็ว กระจายสม่ำเสมอ ขาดออกซิเจน/สกปรก เปลี่ยนชนิดคอนแทคเลนส์, เพิ่ม Dk/t โค้งด้านบน (SEAL) วัสดุ SiHy แข็ง เปลี่ยนวัสดุ การแทรกซึมเดี่ยวบริเวณรอบนอก (CLPU ) ปฏิกิริยาภูมิคุ้มกันต่อผลิตภัณฑ์แบคทีเรีย หยุดใส่คอนแทคเลนส์, ยาปฏิชีวนะ ± สเตียรอยด์ การแทรกซึมบริเวณกลางกระจกตา กระจกตา อักเสบติดเชื้อเพาะเชื้อด่วน + ยาปฏิชีวนะ
โรคที่ต้องแยก จุดที่ใช้แยก เยื่อบุตาอักเสบ ร่วมกับกระจกตา อักเสบบริเวณขอบตาส่วนบน (SLK)เยื่อบุตา ถูกย้อมด้วย (SEALs ไม่มีการย้อมเยื่อบุตา )แผลที่กระจกตา ติดเชื้อสามอาการ: ตาแดง , ขี้ตา, ปวด; ยืนยันด้วยการเพาะเชื้อ เริมที่กระจกตา แผลรูปกิ่งไม้ (รูปกิ่งไม้เทียมสัมพันธ์กับคอนแทคเลนส์)
ในการแยกโรคติดเชื้อและไม่ติดเชื้อ สามอาการตาแดง ขี้ตา ปวด และการอักเสบในช่องหน้าม่านตา มีความสำคัญ CLPU อาจไม่มีรอยโรคที่เยื่อบุผิว ต้องระวังในการแยกจากกระจกตา อักเสบติดเชื้อ 6) .
การพยากรณ์โรคของการไม่ทนต่อคอนแทคเลนส์ (CL) แตกต่างกันไปตามสาเหตุและความรุนแรง ในกรณีกระจกตา อักเสบแบบจุดตื้น (SPK ) เล็กน้อย เยื่อบุผิวจะฟื้นตัวภายใน 3-5 วันหลังจากหยุดใส่ CL และสามารถคาดหวังการหายสนิทได้ด้วยการเพิ่มยาหยอดตา ในกรณีที่มีการสึกกร่อน เช่น SEALs หรือการย้อมสีที่ตำแหน่ง 3 และ 9 นาฬิกา ต้องใช้เวลาประมาณ 7-10 วัน และอาจทิ้งรอยขุ่นไว้
หากกระจกตา อักเสบติดเชื้อรุนแรงขึ้น อาจจำเป็นต้องรักษาด้วยยาปฏิชีวนะและการดูแลในโรงพยาบาล และอาจทิ้งรอยแผลเป็นที่กระจกตา หรือสายตาเอียง ไม่สม่ำเสมอหลังการหาย ในกรณีกระจกตา อักเสบจากอะแคนทามีบา อาจต้องใช้เวลารักษามากกว่าหนึ่งปี และในกรณีรุนแรงอาจต้องปลูกถ่ายกระจกตา
การพยากรณ์โรคของกระจกตา อักเสบแบบแทรกซึมที่ไม่ติดเชื้อ (CLPU และ CLARE ) โดยทั่วไปดี และมักจะหายภายใน 1-2 สัปดาห์ด้วยการจัดการที่เหมาะสม9) อย่างไรก็ตาม หากเกิดซ้ำ จำเป็นต้องทบทวนวิธีการใส่ CL อย่างถอนรากถอนโคน ในกรณีที่เกิดซ้ำบ่อย จำเป็นต้องมีแนวทางที่ครอบคลุมซึ่งรวมถึงการเปลี่ยนเป็นเลนส์ DD การเปลี่ยนตารางการใส่ การเสริมการรักษาตาแห้ง และการจัดการต่อมไมโบเมียน (MGD )
การพยากรณ์โรคของเยื่อบุตาอักเสบ แบบปุ่มยักษ์ (GPC ) ดีด้วยการรักษาที่เหมาะสมและการกำจัดสาเหตุ (คราบโปรตีนหรือวัสดุ CL) แต่ถ้าไม่เปลี่ยนชนิด CL ก็มีแนวโน้มที่จะเกิดซ้ำ การปรับปรุง GPC อาจใช้เวลาหลายสัปดาห์ถึงหลายเดือน ในกรณีดื้อยาที่เกิด GPC ซ้ำบ่อย การเปลี่ยนไปใช้แว่นตาอย่างสมบูรณ์ หรือการผ่าตัดแก้ไขสายตา เช่น ICL , LASIK , SMILE อาจพิจารณาเป็นทางเลือกระยะยาว
พื้นฐานคือการหยุดใส่ CL และกำจัดสาเหตุ ประเมินสาเหตุจากลักษณะที่พบในกระจกตา และอธิบายระยะเวลาการหาย การมีผลตกค้าง และความจำเป็นในการเปลี่ยน CL เป็นรายบุคคล
หลังการหาย ให้เปลี่ยน CL ตามสาเหตุ สำหรับการย้อมสีที่ตำแหน่ง 3 และ 9 นาฬิกา การเปลี่ยนเป็นคอนแทคเลนส์ชนิดอ่อน (SCL) มีประสิทธิภาพ สำหรับ SEALs การเลือก SCL ที่ปลอดภัย สำหรับกระจกตา อักเสบแบบจุดตื้นรูปยิ้ม การเปลี่ยนเป็นเลนส์ซิลิโคนไฮโดรเจลที่กักเก็บน้ำได้ดีมีประสิทธิภาพ
การรักษาด้วยยาหยอดตา :
หากเกี่ยวข้องกับตาแห้ง : ยาหยอดโซเดียมไดโคลฟีแนค 3% 6 ครั้งต่อวัน หรือยาหยอดรีบามิไพด์ 2% (แบบหน่วยใช้ครั้งเดียว) 4 ครั้งต่อวัน
ช่วยซ่อมแซมเยื่อบุผิว: ยาหยอดโซเดียมไฮยาลูโรเนต 0.1% หรือ 0.3% 4-6 ครั้งต่อวัน
หากมีการอักเสบรุนแรง (หลังจากแยกการติดเชื้อแล้ว): ยาหยอดฟลูออโรเมโธโลน 0.1% 4 ครั้งต่อวัน
การรักษาทำโดยการหยุดใส่ CL และใช้ยาหยอดยาปฏิชีวนะร่วมกับสเตียรอยด์ ความเข้มข้นต่ำ (ฟลูออโรเมโธโลน 0.1%) การใช้สเตียรอยด์ เป็นที่ต้องการเนื่องจากรอยแทรกซึมอาจทิ้งรอยขุ่น แต่ควรใช้ด้วยความระมัดระวังในระยะที่ยังไม่สามารถแยกการติดเชื้อได้อย่างสมบูรณ์ แนวทางปฏิบัติทางคลินิกสำหรับกระจกตา อักเสบติดเชื้อ (ฉบับที่ 3) แนะนำไม่ให้ใช้สเตียรอยด์ ร่วมในกระจกตาอักเสบจากแบคทีเรีย 8) และควรหลีกเลี่ยงการใช้โดยไม่จำเป็นก่อนการระบุเชื้อก่อโรค
การขัดถูอย่างทั่วถึง : ในกรณีของ MPS ให้ขัดถู 20 ครั้งขึ้นไปในแต่ละครั้งการเปลี่ยนตลับใส่เลนส์เป็นประจำ : เปลี่ยนใหม่ทุกเดือน และทำให้ว่างและแห้งทุกครั้งห้ามใส่ขณะนอนหลับ : แนะนำอย่างเคร่งครัดห้ามใส่ในน้ำ : ไม่ใส่ขณะอาบน้ำ ว่ายน้ำ หรือล้างหน้าแนะนำให้เปลี่ยนไปใช้เลนส์ DD : หากการดูแลไม่ดีต่อเนื่อง ให้เสนอเปลี่ยนไปใช้เลนส์ DD อย่างจริงจัง3)
ไม่เป็นอันตรายต่อการมองเห็น
กลุ่มเป้าหมาย : แผลเล็กที่ไม่ใช่ส่วนกลาง โดยมีการแทรกซึม ≤2 มม. และห่างจากแกนสายตา ≥3 มม.
การรักษา : การรักษาเชิงประจักษ์ด้วยยาหยอดฟลูออโรควิโนโลน (เช่น levofloxacin 0.5%, moxifloxacin 0.5%) วันละ 4-6 ครั้ง
เป็นอันตรายต่อการมองเห็น
กลุ่มเป้าหมาย : การแทรกซึม >2 มม. หรือห่างจากแกนสายตา <3 มม. หรืออาการแย่ลงหลังการรักษา 48 ชั่วโมง
การรักษา : ทำการเพาะเชื้อกระจกตา และย้อมแกรม เริ่มยาหยอด vancomycin (25-50 มก./มล.) + tobramycin เข้มข้น (14 มก./มล.) ทุกชั่วโมง เปลี่ยนยาตามผลเพาะเชื้อ1)
ต้องหยุดใส่คอนแทคเลนส์ทันที สำหรับกระจกตา อักเสบจาก Acanthamoeba ให้ใช้ยาหลายชนิดร่วมกัน เช่น polyhexamethylene biguanide (PHMB) และ propamidine isethionate
พื้นฐานคือการหยุดใส่คอนแทคเลนส์หรือเปลี่ยนเป็นชนิดใช้แล้วทิ้ง ใช้ fluorometholone 0.1% วันละ 4 ครั้งเป็นเวลา 1-2 สัปดาห์ แม้อาการจะดีขึ้น มักกลับมาเป็นซ้ำเมื่อกลับไปใช้เลนส์เดิม ดังนั้นควรเปลี่ยนชนิดเลนส์
เมื่อใช้ BCL เพื่อบรรเทาอาการปวดจากโรคเยื่อบุกระจกตา ชนิดถุงน้ำเล็กหรือตุ่มพอง คอนแทคเลนส์ชนิดบางที่มีปริมาณน้ำสูงและค่า Dk สูงถือว่าปลอดภัย 2) แนะนำให้ใช้ยาปฏิชีวนะชนิดออกฤทธิ์กว้างเพื่อป้องกันการติดเชื้อทุติยภูมิ 2) BCL ไม่ใช่วิธีแก้ปัญหาระยะยาวสำหรับอาการบวมน้ำที่กระจกตา 2)
หากมีตาแดง ขี้ตา และปวดร่วมกัน อาจเป็นแผลที่กระจกตา ติดเชื้อ ให้หยุดใส่คอนแทคเลนส์ทันทีและไปพบจักษุแพทย์โดยเร็ว หลีกเลี่ยงการใช้ยาหยอดตาสเตียรอยด์ หากยังไม่สามารถตัดการติดเชื้อออกได้ เพราะอาจทำให้การติดเชื้อเรื้อรังขึ้น
Q
คอนแทคเลนส์ซิลิโคนไฮโดรเจลปลอดภัยหรือไม่?
A
คอนแทคเลนส์ซิลิโคนไฮโดรเจลมีความสามารถในการซึมผ่านออกซิเจนสูงกว่าคอนแทคเลนส์ HEMA แบบดั้งเดิมมาก จึงลดภาวะแทรกซ้อนที่เกี่ยวข้องกับภาวะขาดออกซิเจนได้อย่างมีนัยสำคัญ อย่างไรก็ตาม เนื่องจากวัสดุมีคุณสมบัติไม่ชอบน้ำ จึงมีแนวโน้มที่จะเกิดคราบไขมันสะสม ดังนั้นการเลือกน้ำยาทำความสะอาดที่เหมาะสมจึงเป็นสิ่งสำคัญ ความแข็งของวัสดุอาจทำให้เกิด SEALs และมีรายงานการเกิดรอยเปื้อนเป็นวงแหวนเนื่องจากความไม่เข้ากันกับน้ำยาทำความสะอาดบางชนิด คอนแทคเลนส์ทุกชนิดต้องการการดูแลที่เหมาะสมและการตรวจเป็นประจำ
คอนแทคเลนส์จำกัดการส่งออกซิเจนจากอากาศสู่กระจกตา ในเลนส์ที่มีค่าการซึมผ่านของออกซิเจน (Dk/t) ต่ำ การเผาผลาญแบบไม่ใช้ออกซิเจนของเยื่อบุกระจกตา จะเพิ่มขึ้น ทำให้เกิดการสะสมของแลคเตทและความดันออสโมติกเพิ่มขึ้น ส่งผลให้เกิดอาการบวมน้ำของเยื่อบุผิว ในคอนแทคเลนส์ SCL ชนิด HEMA แบบดั้งเดิมที่นิยมใช้จนถึงประมาณปี 1990 อาการบวมน้ำเฉียบพลันของเยื่อบุผิวจากภาวะขาดออกซิเจนเกิดขึ้นบ่อย แต่ปัจจุบันเลนส์ SiHy เป็นหลักและความเสียหายจากภาวะขาดออกซิเจนลดลง ภาวะขาดออกซิเจนเรื้อรังกระตุ้นให้เกิดเส้นเลือดใหม่ที่กระจกตา และในผู้ใส่เลนส์ระยะยาวอาจสะท้อนถึงภาวะพร่องเซลล์ต้นกำเนิดบริเวณลิมบัส ที่แฝงอยู่
การเสียดสีระหว่างคอนแทคเลนส์กับผิวตาในขณะกระพริบตาทำให้เกิดความเสียหายต่อเยื่อบุผิว ในเลนส์แข็ง เลนส์จะเคลื่อนที่ขึ้นลงประมาณ 2 มม. ทุกครั้งที่กระพริบตา และเมื่อดึงน้ำตาจากทิศทาง 3 นาฬิกาและ 9 นาฬิกา จะเกิดความแห้งเฉพาะที่และโรคเยื่อบุกระจกตา ชนิดจุด ในเลนส์อ่อน SEALs เกิดขึ้นบริเวณที่เปลือกตาบนกดทับเลนส์ และมักเกิดขึ้นเมื่อพื้นผิวเลนส์ที่หันเข้าหากระจกตา ไม่เรียบ
เลนส์ SiHy ทำจากวัสดุที่ไม่ชอบน้ำ ดังนั้นพื้นผิวจึงถูกปรับให้ชอบน้ำโดยการเคลือบพลาสมาหรือวิธีอื่น แตกต่างจากเลนส์ไฮโดรเจลแบบดั้งเดิม เลนส์เหล่านี้มีแนวโน้มที่จะเกิดคราบไขมันสะสม และน้ำยาทำความสะอาดอเนกประสงค์จำเป็นต้องมีสารทำความสะอาดที่จัดการกับคราบไขมัน การสะสมของคราบไขมันสามารถกระตุ้นปฏิกิริยาภูมิคุ้มกัน ทำให้เกิด GPC หรือการแทรกซึมของกระจกตา 6)
การกระตุ้นเชิงกลเรื้อรังจากการใส่คอนแทคเลนส์และเอนโดทอกซินของแบคทีเรียกระตุ้นการตอบสนองทางภูมิคุ้มกัน ทำให้เกิดการแทรกซึมแบบปราศจากเชื้อ 9) สาเหตุมักเกิดจากคอนแทคเลนส์ชนิดอ่อนที่ผ่านการฆ่าเชื้อไม่เพียงพอหรือไบโอฟิล์มภายในกล่องใส่เลนส์ 10) การสร้างไบโอฟิล์มในกล่องใส่เลนส์เป็นปัจจัยเสี่ยงสำคัญของโรคกระจกตา อักเสบติดเชื้อ และแบคทีเรียในไบโอฟิล์มมีความต้านทานต่อน้ำยาฆ่าเชื้อสูง 10) ใน GPC ปฏิกิริยาภูมิแพ้ชนิดที่ 1 ต่อโปรตีนที่สะสมบนผิวเลนส์มีส่วนเกี่ยวข้อง
โรคกระจกตาอักเสบจากอะแคนทามีบา (AK) เป็นโรคกระจกตา อักเสบจากโปรโตซัวชนิดรุนแรงที่พบเฉพาะในผู้ใส่คอนแทคเลนส์ อะแคนทามีบาพบได้ทั่วไปในน้ำประปา สระว่ายน้ำ ดิน และบุกรุกกระจกตา ของผู้ใส่คอนแทคเลนส์ การบาดเจ็บระดับจุลภาคของเยื่อบุกระจกตา จากคอนแทคเลนส์เป็นประตูเข้าสู่ร่างกายของ AK อาการปวดรุนแรง (โดยเฉพาะแย่ลงในเวลากลางคืน) และโรคเส้นประสาทกระจกตา แบบรัศมีตามแนวเส้นประสาทกระจกตา เป็นสัญญาณเริ่มต้นของ AK การรักษาต้องใช้ยาหลายชนิดร่วมกัน เช่น PHMB และ propamidine isethionate และกรณีรุนแรงอาจต้องรักษาระยะยาว (มากกว่า 1 ปี)
คอนแทคเลนส์ชนิดอ่อนหลายระยะบางครั้งใช้เพื่อชะลอการลุกลามของสายตาสั้น การทดลองแบบสุ่มที่มีกลุ่มควบคุมหลายรายการที่มีหลักฐานระดับ I แสดงให้เห็นการยับยั้งการลุกลามของสายตาสั้น อย่างมีนัยสำคัญเมื่อเทียบกับเลนส์เดี่ยวหรือแว่นตา โดยการเปลี่ยนแปลงค่า SE ในกลุ่มเลนส์หลายระยะอยู่ที่ -0.22 ถึง -0.81 D และกลุ่มควบคุมอยู่ที่ -0.50 ถึง -1.45 D 4) ไม่มีรายงานเหตุการณ์ไม่พึงประสงค์ร้ายแรง แต่ผลระยะยาว ระยะเวลาการรักษาที่เหมาะสม และผลสะท้อนกลับหลังหยุดใช้ยังไม่เป็นที่แน่ชัด 4) การใช้เลนส์หลายระยะในเด็กที่แพ้คอนแทคเลนส์ต้องประเมินความสมดุลระหว่างการจัดการอาการแพ้และผลการยับยั้งสายตาสั้น อย่างรอบคอบ
การลดความเสี่ยง AK โดยเปลี่ยนมาใช้เลนส์รายวันที่ใช้ครั้งเดียวทิ้งมีความสำคัญต่อสาธารณสุขอย่างมาก คาดว่าการเปลี่ยนจากเลนส์แบบใช้ซ้ำ (ทำความสะอาดรายสัปดาห์) มาเป็นเลนส์รายวันสามารถป้องกันกรณี AK ได้ 30-62% 3) จึงจำเป็นต้องทบทวนนโยบายการสั่งจ่ายควบคู่กับการให้ความรู้ผู้ป่วย
TFOS CLEAR (Contact Lens Evidence-Based Academic Reports) ที่เผยแพร่ในปี 2021 ได้จัดระบบการจำแนก ระบาดวิทยา ปัจจัยเสี่ยง และการป้องกันภาวะแทรกซ้อนของคอนแทคเลนส์ 6) และกลายเป็นข้อมูลอ้างอิงมาตรฐานสากลสำหรับภาวะแทรกซ้อนอักเสบรวมถึงการแพ้คอนแทคเลนส์ เน้นย้ำถึงความสำคัญของการแบ่งชั้นความเสี่ยงและการจัดการเฉพาะบุคคลตามการผสมผสานของวัสดุเลนส์ ตารางการใส่ และผลิตภัณฑ์ดูแล 6)
เชื้อ Staphylococcus aureus สามารถเกาะติดบนพื้นผิวคอนแทคเลนส์และกล่องใส่เลนส์ได้ง่าย และเป็นหนึ่งในสาเหตุหลักของ CLPU และ CLARE การศึกษาของ Jalbert แสดงให้เห็นว่าเมื่อเกิด CLPU จะพบเชื้อ Staphylococcus aureus แยกได้จากพื้นผิวคอนแทคเลนส์ และส่วนประกอบของแบคทีเรีย (peptidoglycan และ lipoteichoic acid) กระตุ้นการตอบสนองทางภูมิคุ้มกันผ่าน Toll-like receptors บนเยื่อบุกระจกตา 11) การใส่คอนแทคเลนส์ซิลิโคนไฮโดรเจลอย่างต่อเนื่อง (30 วัน) อุบัติการณ์รายปีของการแทรกซึมของกระจกตา ที่ไม่ติดเชื้ออยู่ที่ประมาณ 20 รายต่อ 100 คน-ปี และแม้ว่าภาวะแทรกซ้อนที่เกี่ยวข้องกับภาวะขาดออกซิเจนจะลดลง แต่ความเสี่ยงของ CI E ยังคงสูง 12)
ตามบทความปริทัศน์ล่าสุดของ Steele ระบาดวิทยาของเหตุการณ์แทรกซึมที่เกี่ยวข้องกับคอนแทคเลนส์แปรผันอย่างมากตามวัสดุ ตารางการใส่ และการดูแล 13) คอนแทคเลนส์แบบใช้แล้วทิ้งรายวันช่วยลดความเสี่ยงของ CI E อย่างมีนัยสำคัญ และเป็นหนึ่งในกลยุทธ์การป้องกันที่สำคัญในการจัดการภาวะไม่ทนต่อคอนแทคเลนส์
การรักษาภาวะตาแห้ง แบบเป็นขั้นตอนตาม TFOS DEWS III โดยการแก้ไขภาวะตาแห้ง ที่เป็นพื้นฐานของความผิดปกติของผิวตาที่เกี่ยวข้องกับคอนแทคเลนส์รวมถึง CLIDE จะช่วยปรับปรุงพยากรณ์โรคโดยรวมของภาวะไม่ทนต่อคอนแทคเลนส์ 14) น้ำตาเทียม และยากระตุ้นการหลั่งน้ำตา เช่น ไดควาโฟซอล และรีบามิไพด์ อาจช่วยปรับปรุงอาการของ CLIDE และเพิ่มอัตราการใส่คอนแทคเลนส์ต่อเนื่อง
จำนวนผู้ใส่คอนแทคเลนส์ทั่วโลกมีประมาณ 300 ล้านคน และการป้องกันภาวะแทรกซ้อนที่เกี่ยวข้องกับคอนแทคเลนส์เป็นประเด็นสำคัญด้านสาธารณสุข 15) การป้องกันและจัดการภาวะไม่ทนต่อคอนแทคเลนส์เพื่อรักษาคุณภาพชีวิตและสุขภาพตาของผู้ใส่คอนแทคเลนส์ในระยะยาวเป็นบทบาทสำคัญของจักษุแพทย์
รายงานพบว่า 30-80% ของกล่องใส่เลนส์ที่ใช้อยู่มีการปนเปื้อนของแบคทีเรีย 10) ดังนั้นการขัดถู การเปลี่ยนกล่องเป็นประจำ และการทำให้แห้งจึงเป็นสิ่งจำเป็น การทำความสะอาดเป็นระยะ (ประมาณสัปดาห์ละครั้ง) ด้วยผลิตภัณฑ์โซเดียมไฮโปคลอไรท์ (เช่น Progent) มีรายงานว่ามีประสิทธิภาพในการกำจัดไบโอฟิล์ม และยังแนะนำในแนวทางการจัดกระดูกกระจกตา ด้วย
สำหรับผู้ใส่คอนแทคเลนส์ทุกคน การให้คำแนะนำอย่างครอบคลุมเกี่ยวกับ “หลัก 5 ประการในการใส่คอนแทคเลนส์อย่างปลอดภัย” ตั้งแต่เริ่มใส่เป็นพื้นฐานในการป้องกันภาวะไม่ทนต่อคอนแทคเลนส์
ถอดทุกวัน : การใส่รายวันเป็นพื้นฐาน ห้ามใส่ขณะนอนหลับโดยเด็ดขาดขัดถู : แม้ใช้น้ำยาอเนกประสงค์ ให้ขัดเลนส์แต่ละข้างอย่างน้อย 20 ครั้ง ห้ามข้ามขั้นตอนเปลี่ยนกล่อง : เปลี่ยนกล่องใหม่ทุกเดือน ปล่อยให้กล่องแห้งและว่างทุกวันห้ามโดนน้ำ : อย่าใส่ขณะอาบน้ำ ว่ายน้ำ หรือล้างหน้าตรวจเป็นประจำ : ไปพบแพทย์ปีละ 1-2 ครั้ง หากรู้สึกผิดปกติ ให้หยุดใส่ทันทีและไปพบแพทย์ โดยการแนะนำซ้ำๆ ในครั้งแรกที่ใส่ เมื่อเกิดอาการไม่ทนต่อเลนส์ และในการตรวจตามนัดเป็นระยะ จะสามารถบรรลุการใส่คอนแทคเลนส์อย่างปลอดภัยในระยะยาวได้
American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P265-P330.
American Academy of Ophthalmology. Corneal Edema and Opacification Preferred Practice Pattern. Ophthalmology. 2024.
Carnt N, Minassian DC, Dart JKG. Acanthamoeba Keratitis Risk Factors for Daily Wear Contact Lens Users: A Case-Control Study. Ophthalmology. 2023;130:48-55.
Cavuoto KM, Trivedi RH, Prakalapakorn SG, et al. Multifocal Soft Contact Lenses for the Treatment of Myopia Progression in Children: A Report by the American Academy of Ophthalmology. Ophthalmology. 2024.
Stapleton F, Keay L, Edwards K, et al. The incidence of contact lens-related microbial keratitis in Australia. Ophthalmology. 2008;115(10):1655-1662.
Stapleton F, Bakkar M, Carnt N, et al. CLEAR - Contact lens complications. Cont Lens Anterior Eye. 2021;44(2):330-367.
ドライアイ研究会診療ガイドライン作成委員会(島﨑潤ほか). ドライアイ診療ガイドライン. 日本眼科学会雑誌. 2019;123(5):489-592.
感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127(10):819-905.
Sweeney DF, Jalbert I, Covey M, et al. Clinical characterization of corneal infiltrative events observed with soft contact lens wear. Cornea. 2003;22(5):435-442.
Wu YT, Willcox M, Zhu H, Stapleton F. Contact lens hygiene compliance and lens case contamination: A review. Cont Lens Anterior Eye. 2015;38(5):307-316.
Jalbert I, Willcox MD, Sweeney DF. Isolation of Staphylococcus aureus from a contact lens at the time of a contact lens-induced peripheral ulcer. Cornea. 2000;19(1):116-120.
Szczotka-Flynn L, Diaz M. Risk of corneal inflammatory events with silicone hydrogel and low dk hydrogel extended contact lens wear: a meta-analysis. Optom Vis Sci. 2007;84(4):247-256.
Steele KR, Szczotka-Flynn L. Epidemiology of contact lens-induced infiltrates: an updated review. Clin Exp Optom. 2017;100(5):473-481.
Jones L, Downie LE, Korb D, et al. TFOS DEWS III: Management and Therapy. Am J Ophthalmol. 2025;279:289-386.
Craig JP, Alves M, Wolffsohn JS, et al. TFOS Lifestyle Report Executive Summary: A Lifestyle Epidemic—Ocular Surface Disease. Ocul Surf. 2023;30:240-253.