โรคกระจกตาอักเสบจากอะแคนทามีบา (AK) คือการติดเชื้อที่กระจกตา ที่พบได้ยากแต่รุนแรง ซึ่งเกิดจากอะมีบาที่อาศัยอยู่อย่างอิสระ
ผู้ป่วย 85–90% เป็นผู้ใส่คอนแทคเลนส์ และการดูแลเลนส์ที่ไม่เหมาะสมเป็นปัจจัยเสี่ยงที่สำคัญที่สุด
เป็นการติดเชื้อที่กระจกตา รุนแรงที่เกี่ยวข้องกับคอนแทคเลนส์ที่พบบ่อยเป็นอันดับสองรองจากแผลที่กระจกตา จากเชื้อ Pseudomonas aeruginosa
อาการปวดตา อย่างรุนแรงที่ไม่สมดุลกับอาการแสดงทางคลินิกเป็นอาการที่มีลักษณะเฉพาะ
ในระยะเริ่มแรก มักถูกวินิจฉัยผิดว่าเป็นโรคกระจกตา อักเสบจากเชื้อ Herpes และความล่าช้าในการวินิจฉัยทำให้การพยากรณ์โรคแย่ลง
โรคเส้นประสาทกระจกตา อักเสบแบบรัศมี (การแทรกซึมเป็นเส้นจากขอบกระจกตา เข้าสู่ศูนย์กลาง) เป็นอาการแสดงเริ่มต้นที่จำเพาะอย่างยิ่งต่อโรคนี้
ในแนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 ของญี่ปุ่น แนะนำอย่างยิ่งให้ใช้ยาหยอดตาที่เตรียมขึ้นเอง (คลอร์เฮกซิดีน, PHMB)
การรักษาเป็นระยะเวลายาวนานและยากลำบาก ในญี่ปุ่น การรักษาพื้นฐานคือการบำบัดแบบสามประสาน ได้แก่ การขูดรอยโรค การหยอดยาฆ่าเชื้อ และการให้ยาต้านเชื้อราทางระบบ
ในขณะที่การวินิจฉัยและการรักษาตั้งแต่ระยะแรกเริ่มให้ผลลัพธ์ที่ดี การวินิจฉัยที่ล่าช้าหรือกรณีที่ดื้อต่อการรักษาอาจนำไปสู่ความบกพร่องทางการมองเห็น อย่างรุนแรงได้
โรคกระจกตาอักเสบจากอะแคนทามีบา (Acanthamoeba keratitis; AK) เป็นโรคที่เกิดจากการติดเชื้ออะแคนทามีบาที่กระจกตา โดยอะแคนทามีบาเป็นอะมีบาที่อาศัยอยู่อย่างอิสระ พบได้ทั่วไปในดิน น้ำจืด และน้ำประปา โรคนี้ถูกรายงานครั้งแรกโดย Nagington และคณะในปี ค.ศ. 1973–74 และในประเทศญี่ปุ่น มีรายงานผู้ป่วยรายแรกโดย Ishibashi และคณะในปี ค.ศ. 1988 เดิมทีโรคนี้พบได้ยากมากยกเว้นกรณีที่เกิดจากการบาดเจ็บ แต่นับตั้งแต่ช่วงปี ค.ศ. 2000 เป็นต้นมา การใช้คอนแทคเลนส์ (CL) ที่แพร่หลายมากขึ้นส่งผลให้จำนวนผู้ป่วยเพิ่มขึ้น และปัจจุบันโรคนี้กลายเป็นปัญหาสำคัญระดับโลก โดยเฉพาะในกลุ่มผู้ใช้คอนแทคเลนส์10)
สาเหตุหลักมาจากอะแคนทามีบา 2 ชนิดคือ Acanthamoeba castellanii และ A. polyphaga โดยจีโนไทป์ T4 คิดเป็น 94.3% ของผู้ป่วยทั้งหมด4) อะแคนทามีบามี 2 รูปแบบคือ ทรอโฟโซอิต (trophozoite) และซีสต์ (cyst) เมื่อสภาพแวดล้อมไม่เหมาะสม อะแคนทามีบาจะเปลี่ยนเป็นรูปแบบซีสต์ซึ่งดื้อต่อการรักษาด้วยยาหลายชนิด10) สัดส่วนของโรคกระจกตาอักเสบจากอะแคนทามีบาในโรคกระจกตา อักเสบจากจุลชีพทั้งหมดอยู่ที่ประมาณ 1.5% โดยมีอุบัติการณ์ประมาณ 2.3 ตาต่อประชากรหนึ่งล้านคน ข้อมูลจากสหราชอาณาจักรและเนเธอร์แลนด์ในปี ค.ศ. 2015 รายงานอุบัติการณ์ต่อปีประมาณ 0.31–0.48 ต่อผู้ใช้คอนแทคเลนส์ 10,000 คน และประมาณครึ่งหนึ่งของผู้ป่วยเหล่านี้นำไปสู่ความบกพร่องทางการมองเห็น 1)
โรคกระจกตาอักเสบจากอะแคนทามีบาเป็นหนึ่งในสาเหตุหลักของโรคกระจกตา อักเสบรุนแรงที่เกี่ยวข้องกับการใส่คอนแทคเลนส์ โดย ผู้ป่วย 85–90% เป็นผู้ใส่คอนแทคเลนส์ จากการสำรวจการติดเชื้อที่กระจกตา รุนแรงในผู้ใส่คอนแทคเลนส์ในญี่ปุ่น รายงานว่ากระจกตา อักเสบจากอะแคนทามีบาเป็น สาเหตุที่พบบ่อยเป็นอันดับสองรองจากแผลที่กระจกตา จากเชื้อ Pseudomonas aeruginosa หากการรักษาล่าช้า อาจนำไปสู่การทะลุของกระจกตา หรือตาบอด ซึ่งเป็นโรคที่อาจทำให้สูญเสียการมองเห็น อย่างถาวรในกลุ่มคนหนุ่มสาวที่มีสุขภาพดีในวัยทำงาน
การศึกษาแบบกรณี-ควบคุมของ Carnt และคณะ (2023) พบว่าการใช้คอนแทคเลนส์แบบใช้ซ้ำได้ที่ดูแลรักษาทุกวันมีความเสี่ยงในการเกิดกระจกตา อักเสบจากอะแคนทามีบาสูงกว่าคอนแทคเลนส์รายวันประมาณ 3.8 เท่า (OR 3.84; 95% CI 1.75–8.43)1) นอกจากนี้ยังพบภาวะแทรกซ้อนอักเสบรุนแรงบ่อยครั้ง โดยในกลุ่มตัวอย่าง 194 รายของ Carnt และคณะ (2018) พบเยื่อบุตาอักเสบ แข็งประมาณ 20%, การแทรกซึมแบบวงแหวนในเนื้อกระจกตา ประมาณ 15% และผลลัพธ์ที่ไม่ดี เช่น การมองเห็น สุดท้าย ≤ 0.1, การทะลุ, การปลูกถ่ายกระจกตา คิดเป็น 48% ของทั้งหมด2) โรคนี้เป็นปัญหาทางสาธารณสุขในฐานะการติดเชื้อที่กระจกตา รุนแรงในผู้ใช้คอนแทคเลนส์
Q
สามารถเกิดโรคได้หรือไม่หากไม่ใส่คอนแทคเลนส์?
A
ผู้ป่วยส่วนใหญ่เป็นผู้ใส่คอนแทคเลนส์ แต่ผู้ที่ไม่ใส่คอนแทคเลนส์ก็สามารถเกิดโรคได้จากการบาดเจ็บหรือการสัมผัสกับน้ำที่ปนเปื้อน ในอินเดียและประเทศอื่นๆ มักพบผู้ป่วยที่เกี่ยวข้องกับการบาดเจ็บ11)
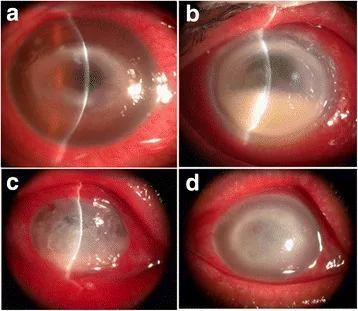
ภาพถ่ายจาก slit lamp ของโรคกระจกตาอักเสบจากอะแคนทามีบา พบการแทรกซึมของเนื้อกระจกตาเป็นวงและความขุ่น Zhong J, et al. Associated factors, diagnosis and management of Acanthamoeba keratitis in a referral Center in Southern China. BMC Ophthalmol. 2017. Figure 1. PM
CI D: PMC5625641. License: CC BY.
ภาพถ่ายจาก slit lamp สี่ภาพแสดงการแทรกซึมของเนื้อกระจกตา สีเทาขาวและความขุ่นที่กระจกตา โดยเฉพาะอย่างยิ่งในแถวบนจะเห็นการแทรกซึมเป็นวงซึ่งเป็นลักษณะเฉพาะของโรคกระจกตาอักเสบจากอะแคนทามีบา เหมาะสำหรับอธิบายลักษณะสำคัญทางคลินิก
อาการที่โดดเด่นที่สุดของโรคกระจกตาอักเสบจากอะแคนทามีบาคือ อาการปวดตา อย่างรุนแรงซึ่งไม่สมดุลกับอาการแสดงทางคลินิก ผู้ป่วยมีอาการปวดรุนแรงตั้งแต่ระยะที่รอยโรคยังน้อยมาก จึงไม่ควรแยกโรคนี้ทิ้งแม้ว่าอาการแสดงทางกระจกตา ขณะตรวจจะยังเล็กน้อย
อาการปวดตา : ระยะแรกเป็นเพียงความรู้สึกมีสิ่งแปลกปลอมเล็กน้อย แต่ค่อยๆ เปลี่ยนเป็นอาการปวดรุนแรง การบุกรุกเส้นประสาทกระจกตา (radial keratoneuritis) คิดว่าเป็นสาเหตุของอาการปวดอาการตาแดง : มีอาการตาแดง จาก ciliary injection อย่างรุนแรง ปรากฏตั้งแต่ระยะแรกน้ำตาไหลและเปลือกตาบวม : มีน้ำตาไหลมากร่วมกับอาการปวดรุนแรง มักมีเปลือกตาบวมร่วมด้วย ไม่ค่อยมีขี้ตาอาการกลัวแสง สายตาพร่า มัว : ชัดเจนขึ้นเมื่อรอยโรคขยายไปยังกลางกระจกตา เมื่อมีความขุ่นถึงบริเวณรูม่านตา มักทำให้สายตาลดลงเหลือต่ำกว่า 0.1
อาการดำเนินไปอย่างช้าๆ ตั้งแต่เริ่มแรกจนถึงระยะสมบูรณ์มักใช้เวลาหลายสัปดาห์ถึง 1–2 เดือน แต่อาการปวดมักเด่นชัดตั้งแต่ระยะค่อนข้างต้น ผู้ป่วยมักทนไม่ไหวและมาพบแพทย์ซ้ำหลายครั้ง รายงานของ Carnt และคณะ (2018) พบว่า ระยะเวลามัธยฐานของอาการในผู้ป่วยพยากรณ์โรคไม่ดีนานเกิน 37 วัน และควรสงสัยโรคนี้เสมอในผู้ใส่คอนแทคเลนส์ที่มีอาการปวดตา นานร่วมกับกระจกตา อักเสบ2)
กระจกตา อักเสบจากอะแคนทะอะมีบาแบบไม่ปวด
พบได้น้อยที่มีรายงานกระจกตา อักเสบจากอะแคนทะอะมีบาแบบไม่ปวด สาเหตุอาจเกิดจากประสาทรับความรู้สึกกระจกตา ลดลงจากประวัติเคยเป็นเริมที่กระจกตา หรือการใช้สเตียรอยด์ ล่วงหน้า4) ไม่ควรตัดโรคกระจกตา อักเสบจากอะแคนทะอะมีบาออกแม้ไม่มีอาการปวด
โรคกระจกตา อักเสบจากอะแคนทะอะมีบาดำเนินไปอย่างช้าๆ และแสดงอาการทางคลินิกที่แตกต่างกันไปตามระยะของโรค โดยแบ่งเป็น 3 ระยะ ได้แก่ ระยะเริ่มแรก ระยะเปลี่ยนผ่าน และระยะสมบูรณ์ ตามลักษณะของความขุ่นที่กระจกตา แนวทางปฏิบัติสำหรับโรคกระจกตา อักเสบติดเชื้อฉบับที่ 3 ระบุชัดเจนถึงลักษณะที่สำคัญที่สุดของระยะเริ่มแรกและระยะสมบูรณ์10)
ระยะเริ่มแรก
โรคเส้นประสาทกระจกตา อักเสบแนวรัศมี (Radial keratoneuritis) : การแทรกซึมเป็นแนวตามแนวเส้นประสาทจากขอบกระจกตา ไปยังศูนย์กลาง เป็นลักษณะเฉพาะอย่างยิ่งของกระจกตา อักเสบจากอะแคนทะอะมีบา
การแทรกซึมของเยื่อบุผิวและใต้เยื่อบุผิว : ความขุ่นแบบจุด แบบปื้น และแบบเส้นรวมกลุ่มกัน
รอยโรคเทียนเดนไดรต์ :การย้อมฟลูออเรสซินพบรอยโรคเป็นเส้นขรุขระไม่สม่ำเสมอที่ขอบ การแยกจากรอยโรคเดนไดรต์ของเริม (ที่มี terminal bulb) มีความสำคัญ
การคั่งเลือดของซิลิอารีบอดี และอาการบวมที่ลิมบัส :สามารถพบได้แม้ว่ารอยโรคที่กระจกตา จะยังไม่รุนแรง
ระยะสมบูรณ์
การแทรกซึมรูปวงแหวน :ความขุ่นของสโตรมากระจกตา รูปวงรีแนวนอนบริเวณกลางกระจกตา อาจร่วมกับความบกพร่องของเยื่อบุกระจกตา และกลายเป็นแผลรูปวงแหวน
การแทรกซึมรูปจาน :แสดงอาการบวมและความขุ่นรูปวงรีแนวนอนขนาดใหญ่ที่กลางกระจกตา
KP แบบไขมัน • หนองในช่องหน้าลูกตา :การอักเสบลุกลามภายในลูกตา ทำให้เกิดสิ่งสะสมคล้ายไขมันที่ผิวด่านหลังของกระจกตา
การทะลุของกระจกตา • เยื่อบุตาอักเสบ :พบในกรณีที่รุนแรงที่สุด และอาจเกิดต้อหินทุติยภูมิ ร่วมด้วย
ในระยะเปลี่ยนผ่านระหว่างระยะเริ่มต้นและระยะสมบูรณ์ การลุกลามจากใต้เยื่อบุผิวไปยังชั้นสโตรมาส่วนต้นเริ่มขึ้น และความขุ่นเป็นเส้นและเป็นปื้นเรียงต่อกันเป็นวงแหวนที่ไม่สม่ำเสมอ ในระหว่างดำเนินโรค ปฏิกิริยาการอักเสบจะรุนแรงอย่างสม่ำเสมอ และรอยโรคจะดำเนินไปอย่างช้าๆ ระยะเวลาจากระยะเริ่มต้นถึงระยะสมบูรณ์โดยปกติประมาณ 1-2 เดือน และการวินิจฉัยที่แม่นยำและการเริ่มต้นการรักษาในช่วงนี้มีผลอย่างมากต่อพยากรณ์โรค
นอกเหนือจากการจำแนก 3 ระยะนี้แล้ว ยังมีการจำแนก 3 ระดับ ได้แก่ ‘Stage 1: เฉพาะ epitheliopathy’ ‘Stage 2: เพิ่มข้อบกพร่องของเยื่อบุผิว การแทรกซึมรอบเส้นประสาท การแทรกซึมของเนื้อกระจกตา ’ ‘Stage 3: มีการแทรกซึมเป็นวงแหวนของเนื้อกระจกตา ’ Carnt และคณะ (2018) แสดงให้เห็นว่าการแทรกซึมเป็นวงแหวนใน Stage 3 ซึ่งเป็นส่วนหนึ่งของคำจำกัดความของภาวะแทรกซ้อนอักเสบรุนแรง (SIC) มีความสัมพันธ์อิสระกับการพยากรณ์โรคที่ไม่ดี2) การจำแนกทั้งสองแบบเห็นพ้องต้องกันว่า การวินิจฉัยตั้งแต่ระยะแรกก่อนปรากฏการแทรกซึมเป็นวงแหวนของเนื้อกระจกตา เป็นกุญแจสำคัญในการพยากรณ์โรคที่ดีขึ้น
กระจกตา อักเสบจากเฮอร์ปีส์
การแทรกซึมเป็นวงแหวนหรือรูปจานในโรคกระจกตาอักเสบจากอะแคนทามีบามักเป็นรูปวงรีแนวนอนขอบหยาบ ในขณะที่โรคกระจกตา อักเสบรูปจานจากเฮอร์ปีส์เป็นรูปวงกลมขอบเรียบ ลักษณะเด่นอีกประการคือขอบของรอยโรครูปวงกลมในโรคกระจกตาอักเสบจากอะแคนทามีบาดู ‘พร่ามัวเหมือนกลุ่มความขุ่นที่รวมตัวกัน’ การไม่เกิด terminal bulb เมื่อย้อมฟลูออเรสซีน ในระยะแรกก็มีประโยชน์ในการแยกโรค
อะแคนทามีบาเป็นอะมีบาที่อาศัยอยู่อย่างอิสระ พบได้ทั่วไปในดิน น้ำจืด น้ำประปา สระว่ายน้ำ น้ำอาบ มีสองรูปแบบคือ โทรโฟซอยต์ (รูปแบบเคลื่อนไหว) และซีสต์ (รูปแบบพักตัวที่มีผนังสองชั้น) ซีสต์ทนทานต่อการแช่แข็ง ความร้อน การฉายรังสี และยาหลายชนิด
ปัจจัยเสี่ยงที่ปรับเปลี่ยนได้ที่เกี่ยวข้องกับการใส่คอนแทคเลนส์มีดังนี้1) :
การใช้คอนแทคเลนส์ชนิดนิ่มที่ใช้ซ้ำได้ :OR 3.84(95% CI 1.75–8.43)เทียบกับเลนส์รายวันการใช้คอนแทคเลนส์ชนิดแข็ง(รวมถึง RGP ) :OR 4.56(95% CI 1.03–20.19)การใช้เลนส์ซ้ำ(ใช้เลนส์รายวันซ้ำ) :OR 5.41(95% CI 1.55–18.89)การอาบน้ำขณะใส่เลนส์ :OR 3.29(95% CI 1.17–9.23)การใส่เลนส์ข้ามคืน(ตลอดทั้งคืน) :OR 3.93(95% CI 1.15–13.46)ความถี่ในการตรวจติดตามผลต่ำ :OR 10.12(95% CI 5.01–20.46)การทำความสะอาดเลนส์และกล่องใส่เลนส์ด้วยน้ำประปา :ปัจจัยเสี่ยงที่พบบ่อยที่สุดในโรคกระจกตาอักเสบจากอะแคนทามีบาที่สัมพันธ์กับเลนส์ออร์โธเคราโทโลจี 3)
Carnt vàคณะประมาณว่าการเปลี่ยนจากคอนแทคเลนส์ชนิดนิ่มที่ใช้ซ้ำได้เป็นเลนส์รายวันเพียงอย่างเดียวสามารถป้องกันผู้ป่วยโรคกระจกตาอักเสบจากอะแคนทามีบาได้ 30–62%1)
น้ำยาอเนกประสงค์ (multi-purpose solution; MPS) เป็นผลิตภัณฑ์ดูแลคอนแทคเลนส์ที่ใช้กันอย่างแพร่หลายที่สุด แต่การทดสอบการฆ่าเชื้อต่ออะแคนทามีบาไม่ได้ถูกกำหนดให้ต้องมีในขั้นตอนการอนุมัติผลิตภัณฑ์ และประสิทธิภาพในการฆ่าเชื้อนั้นต่ำมากแม้จะมีความแตกต่างเล็กน้อยระหว่างผลิตภัณฑ์ เนื่องจากอะแคนทามีบาต้องการแบคทีเรียเป็นอาหารในการเจริญเติบโต การป้องกันการปนเปื้อนของแบคทีเรียด้วยการขัดถูอย่างทั่วถึงจึงเป็นกุญแจสำคัญในการป้องกันการติดเชื้อ การต้มสามารถฆ่าอะแคนทามีบาได้ แต่วิธีนี้ไม่ได้ใช้กับคอนแทคเลนส์ชนิดอ่อนที่เปลี่ยนบ่อยสมัยใหม่หรือเลนส์รายวัน
น้ำประปาเป็นหนึ่งในแหล่งสำคัญของอะแคนทามีบา และการล้างเลนส์หรือกล่องใส่เลนส์ด้วยน้ำประปาถูกระบุว่าเป็นปัจจัยเสี่ยงที่ใหญ่ที่สุดที่เหมือนกันในทุกประเทศสำหรับโรคกระจกตาอักเสบจากอะแคนทามีบาที่เกี่ยวข้องกับคอนแทคเลนส์ การใส่คอนแทคเลนส์ขณะสัมผัสน้ำ เช่น การอาบน้ำฝักบัว การแช่ออนเซ็น สระว่ายน้ำ ทะเล หรือแม่น้ำ ก็เพิ่มความเสี่ยงในการติดเชื้อด้วยกลไกเดียวกัน การศึกษาแบบ case-control ในออสเตรเลียและสหราชอาณาจักรพบว่าค่า OR ที่เกี่ยวข้องกับพฤติกรรม “การอาบน้ำฝักบัวขณะใส่คอนแทคเลนส์” สูงขึ้นอย่างสม่ำเสมอ ซึ่งเป็นสิ่งสำคัญในฐานะคำแนะนำพื้นฐานในการใช้ชีวิตสำหรับผู้ใส่คอนแทคเลนส์1)
กลไกการเกิดโรคอะแคนทามีบาคอราติติสในผู้ที่ไม่ใส่คอนแทคเลนส์ส่วนใหญ่เกี่ยวข้องกับการบาดเจ็บ มีรายงานผู้ป่วยในประเทศเขตร้อนและกำลังพัฒนา เช่น อินเดีย ที่เกิดโรคหลังจากกระจกตา ได้รับความเสียหายจากสิ่งแปลกปลอมจากสิ่งแวดล้อมที่ปนเปื้อน เช่น เศษพืช ทราย โคลน หรือสิ่งแปลกปลอมจากการทำการเกษตร ในญี่ปุ่นก็มีรายงานการเกิดโรคอะแคนทามีบาคอราติติสหลังการบาดเจ็บหรือสิ่งแปลกปลอมเข้าตาเป็นประปราย แต่ปัจจุบันสาเหตุหลักยังคงเกี่ยวข้องกับการใส่คอนแทคเลนส์
Q
คอนแทคเลนส์รายวันปลอดภัยหรือไม่?
A
คอนแทคเลนส์รายวันมีความเสี่ยงต่ำกว่าเลนส์ที่ใช้ซ้ำ อย่างไรก็ตาม พฤติกรรมเช่นการใส่ขณะอาบน้ำหรือการใช้เลนส์ซ้ำจะทำให้ความเสี่ยงเพิ่มขึ้น1) การปฏิบัติตามวิธีการใช้ที่ถูกต้องเป็นสิ่งจำเป็น
การวินิจฉัยโรคกระจกตาอักเสบจากอะแคนทามีบาเป็นเรื่องยากและมักล่าช้า ตามทะเบียนโรคของเยอรมนี พบว่า 47.6% ของผู้ป่วยโรคกระจกตาอักเสบจากอะแคนทามีบาได้รับการวินิจฉัยผิดว่าเป็นโรคกระจกตา อักเสบจากเริม4) การวินิจฉัยที่แม่นยำจำเป็นต้องอาศัยการอ่านอาการทางคลินิกที่ถูกต้องร่วมกับการตรวจทางจุลชีววิทยา
ในผู้ใส่คอนแทคเลนส์ที่มีอาการกระจกตา อักเสบที่ดื้อต่อการรักษา ต้องนำโรคนี้มาเป็นหนึ่งในโรคที่ต้องแยกให้ได้ เมื่อซักประวัติต้องยืนยันข้อมูลต่อไปนี้
ประวัติการใส่และชนิดของคอนแทคเลนส์ : คอนแทคเลนส์ชนิดอ่อนแบบใช้ซ้ำ ออร์โธเคราโทโลจี RGP ระยะเวลาการใส่ ระยะเวลาในการใส่แต่ละครั้งวิธีการดูแลเลนส์ : น้ำยาดูแลที่ใช้ มีการขัดถูหรือไม่ ความถี่ในการเปลี่ยนตลับใส่เลนส์ประวัติการสัมผัสน้ำประปา/น้ำ : การล้างเลนส์ด้วยน้ำประปา การอาบน้ำฝักบัว/อาบน้ำ/ออนเซ็นขณะใส่เลนส์ การใส่เลนส์ขณะว่ายน้ำ/ทะเล/แม่น้ำระยะของอาการ : ช่วงเวลาที่เริ่มมีอาการ ระดับความเจ็บปวดที่ไม่สอดคล้องกับอาการที่พบ ประวัติการใช้ยาหยอดตาสเตียรอยด์
การวินิจฉัยจากลักษณะที่ตรวจพบด้วยเครื่องส่องกรีด (slit lamp) มีความสำคัญ ขั้นตอนแรกคือการทำความเข้าใจลักษณะอาการเฉพาะตามแต่ละระยะของโรค (ดูหัวข้อ ‘อาการทางคลินิก’ ) ร่วมกับประวัติการใส่คอนแทคเลนส์และการสัมผัสน้ำเพื่อสงสัยโรคนี้ทางคลินิก
การย้อมฟลูออเรสซีน มีประโยชน์ในการวินิจฉัยแยกโรค: รอยโรค dendritic ของเริมจะมี terminal bulb (ปลายมน) ในขณะที่รอยโรค pseudodendritic ของโรคกระจกตาอักเสบจากอะแคนทามีบาจะไม่มีลักษณะนี้ และจะสังเกตเห็นเป็นกลุ่มเส้นที่ไม่สม่ำเสมอและไม่นูน
เมื่อตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit lamp) สัญญาณต่างๆ จะเปลี่ยนแปลงไปตามระยะของโรค จึงจำเป็นต้องสังเกตอย่างละเอียดซ้ำๆ ไม่เพียงแต่ในการตรวจครั้งแรก แต่ยังต้องทำเป็นระยะทุกๆ 2-3 วันถึงหนึ่งสัปดาห์ โดยเฉพาะในระยะแรก การย้อมฟลูออเรสซีน ร่วมกับการสังเกตภายใต้แสงสว่างจ้าและการตรวจประสาทสัมผัสของกระจกตา จะช่วยเพิ่มความแม่นยำในการวินิจฉัย ประสาทสัมผัสของกระจกตา จะลดลงเมื่อโรคปลายประสาทอักเสบรูปแนวรัศมีของกระจกตา ดำเนินไป แต่ในทางคลินิกจะแตกต่างจากโรคกระจกตา อักเสบจากเริมตรงที่รอยโรคจะมีอาการปวดรุนแรง
ลักษณะของวิธีการตรวจหลักแสดงไว้ด้านล่างนี้
วิธีการตรวจ ความไว ความจำเพาะ การเพาะเชื้อ (บนอาหารวุ้นไร้สารอาหารที่ทับด้วยเชื้อ E. coli) 33–50% 100% (มาตรฐานทองคำ) กล้องจุลทรรศน์คอนโฟคัล (IVCM) ประมาณ 90% 91.1–100% PCR (ยีน 18S rRNA) 71–84% 100%
การเพาะเชื้อ : นำตัวอย่างขูดกระจกตา ไปเพาะบนอาหารวุ้นไร้สารอาหารที่ป้ายเชื้อ E. coli เนื่องจากไม่เจริญบนอาหารวุ้นสำหรับแบคทีเรียทั่วไป จึงจำเป็นต้องเตรียมอาหารวุ้นเฉพาะทาง เป็นมาตรฐานทองคำในการวินิจฉัยยืนยัน แต่ความไวเพียง 33–50%3) การย้อม smear : เป็นการตรวจที่มีประโยชน์อย่างยิ่ง การย้อม Fungiflora Y® สามารถย้อมผนังซีสต์ให้เรืองแสงได้ นอกจากนี้ยังใช้การย้อม Diff-Quik™ (การย้อมเร็วอย่างง่าย) และการย้อมแกรม การพบซีสต์ผนังสองชั้นเป็นกุญแจสำคัญในการวินิจฉัยกล้องจุลทรรศน์คอนโฟคัล (IVCM) : เป็นการตรวจที่ไม่รุกล้ำและรวดเร็ว สามารถสังเกตซีสต์ผนังสองชั้นความสว่างสูงได้โดยตรง ความไวประมาณ 90% สูงกว่าการเพาะเชื้อ3) ต้องใช้อุปกรณ์เฉพาะทางและผู้ตรวจที่ผ่านการฝึกอบรมPCR : เป้าหมายที่ยีน 18S rRNA ของอะแคนทามีบา เนื่องจากปกติอะแคนทามีบาไม่มีบนผิวตา ผลบวกจึงมีโอกาสสูงมากที่จะเป็นสาเหตุของโรคการตัดชิ้นเนื้อกระจกตา : พิจารณาเมื่อการเพาะเชื้อหรือ PCR ให้ผลลบ รอยโรคอยู่ในเนื้อกระจกตา เป็นหลักและมีการสร้างเยื่อบุผิวแล้ว
เนื่องจากอาหารเลี้ยงเชื้อเฉพาะทางและสีย้อมสำหรับตรวจสอบกล้องจุลทรรศน์มักไม่มีประจำอยู่ที่คลินิกทั่วไป ดังนั้นเมื่อสงสัยโรคนี้ ควรรีบส่งต่อผู้ป่วยไปยังสถานพยาบาลเฉพาะทางโดยเร็ว
โรคเยื่อบุกระจกตา อักเสบจากเชื้อเฮอร์ปีส์ซิมเพล็กซ์ : การแยกจากรอยโรคเทียมคล้ายกิ่งไม้ในระยะแรกเป็นสิ่งสำคัญที่สุด แผลเป็นแนวกิ่งไม้ของเฮอร์ปีส์จะมี terminal bulb (ปุ่มปลายมน) ที่ปลาย และสังเกตเห็นเป็น รอยโรคนูน ขอบเขตชัดเจน รอยโรคเทียมคล้ายกิ่งไม้ในโรคกระจกตาอักเสบจากอะแคนทามีบาจะไม่นูนและมองเห็นเป็น เส้นไม่เป็นระเบียบรวมกลุ่มกัน ในระยะสมบูรณ์ โรคกระจกตา อักเสบรูปแผ่นดิสก์จากเฮอร์ปีส์จะเป็นวงกลมขอบเขตชัดเจน ในขณะที่โรคกระจกตาอักเสบจากอะแคนทามีบาจะมีลักษณะเป็นวงรีตามแนวนอนขอบเขตไม่เรียบโรคกระจกตาอักเสบจากเชื้อรา : ในระยะรอยโรคเนื้อกระจกตา สมบูรณ์แยกได้ยาก แต่โรคเชื้อราจะมีลักษณะ ขอบแบบขนนกจากเส้นใยรา (feathery edges) และ รอยโรคดาวเทียม โดยมีการก่อตัวของฝีหนองที่รุนแรง ในโรคกระจกตาอักเสบจากอะแคนทามีบา ขอบรอยโรคจะมองเห็นเป็นกลุ่มก้อนขุ่นแบบ ‘เป็นปุย’โรคกระจกตาอักเสบจากแบคทีเรีย : โดยปกติจะดำเนินโรคเร็ว แย่ลงภายใน 48 ชั่วโมง แตกต่างจากโรคกระจกตาอักเสบจากอะแคนทามีบาที่ดำเนินโรคช้า ในผู้ใส่คอนแทคเลนส์ ควรคำนึงถึงการติดเชื้อร่วมกับโรคกระจกตาอักเสบจากแบคทีเรีย เช่น เชื้อซูโดโมแนส หรือนิวโมคอคคัสโรคกระจกตา อักเสบจากเฮอร์ปีส์ซอสเตอร์ : แยกโดยพิจารณาจากการมีหรือไม่มีผื่นบริเวณสาขาแรกของเส้นประสาทไตรเจมินัลและประวัติในอดีต
การติดเชื้อผสมจากเชื้อก่อโรคหลายชนิดไม่ใช่เรื่องที่พบได้ยาก โดยเฉพาะในผู้ใช้คอนแทคเลนส์ มีรายงานการติดเชื้อร่วมกันระหว่างแบคทีเรีย เช่น Pseudomonas aeruginosa และ Acanthamoeba การตรวจย้อมสีโดยตรง การเพาะเชื้อ และ PCR ควรทำร่วมกันเพื่อระบุเชื้อก่อโรคที่เป็นสาเหตุได้อย่างถูกต้อง ในผู้ป่วยที่มีลักษณะทางคลินิกคล้ายเริมแต่ไม่ตอบสนองต่อยาต้านไวรัส หรือในกรณีที่เริ่มรักษาเหมือนการติดเชื้อแบคทีเรียแต่อาการไม่ดีขึ้น ควรประเมินซ้ำโดยรวมถึง Acanthamoeba โดยเร็ว
Q
ทำไมการวินิจฉัยจึงมักล่าช้า?
A
ลักษณะทางคลินิกระยะแรกคล้ายกับโรคเริมที่กระจกตา และรอยโรคเท่าดั่งกิ่งไม้ (pseudodendrite) มักถูกเข้าใจผิดว่าเป็นแผลที่กระจกตา แบบ dendritic ulcer มีรายงานว่าประมาณครึ่งหนึ่งของผู้ป่วยโรคกระจกตา อักเสบจาก Acanthamoeba ถูกวินิจฉัยผิดว่าเป็นโรคเริม4) ในผู้ใช้คอนแทคเลนส์ที่มีภาวะกระจกตา อักเสบที่ดื้อต่อการรักษา ควรสงสัยโรคกระจกตา อักเสบจาก Acanthamoeba และทำการเพาะเชื้อหรือตรวจด้วยกล้องจุลทรรศน์คอนโฟคอล ตั้งแต่ระยะแรก
การรักษาโรคกระจกตา อักเสบจาก Acanthamoeba เป็นเรื่องยากและต้องใช้เวลานาน ไม่มียาใดที่อยู่ในความคุ้มครองของประกันสุขภาพสำหรับเชื้อ Acanthamoeba และการรักษาจำเป็นต้องใช้ยาหยอดตาที่เตรียมขึ้นเอง แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบจากการติดเชื้อของประเทศญี่ปุ่น ฉบับที่ 3 ระบุข้อแนะนำสำหรับ CQ-7 ‘สามารถแนะนำให้ใช้ยาหยอดตาที่เตรียมขึ้นเองในการรักษาโรคกระจกตา อักเสบจาก Acanthamoeba ได้หรือไม่?’ ว่า ‘แนะนำอย่างยิ่งให้ใช้ยาหยอดตาที่เตรียมขึ้นเอง (ระดับหลักฐาน B)‘ 10)
ในประเทศญี่ปุ่น การรักษามาตรฐานคือการรักษาแบบสามประสานซึ่งประกอบด้วย การขูดรอยโรค การใช้ยาต้านอะแคนทามีบาเฉพาะที่ และการให้ยาต้านเชื้อราแบบทั่วร่างกาย 10) การวินิจฉัยตั้งแต่ระยะเริ่มต้นและการเริ่มรักษาแต่เนิ่นๆ ถือเป็นกุญแจสำคัญของความสำเร็จ
เป็นหัตถการที่สำคัญที่สุดในการรักษา แนวทางปฏิบัติของญี่ปุ่นสำหรับโรคกระจกตา อักเสบติดเชื้อยังได้สรุปความสำคัญไว้ดังนี้10)
ประสิทธิผลการรักษาโดยตรง : กำจัดอะแคนทามีบาโดยตรงทางกายภาพประโยชน์ต่อการวินิจฉัย : การนำสิ่งที่ขูดได้ไปตรวจด้วยกล้องจุลทรรศน์ เพาะเชื้อ และ PCR ทำให้สามารถวินิจฉัยได้การปรับปรุงการซึมผ่านของยา : การกำจัดเยื่อบุกระจกตา ช่วยเพิ่มการซึมผ่านของยาหยอดตาการประเมินประสิทธิผลการรักษา : การตรวจสิ่งที่ขูดได้อย่างต่อเนื่องช่วยให้สามารถประเมินความคืบหน้าของโรคได้
เยื่อบุกระจกตา ที่มีอะแคนทามีบาอาศัยอยู่จะมีการยึดเกาะกับเบซัลเมมเบรนที่อ่อนแอ และแม้แต่เยื่อบุที่ดูแข็งแรงก็สามารถหลุดออกได้เพียงแค่ขัดเบาๆ หลักการคือต้องกำจัดเยื่อบุทั้งหมดดังกล่าว10) ความถี่ของการขูดประมาณ 1-2 ครั้งต่อสัปดาห์ ขึ้นอยู่กับระยะของโรคและลักษณะทางคลินิก
ยาเลือกแรกคือ ยาฆ่าเชื้อกลุ่มบิกัวไนด์ (biguanide) ซึ่งเตรียมใช้เองในรูปแบบใดรูปแบบหนึ่งต่อไปนี้ ข้อได้เปรียบที่สำคัญคือยาเหล่านี้มีฤทธิ์ไม่เพียงต่อ โทรโฟซอยต์ (trophozoite) เท่านั้น แต่ยังมีผลต่อ ซีสต์ (cyst) อีกด้วย อย่างไรก็ตาม การซึมผ่านเนื้อเยื่อไม่ดีจึงจำเป็นต้องหยอดตาบ่อยครั้ง
คลอร์เฮกซิดีน กลูโคเนต (CHG) ยาหยอดตา 0.02–0.05% :ใช้ผลิตภัณฑ์ที่มีข้อบ่งใช้ “ล้างและฆ่าเชื้อถุงเยื่อบุตา ” ในกลุ่มยาฆ่าเชื้อภายนอก ห้ามใช้ผลิตภัณฑ์ที่มีเอทานอลสำหรับฆ่าเชื้อโดยเด็ดขาด 10) .PHMB (polyhexamethylene biguanide) ยาหยอดตา 0.02% :ยากที่จะหาสารละลายตั้งต้นคุณภาพสูง และบางสถานพยาบาลอาจไม่สามารถเตรียมเองได้ในทางปฏิบัติ10) .
ในการทดลองแบบสุ่มที่มีกลุ่มควบคุม (RCT) ในสหราชอาณาจักร (51 ตา) อัตราการฟื้นตัวทางคลินิกภายใน 2 สัปดาห์ระหว่างกลุ่มที่ใช้ PHMB 0.02% เพียงอย่างเดียว (18 ใน 23 ตา = 78%) และกลุ่มที่ใช้ CHG 0.02% เพียงอย่างเดียว (24 ใน 28 ตา = 85.7%) ไม่มีความแตกต่างอย่างมีนัยสำคัญทางสถิติ และรายงานว่าทั้งสองมีประสิทธิภาพเทียบเท่ากัน9) 10) .การทบทวนของ Cochrane ก็จัดว่าการใช้ยาใดยาหนึ่งหรือทั้งสองชนิดร่วมกันเป็นหลักฐานที่ดีที่สุดในปัจจุบัน13) .
อาจใช้ยาเสริมต่อไปนี้ร่วมด้วย.
โพรพามิดีน ไอซีไธโอเนต (Brolene®) :นำเข้าส่วนบุคคลจากต่างประเทศเพื่อใช้.ยาหยอดตาต้านเชื้อรา :พิมาริซิน 5%, ฟลูโคนาโซล 0.2%, ไมโคนาโซล, โวริโคนาโซล 1%.มีผลต่อ trophozoite แต่ไม่มีผลต่อ cyst จึงใช้ร่วมเป็นยาเสริมของกลุ่ม biguanide10) .ยาหยอดตา voriconazole 1% : การศึกษา RCT ขนาดเล็กในอินเดีย (18 ตา) เปรียบเทียบ voriconazole 1% เดี่ยวกับ PHMB 0.02% + CHG 0.02% แบบผสมผสาน พบว่าไม่มีความแตกต่างอย่างมีนัยสำคัญในขนาดของแผลที่กระจกตา การมองเห็น ที่ดีขึ้น และระยะเวลาการหายของโรค11) การศึกษาเชิงสังเกตของ Musayeva และคณะ (เยอรมนี, 26 ราย) รายงานว่าการเพิ่ม voriconazole 1% เข้าใน PHMB + CHG ส่งผลให้การติดเชื้อสงบลงในทุกราย และเป็นประโยชน์ในฐานะการรักษาเสริม12) .
ตัวอย่างใบสั่งยาที่เป็นตัวแทนมีดังนี้:
Hexac water W (CHG 0.02%) : หยอดตาทุก 1 ชั่วโมง (อยู่นอกเหนือความคุ้มครองของประกัน)ยาหยอดตา atropine 1% : หยอดตา 1–3 ครั้ง/วัน (ลดการอักเสบ, ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาต)ยาหยอดตา Cravit 1.5% : หยอดตา 3 ครั้ง/วัน (ป้องกันการติดเชื้อแบคทีเรียแทรกซ้อน)
ในการรักษาแบบเข้มข้นระยะแรก ให้หยอดตาบ่อยครั้งทุก 1 ชั่วโมง (รวมถึงช่วงกลางคืน) จากนั้นลดความถี่ลงตามการตอบสนองทางคลินิก โดยทั่วไปหลังจากประมาณ 1 สัปดาห์ ให้ลดจากทุก 1 ชั่วโมงเป็นทุก 2 ชั่วโมง จากนั้นลดลงเป็นทุก 3 ชั่วโมงและทุก 4 ชั่วโมงตามลำดับในแต่ละเดือน ระยะเวลาการรักษามักกินเวลาหลายเดือนถึงครึ่งปีหรือมากกว่า และควรหลีกเลี่ยงการลดขนาดยาอย่างรวดเร็วเพราะอาจทำให้โรคกลับมาเป็นซ้ำ
ในการทบทวนวรรณกรรมอย่างเป็นระบบสำหรับ CQ-7 “สามารถแนะนำให้ใช้ยาหยอดตาที่เตรียมเองในโรงพยาบาลในการรักษาโรคกระจกตาอักเสบจากอะแคนทามีบาได้หรือไม่?” ของแนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบจากการติดเชื้อฉบับที่ 3 โดยพิจารณาว่าไม่มีการรักษาด้วยยาที่อยู่ในความคุ้มครองของประกันสุขภาพ คณะผู้ประเมินสรุปว่า ประโยชน์มีมากกว่าผลเสีย และให้ “คำแนะนำอย่างยิ่ง ” (ระดับหลักฐาน B)10) ยาหยอดตา CHG มีราคาค่อนข้างถูก แต่ควรทราบว่าสถานพยาบาลที่สามารถเตรียมยาเองได้นั้นมีจำนวนจำกัด
เมื่อดำเนินการรักษาแบบสามวิธีร่วมกัน จำเป็นต้องจัดการกับการติดเชื้อและการอักเสบที่เกิดร่วมด้วย สำหรับการป้องกันการติดเชื้อแบคทีเรียแทรกซ้อน ให้ใช้ยาหยอดตากลุ่มนิวควิโนโลนร่วมด้วย (levofloxacin 1.5% เป็นต้น) และใช้ยาขยายม่านตา (atropine 1%) สำหรับม่านตาอักเสบ และซิลิอารีบอดี อักเสบ โดยหลักการแล้วไม่ใช้สเตียรอยด์ เว้นแต่ในกรณีที่มีอาการอักเสบรุนแรงต่อเนื่องและการรักษาต้านอะมีบาได้ผลดีเท่านั้น จึงอาจพิจารณาใช้ยาหยอดตาสเตียรอยด์ ขนาดต่ำในระยะสั้นอย่างจำกัด ภายใต้ดุลยพินิจของผู้เชี่ยวชาญ อย่างไรก็ตาม ข้อบ่งชี้นี้มีจำกัดและห้ามใช้ในการตรวจครั้งแรกหรือในระยะแรกของการรักษา
ยาหยอดตาที่เตรียมเองในโรงพยาบาลมักถูกเตรียมโดยฝ่ายเภสัชกรรมของแต่ละสถานพยาบาล และระเบียบปฏิบัติเกี่ยวกับความเข้มข้นและระยะเวลาเก็บรักษาจะแตกต่างกันไปในแต่ละสถานพยาบาล โดยทั่วไป CHG 0.02% มีอายุการใช้งานประมาณ 4 สัปดาห์ ส่วน PHMB 0.02% มีอายุการใช้งานประมาณ 2 สัปดาห์ ควรอธิบายให้ผู้ป่วยทราบถึงการเก็บรักษาในที่เย็น การเขย่าก่อนใช้ และการปฏิบัติตามวันหมดอายุอย่างเคร่งครัด
อาจใช้ยาต้านเชื้อราแบบให้ทั่วร่างกาย (เช่น การรับประทาน itraconazole) ร่วมด้วย แนวทางปฏิบัติของญี่ปุ่นระบุว่า “ยังไม่ชัดเจนถึงประสิทธิผลของการให้ยาแบบทั่วร่างกาย” และผลของยาดังกล่าวเป็นเพียงส่วนเสริมเท่านั้น10)
การประเมินผลการรักษาใช้วิธีการต่างๆ ร่วมกัน ได้แก่ การตรวจด้วยกล้องจุลทรรศน์ การเพาะเชื้อ และ PCR จากสิ่งที่ขูดจากรอยโรคเป็นระยะ การลดลงของขอบเขตการแทรกซึมจากภาพถ่ายด้วยโคมไฟกรีด และการบรรเทาอาการตามความรู้สึก (โดยเฉพาะอาการปวด) สถานพยาบาลบางแห่งสามารถประเมินการคงอยู่ของซีสต์ในกระจกตา แบบไม่รุกรานได้โดยการทำ IVCM เป็นประจำ หากการรักษาได้ผล ในรายที่เป็นระยะเริ่มต้น สามารถหายใสได้โดยมีแผลเป็นเพียงเล็กน้อย ในทางกลับกัน แม้ในรายที่ลุกลามมาก หากรักษาอย่างต่อเนื่องเป็นเวลานานก็สามารถลดความขุ่นได้ และลักษณะเฉพาะของโรคกระจกตา อักเสบจาก Acanthamoeba คือการเปลี่ยนแปลงรูปร่างของกระจกตา น้อยกว่าที่คาด ดังนั้นหากประเมินว่าการรักษาได้ผลแม้จะช้า ก็ไม่จำเป็นต้องรีบทำการปลูกถ่ายกระจกตา
ในทางกลับกัน หากการรักษาไม่ได้ผลเลย หากไม่ทำการปลูกถ่ายกระจกตา รักษาก่อนที่ Acanthamoeba จะแพร่กระจายไปยังบริเวณรอบข้าง ในกรณีที่เลวร้ายที่สุดอาจต้องถูกถอดลูกนัยน์ตา ตัวชี้วัดสำคัญหลังเริ่มการรักษา ได้แก่ ① การบรรเทาอาการปวด ② การลดลงของขอบเขตการแทรกซึม ③ การดำเนินของการสร้างเยื่อบุผิวก่อนของกระจกตา ④ การทุเลาของภาวะแทรกซ้อนจากการอักเสบ (หนองในช่องหน้าตา, scleritis, วงแหวนแทรกซึม) หากอาการเหล่านี้ ไม่ดีขึ้นหลังจาก 3–4 สัปดาห์ ควรพิจารณาเปลี่ยนยาหรือการผ่าตัด
ในกรณีที่ดื้อต่อการรักษาด้วยยาหรือเกิดการทะลุของกระจกตา ควรพิจารณาการรักษาโดยการผ่าตัด10)
การตัดชั้นผิวกระจกตา ออก (Superficial keratectomy) : ทำในกรณีที่ตอบสนองต่อการรักษาด้วยยาไม่ดี เมื่อการขูดรอยโรคออกอาจได้ผลไม่แน่นอน โดยมีวัตถุประสงค์เพื่อกำจัดรอยโรคพร้อมกับเชื้อก่อโรคการปลูกถ่ายกระจกตา เพื่อการรักษา (Penetrating keratoplasty; PKP )กระจกตา ข้อบ่งชี้ เทคนิค และการดูแลหลังผ่าตัดแตกต่างกันไปในแต่ละสถาบันและยังไม่มีฉันทามติ หากเป็นไปได้ ควรดำเนินการหลังจากอาการอักเสบสงบลงแล้ว หากยังมีการติดเชื้อที่ยังคงดำเนินอยู่ จำเป็นต้องให้การรักษาต้านอะมีบาต่อเนื่องหลังผ่าตัด ความเสี่ยงของการกลับเป็นซ้ำหลังการปลูกถ่ายกระจกตา สูง และรายงานความล้มเหลวของ graft ก็มีรายงานเช่นกัน8)
Carnt และคณะ (2018) รายงานในการศึกษาย้อนหลังในผู้ป่วย 194 รายว่า การใช้ steroid ก่อนเริ่มการรักษาต้านอะมีบาเพิ่มความเสี่ยงต่อการพยากรณ์โรคที่ไม่ดีขึ้นประมาณ 4 เท่า2) ร้อยละ 25 ของกรณีที่มีการพยากรณ์โรคไม่ดีต้องมาโรงพยาบาล 55 ครั้งขึ้นไป และต้องติดตามผล 58 เดือนขึ้นไป นอกจากนี้ อายุมากกว่า 34 ปี อาการนานกว่า 37 วัน การมีภาวะ scleritis/ring infiltrate ใน stromal ก็เป็นปัจจัยพยากรณ์โรคที่ไม่ดีโดยอิสระ2)
การใช้ยาหยอดตา steroid ไม่แนะนำในโรคกระจกตาอักเสบจากอะแคนทามีบา แนวทางปฏิบัติของญี่ปุ่นระบุชัดเจนว่า “การใช้ steroid หยอดตาก่อนการรักษาเป็นปัจจัยที่ทำให้พยากรณ์โรคทางสายตาไม่ดี และไม่แนะนำให้ใช้”10)
การใช้ยาหยอดตาที่เตรียมเองเป็นเวลานานต้องระวังพิษของยา CHG และ PHMB มีผลข้างเคียงค่อนข้างน้อย แต่ต้องระวังความเสียหายต่อเยื่อบุกระจกตา เมื่อใช้เป็นเวลานาน
เนื่องจากซีสต์ดื้อต่อยาหลายชนิด จึงจำเป็นต้องลดขนาดยาอย่างช้าๆ และรักษาต่อเนื่องเป็นเวลาหลายเดือน โดยเฝ้าระวังการกลับเป็นซ้ำ
เนื่องจากสถานพยาบาลที่สามารถเตรียมยาหยอดตาที่เตรียมเองได้มีจำกัด จึงควรส่งต่อผู้ป่วยที่สงสัยไปยังสถานพยาบาลเฉพาะทางตั้งแต่ระยะแรก
Q
สามารถใช้ยาหยอดตาสเตียรอยด์ได้หรือไม่?
A
แนวทางปฏิบัติทางคลินิกสำหรับโรคกระจกตา อักเสบติดเชื้อของญี่ปุ่นฉบับที่ 3 ไม่แนะนำให้ใช้ยาหยอดตาสเตียรอยด์ สำหรับโรคกระจกตาอักเสบจากอะแคนทามีบา10) การใช้สเตียรอยด์ ก่อนการรักษาเป็นปัจจัยพยากรณ์โรคที่ไม่ดี2) อย่างไรก็ตาม ในบางกรณีที่มีการอักเสบรุนแรงเรื้อรัง หลังจากให้การรักษาต้านอะมีบาอย่างเพียงพอแล้ว แพทย์ผู้เชี่ยวชาญอาจพิจารณาใช้อย่างจำกัด
วงจรชีวิตของอะแคนทามีบามี 2 ระยะ คือ ระยะโทรโฟซอยต์ (trophozoite) และระยะซีสต์ (cyst) ระยะโทรโฟซอยต์ (trophozoite) (ยาว 20–40 ไมโครเมตร) มี pseudopod เคลื่อนที่ได้ กินแบคทีเรียและยีสต์เป็นอาหาร และเพิ่มจำนวนโดยการแบ่งตัวแบบ binary fission โทรโฟซอยต์จะยึดติดกับไกลโคโปรตีนที่ผ่านกระบวนการ mannosylation บนผิวเยื่อบุกระจกตา เพื่อเริ่มการบุกรุก ระยะซีสต์ (cyst) (เส้นผ่านศูนย์กลาง 10–20 ไมโครเมตร) มีผนังซีสต์สองชั้นทั้งด้านในและด้านนอก สร้างขึ้นภายใต้สภาวะที่ไม่เหมาะสม ซีสต์ทนทานต่อความแห้ง ความร้อน และสารเคมี และมีความต้านทานสูงต่อการแช่แข็ง ความร้อน การฉายรังสี และยาหลายชนิด ความต้านทานของซีสต์นี้เป็นปัจจัยสำคัญที่สุดที่ทำให้การรักษาโรคกระจกตาอักเสบจากอะแคนทามีบาทำได้ยาก
การบาดเจ็บระดับเล็กน้อยของเยื่อบุกระจกตา ที่เกิดจากการใส่คอนแทคเลนส์ (CL) ส่งเสริมการยึดเกาะและการบุกรุกของอะมีบา น้ำยาดูแลรักษาคอนแทคเลนส์ (สารละลายอเนกประสงค์; MPS) ปัจจุบันไม่มีข้อกำหนดในการทดสอบประสิทธิภาพต่ออะแคนทามีบา และฤทธิ์ในการฆ่าเชื้อจึงต่ำมาก อย่างไรก็ตาม เนื่องจากอะแคนทามีบาต้องการแบคทีเรียเป็นอาหารในการเจริญเติบโต การขัดถูทำความสะอาดอย่างทั่วถึงเพื่อป้องกันการปนเปื้อนของแบคทีเรียทั่วไปจึงเป็นมาตรการป้องกันที่ปฏิบัติได้จริง
กระบวนการดำเนินไปของการติดเชื้อมีดังนี้:
การยึดเกาะกับเยื่อบุ : อะมีบาจะยึดติดกับบริเวณที่เยื่อบุกระจกตา ได้รับความเสียหายระหว่างการใส่คอนแทคเลนส์การเพิ่มจำนวนและการเคลื่อนที่ภายในเยื่อบุ : โทรโฟซอยต์เคลื่อนที่ภายในเยื่อบุและสร้างจุดติดเชื้อ การติดเชื้อเริ่มต้นจากชั้นผิวบริเวณกลางกระจกตา และค่อยๆ ขยายไปยังบริเวณรอบนอกการบุกรุกเส้นประสาท : แทรกซึมไปตามเส้นประสาทกระจกตา ทำให้เกิดเส้นประสาทกระจกตา อักเสบแบบรัศมี มีข้อบ่งชี้ว่าไซโตไคน์ (เช่น อินเตอร์ลิวคิน-1) และโนซิเซ็ปเตอร์มีส่วนเกี่ยวข้อง4) การลุกลามเข้าสู่ชั้นเนื้อกระจกตา : การดำเนินโรคของการติดเชื้อช้ามาก และต้องใช้เวลาในการลุกลามเข้าสู่ชั้นลึกของกระจกตา ในขณะที่ปฏิกิริยาการอักเสบยังคงรุนแรงอย่างต่อเนื่องตลอดระยะเวลา
การศึกษาโดย Kurbanyan และคณะโดยใช้กล้องจุลทรรศน์คอนโฟคัลรายงานว่าความหนาแน่น ความยาว และการแตกแขนงของเส้นประสาทกระจกตา ลดลงอย่างมีนัยสำคัญในโรคกระจกตาอักเสบจากอะแคนทามีบาที่ยังดำเนินอยู่4) การเปลี่ยนแปลงของเส้นประสาทนี้อาจเป็นปัจจัยหนึ่งที่ทำให้เกิดโรคกระจกตาอักเสบจากอะแคนทามีบาแบบไม่เจ็บปวด
สำหรับเลนส์ออร์โธเคราโทโลจี (OK) มีความเสี่ยงในการเกิดโรคกระจกตาอักเสบจากอะแคนทามีบาสูงกว่าเลนส์ RGP ทั่วไป การออกแบบรีเวิร์สจีโอเมทรีเฉพาะของเลนส์ OK ทำให้เกิดการบางลงของเยื่อบุผิวกระจกตา และความเสียหายต่อเซลล์ผิวหน้า และภาวะกระจกตา ขาดออกซิเจนจากการสวมใส่ตอนกลางคืนและการสะสมของน้ำตาภายใต้ส่วนโค้งกลับด้านเชื่อว่าส่งเสริมการสร้างอาณานิคมของเชื้อโรค3) นอกจากนี้ ผู้ใส่เลนส์ OK ส่วนใหญ่เป็นเด็กนักเรียนและเยาวชน และการล้างหรือล้างเลนส์ด้วยน้ำประปาที่เกิดขึ้นบ่อยครั้งก็เป็นปัจจัยที่ทำให้ความเสี่ยงเพิ่มขึ้น
ดังที่ได้กล่าวไปแล้วว่า ซิสต์ (cyst) สามารถดื้อยาหลายชนิด ซึ่งส่วนใหญ่เป็นผลมาจาก โครงสร้างผนังซิสต์สองชั้นทั้งภายในและภายนอก ในผนังซิสต์ ชั้นนอก (ectocyst) ประกอบด้วยโปรตีนไม่มีรูปแบบเป็นหลัก ส่วนชั้นใน (endocyst) มีพอลิแซ็กคาไรด์คล้ายเซลลูโลสจำนวนมาก ซึ่งขัดขวางการซึมผ่านของยาทั้งชนิดชอบน้ำและไม่ชอบน้ำ เนื่องจากการดื้อยาเชิงโครงสร้างนี้ ยาต้านเชื้อราและยาปฏิชีวนะกลุ่มอะมิโนไกลโคไซด์จึงแทบไม่มีผลต่อซิสต์ และยาฆ่าเชื้อกลุ่มบิกัวไนด์ (CHG, PHMB) ซึ่งมีผลต่อซิสต์เช่นกันจึงเป็นหลักสำคัญของการรักษา อย่างไรก็ตาม ยาฆ่าเชื้อกลุ่มบิกัวไนด์ก็มีการซึมผ่านเนื้อเยื่อไม่ดี จึงจำเป็นต้องกำจัดสิ่งกีดขวางชั้นเยื่อบุผิวออกด้วยการขูดรอยโรค นี่คือพื้นฐานทางทฤษฎีที่ทำให้การขูดรอยโรคมีความสำคัญสูงสุดในสูตรการรักษาแบบสามชนิดร่วมกันของญี่ปุ่น
การตอบสนองทางภูมิคุ้มกันของโฮสต์มีส่วนสำคัญอย่างมากต่อลักษณะทางคลินิกของโรคกระจกตาอักเสบจากอะแคนทามีบา การแทรกซึมรูปวงแหวนในชั้นสโตรมาของกระจกตา เชื่อว่าเกิดจากการแทรกซึมของนิวโทรฟิลและทีเซลล์จากปฏิกิริยาภูมิไวเกินแบบล่าช้าต่อแอนติเจนของอะแคนทามีบา ส่วนตาอักเสบ (scleritis) คาดว่าเกิดจากการแพร่กระจายของแอนติเจนของอะมีบาหรือโคลนทีเซลล์ไปยังตาขาว ผ่านกลไกคล้ายการอักเสบแบบซิมพาเทติก2) Carnt และคณะ (2018) แสดงให้เห็นว่าภาวะแทรกซ้อนจากการอักเสบรุนแรงเหล่านี้สัมพันธ์อย่างอิสระกับอายุมากกว่า 34 ปี การใช้สเตียรอยด์ ก่อนการรักษา และประวัติการรักษาเริมมาก่อน พร้อมทั้งชี้ให้เห็นว่าความแตกต่างระหว่างบุคคลในการตอบสนองทางภูมิคุ้มกันเป็นปัจจัยหนึ่งที่กำหนดพยากรณ์โรค2)
เนื้อหาด้านล่างนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก ยังไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
เมื่อเทียบกับ PHMB 0.02% แบบดั้งเดิม การศึกษาการรักษาด้วย PHMB 0.08% ซึ่งมีความเข้มข้นสูงกว่า 4 เท่าเพียงชนิดเดียวกำลังดำเนินอยู่
Di Zazzo และคณะ (2024) ได้รายงานการใช้ PHMB 0.08% เพียงชนิดเดียวทางคลินิกเป็นครั้งแรกของโลกในผู้ป่วย 2 รายที่ดื้อต่อการรักษามาตรฐานด้วย PHMB 0.02% + propamidine 0.1% เป็นเวลา 4–6 สัปดาห์5) วิธีการให้ยาคือการหยดทุก 1 ชั่วโมงใน 5 วันแรก (16 หยด/วัน เฉพาะช่วงกลางวัน) จากนั้นค่อยๆ ลดปริมาณลง ผู้ป่วยทั้งสองรายหายจากการติดเชื้อภายใน 15–30 วัน และไม่พบการกลับเป็นซ้ำนานกว่า 7 เดือน
การศึกษา ODAK (Dart และคณะ 2024) รายงานว่าอัตราการหายของโรคในการรักษาด้วย PHMB 0.08% เพียงชนิดเดียวและการรักษาแบบผสมผสาน PHMB 0.02% + propamidine 0.1% อยู่ที่ประมาณ 86% เท่ากัน5)
เป็นวิธีการประยุกต์ใช้เทคนิคการเชื่อมขวางด้วยไรโบฟลาวินและรังสีอัลตราไวโอเลต A (UVA) ในโรคกระจกตา อักเสบติดเชื้อ
Watson vàคณะ (2022) รายงานการทำ PACK-CXL ในผู้ป่วยโรคกระจกตาอักเสบจากอะแคนทามีบาที่ดื้อต่อการรักษา ซึ่งไม่ตอบสนองต่อการรักษาด้วยยาสูงสุด (รวมถึง miltefosine, voriconazole, PHMB, chlorhexidine) พบว่าอาการปวดหายไปอย่างสมบูรณ์ภายใน 4 สัปดาห์และรอยแทรกซึมลดลงเป็นระยะเวลา 10 สัปดาห์6)
อย่างไรก็ตาม การทดลองในหลอดทดลองและในสิ่งมีชีวิตยังไม่ยืนยันฤทธิ์ฆ่าอะมีบาและซีสต์ของการฉายรังสี riboflavin/UVA6) กลไกทางอ้อมที่สันนิษฐาน ได้แก่ การปกป้องเนื้อเยื่อโดยการทำให้คอลลาเจนคงตัว การยับยั้งการเจริญเติบโตของอะมีบา การลดปริมาณอะมีบาด้วยการขัดเยื่อบุกระจกตา และฤทธิ์ระงับปวดจากการลดความหนาแน่นของเส้นประสาทกระจกตา
ยานี้จัดอยู่ในกลุ่ม alkylphosphocholine มีฤทธิ์ต่อทั้ง trophozoite และ cyst ในปี 2016 FDA ของสหรัฐอเมริกาได้กำหนดให้เป็นยารักษาโรคหายากสำหรับโรคกระจกตาอักเสบจากอะแคนทามีบา ยานี้ถูกกำหนดให้เป็นการรักษาเสริมสำหรับผู้ป่วยดื้อยาที่ไม่ตอบสนองต่อการรักษามาตรฐานเป็นเวลา 4-6 สัปดาห์6) 7)
Smith และคณะ (2022) รายงานชุดผู้ป่วย 4 ราย ซึ่งใช้การรักษาแบบผสมผสานหลายชนิดรวมถึง miltefosine ร่วมกับการปลูกถ่ายกระจกตา และทุกรายสามารถควบคุมโรคได้ในที่สุด7) อย่างไรก็ตาม มีบางรายต้องหยุดการรักษากลางคันเนื่องจากปัญหาการทนต่อยา (อาการทางเดินอาหาร)
ผลข้างเคียงที่สำคัญของมิลเทโฟซิน ได้แก่ อาการทางเดินอาหาร (คลื่นไส้ อาเจียน) การทำให้ทารกพิการ พิษต่อไต และพบได้ยากคือกลุ่มอาการสตีเวนส์-จอห์นสัน หรือภาวะเกล็ดเลือดต่ำอย่างรุนแรง7) จำเป็นต้องติดตามการทำงานของตับอย่างสม่ำเสมอในระหว่างการให้ยา ยานี้ยังไม่ได้รับอนุมัติในญี่ปุ่น และจำกัดเฉพาะการนำเข้าโดยบุคคลหรือการใช้ในการวิจัยทางคลินิกเท่านั้น เป็นหนึ่งในทางเลือกการรักษาที่น่าจับตามองในการพัฒนาในอนาคต
Carnt N, Minassian DC, Dart JKG. Acanthamoeba keratitis risk factors for daily wear contact lens users: a case-control study. Ophthalmology. 2023;130:48-55.
Carnt N, Robaei D, Minassian DC, Dart JKG. Acanthamoeba keratitis in 194 patients: risk factors for bad outcomes and severe inflammatory complications. Br J Ophthalmol. 2018;102:1431-1435.
Wu J, Xie H. Orthokeratology lens-related Acanthamoeba keratitis—case report and analytical review. J Int Med Res. 2021;49(3):1-19.
Wróbel-Dudzińska D, Ziaja-Sołtys M, Rymgayłło-Jankowska B, et al. Complicated diagnosis and treatment of rare painless Acanthamoeba keratitis. J Clin Med. 2025;14:4763.
Di Zazzo A, De Gregorio C, Coassin M. Novel effective medical therapy for Acanthamoeba keratitis. Eye Contact Lens. 2024;50:279-281.
Watson SH, Shekhawat NS, Daoud YJ. Treatment of recalcitrant Acanthamoeba keratitis with photoactivated chromophore for infectious keratitis corneal collagen cross-linking (PACK-CXL ). Am J Ophthalmol Case Rep. 2022;25:101330.
Smith C, Ashraf N, Haghnegahdar M, et al. Acanthamoeba keratitis: a single-institution series of four cases with literature review. Cureus. 2022;14(1):e21112.
Lin H, Khaliddin N. Different outcomes of Acanthamoeba keratitis: a case series. Cureus. 2023;15(11):e48129.
Lim N, Goh D, Bunce C, et al. Comparison of polyhexamethylene biguanide and chlorhexidine as monotherapy agents in the treatment of Acanthamoeba keratitis. Am J Ophthalmol. 2008;145:130-135.
日本眼科学会感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127:887-925.
Bagga B, Sharma S, Gour RP S, et al. A randomized masked pilot clinical trial to compare the efficacy of topical 1% voriconazole ophthalmic solution as monotherapy with combination therapy of topical 0.02% polyhexamethylene biguanide and 0.02% chlorhexidine in the treatment of Acanthamoeba keratitis. Eye (Lond). 2021;35:1326-1333.
Musayeva A, Riedl JC, Schuster AK, et al. Topical voriconazole as supplemental treatment for Acanthamoeba keratitis. Cornea. 2020;39:986-990.
Alkharashi M, Lindsley K, Law HA, Sikder S. Medical interventions for Acanthamoeba keratitis. Cochrane Database Syst Rev. 2015;(2):CD010792.