초기

아칸토아메바 각막염
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 아칸토아메바 각막염이란?
섹션 제목: “1. 아칸토아메바 각막염이란?”아칸토아메바 각막염(Acanthamoeba keratitis; AK)은 토양, 담수, 수돗물에 널리 서식하는 자유생활 아메바인 아칸토아메바가 각막에 감염되어 발생하는 질환이다. 1973~74년 Nagington 등에 의해 처음 보고되었으며, 일본에서는 1988년 Ishibashi 등에 의해 첫 증례가 보고되었다. 초기에는 외상에 의한 경우를 제외하면 매우 드문 질환이었으나, 2000년대 이후 콘택트렌즈(CL) 사용의 보급과 함께 증례 수가 증가하여 현재는 CL 사용자를 중심으로 전 세계적으로 중요한 문제가 되고 있다10).
원인균은 주로 Acanthamoeba castellanii와 A. polyphaga 두 종이며, 유전자형 중 T4형이 전체 증례의 94.3%를 차지한다4). 아칸토아메바는 영양체(trophozoite)와 시스트(cyst)의 두 가지 형태가 있으며, 생육 조건이 악화되면 시스트화하여 다양한 약물 치료에 내성을 나타내는 특성을 가진다10). 미생물 각막염 전체에서 아칸토아메바 각막염이 차지하는 비율은 약 1.5%, 발생률은 100만 명당 약 2.3안으로 추정된다. 영국과 네덜란드의 2015년 데이터에 따르면 연간 발생률은 약 0.31~0.48/1만 CL 사용자로 보고되며, 그중 약 절반이 시력 장애에 이르는 것으로 알려져 있다1).
아칸토아메바 각막염은 중증 콘택트렌즈 관련 각막염의 주요 원인 중 하나로, 환자의 85~90%가 CL 착용자이다. 국내 CL 착용자 중증 각막 감염증 조사에서 아칸토아메바 각막염은 녹농균 각막궤양 다음으로 두 번째로 흔한 것으로 보고되었다. 치료 시작이 늦어지면 각막천공이나 실명에 이르를 수 있으며, 젊고 건강한 사회 활동 연령층에서 비가역적 시기능 장애를 유발할 수 있는 질환이다.
Carnt 등(2023)의 환자-대조군 연구에서는 재사용 가능한 데일리 케어 렌즈 사용이 원데이 렌즈에 비해 아칸토아메바 각막염 발병 위험을 약 3.8배 높이는 것으로 나타났다(OR 3.84; 95% CI 1.75–8.43)1). 또한 중증 염증성 합병증의 빈도도 높아, Carnt 등(2018)의 194예 코호트에서는 공막염이 약 20%, 실질 환상 침윤이 약 15%에서 관찰되었으며, 최종 시력 0.1 이하, 천공, 각막 이식 등의 불량한 예후가 전체의 48%에 달했다2). 콘택트렌즈 사용자에서 발생하는 중증 각막 감염증으로서 공중보건학적 과제가 되고 있다.
CL 착용자가 대다수를 차지하지만, 외상이나 오염된 물에 노출되면 비CL 착용자에서도 발병할 수 있다. 인도 등에서는 외상 관련 증례가 많다11).
2. 주요 증상과 임상 소견
섹션 제목: “2. 주요 증상과 임상 소견”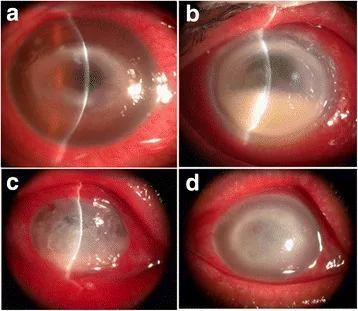
자각 증상
섹션 제목: “자각 증상”아칸토아메바 각막염의 가장 특징적인 증상은 임상 소견에 비해 심한 안통이다. 병변이 아주 경미한 단계에서도 심한 통증을 호소하므로, 내원 시 각막 소견이 경미하더라도 본 질환을 배제해서는 안 된다.
- 안통:초기에는 경미한 이물감에 그치지만 점차 심한 통증으로 변화한다. 각막신경 침범(방사상 각막신경염)이 통증의 원인으로 생각된다.
- 충혈:심한 모양체 충혈을 동반하며 초기부터 관찰된다.
- 유루 및 안검 부종:격통에 동반하여 심한 유루가 발생하고, 종종 안검 부종을 동반한다. 안분비물을 호소하는 경우는 드물다.
- 눈부심 (광선과민증):염증이 진행됨에 따라 악화된다.
- 시력 저하:병변이 각막 중앙으로 진행되면 현저해진다. 동공 영역에까지 미치는 혼탁에서는 시력 0.1 이하까지 저하되는 경우도 적지 않다.
증상의 경과는 완만하여, 초발부터 완성기까지 수주에서 1~2개월이 걸리는 경우가 많습니다. 그러나 통증은 비교적 초기부터 두드러지며, 환자는 참지 못하고 반복해서 내원하는 경우가 많습니다. Carnt 등(2018)의 보고에 따르면, 예후가 불량한 증례에서 증상 지속 기간의 중앙값이 37일 초과였으며, 장기간의 통증을 동반한 콘택트렌즈 사용자의 각막염에서는 본 질환을 항상 의심해야 합니다2).
임상 소견(의사가 진찰에서 확인하는 소견)
섹션 제목: “임상 소견(의사가 진찰에서 확인하는 소견)”아칸토아메바 각막염은 완만하게 진행되며, 병기에 따라 특징적인 임상 소견을 나타냅니다. 각막 소견의 특징에 따라 초기·이행기·완성기의 3기로 분류되며, 감염성 각막염 진료 가이드라인 제3판에서도 가장 특징적인 「초기」와 「완성기」의 소견이 명시되어 있습니다10).
진행기
환상 침윤: 각막 중심을 중심으로 한 가로로 긴 타원형의 실질 혼탁. 각막 상피 결손을 동반하여 환상 궤양으로 이어질 수도 있다.
원반상 침윤: 각막 중심에 큰 가로로 긴 타원형의 부종과 혼탁을 보인다.
지방양 각막후침착물 및 전방축농: 염증이 안내로 파급되어 각막 뒷면에 지방양 침착물이 생긴다.
각막 천공 및 공막염: 가장 중증인 경우에서 나타나며, 속발녹내장을 합병하기도 한다.
초기와 진행기 사이의 이행기에는 상피하에서 실질 천층으로의 진행이 시작되며, 선상 및 반점상 혼탁이 연결되어 불규칙한 고리를 형성하기 시작한다. 경과 중 염증 반응은 일관되게 심하며, 병변은 서서히 진행된다. 초기에서 진행기에 이르는 기간은 보통 1~2개월 정도이며, 이 기간 동안 정확한 진단과 치료 시작이 가능한지 여부가 예후를 크게 좌우한다.
이 3기 분류 외에도 “Stage 1: 상피병증만 있음”, “Stage 2: 상피결손, 신경주위 침윤, 실질 침윤이 추가된 경우”, “Stage 3: 실질 환상 침윤을 동반한 경우”의 3단계 분류도 사용된다. Carnt 등(2018)은 Stage 3의 ring infiltrate(환상 침윤)가 중증 염증성 합병증(SIC) 정의의 일부로서 불량한 예후와 독립적으로 연관됨을 보여주었다2). 두 분류 모두 실질 환상 침윤 출현 전의 조기 진단이 예후 개선의 핵심이라는 점에서 일치한다.
3. 원인과 위험 요인
섹션 제목: “3. 원인과 위험 요인”아칸토아메바는 토양, 담수, 수돗물, 수영장, 샤워물 등 곳곳에 존재하는 자유생활 아메바이다. 영양체(활동 형태)와 시스트(이중벽을 가진 휴면 형태)의 두 가지 형태를 취하며, 시스트는 냉동, 가열, 방사선 조사 및 각종 약물에 대해 강한 내성을 가진다.
콘택트렌즈 착용과 관련된 수정 가능한 위험 요인은 다음과 같다1).
- 재사용 가능한 소프트렌즈 사용:일회용 렌즈에 비해 OR 3.84(95% CI 1.75–8.43)
- 하드렌즈(RGP 포함)사용:OR 4.56(95% CI 1.03–20.19)
- 렌즈 재사용(일회용 렌즈 재사용):OR 5.41(95% CI 1.55–18.89)
- 렌즈 착용 중 샤워:OR 3.29(95% CI 1.17–9.23)
- 야간 착용(취침 시 착용):OR 3.93(95% CI 1.15–13.46)
- 정기 검진 빈도 저하:OR 10.12(95% CI 5.01–20.46)
- 수돗물을 사용한 렌즈·케이스 세척:각막굴절교정렌즈 관련 아칸토아메바 각막염의 가장 흔한 위험 인자3)
Carnt 등은 재사용 소프트렌즈에서 일회용 렌즈로 전환하는 것만으로 아칸토아메바 각막염 증례의 30~62%를 예방할 수 있을 것으로 추산했습니다1).
다목적 용액(MPS)은 가장 널리 사용되는 콘택트렌즈 관리 제품이지만, 아칸토아메바에 대한 소독 시험은 제품 승인 과정에서 요구되지 않으며, 그 소독 효과는 제품에 따라 다소 차이가 있기는 하지만 극히 낮다. 아칸토아메바의 증식에는 먹이가 되는 세균이 필요하므로, 문지르기 세척을 철저히 하여 세균 오염을 예방하는 것이 감염 예방의 핵심이다. 끓임 소독은 아칸토아메바를 사멸시킬 수 있지만, 현대의 빈번 교체용 소프트렌즈나 원데이 렌즈에서는 시행되지 않는다.
수돗물은 아칸토아메바의 주요 공급원 중 하나이며, 수돗물로 렌즈나 렌즈 케이스를 세척하는 것은 전 세계적으로 콘택트렌즈 관련 아칸토아메바 각막염의 가장 큰 위험 요인으로 일관되게 지적되고 있다. 샤워, 온천, 수영장, 바다, 강 등에서 물에 노출된 상태로 렌즈를 착용하는 것도 동일한 기전으로 감염 위험을 높인다. 호주와 영국의 환자-대조군 연구에서는 “렌즈를 착용한 채 샤워하는” 행위의 교차비(OR)가 일관되게 상승하고 있어, 렌즈 착용자에 대한 기본적인 생활 지도로서 중요하다1).
비콘택트렌즈 사용자에서 아칸토아메바 각막염의 발병 기전은 주로 외상과 관련됩니다. 식물 조각, 모래, 흙, 농작업 중 이물질 등 오염된 자연 환경 유래 이물질에 의한 각막 상피 손상 후 발생하는 사례가 인도 등 열대·개발도상국에서 보고되고 있습니다. 일본에서도 외상·안구 이물질 후 아칸토아메바 각막염 보고가 산발적으로 있지만, 현재 주류는 어디까지나 콘택트렌즈 관련입니다.
원데이 렌즈는 재사용 렌즈에 비해 위험이 낮습니다. 그러나 샤워 중 착용이나 렌즈 재사용과 같은 행위가 있으면 위험이 증가합니다1). 올바른 사용법 준수가 필수적입니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”아칸토아메바 각막염의 진단은 어렵고 종종 지연됩니다. 독일의 등록 자료에 따르면, 아칸토아메바 각막염 증례의 47.6%가 헤르페스 각막염으로 오진되었습니다4). 정확한 진단을 위해서는 임상 소견의 올바른 해석과 미생물학적 검사의 병행이 필수적입니다.
문진의 핵심 사항
섹션 제목: “문진의 핵심 사항”콘택트렌즈 사용자 중 치료에 저항하는 각막염 증례에서는 반드시 이 질환을 감별 진단에 포함시켜야 합니다. 문진 시 다음 사항을 반드시 확인합니다.
- 콘택트렌즈 착용력과 종류: 재사용 소프트렌즈, 각막굴절교정술(orthokeratology), RGP의 구분, 착용 기간, 착용 시간
- 렌즈 관리 방법: 사용하는 관리 용품, 문지름 세척 여부, 케이스 교체 빈도
- 수돗물/물 노출력: 수돗물을 이용한 렌즈 세척, 착용 중 샤워·목욕·온천, 수영장·바다·하천에서의 착용
- 증상의 경과: 발병 시기, 통증의 정도와 소견 간의 불일치, 스테로이드 점안제 사용력
임상 진단
섹션 제목: “임상 진단”세극등 현미경 소견에 의한 진단이 중요합니다. 병기에 따른 특징적인 소견(「임상 소견」항 참조)을 파악하고, 콘택트렌즈 착용력 및 물 노출력과 함께 임상적으로 의심하는 것이 첫 단계입니다.
플루오레세인 염색 소견은 감별에 유용하다. 단순포진 각막염의 수지상 병변은 terminal bulb(끝부분의 둥근 형태)를 형성하는 반면, 아칸토아메바 각막염의 유사수지상 병변에서는 이것이 관찰되지 않으며, 융기되지 않은 불규칙한 선의 집락으로 관찰된다.
세극등 현미경 검사에서 병기가 진행됨에 따라 소견이 시간에 따라 변화하므로, 초진 시뿐만 아니라 수일에서 1주일 간격으로 반복하여 자세히 관찰하는 것이 중요하다. 특히 초기에 플루오레세인 염색, 밝은 빛 관찰, 각막 감각 검사를 병합하면 진단 정확도가 향상된다. 각막 감각은 방사상 각막 신경염이 진행됨에 따라 저하되지만, 단순포진 각막염과 달리 병변이 심한 통증을 동반한다는 점에서 임상적으로 구별된다.
미생물학적 검사
섹션 제목: “미생물학적 검사”주요 검사법의 특성은 다음과 같다.
| 검사법 | 민감도 | 특이도 |
|---|---|---|
| 배양(대장균 도포 비영양 한천 배지) | 33–50% | 100%(골드스탠다드) |
| 공초점 현미경(IVCM) | 약 90% | 91.1~100% |
| PCR(18S rRNA 유전자) | 71~84% | 100% |
- 배양: 각막 긁기 검체를 대장균(E. coli)을 도포한 비영양 한천 배지에 접종합니다. 일반 세균 배지에서는 증식하지 않으므로 전용 배지 준비가 필수적입니다. 확진의 표준 검사법(gold standard)이지만 민감도는 33~50%로 낮습니다3).
- 도말 검경: 매우 유용한 검사입니다. Fungiflora Y® 염색으로 시스트벽을 형광 염색할 수 있습니다. Diff-Quik™(간이 신속 염색)과 그람 염색도 사용됩니다. 이중벽을 가진 시스트를 확인하는 것이 진단의 핵심입니다.
- 공초점 현미경(IVCM): 비침습적이고 신속한 검사로, 고휘도의 이중벽 시스트를 직접 관찰할 수 있습니다. 민감도는 약 90%로 배양 검사보다 높습니다3). 전문 장비와 숙련된 검사자가 필요합니다.
- PCR: 아칸토아메바 18S rRNA 유전자를 표적으로 합니다. 아칸토아메바는 일반적으로 눈 표면에 존재하지 않으므로, 양성일 경우 원인 병원체일 가능성이 매우 높습니다.
- 각막 생검: 배양 검사와 PCR이 음성이고 병변이 주로 실질 내에 있으며 상피가 덮여 있는 경우 고려한다.
전용 배지나 도말 검경용 염색액은 일반 진료소에 상비되어 있지 않은 경우가 많으므로, 본 질환이 의심되는 시점에 신속하게 전문 의료기관으로 의뢰하는 것이 바람직하다.
감별 진단의 포인트
섹션 제목: “감별 진단의 포인트”- 단순포진 각막염: 초기 가수상돌기(pseudodendritic) 병변과의 감별이 가장 중요하다. 포진의 수상돌기 궤양은 말단에 둥근 terminal bulb를 형성하며, 경계가 명확한 융기성 병변으로 관찰된다. 아칸트아메바 각막염의 가수상돌기 병변은 융기하지 않고 불규칙한 선의 집락으로 보인다. 완성기 원반모양 각막염도 포진에서는 정원·경계 명확, 아칸트아메바 각막염에서는 가로로 긴 타원·경계 거칠다는 특징이 있다.
- 진균성 각막염: 완성기 실질 병변에서는 감별이 어렵지만, 진균증은 **균사에 의한 깃털 모양 가장자리(feathery edges)**와 위성 병소를 나타내며 농양 형성이 강한 것이 특징이다. 아칸트아메바 각막염에서는 가장자리가 “푹신한” 반점상 혼탁의 집락으로 보인다.
- 세균성 각막염: 일반적으로 진행이 빠르며 48시간 이내에 급속히 악화된다는 점에서 아칸트아메바 각막염의 완만한 진행과 다르다. 콘택트렌즈 사용자에서는 녹농균·폐렴구균 등의 세균성 각막염과의 혼합 감염도 염두에 두어야 한다.
- 대상포진 각막염: 삼차신경 제1분지 영역의 피부 발진 유무와 병력으로 감별한다.
여러 병원체의 혼합 감염도 드물지 않으며, 특히 콘택트렌즈 사용자에서는 녹농균 등의 세균 감염과 아칸토아메바 동시 감염이 보고되었다. 도말 현미경 검사, 배양 및 PCR을 종합적으로 시행하여 원인 미생물을 확인하는 것이 중요하다. 임상 양상이 헤르페스와 유사하면서도 항바이러스제에 반응하지 않는 증례, 또는 세균성으로 치료를 시작했으나 호전되지 않는 증례에서는 신속히 아칸토아메바를 포함한 재평가를 시행해야 한다.
초기 임상 소견이 헤르페스 각막염과 유사하여, 가수지상 병변이 수지상 궤양으로 오인되기 쉽다. 실제로 아칸토아메바 각막염 증례의 약 절반이 헤르페스로 오진되었다는 보고가 있다4). 콘택트렌즈 사용자의 치료 저항성 각막염에서는 아칸토아메바 각막염을 적극적으로 의심하고, 조기에 배양 및 공초점 현미경 검사를 시행해야 한다.
5. 표준 치료법
섹션 제목: “5. 표준 치료법”아칸토아메바 각막염의 치료는 어렵고 장기간을 필요로 한다. 아칸토아메바에 보험 적용 약제는 존재하지 않으며, 치료에는 자가 조정 점안액을 사용해야 한다. 일본 감염성 각막염 진료 가이드라인 제3판에서는 CQ-7「아칸토아메바 각막염 치료에 자가 조정제 점안을 권장할 수 있는가?」에 대해 **「자가 조정제 점안을 강력히 권장함(근거 수준 B)」**이라는 권고가 제시되어 있다10).
일본의 표준 치료: 삼제 병용 요법
섹션 제목: “일본의 표준 치료: 삼제 병용 요법”일본에서는 병소 소파술, 항아칸타아메바제 국소 투여, 항진균제 전신 투여를 병행한 삼제 병용요법이 기본이다10). 조기 진단과 조기 치료 시작이 성공의 열쇠로 여겨진다.
병소 소파술 (각막 소파술)
섹션 제목: “병소 소파술 (각막 소파술)”치료에서 가장 중요한 시술이다. 일본 감염성 각막염 가이드라인에서도 그 의의가 다음과 같이 정리되어 있다10).
- 직접적 치료 효과: 아칸타아메바를 물리적으로 제거한다.
- 진단에 대한 기여: 소파물을 현미경 검사, 배양, PCR에 제공함으로써 진단이 가능해진다.
- 약제 침투 개선: 각막 상피를 제거함으로써 점안약의 침투성이 향상된다.
- 치료 효과 판정: 지속적으로 소파물을 검사함으로써 경과를 평가할 수 있다.
아칸타아메바가 기생하는 각막 상피는 기저막과의 접착이 취약하여, 겉보기에 건강해 보이는 상피도 가볍게 소파하는 것만으로 벗겨진다. 이러한 상피는 모두 제거하는 것이 원칙이다10). 소파술의 빈도는 병기와 소견에 따라 주 1~2회 정도를 기준으로 한다.
국소 투여 (점안)
섹션 제목: “국소 투여 (점안)”일차 선택약은 비구아나이드계 소독제이며, 다음 중 하나를 자체 조제하여 사용한다. 이들은 영양체뿐만 아니라 시스트에도 효과가 있다는 점이 큰 장점이지만, 조직 이행성이 좋지 않아 빈번한 점안이 필요하다.
- 클로르헥시딘 글루콘산염(CHG) 점안액 0.02~0.05%:외용 살균소독제 중 효능·효과에 “결막낭 세척·소독”이 있는 제품을 사용한다. 소독용 에탄올이 함유된 제품은 절대 사용해서는 안 된다10).
- PHMB(폴리헥사메틸렌 비구아나이드) 점안액 0.02%:고순도 원액 입수가 어렵고, 자체 조제가 현실적으로 어려운 기관도 있다10).
영국에서 시행된 RCT(51안)에서는 0.02% PHMB 단독 요법군(23안 중 18안=78%)과 0.02% CHG 단독 요법군(28안 중 24안=85.7%)의 2주 이내 임상 호전율에 유의한 차이가 없어, 두 약물이 동등한 유효성을 가진다고 보고되었다9)10). Cochrane 리뷰에서도 두 약물의 단독 및 병용 요법이 현재 시점에서 최상의 근거로 정리되어 있다13).
보조 약제로 다음이 병용될 수 있다.
- 프로파미딘 이세티온산염(Brolene®):해외에서 개인 수입하여 사용한다.
- 항진균제 점안액:피마리신 5%, 플루코나졸 0.2%, 미코나졸, 보리코나졸 1%. 영양체에는 효과가 있지만 시스트에는 효과가 없으므로 비구아나이드계의 보조로 병용된다10).
- 1% 보리코나졸 점안액: 인도에서 시행된 소규모 RCT(18안)에서는 1% 보리코나졸 단독 요법과 0.02% PHMB + 0.02% CHG 병용 요법을 비교한 결과, 각막궤양 크기, 시력 개선, 치유 기간에서 유의한 차이가 없었습니다11). Musayeva 등의 관찰 연구(독일, 26예)에서는 PHMB + CHG에 1% 보리코나졸을 추가한 결과 모든 예에서 감염이 진정되었으며 보조 요법으로 유용하였다고 보고되었습니다12).
대표적인 처방 예는 다음과 같습니다.
- Hexzac W(0.02% CHG): 매시간 점안(보험 비적응)
- 1% 아트로핀 점안액: 하루 1~3회 점안(소염·조절마비)
- 1.5% 크라비트 점안액: 하루 3회 점안(세균 혼합 감염 대책)
초기 집중 치료에서는 밤을 포함하여 매시간 빈번한 점안을 시행하고, 임상 반응에 따라 단계적으로 감량합니다. 일반적으로 약 1주일 후 매시간에서 2시간 간격으로, 이후 한 달 단위로 3시간 간격, 4시간 간격으로 단계적으로 감량합니다. 치료 기간은 수개월에서 반년 이상에 걸치는 경우가 대부분이며, 급격한 감량은 재발을 초래할 수 있으므로 피해야 합니다.
감염성 각막염 진료 가이드라인 제3판의 CQ-7(“아칸토아메바 각막염 치료에 자가조제 점안액이 권장되는가?”)에 대한 체계적 문헌고찰에서는 보험 적용이 가능한 약물 요법이 존재하지 않는다는 점을 고려하여 이익이 위해를 상회한다고 판단되었고, “강력히 권장함”(근거 수준 B)의 결론이 제시되었습니다10). CHG 점안액은 비교적 저렴하지만, 자가조제가 가능한 의료기관이 제한적이라는 점도 유의해야 합니다.
병용 약제 및 주의사항
섹션 제목: “병용 약제 및 주의사항”삼제 병용 요법을 시행할 때에는 합병된 감염과 염증에 대한 대처도 필요합니다. 세균 혼합 감염 예방에는 뉴퀴놀론 계열 점안액(레보플록사신 1.5% 등)을 병용하고, 홍채모양체염에는 산동제(아트로핀 1%)를 병용합니다. 스테로이드는 원칙적으로 사용하지 않지만, 강한 염증 소견이 지속되면서 항아메바 치료가 충분히 효과를 보고 있는 경우에 한하여, 전문의 판단 아래 단기·저용량 스테로이드 점안액을 제한적으로 병용하기도 합니다. 다만 그 적응증은 제한적이며, 초진 시나 치료 초기에는 금기입니다.
자가조제 점안액은 각 기관의 약제부에서 병원 내 조제되는 경우가 많으며, 기관마다 농도와 보존 기간에 대한 프로토콜이 다릅니다. 일반적으로 0.02% CHG는 약 4주, 0.02% PHMB는 약 2주를 사용 기한으로 하는 것이 일반적입니다. 환자에게는 냉장 보관과 사용 전 흔들기, 사용 기한 엄수를 설명해야 합니다.
전신 투여
섹션 제목: “전신 투여”전신 항진균제 투여(이트라코나졸 경구 복용 등)를 병용하는 경우가 있다. 일본 가이드라인은 “전신 투여의 유효성은 명확히 밝혀지지 않았다”고 하며, 그 효과는 보조적 위치에 머문다10).
치료 효과 판정과 경과 관찰
섹션 제목: “치료 효과 판정과 경과 관찰”치료 효과 판정은 병소 소파물의 정기적 현미경 검사, 배양, PCR, 세극등 소견에서 침윤 범위의 축소, 자각 증상(특히 통증)의 경감을 종합적으로 사용한다. IVCM을 정기적으로 시행하면 각막 내 시스트 잔존을 비침습적으로 평가할 수 있는 시설도 있다. 효과적인 치료를 하면 초기 증례에서는 경미한 반흔만으로 투명 치유가 기대된다. 반대로 상당히 진행된 증례라도 시간을 들여 치료하면 혼탁을 줄일 수 있고, 각막 형태 변화는 의외로 적은 것이 아칸토아메바 각막염의 특징이다. 따라서 느리더라도 치료 효과가 인정된다고 판단되면 서둘러 각막 이식을 할 필요는 없다.
한편, 치료가 전혀 듣지 않는 경우는 주변으로 아칸토아메바가 퍼지기 전에 치료적 각막 이식을 시행하지 않으면 최악의 경우 안구 적출을 해야 할 가능성도 있다. 치료 시작 후 중요한 경과 지표로는 ① 통증의 개선, ② 침윤 범위의 축소, ③ 각막 상피화의 진행, ④ 염증성 합병증(전방 축농, 공막염, ring infiltrate)의 소멸이 꼽힌다. 이러한 소견이 3~4주 경과해도 개선을 보이지 않는 경우는 약제 변경·외과적 개입을 검토할 필요가 있다.
수술 치료
섹션 제목: “수술 치료”약물 치료에 저항하는 증례나 각막 천공이 발생한 증례에서는 수술적 치료를 고려한다10).
- 표층각막절제술: 약물 치료에 반응이 나쁜 증례에서 병소 소파술의 효과가 불확실한 경우 병원체와 함께 병소 부위를 제거할 목적으로 시행한다.
- 치료적 각막 이식술(전층 각막 이식술; PKP): 약물 요법에 무반응인 증례나 각막 천공 증례에 대해 시행한다. 적응증, 수기, 수술 후 관리는 시설에 따라 다르며 합의가 이루어지지 않았다. 가능하다면 염증이 진정된 후에 시행하는 것이 바람직하며, 활동성 감염이 잔존하는 경우 수술 후 항아메바 치료를 지속할 필요가 있다. 각막 이식 후 재발 위험이 높고, 이식편 부전도 보고되고 있다8).
Carnt et al.(2018)은 194례의 후향적 연구에서 항아메바 치료 시작 전 스테로이드 사용이 예후 불량 위험을 약 4배 증가시킨다고 보고했다2). 예후 불량 증례의 25%는 외래 방문 55회 이상, 경과 관찰 58개월 이상이 필요했다. 또한 34세 초과, 증상 지속 37일 초과, 공막염·실질 환상 침윤의 존재도 독립적인 예후 불량 인자였다2).
일본 감염성 각막염 진료 가이드라인 제3판에서는 아칸타메바 각막염에 대한 스테로이드 점안을 권장하지 않는다10). 치료 전 스테로이드 사용은 예후 불량 인자이다2). 단, 강한 염증이 지속되는 일부 증례에서는 항아메바 치료를 충분히 시행한 후 전문의의 판단에 따라 제한적으로 사용되는 경우가 있다.
6. 병태생리학·상세한 발병 기전
섹션 제목: “6. 병태생리학·상세한 발병 기전”아칸토아메바의 생활사는 영양체와 시스트의 두 단계로 이루어집니다. 영양체 trophozoite(길이 2040μm)는 위족을 가지고 운동성이 있으며, 박테리아와 효모를 먹이로 이분법으로 증식합니다. 영양체는 각막 상피 표면의 만노실화 당단백질에 부착하여 침투를 시작합니다. 시스트 cyst(직경 1020μm)는 내외 이중의 시스트 벽을 가지고 있으며, 불량한 조건에서 형성됩니다. 시스트는 내건성, 내열성, 내약품성을 나타내며, 냉동, 가열, 방사선 조사 및 많은 약물에 대해 강한 내성을 가지고 있습니다. 이러한 시스트의 내성이 아칸토아메바 각막염 치료를 어렵게 만드는 가장 큰 요인입니다.
콘택트렌즈 착용으로 인한 각막 상피의 미세 외상이 아메바의 부착 및 침투를 촉진합니다. 콘택트렌즈 관리 용품(다목적 용액; MPS)은 현재 아칸토아메바에 대한 시험이 요구되지 않으며, 그 소독 효과는 매우 낮습니다. 그러나 아칸토아메바의 증식에는 먹이가 되는 박테리아가 필요하므로, 문지르기 세척을 철저히 하여 일반적인 박테리아 오염을 방지하는 것이 현실적인 예방책입니다.
감염의 진행 과정은 다음과 같습니다.
- 상피 부착: 콘택트렌즈 착용 중 발생한 각막 상피 손상 부위에 아메바가 부착됩니다.
- 상피 내 증식 및 이동: 영양체가 상피 내에서 이동하면서 감염소를 형성합니다. 각막 중앙부 표층에서 감염이 시작되어 점차 주변으로 확대됩니다.
- 신경 침습: 각막 신경을 따라 침윤하여 방사상 각막 신경염을 유발합니다. 사이토카인(인터루킨-1 등)과 침해수용기의 관여가 시사되고 있습니다4).
- 실질 심부 침투: 감염 진행이 매우 느리며, 각막 심층까지 도달하는 데 시간이 소요됩니다. 한편 염증 반응은 경과 전반에 걸쳐 일관되게 심합니다.
Kurbanyan 등의 공초점 현미경 연구에 따르면 활동성 아칸타메바 각막염에서 각막 신경의 밀도, 길이 및 분지가 유의하게 감소하는 것으로 보고되었습니다4). 이러한 신경 변화가 무통성 아칸타메바 각막염의 한 원인이 될 수 있습니다.
각막 교정술(OK) 렌즈와 관련하여, 일반 RGP 렌즈보다 아칸타메바 각막염 발병 위험이 더 높습니다. OK 렌즈 특유의 역전 기하학 디자인이 각막 상피의 얇아짐과 표면 세포 손상을 유발하고, 야간 착용으로 인한 각막 저산소증과 역전 커브 아래의 눈물액 저류가 병원체의 집락 형성을 촉진하는 것으로 생각됩니다3). 또한 OK 렌즈 착용자의 대부분이 학령기 아동 및 청소년이며, 수돗물을 사용한 렌즈 세척이나 헹굼이 빈번하게 발생하는 것도 위험 증가의 배경에 있습니다.
앞서 언급했듯이 포낭은 여러 약물에 내성을 가지며, 이러한 내성은 내외 이중 포낭벽 구조에 기인한 바가 크다. 포낭벽 중 외벽(외낭)은 무정형 단백질이 주성분이고, 내벽(내낭)은 셀룰로스 유사 다당류를 많이 포함하여 친수성 및 소수성 약물의 침투를 모두 저해한다. 이러한 구조적 내성으로 인해 항진균제와 아미노글리코시드계 항균제는 포낭에 거의 효과가 없으며, 포낭에도 효과를 나타내는 비구아나이드계 소독제(CHG, PHMB)가 치료의 중심이 된다. 한편 비구아나이드계 소독제도 조직 침투성이 낮기 때문에 병소 소파술로 상피 장벽을 제거하는 것이 필수적이다. 이것이 일본의 삼제 병용 요법에서 병소 소파술이 가장 중요시되는 이론적 배경이다.
숙주의 면역 반응은 아칸트아메바 각막염의 임상 양상에 크게 관여한다. 실질 윤상 침윤은 아칸트아메바 항원에 대한 지연형 과민반응에 의한 호중구 및 T세포 침윤으로 생각되며, 공막염은 교감성 염증과 유사한 기전으로 아메바 항원 또는 T세포 클론이 공막에 파종되어 발생하는 것으로 추정된다2). Carnt et al.(2018)은 이러한 중증 염증성 합병증이 34세 초과 연령, 치료 전 스테로이드 사용, 사전 포진 치료력과 독립적으로 연관됨을 보여주었으며, 면역 반응의 개인차가 예후를 좌우하는 요인 중 하나라고 지적하였다2).
7. 최신 연구와 향후 전망(연구 단계 보고)
섹션 제목: “7. 최신 연구와 향후 전망(연구 단계 보고)”고농도 PHMB 0.08% 단독 요법
섹션 제목: “고농도 PHMB 0.08% 단독 요법”기존 0.02% PHMB에 비해 4배 농도인 0.08% PHMB를 사용한 단독 요법에 대한 연구가 진행 중입니다.
Di Zazzo 외(2024)는 0.02% PHMB+프로파미딘 0.1% 표준 요법에 4
6주간 저항성을 보인 2례에 대해 0.08% PHMB 단독 요법을 세계 최초로 임상 사용했습니다5). 프로토콜은 초기 5일간 매시간 점안(주간만 16방울/일), 이후 단계적으로 감량하는 방식입니다. 두 증례 모두 1530일 내에 감염이 소실되었고, 7개월 이상 재발은 관찰되지 않았습니다.
ODAK 시험(Dart 외 2024)에서는 PHMB 0.08% 단독 요법과 PHMB 0.02%+프로파미딘 0.1% 병용 요법의 치유율이 모두 약 86%였다고 보고되었습니다5).
PACK-CXL(광활성 색소체 각막 콜라겐 가교결합)
섹션 제목: “PACK-CXL(광활성 색소체 각막 콜라겐 가교결합)”리보플라빈과 자외선 A(UVA)를 이용한 가교결합을 감염성 각막염에 적용하는 방법입니다.
Watson(2022) 등은 최대 약물 치료(밀테포신, 보리코나졸, PHMB, 클로르헥시딘 포함)에 저항한 불응성 아칸타메바 각막염 1예에 PACK-CXL을 시행하여 4주 내에 통증이 완전히 소실되고 10주에 걸쳐 침윤이 감소했음을 보고했다6).
그러나 시험관 내 및 생체 내 실험에서는 리보플라빈/UVA 조사의 아메바 및 포낭 살상 효과가 확인되지 않았다6). 콜라겐 안정화를 통한 조직 보호, 아메바 증식 억제, 상피 제거술에 의한 아메바 부담 감소, 각막 신경 밀도 감소에 의한 진통 효과 등 간접적 기전이 추정되고 있다.
경구 밀테포신
섹션 제목: “경구 밀테포신”알킬포스포콜린 계열 약제로, 영양형과 포낭 모두에 활성을 가진다. 2016년 미국 FDA로부터 아칸타메바 각막염 치료 희귀의약품으로 지정되었다. 표준 치료에 4~6주간 반응하지 않은 불응성 사례에 대한 보조 요법으로 위치하고 있다6)7).
Smith(2022) 등의 4증례 시리즈에서는 밀테포신을 포함한 다제 병용 요법과 각막 이식을 병합하여 모든 증례에서 최종적으로 질병 조절이 가능했다7). 그러나 내약성 문제(소화기 증상)로 인해 중간에 중단이 필요했던 증례도 있었다.
밀테포신의 주요 부작용으로는 위장관 증상(메스꺼움, 구토), 기형 유발성, 신독성이 있으며, 드물게 스티븐스-존슨 증후군 및 중증 혈소판 감소증이 보고되었습니다7). 투여 중에는 정기적인 간 기능 모니터링이 필요합니다. 일본에서는 승인되지 않았으며, 개인 수입 또는 임상 연구로서의 사용으로 제한됩니다. 향후 개발 동향이 주목되는 치료 옵션 중 하나입니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”- Carnt N, Minassian DC, Dart JKG. Acanthamoeba keratitis risk factors for daily wear contact lens users: a case-control study. Ophthalmology. 2023;130:48-55.
- Carnt N, Robaei D, Minassian DC, Dart JKG. Acanthamoeba keratitis in 194 patients: risk factors for bad outcomes and severe inflammatory complications. Br J Ophthalmol. 2018;102:1431-1435.
- Wu J, Xie H. Orthokeratology lens-related Acanthamoeba keratitis—case report and analytical review. J Int Med Res. 2021;49(3):1-19.
- Wróbel-Dudzińska D, Ziaja-Sołtys M, Rymgayłło-Jankowska B, et al. Complicated diagnosis and treatment of rare painless Acanthamoeba keratitis. J Clin Med. 2025;14:4763.
- Di Zazzo A, De Gregorio C, Coassin M. Novel effective medical therapy for Acanthamoeba keratitis. Eye Contact Lens. 2024;50:279-281.
- Watson SH, Shekhawat NS, Daoud YJ. Treatment of recalcitrant Acanthamoeba keratitis with photoactivated chromophore for infectious keratitis corneal collagen cross-linking (PACK-CXL). Am J Ophthalmol Case Rep. 2022;25:101330.
- Smith C, Ashraf N, Haghnegahdar M, et al. Acanthamoeba keratitis: a single-institution series of four cases with literature review. Cureus. 2022;14(1):e21112.
- Lin H, Khaliddin N. Different outcomes of Acanthamoeba keratitis: a case series. Cureus. 2023;15(11):e48129.
- Lim N, Goh D, Bunce C, et al. Comparison of polyhexamethylene biguanide and chlorhexidine as monotherapy agents in the treatment of Acanthamoeba keratitis. Am J Ophthalmol. 2008;145:130-135.
- 日本眼科学会感染性角膜炎診療ガイドライン第3版作成委員会. 感染性角膜炎診療ガイドライン(第3版). 日本眼科学会雑誌. 2023;127:887-925.
- Bagga B, Sharma S, Gour RPS, et al. A randomized masked pilot clinical trial to compare the efficacy of topical 1% voriconazole ophthalmic solution as monotherapy with combination therapy of topical 0.02% polyhexamethylene biguanide and 0.02% chlorhexidine in the treatment of Acanthamoeba keratitis. Eye (Lond). 2021;35:1326-1333.
- Musayeva A, Riedl JC, Schuster AK, et al. Topical voriconazole as supplemental treatment for Acanthamoeba keratitis. Cornea. 2020;39:986-990.
- Alkharashi M, Lindsley K, Law HA, Sikder S. Medical interventions for Acanthamoeba keratitis. Cochrane Database Syst Rev. 2015;(2):CD010792.
