初期
放射状角膜神经炎:从角膜缘向角膜中央沿神经分布的线状浸润。这是棘阿米巴角膜炎非常特异的所见。
上皮/上皮下浸润:点状、斑状、线状混浊聚集。
假树枝状病变:荧光素染色可见边缘呈锯齿状的不规则线状病变。与疱疹性树枝状病变(伴有终端膨大)的鉴别很重要。
睫状充血和角膜缘水肿:即使角膜病变轻微也可出现。

棘阿米巴角膜炎(Acanthamoeba keratitis;AK)是由棘阿米巴引起的角膜感染性疾病,棘阿米巴是一种广泛存在于土壤、淡水和自来水中的自由生活阿米巴。该病于1973–74年由Nagington等人首次报道,日本于1988年由石桥等人报道了首例病例。最初,除外伤相关病例外,该病极为罕见,但自2000年代以来,随着隐形眼镜(CL)佩戴的普及,病例数不断增加,目前已成为全球性的重要问题,尤其集中在隐形眼镜佩戴者中10)。
主要致病菌种为 Acanthamoeba castellanii 和 A. polyphaga 两种,在基因型中,T4型占所有病例的94.3%4)。棘阿米巴具有滋养体和包囊两种形态,当生长条件恶化时会形成包囊,并对多种药物产生耐药性10)。棘阿米巴角膜炎约占所有微生物角膜炎的1.5%,发病率估计约为每百万人2.3眼。根据英国和荷兰2015年的数据,年发病率约为每1万隐形眼镜佩戴者0.31–0.48例,其中约半数患者会发展为视力障碍1)。
棘阿米巴角膜炎是重症隐形眼镜相关性角膜炎的主要原因之一,85~90%的患者为CL佩戴者。日本CL佩戴者重症角膜感染症调查显示,棘阿米巴角膜炎的发病率仅次于绿脓杆菌角膜溃疡,位居第二位。治疗延误可能导致角膜穿孔或失明,是一种可在年轻、健康的社会活动人群中造成不可逆视功能损害的疾病。
Carnt等人(2023)的病例对照研究显示,使用可重复使用的日护理镜片与一次性镜片相比,罹患棘阿米巴角膜炎的风险高出约3.8倍(OR 3.84; 95% CI 1.75–8.43)1)。严重炎症性并发症的发生率也很高,Carnt等人(2018)的194例队列研究中,巩膜炎约20%、基质环状浸润约15%,最终视力0.1以下、穿孔、角膜移植等不良转归占整体的48%2)。作为一种隐形眼镜使用者的严重角膜感染,这已成为一个公共卫生问题。
虽然CL佩戴者占大多数,但非CL佩戴者也可因外伤或接触污染水而发病。在印度等地,外伤相关病例较多11)。
棘阿米巴角膜炎最具特征性的症状是与临床表现不相称的剧烈眼痛。由于病变在非常轻微的阶段就会出现剧烈疼痛,即使就诊时角膜表现轻微,也不能排除本病的可能。
症状进展缓慢,从初发到完成期通常需要数周至1~2个月。但疼痛相对早期即较明显,患者常因无法忍受而反复就诊。Carnt等(2018)的报告显示,预后不良病例中症状持续时间中位数超过37天,对于伴有长期疼痛的角膜接触镜佩戴者的角膜炎,应始终怀疑本病2)。
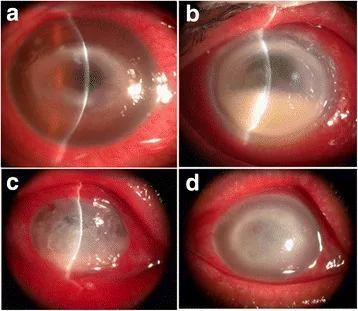
棘阿米巴角膜炎缓慢进展,根据病程呈现特征性临床所见。根据角膜所见特征分为初期、移行期、完成期三期。感染性角膜炎诊疗指南第3版也明确列出了最具特征的”初期”和”完成期”所见10)。
初期
放射状角膜神经炎:从角膜缘向角膜中央沿神经分布的线状浸润。这是棘阿米巴角膜炎非常特异的所见。
上皮/上皮下浸润:点状、斑状、线状混浊聚集。
假树枝状病变:荧光素染色可见边缘呈锯齿状的不规则线状病变。与疱疹性树枝状病变(伴有终端膨大)的鉴别很重要。
睫状充血和角膜缘水肿:即使角膜病变轻微也可出现。
进展期
在早期与进展期之间的移行阶段,病变从上皮下向基质浅层扩展,线状和斑片状混浊连接形成不规则的环形。病程中炎症反应始终较为严重,病变缓慢进展。从早期到进展期通常约为1至2个月,在此期间能否做出准确诊断并开始治疗,对预后影响很大。
除了这种三期分类外,还使用另一种三级分类:“Stage 1:仅上皮病变”、“Stage 2:上皮缺损、神经周围浸润、基质浸润”、“Stage 3:伴基质环状浸润”。Carnt等人(2018)表明,Stage 3的环状浸润作为严重炎症性并发症(SIC)定义的一部分,与不良预后独立相关2)。两种分类都一致认为,在基质环状浸润出现前的早期诊断是改善预后的关键。
棘阿米巴是一种自由生活的阿米巴,广泛存在于土壤、淡水、自来水、游泳池、淋浴水等各种环境中。它有两种形态:滋养体(活动形态)和包囊(具有双层壁的休眠形态)。包囊对冷冻、加热、放射线和多种药物具有极强的抵抗力。
与隐形眼镜佩戴相关的可改变危险因素如下1)。
Carnt等人估计,仅将可重复使用的软性镜片更换为日抛型镜片即可预防30%~62%的棘阿米巴角膜炎病例1)。
多功能护理液(MPS)是最广泛使用的隐形眼镜护理产品,但在产品批准过程中并未要求进行针对棘阿米巴的消毒试验,其消毒效果极低,尽管不同产品之间略有差异。棘阿米巴的增殖需要细菌作为食物,因此通过彻底揉搓清洗来预防细菌污染是预防感染的关键。煮沸消毒可以杀灭棘阿米巴,但现代频繁更换型软镜和日抛型镜片并不采用这种方法。
自来水是棘阿米巴的主要来源之一,用自来水冲洗镜片或镜片盒被世界各国公认为隐形眼镜相关棘阿米巴角膜炎的最大风险因素。在淋浴、温泉、游泳池、海水、河流等接触水的环境中佩戴镜片也会通过相同机制增加感染风险。澳大利亚和英国的病例对照研究显示,“戴着镜片淋浴”这一行为的比值比(OR)持续升高,因此这是对镜片佩戴者进行基本生活指导的重要内容1)。
在非隐形眼镜佩戴者中,棘阿米巴角膜炎的发病机制主要与外伤相关。由植物碎片、沙子、泥土、农业作业中的异物等污染的自然环境异物引起角膜上皮损伤后发病的病例,在印度等热带及发展中国家已有报道。在日本,外伤或眼异物后发生棘阿米巴角膜炎的病例也有零星报告,但目前主流仍然是隐形眼镜相关感染。
日抛型镜片的风险比重复使用型镜片低。但是,如果在淋浴时佩戴或重复使用镜片,风险就会升高1)。遵守正确的使用方法至关重要。
棘阿米巴角膜炎的诊断较为困难,且常被延误。根据德国的一项登记研究,47.6%的棘阿米巴角膜炎病例曾被误诊为单纯疱疹病毒性角膜炎4)。准确诊断需要正确解读临床所见并结合微生物学检查。
对于佩戴隐形眼镜且表现为治疗抵抗性角膜炎的病例,必须将本病列入鉴别诊断。问诊时必须确认以下内容:
基于裂隙灯显微镜所见进行诊断至关重要。掌握不同病期的特征性表现(参见「临床所见」一节),结合隐形眼镜佩戴史和水暴露史进行临床怀疑是第一步。
荧光素染色所见有助于鉴别诊断。单纯疱疹病毒的树枝状病变形成末端膨大(terminal bulb),而棘阿米巴角膜炎的假树枝状病变缺乏这种末端膨大,表现为无隆起的、不规则线状聚集。
在裂隙灯显微镜下,随着病程进展,所见随时间变化,因此不仅要在初诊时,还要每隔数天至1周反复进行详细的观察,这一点非常重要。尤其在早期,将荧光素染色、亮光观察和角膜知觉检查结合起来,可以提高诊断准确性。角膜知觉随着放射状角膜神经炎的进展而下降,但与单纯疱疹病毒角膜炎不同,临床上可通过病变伴随剧烈疼痛来进行区分。
主要检查方法的特点如下所示。
| 检查方法 | 灵敏度 | 特异度 |
|---|---|---|
| 培养(大肠杆菌涂布非营养琼脂培养基) | 33–50% | 100%(金标准) |
| 共聚焦显微镜(IVCM) | 约90% | 91.1~100% |
| PCR(18S rRNA基因) | 71~84% | 100% |
专用培养基和涂片镜检染色液在一般诊所通常不常备,因此一旦怀疑本病,建议及时转诊至专业医疗机构。
多种病原体的混合感染并不罕见,特别是在隐形眼镜佩戴者中,已有铜绿假单胞菌等细菌感染与棘阿米巴同时感染的报道。综合进行涂片镜检、培养和PCR以确定病原微生物至关重要。对于临床表现类似单纯疱疹但对抗病毒药物无反应的病例,或者按细菌感染开始治疗但未见改善的病例,应及时进行包括棘阿米巴在内的重新评估。
早期临床表现与单纯疱疹病毒性角膜炎相似,假树枝状病变容易被误认为树枝状溃疡。据报道,约半数棘阿米巴角膜炎病例曾被误诊为单纯疱疹4)。对于隐形眼镜佩戴者中的治疗抵抗性角膜炎,应积极怀疑棘阿米巴角膜炎,并尽早进行培养和共聚焦显微镜检查。
棘阿米巴角膜炎的治疗困难且需要长期过程。日本不存在对棘阿米巴有保险适用的药物,治疗需要使用自配滴眼液。日本感染性角膜炎诊疗指南第3版中,针对CQ-7「棘阿米巴角膜炎的治疗是否推荐自配滴眼液?」给出了**「强烈推荐自配滴眼液(证据级别B)」**的建议10)。
在日本,病灶刮除、局部抗棘阿米巴药物和全身抗真菌药物联合的三联疗法是基本方案10)。早期诊断和早期开始治疗被认为是成功的关键。
这是治疗中最重要的操作。日本感染性角膜炎指南也将其意义归纳如下10)。
被棘阿米巴寄生的角膜上皮与基底膜的粘附脆弱,即使看起来健康的上皮,轻轻刮擦也会剥落。原则上应去除所有此类上皮10)。刮除频率根据病期和所见,一般建议每周1〜2次。
一线药物是双胍类消毒剂,需自行配制使用。这些药物不仅对滋养体有效,对包囊也有效是一大优点,但由于组织渗透性较差,需要频繁滴眼。
在英国进行的一项随机对照试验(51眼)报告,0.02% PHMB单药组(23眼中18眼=78%)与0.02% CHG单药组(28眼中24眼=85.7%)的2周内临床改善率无显著差异,两者具有同等疗效9)10)。Cochrane系统评价也将这两种药物的单用或联用列为目前最佳证据13)。
以下药物可能作为辅助治疗联合使用。
典型处方示例如下。
在初始强化治疗阶段,需每小时(包括夜间)频繁滴眼,并根据临床反应逐步减量。通常约1周后从每小时1次减为每2小时1次,之后以每月为间隔逐步减至每3小时1次、每4小时1次。治疗疗程通常持续数月至半年以上,应避免过快减量以免导致复发。
在《感染性角膜炎诊疗指南第3版》CQ-7(“棘阿米巴角膜炎的治疗是否推荐使用院内制剂滴眼液?“)的系统评价中,鉴于目前尚无保险适用的药物疗法,判定获益大于风险,并给出了”强烈推荐”(证据级别B)的结论10)。CHG滴眼液价格相对低廉,但需要注意的是,能够进行院内制剂的医疗机构有限。
实施三联疗法时,还需处理合并的感染和炎症。为预防细菌混合感染,联合使用新喹诺酮类滴眼液(左氧氟沙星1.5%等),虹膜睫状体炎则联合使用散瞳药(阿托品1%)。原则上不使用类固醇,但仅在抗棘阿米巴治疗充分有效而严重炎症表现仍持续的情况下,可由专家判断短期、低剂量使用类固醇滴眼液。但其适应症有限,在初诊或治疗早期属禁忌。
院内制剂滴眼液通常由各医疗机构药房配制,不同机构的浓度和保存期限方案有所不同。一般0.02% CHG的有效期约为4周,0.02% PHMB约为2周。应向患者说明需冷藏保存、使用前摇匀,并严格遵守使用期限。
有时会联合使用抗真菌药的全身给药(如口服伊曲康唑)。日本指南指出「全身给药的有效性尚未明确」,其效果仅停留在辅助地位10)。
治疗效果的判定综合采用病灶刮取物的定期镜检、培养和PCR、裂隙灯检查中浸润范围的缩小、以及自觉症状(特别是疼痛)的减轻。定期进行IVCM的设施可以非侵入性地评估角膜内残留的包囊。如果治疗有效,在早期病例中,可预期仅留下轻微瘢痕的透明愈合。相反,即使是相当进展的病例,通过长期治疗也能减轻混浊,且角膜形态变化出乎意料地少,这是阿米巴角膜炎的特征。因此,只要判断治疗有效(即使进展缓慢),也无需急于进行角膜移植。
另一方面,治疗完全无效时,必须在阿米巴向周围扩散之前进行治疗性角膜移植,否则在最坏的情况下可能需要摘除眼球。治疗开始后的重要病程指标包括:①疼痛的改善、②浸润范围的缩小、③角膜上皮化的进展、④炎症性并发症(前房积脓、巩膜炎、环形浸润)的消退。如果这些表现在经过3~4周仍未见改善,则需要考虑更换药物或进行外科干预。
对于药物治疗无效或发生角膜穿孔的病例,应考虑手术治疗10)。
Carnt等(2018)在194例的回顾性研究中报告,抗阿米巴治疗开始前使用类固醇会使预后不良风险增加约4倍2)。预后不良病例中25%需要门诊就诊55次以上、随访58个月以上。此外,年龄超过34岁、症状持续超过37天、存在巩膜炎或实质环状浸润也是独立的预后不良因素2)。
日本感染性角膜炎诊疗指南第3版不推荐对棘阿米巴角膜炎使用类固醇滴眼液10)。治疗前使用类固醇是预后不良因素2)。但对于部分炎症迁延的严重病例,在充分进行抗阿米巴治疗后,可根据专科医生判断有限度地使用。
棘阿米巴的生命周期包括滋养体和包囊两个阶段。滋养体(体长20–40 μm)具有伪足和能动性,以细菌和酵母为食,通过二分裂增殖。滋养体通过黏附到角膜上皮表面的甘露糖基化糖蛋白上启动侵入。包囊(直径10–20 μm)具有内外双层囊壁,在不利条件下形成。包囊具有耐干燥、耐热、耐化学品的特性,并对冷冻、加热、辐射和许多药物表现出强耐受性。这种包囊的耐药性是导致棘阿米巴角膜炎治疗困难的最主要原因。
佩戴隐形眼镜导致的角膜上皮微创伤促进了阿米巴的黏附和侵入。目前,隐形眼镜护理产品(多功能护理液;MPS)不要求进行针对棘阿米巴的检测,其消毒效果极低。但由于棘阿米巴的生长需要细菌作为食物来源,彻底揉搓清洗以防止一般性细菌污染是切实可行的预防措施。
感染的进展过程如下。
Kurbanyan 等人使用共焦显微镜的研究报告称,在活动性棘阿米巴角膜炎中,角膜神经的密度、长度和分支显著减少4)。这种神经变化可能是无痛性棘阿米巴角膜炎的成因之一。
关于角膜塑形镜(OK镜),其发生棘阿米巴角膜炎的风险高于普通RGP镜片。OK镜特有的反转几何设计被认为会引起角膜上皮变薄和表层细胞损伤,夜间佩戴导致的角膜缺氧以及反转曲线下的泪液积聚被认为促进了病原体的定植3)。此外,OK镜佩戴者多为学龄儿童和青少年,经常使用自来水清洗或冲洗镜片也是风险增加的原因之一。
如前所述,包囊对多种药物具有耐药性,这种耐药性很大程度上归因于内外双层包囊壁结构。外壁(外囊)主要成分为无定形蛋白质,内壁(内囊)富含纤维素样多糖,可阻碍亲水性和疏水性药物的渗透。由于这种结构耐药性,抗真菌药和氨基糖苷类抗菌药对包囊几乎无效,而对包囊有效的双胍类消毒剂(CHG、PHMB)成为治疗核心。然而双胍类消毒剂的组织渗透性也较差,因此必须通过病灶刮除去除上皮屏障。这就是日本三联疗法中病灶刮除备受重视的理论背景。
宿主的免疫反应对棘阿米巴角膜炎的临床表现有重大影响。实质轮状浸润被认为是针对棘阿米巴抗原的迟发型超敏反应导致的中性粒细胞和T细胞浸润,而巩膜炎则被推测通过类似于交感性炎症的机制,由阿米巴抗原或T细胞克隆播散至巩膜引起2)。Carnt等(2018)指出,这些重症炎症性并发症与年龄超过34岁、治疗前使用类固醇以及既往疱疹治疗史独立相关,表明免疫反应的个体差异是影响预后的因素之一2)。
与传统的0.02% PHMB相比,使用4倍浓度0.08% PHMB的单药治疗正在研究中。
Di Zazzo等人(2024)对2例对0.02% PHMB+丙帕咪啶0.1%标准疗法耐药4〜6周的患者,全球首次临床使用了0.08% PHMB单药治疗5)。方案为:最初5天每小时给药1次(仅日间16滴/天),之后逐步减量。两例患者的感染均在15〜30天内消退,7个月以上未观察到复发。
ODAK试验(Dart等人2024)报告,PHMB 0.08%单药治疗和PHMB 0.02%+丙帕咪啶0.1%联合治疗的治愈率均约为86%5)。
这是一种将核黄素和紫外线A(UVA)交联技术应用于感染性角膜炎的方法。
Watson等人(2022)报告了1例对最大药物治疗(包括米替福新、伏立康唑、PHMB和氯己定)耐药的难治性棘阿米巴角膜炎,经PACK-CXL治疗后,疼痛在4周内完全消失,浸润灶在10周内缩小6)。
然而,体外和体内实验尚未证实核黄素/UVA照射对阿米巴和包囊的杀灭效果6)。推测其间接机制包括:通过胶原稳定化实现组织保护、抑制阿米巴增殖、通过上皮清创减少阿米巴负荷、以及通过降低角膜神经密度产生镇痛效果。
该药属于烷基磷酸胆碱类,对滋养体和包囊均有活性。2016年获得美国FDA授予治疗棘阿米巴角膜炎的孤儿药资格。作为标准治疗4~6周无效的难治性病例的辅助治疗6)7)。
Smith等人(2022)的4例病例系列中,含米替福新的联合治疗联合角膜移植术,所有病例最终均获得疾病控制7)。但部分病例因耐受性问题(消化道症状)而需要中途停药。
米尔替福辛的主要副作用包括消化道症状(恶心、呕吐)、致畸性和肾毒性,罕见情况下有Stevens-Johnson综合征和严重血小板减少的报道7)。用药期间需要定期监测肝功能。该药在日本尚未获批,仅限于个人进口或临床研究使用。这是一个值得关注未来发展趋势的治疗选择。