กลุ่มโรคที่มีการอักเสบทำลายเนื้อเยื่อรูปพระจันทร์เสี้ยวใกล้ลิมบัส ของกระจกตา ซึ่งอาจนำไปสู่การทะลุของกระจกตา
อุบัติการณ์ 0.2–3 รายต่อล้านคนต่อปี ประมาณ 50% มีโรคทางระบบแฝงอยู่ 8)
โรคข้ออักเสบรูมาตอยด์เป็นสาเหตุที่พบบ่อยที่สุด คิดเป็น 34–42% ของผู้ป่วย PUK 2)
ในโรคข้ออักเสบรูมาตอยด์ชนิดร้ายแรงที่มีหลอดเลือดอักเสบ กระจกตา จะบางและทะลุอย่างรวดเร็ว
การรักษาหลักคือการกดภูมิคุ้มกันทั่วร่างกาย ยาหยอดสเตียรอยด์ เฉพาะที่อาจทำให้กระจกตา ละลายมากขึ้น
จำเป็นต้องทำงานร่วมกับอายุรศาสตร์โรคข้อและโรคคอลลาเจนแบบสหสาขาวิชา
โรคกระจกตา อักเสบแบบเป็นแผลบริเวณรอบนอก (PUK ) เป็นกลุ่มโรคที่มีการอักเสบทำลายเนื้อเยื่อรูปพระจันทร์เสี้ยวในสโตรมาของกระจกตา ใกล้ลิมบัส มีลักษณะเฉพาะคือการเสื่อมของสโตรมากระจกตา การแทรกซึมของเซลล์อักเสบ และข้อบกพร่องของเยื่อบุผิว เมื่อดำเนินไปอาจทำให้กระจกตา บาง เกิดเดสซีเมโตซีล และทะลุได้ เป็นคำรวมสำหรับแผลที่บริเวณรอบนอกของกระจกตา รวมถึงแผลมัวเรนชนิดไม่ทราบสาเหตุ (แผลกระจกตา กัดกิน) แผลที่เกี่ยวข้องกับโรคคอลลาเจน เช่น โรคข้ออักเสบรูมาตอยด์ การแพ้เชื้อสแตฟิโลค็อกคัส (แผลคาทาร์รัล) และฟลิกเทนที่กระจกตา
อุบัติการณ์พบได้น้อย 0.2–3 รายต่อล้านคนต่อปี ไม่มีความแตกต่างทางเพศ 8) ประมาณ 50% มีโรคทางระบบแฝงอยู่ และประมาณ 20% ของโรคเหล่านั้นเป็นโรคติดเชื้อ 8) โรคข้ออักเสบรูมาตอยด์ (RA) เป็นสาเหตุที่พบบ่อยที่สุด คิดเป็น 34–42% ของผู้ป่วย PUK 2)
โรคข้ออักเสบรูมาตอยด์เป็นโรคคอลลาเจนที่พบบ่อยที่สุด ความชุกในญี่ปุ่นรายงานว่า 5.4 ต่อประชากร 1,000 คนในผู้หญิง และ 1.1 ในผู้ชาย พบมากในผู้หญิงอายุ 30-60 ปี และสัดส่วนของผู้ชายเพิ่มขึ้นเมื่ออายุมากขึ้น ผู้ป่วย RA ประมาณ 70% มีความสัมพันธ์ทางพันธุกรรมกับ HLA-DR4 การบาดเจ็บหรือการคลอดบุตรเป็นที่ทราบกันว่าสามารถกระตุ้นให้เกิด RA หรือทำให้โรคกำเริบได้
ในกลุ่ม RA ชนิดที่มีภาวะหลอดเลือดอักเสบร่วมด้วยเรียกว่า โรคข้ออักเสบรูมาตอยด์ชนิดร้าย (malignant rheumatoid arthritis) ร่วมกับเยื่อบุตาอักเสบ (scleritis) เยื่อหุ้มปอดอักเสบ ปอดอักเสบชนิดคั่นกลาง เยื่อหุ้มหัวใจอักเสบ กล้ามเนื้อหัวใจอักเสบ เส้นประสาทอักเสบหลายเส้นแบบเดี่ยว เส้นเลือดแดงมีเซนเทอริกอุดตัน และแผลที่ปลายนิ้ว มีการพยากรณ์โรคทางระบบที่ไม่ดี PUK ที่เกี่ยวข้องกับ RA ส่วนใหญ่เกิดร่วมกับโรคข้ออักเสบรูมาตอยด์ชนิดร้ายนี้ ทำให้กระจกตา บางลงอย่างรวดเร็วและทะลุ
การเกิด PUK เชื่อว่าเกี่ยวข้องกับปฏิกิริยาภูมิต้านตนเองต่อแอนติเจนของกระจกตา การสะสมของอิมมูนคอมเพล็กซ์ในกระแสเลือด และปฏิกิริยาภูมิไวเกินต่อแอนติเจนจากภายนอก ความพิเศษของบริเวณรอบกระจกตา คือ ลิมบัส มีเครือข่ายหลอดเลือด ระบบภูมิคุ้มกัน และระบบประสาทหนาแน่น ทำให้เป็นสภาพแวดล้อมที่เอื้อต่อการสะสมของอิมมูนคอมเพล็กซ์ ใน PUK ที่เกี่ยวข้องกับโรคคอลลาเจน แอนติบอดีตนเองในเลือดจะสะสมที่ลิมบัส และบริเวณรอบกระจกตา กระตุ้นปฏิกิริยาภูมิแพ้ชนิดที่ 3 และเอนไซม์ย่อยสลายเมทริกซ์นอกเซลล์ที่ปล่อยออกมาจากเซลล์ภูมิคุ้มกันที่แทรกซึมเข้ามามีส่วนร่วมในการเกิดแผล
แผลที่กระจกตา ชนิด Mooren ตามคำจำกัดความคือแผลที่กระจกตา ส่วนปลายแบบไม่ทราบสาเหตุ โดยไม่มีโรคภูมิต้านตนเองทางระบบ ในทางกลับกัน PUK เป็นภาวะที่เกิดขึ้นร่วมกับโรคทางระบบ และการแยกความแตกต่างระหว่างทั้งสองมีความสำคัญในการกำหนดแนวทางการรักษา ในแผล Mooren เยื่อบุตาอักเสบ (scleritis) มีน้อย แต่ในแผลส่วนปลายที่เกี่ยวข้องกับโรคคอลลาเจน มักเกิดเยื่อบุตาอักเสบ หรือเยื่อบุตา ชั้นนอกอักเสบ ตามด้วยรอยโรคสีเทาที่ลุกลามเข้าสู่ศูนย์กลางกระจกตา และมีการบุกรุกของหลอดเลือดร่วมด้วย
Q
PUK และแผล Mooren แตกต่างกันอย่างไร?
A
PUK คือแผลที่กระจกตา ส่วนปลายซึ่งเกิดขึ้นร่วมกับโรคภูมิต้านตนเองทางระบบ เช่น โรคข้ออักเสบรูมาตอยด์และหลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA ในทางกลับกัน แผล Mooren คือแผลที่ขอบกระจกตา แบบไม่ทราบสาเหตุโดยไม่มีโรคทางระบบ และมีข้อบ่งชี้ถึงการมีส่วนร่วมของแอนติบอดีตนเองต่อเซลล์เยื่อบุกระจกตา ทางคลินิก เยื่อบุตาอักเสบ ในแผล Mooren มีน้อย ในขณะที่ PUK ประมาณ 36% มีเยื่อบุตาอักเสบ ร่วมด้วย การตรวจค้นหาทางระบบเป็นกุญแจสำคัญในการวินิจฉัยแยกโรค
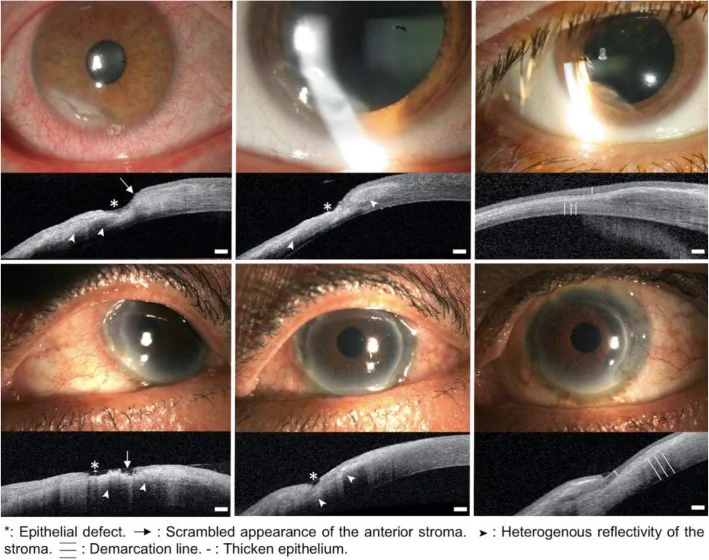
ภาพ AS-OCT และกล้องจุลทรรศน์กรีดแสงจากระยะ active ถึงระยะหายของแผลที่กระจกตาส่วนปลาย Bonnet C, Debillon L, Al-Hashimi S, et al. Anterior segment optical coherence tomography imaging in peripheral ulcerative keratitis, a corneal structural description. BMC Ophthalmol. 2020;20:205. Figure 1. PM
CI D: PMC7249626. License: CC BY 4.0.
ภาพกล้องจุลทรรศน์กรีดแสงและ
AS-OCT ของสองกรณีที่ดำเนินไปได้ดีหลังการรักษา (แถวบน: กรณีที่ 1, แถวกลาง: กรณีที่ 2) แสดงจากซ้ายไปขวา ระยะ active, กระบวนการหาย, และระยะหาย สอดคล้องกับอาการแสดงบริเวณรอบ
กระจกตา ที่มาพร้อมกับระยะการดำเนินของรอยโรค (ระยะ active, กระบวนการหาย, ระยะหาย) ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ปวดตา แผลที่กระจกตา หากมีเยื่อบุตาอักเสบ ร่วมด้วย จะเป็นปวดลึก ร้าวไปที่ใบหน้าและขมับ รุนแรงขึ้นจนรบกวนการนอนหลับตาแดง เยื่อบุตาอักเสบ ร่วมด้วย จะมีตาแดง รุนแรงรอบด้านเนื่องจากการขยายและคดเคี้ยวของหลอดเลือดตาขาว สายตาพร่า มัว : เกิดขึ้นตามระดับความขุ่นและความบางของกระจกตา กลัวแสงและน้ำตาไหล : เกิดขึ้นร่วมกับความผิดปกติของเยื่อบุกระจกตา ความรู้สึกแห้งและสิ่งแปลกปลอม : ในกรณีที่มีโรครูมาตอยด์ร่วมด้วย มักมีภาวะตาแห้ง รุนแรง (Sjögren syndrome ทุติยภูมิ) ร่วมกับความรู้สึกมีสิ่งแปลกปลอมและความแห้งของผิวตา
ลักษณะของกระจกตา ใน PUK คือการทำลายเนื้อกระจกตา เป็นรูปพระจันทร์เสี้ยวเฉพาะที่ใกล้ลิมบัส ใน PUK ที่เกี่ยวข้องกับโรคคอลลาเจน รอยโรคมักลุกลามเข้าสู่กลางกระจกตา หลังจากเกิดเยื่อบุตาอักเสบ หรือเยื่อบุตา ชั้นนอกอักเสบ
การแทรกซึมและแผลที่เนื้อกระจกตา : พบการแทรกซึมและเนื้อตายของเนื้อกระจกตา เป็นรูปพระจันทร์เสี้ยวขนานกับลิมบัส ปลายแผลมีลักษณะเป็นอุโมงค์ลึกเรียกว่า underminingการสูญเสียเยื่อบุผิว : เยื่อบุผิวบริเวณแผลหลุดออก ให้ผลบวกต่อการย้อมฟลูออเรสซีน กระจกตา บางลงกระจกตา จะบางลงอย่างชัดเจน ในรายที่รุนแรง จะมีลักษณะกระจกตา ทราย (hourglass cornea)4) การทะลุของกระจกตา ส่วนกลาง : ในรายที่รุนแรง จะเกิดการทะลุใกล้ศูนย์กลางกระจกตา ในรายที่ทะลุ จะพบรูม่านตา รูปลูกแพร์และเนื้อเยื่อม่านตา ยื่นออกมา3) เยื่อบุตาอักเสบ ร่วมPUK ประมาณ 36% มีเยื่อบุตาอักเสบ ร่วมด้วย เยื่อบุตาอักเสบ คือการอักเสบของข่ายหลอดเลือดชั้นลึกของตาขาว ทำให้ตาขาว บวมและมีเซลล์แทรกซึมเส้นเลือดงอกในกระจกตา 5)
ภาวะแทรกซ้อนทางตาที่เกี่ยวข้องกับโรคข้ออักเสบรูมาตอยด์มีความรุนแรงตั้งแต่ตาแห้ง จนถึงการทะลุของตาขาว ผลการตรวจที่เกี่ยวข้องที่สำคัญในการทำความเข้าใจ PUK แสดงไว้ด้านล่าง
เยื่อบุตาอักเสบ และกระจกตา แห้งเยื่อบุตาอักเสบ ชั้นตื้น (Episcleritis)การมองเห็น ปกติเยื่อบุตาอักเสบ ชั้นลึก (Scleritis) แบบกระจายหรือเป็นก้อนปวดตา การอักเสบแบบแกรนูโลมาและหลอดเลือดอักเสบเป็นหลักเยื่อบุตาอักเสบ ชั้นลึกแบบเนื้อตาย (Necrotizing scleritis)เยื่อบุตา อ่อนนุ่มทะลุ (Scleromalacia perforans)เยื่อบุตา บางลงช้าๆ โดยไม่มีรอยแดงหรือปวดรอบบริเวณบาง จนเห็นเยื่อคอรอยด์ แผลที่กระจกตา ส่วนปลาย (Peripheral corneal ulcer)กระจกตา บางและทะลุอย่างรวดเร็ว
Q
โรคข้ออักเสบรูมาตอยด์ชนิดใดที่เสี่ยงต่อการเกิดแผลที่กระจกตา?
A
โรคข้ออักเสบรูมาตอยด์ชนิดร้ายที่มีหลอดเลือดอักเสบร่วม มักทำให้เกิดแผลที่กระจกตา ส่วนปลายและเยื่อบุตาอักเสบ แบบเนื้อตาย RA ที่มีอาการนอกข้อ เช่น เยื่อบุตาอักเสบ เยื่อหุ้มปอดอักเสบ ปอดอักเสบคั่นกลาง เยื่อหุ้มหัวใจอักเสบ เส้นประสาทอักเสบหลายเส้นเดียว และแผลที่ปลายนิ้ว จัดอยู่ในชนิดนี้ มีพยากรณ์โรคไม่ดีทั้งทางตาและระบบ การควบคุมโรค RA เป็นพื้นฐานของการรักษา PUK
PUK เกิดตามหลังโรคทางระบบต่างๆ มากมาย แบ่งกว้างๆ เป็นโรคภูมิต้านตนเอง โรคติดเชื้อ และอื่นๆ
ภูมิต้านตนเอง (พบบ่อยที่สุด)
โรคข้ออักเสบรูมาตอยด์ (RA) : พบในผู้ป่วย PUK 34-42% เป็นสาเหตุที่พบบ่อยที่สุด2) ความเสี่ยงสูงโดยเฉพาะใน RA ชนิดร้ายที่มีหลอดเลือดอักเสบ อาจทำให้กระจกตา ทะลุอย่างรวดเร็ว
หลอดเลือดอักเสบที่สัมพันธ์กับ ANCA : แกรนูโลมาโทซิสกับโพลีแองจิไอติส (เดิมคือ Wegener granulomatosis) ทำให้เกิดเยื่อบุตาอักเสบ ชั้นลึกและแผลที่กระจกตา ส่วนปลายที่ดื้อต่อการรักษาทั่วไป อัตราการตรวจพบ PR3-ANCA ประมาณ 80%
โพลีอาร์เทอไรติส โนโดซา (PAN) : ทำให้เกิดเยื่อบุตาอักเสบ แบบเนื้อตายและแผลที่กระจกตา รอบลิมบัส
ลูปัส อีริทีมาโตซัส ทั่วร่าง (SLE ) : พบบ่อยในผู้หญิงอายุ 20-30 ปี
โรคกระดูกอ่อนอักเสบเรื้อรัง (Relapsing Polychondritis) : อาจร่วมกับเยื่อบุตาอักเสบ หรือม่านตาอักเสบ
โรคลำไส้อักเสบ (IBD) : ผู้ป่วย IBD ร้อยละ 2-5 มีอาการทางตา เช่น เยื่อบุตาอักเสบ ตาขาว อักเสบ และม่านตาอักเสบ 9)
ติดเชื้อและอื่นๆ
หลอดเลือดอักเสบขนาดใหญ่ : มีรายงาน PUK ที่เกี่ยวข้องกับหลอดเลือดแดงอักเสบชนิดเซลล์ยักษ์ (GCA) FDG-PET มีประโยชน์ในการวินิจฉัย2)
โรคต่อมเหงื่ออักเสบเป็นหนอง (HS ) : สาเหตุที่พบได้ยาก แต่มีการเสนอว่ามีการใช้วิถี Th17 ร่วมกัน3) 7) ม่านตาอักเสบ ส่วนหน้าเป็นอาการอักเสบทางตาที่พบบ่อยที่สุดในผู้ป่วย HS และ PUK พบได้น้อย
โรซาเซียชนิดแกรนูโลมา (Granulomatous Rosacea) : การอักเสบเรื้อรังและการกระตุ้น Th17 เกี่ยวข้องกับกรณี PUK ที่เกิดร่วม1)
ยาที่ยับยั้งจุดตรวจภูมิคุ้มกัน : มีรายงาน PUK ทั้งสองข้างเป็นเหตุการณ์ไม่พึงประสงค์ที่เกี่ยวข้องกับภูมิคุ้มกัน (irAE) ของการรักษาแบบผสมผสาน ipilimumab/nivolumab5)
ติดเชื้อ : มีกรณีท่อน้ำตาอักเสบ จากเชื้อ Citrobacter koseri ที่ทำให้เกิด PUK 6) นอกจากนี้ยังมีรายงาน PUK ที่เกี่ยวข้องกับวัณโรค4)
หากคุณมีโรคภูมิต้านตนเองทั่วร่างกาย เช่น โรคข้ออักเสบรูมาตอยด์ โปรดปรึกษาจักษุแพทย์ทันทีหากรู้สึกปวดตา ตาแดง หรือการมองเห็น ลดลง การควบคุมโรคพื้นฐานเกี่ยวข้องโดยตรงกับการป้องกัน PUK หากคุณสังเกตเห็นการแทรกซึมสีขาวหรือการบางลงรอบกระจกตา ให้รีบไปพบจักษุแพทย์ผู้เชี่ยวชาญโดยด่วน หากคุณมีตาแห้ง แนะนำให้ใช้น้ำตาเทียม ที่ไม่มีสารกันเสียตั้งแต่ระยะแรก
Q
โรคทางระบบใดบ้างที่ทำให้เกิด PUK?
A
สาเหตุที่พบบ่อยที่สุดคือโรคข้ออักเสบรูมาตอยด์ ซึ่งคิดเป็นประมาณหนึ่งในสามของผู้ป่วย PUK สาเหตุหลักอื่นๆ ได้แก่ หลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA (เช่น แกรนูโลมาโทซิสกับโพลีแองจิไอติส), โพลีอาร์เทอริติส โนโดซา, ลูปัส อีริทีมาโตซัส ทั่วร่าง, โรคกระดูกอ่อนอักเสบเรื้อรัง, โรคลำไส้อักเสบ และโรคคอลลาเจน/ภูมิต้านตนเองอื่นๆ ในบางกรณีที่พบได้ยาก อาจเกิดจากโรคต่อมเหงื่ออักเสบเป็นหนอง, โรซาเซียชนิดแกรนูโลมา หรือเป็นเหตุการณ์ไม่พึงประสงค์ที่เกี่ยวข้องกับภูมิคุ้มกันจากยาที่ยับยั้งจุดตรวจภูมิคุ้มกัน สาเหตุจากการติดเชื้อ ได้แก่ ท่อน้ำตาอักเสบ จากแบคทีเรียและวัณโรค
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp)กระจกตา ตรวจสอบการมีข้อบกพร่องของเยื่อบุผิวด้วยการย้อมฟลูออเรสซีน การแยกโรคเยื่อบุตาอักเสบ และเอพิสเคลียอักเสบจากสเคลอไรติส : การหยดอีพิเนฟรินเจือจาง 1:1000 จะทำให้ภาวะเลือดคั่งของเยื่อบุตา และลิมบัส หายไป แต่ไม่ทำให้การขยายตัวของหลอดเลือดจากสเคลอไรติสหายไปการตรวจหลอดเลือดสเคลอราด้วยฟลูออเรสซีน : ใช้เพื่อประเมินว่ามีบริเวณสเคลอราที่ไม่ได้รับการไหลเวียนเลือดหรือไม่ และใช้แยกจากสเคลอไรติสชนิดเนื้อตายอัลตราซาวนด์ลูกตา (โหมด B) : มีประโยชน์ในการประเมินสเคลอไรติสส่วนหลัง พบความหนาของสเคลอราเพิ่มขึ้น, ก้อนที่สเคลอรา, การแยกตัวของ Tenon capsule ออกจากสเคลอรา, และลักษณะของกล้ามเนื้อนอกลูกตา อักเสบการขูดและเพาะเชื้อกระจกตา : ทำเพื่อแยกสาเหตุจากการติดเชื้อ หากสงสัยว่ามีการติดเชื้อรุนแรง ให้พิจารณาตัดชิ้นเนื้อบริเวณรอยโรคOCT ส่วนหน้า (AS-OCT )กระจกตา ขุ่นมากและการประเมินความลึกด้วยกล้องจุลทรรศน์ชนิดกรีดทำได้ยาก ด้วย AS-OCT สามารถจำแนก PUK ออกเป็น 3 ระยะดังนี้:
ระยะเฉียบพลัน : การหายไปของเยื่อบุกระจกตา , การทำลายโครงสร้างของสโตรมาส่วนหน้าที่มีการสะท้อนไม่สม่ำเสมอ, และความหนากระจกตา ลดลงบริเวณรอยโรคระยะกำลังหาย : เยื่อบุผิวที่กำลังสร้างใหม่ไม่สม่ำเสมอมีการสะท้อนต่ำ และการสะท้อนของสโตรมาเป็นเนื้อเดียวกันมากขึ้นระยะหาย : มีเส้นขอบชัดเจนระหว่างเยื่อบุผิวที่มีการสะท้อนต่ำและสโตรมาที่มีการสะท้อนสูง โดยมีความหนาและบางของกระจกตา จากแผลเป็นคงที่
เพื่อระบุโรคพื้นเดิม ให้ทำการตรวจต่อไปนี้อย่างเป็นระบบ สำหรับการวินิจฉัยโรคข้ออักเสบรูมาตอยด์ การเพิ่มขึ้นของ ESR, การเพิ่มขึ้นของ CRP , และการเป็นบวกของรูมาตอยด์แฟกเตอร์ (RF) มีประโยชน์ (RF เป็นลบในประมาณ 1/4 ของผู้ป่วย) MMP-3 มีประโยชน์เป็นเครื่องหมายของการเจริญของเยื่อหุ้มข้อ และยังใช้ในการประเมินกิจกรรมของโรคด้วย
รายการตรวจ วัตถุประสงค์ RF, แอนติบอดีต่อ CCP โรคข้ออักเสบรูมาตอยด์ MMP-3 กิจกรรมของโรค RA ANA SLE และโรคคอลลาเจนANCA (PR3/MPO) หลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA RP R และ FTA-ABSซิฟิลิส เอกซเรย์ทรวงอกและการทดสอบ PPD/IGRA วัณโรคและซาร์คอยโดซิส
นอกจากนี้ อาจเพิ่มการตรวจเลือดส่วนปลาย การทำงานของไต การตรวจปัสสาวะ การตรวจไวรัสตับอักเสบบี/ซี เอกซเรย์ข้อต่อซาคโรอิเลียค และ CT ไซนัสตามความจำเป็น หากสงสัยหลอดเลือดอักเสบขนาดใหญ่ การตรวจ FDG-PET มีประโยชน์ โดยรายงานความไว 90% และความจำเพาะ 98% 2)
โรค ความแตกต่างจาก PUK แผลที่กระจกตา แบบ Moorenไม่มีโรคร่วมทางระบบ ตาอักเสบไม่ถึงเล็กน้อย ภาวะกระจกตา เสื่อมขอบแบบ Terrien อาการอักเสบน้อยและดำเนินไปช้า ไม่มีรอยโรคเยื่อบุผิว ร่วมกับการสะสมไขมัน แผลที่กระจกตา ชนิดคาทาร์รัลมีบริเวณใสระหว่างแผลกับลิมบัส ภูมิแพ้ชนิดที่ 3 ต่อเชื้อสแตฟิโลค็อกคัส
แผลที่กระจกตา ชนิดคาทาร์รัลคือการแทรกซึมและเป็นแผลที่ไม่ติดเชื้อบริเวณรอบนอกของกระจกตา เกิดจากปฏิกิริยาภูมิแพ้ชนิดที่ 3 ต่อสารพิษนอกเซลล์ของเชื้อสแตฟิโลค็อกคัส มักเกิดที่ตำแหน่ง 2, 4, 8 และ 10 นาฬิกา และแตกต่างจาก PUK ตรงที่มีบริเวณใสกว้าง 1-2 มม. ระหว่างแผลกับลิมบัส แผลมัวร์รีนเกิดขึ้นอย่างฉับพลันในตาข้างเดียวหรือทั้งสองข้าง เป็นแผลรูปโค้งตามแนวลิมบัส มีขอบแผลที่ขุดลึกลงไปอย่างรวดเร็ว แต่ไม่มีบริเวณใสระหว่างแผลกับลิมบัส
เป้าหมายของการรักษา PUK คือการควบคุมการอักเสบ ป้องกันการติดเชื้อซ้ำ ส่งเสริมการหายของแผล และป้องกันการทะลุ หากมีโรคร่วมเกี่ยวกับคอลลาเจน การรักษาโรคหลักเป็นสิ่งสำคัญที่สุด และต้องรักษาร่วมกับแพทย์อายุรศาสตร์โรคข้อ PUK ไม่สามารถควบคุมได้หากโรคข้ออักเสบรูมาตอยด์ไม่ได้รับการควบคุมอย่างเพียงพอ แม้การรักษา PUK เพียงอย่างเดียวอาจควบคุมการอักเสบในระยะสั้นได้ แต่หากโรคทางระบบยังมีกิจกรรมสูง ความเสี่ยงของการกลับเป็นซ้ำและการทะลุยังคงอยู่ ดังนั้นแผนการรักษาจึงต้องวางร่วมกันระหว่างจักษุแพทย์และอายุรแพทย์
น้ำตาเทียม และปลั๊กจุดน้ำตา : ใช้รักษาภาวะตาแห้ง และส่งเสริมการสร้างเยื่อบุผิว แนะนำให้ใช้ชนิดที่ไม่มีสารกันเสีย สามารถใช้ยาหยอดตากรดไฮยาลูโรนิก (Hyalin®) และรีบามิไพด์ (Mucosta®) ร่วมกันยาหยอดตาปฏิชีวนะ : ใช้ป้องกันการติดเชื้อซ้ำยาหยอดตาไซโคลสปอริน 0.05% : ใช้กดการอักเสบเฉพาะที่ เนื่องจากยาหยอดตากดภูมิคุ้มกันที่มีจำหน่ายในท้องตลาดไม่ได้ระบุข้อบ่งใช้นี้ จึงใช้ผลิตภัณฑ์ที่เตรียมเองที่ความเข้มข้น 0.05% สำหรับแผลมัวร์รีน มีรายงานการใช้ยาหยอดตา tacrolimus เช่นกันการฉีดเดกซาเมทาโซนใต้เยื่อบุตา : ฉีดสารละลาย Decadron® 0.4 มล. เข้าบริเวณเยื่อบุตา ที่มีเลือดคั่งใกล้แผลยาหยอดตาสเตียรอยด์ เฉพาะที่ : ต้องใช้ด้วยความระมัดระวังอย่างยิ่งเพราะอาจทำให้กระจกตา ละลาย (keratolysis) รุนแรงขึ้น ในกรณีที่มีเยื่อบุตาอักเสบ ร่วมด้วยเล็กน้อย อาจเริ่มด้วยยาหยอดตาเบตาเมทาโซน 0.1% วันละ 4-6 ครั้งดอกซีไซคลินชนิดรับประทาน : ใช้ร่วมกันเพื่อยับยั้งคอลลาจีเนส อาจใช้วิตามินซีร่วมด้วยเพื่อช่วยในการสร้างคอลลาเจนใหม่ยายับยั้ง COX2 (ซีลีคอกซิบ) : สำหรับเยื่อบุตาอักเสบ เล็กน้อย ให้ซีลีคอกซิบ 100 มก. รับประทานวันละสองครั้ง มีประสิทธิภาพดีในการลดปวดและควบคุมการอักเสบ หากไม่มีข้อห้ามเช่นโรคหอบหืด ควรใช้ตั้งแต่แรกเริ่มกาวไซยาโนอะคริเลต : ทาที่ก้นแผลเมื่อใกล้จะทะลุ5)
การรักษาด้วยยากดภูมิคุ้มกันอย่างเป็นระบบเป็นหลักของการรักษา
เพรดนิโซโลนชนิดรับประทาน : ใน PUK เริ่มต้นที่ 1-1.5 มก./กก./วัน ในการรักษาเริ่มต้นของเยื่อบุตาอักเสบ ที่มีภาวะแทรกซ้อน ให้ใช้ 0.5-1 มก./กก./วันการรักษาด้วยสเตียรอยด์แบบพัลส์ เยื่อบุตาอักเสบ ชนิดเนื้อตายหรือ PUK ที่ลุกลามเร็ว ให้เมทิลเพรดนิโซโลน 1 กรัม/วัน นาน 3 วันยากดภูมิคุ้มกัน (ที่ช่วยลดการใช้สเตียรอยด์ ) : นำมาใช้ตั้งแต่เนิ่นๆ ในกรณีที่เสี่ยงต่อการทะลุ ดื้อต่อสเตียรอยด์ หรือมีภาวะแทรกซ้อนจากโรคข้ออักเสบรูมาตอยด์
เมโธเทรกเซท (MTX)PUK และเยื่อบุตาอักเสบ ที่เกี่ยวข้องกับโรคข้ออักเสบรูมาตอยด์ นอกจากนี้ยังใช้ตั้งแต่เนิ่นๆ และ aggressively ในฐานะ DMARDs สำหรับโรคข้ออักเสบรูมาตอยด์เองไซโคลฟอสฟาไมด์ : เลือกใช้สำหรับ PUK และเยื่อบุตาอักเสบ ชนิดเนื้อตายที่เกี่ยวข้องกับหลอดเลือดอักเสบทั่วร่างกาย เช่น ลูปัส อีริทีมาโตซัส ทั่วร่าง, หลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA, และโพลีอาร์เทอไรติส โนโดซาอะซาไธโอพรีน เยื่อบุตาอักเสบ มีรายงานว่าด้อยกว่า MTX และไซโคลฟอสฟาไมด์ ดังนั้นจึงต้องใช้ความระมัดระวังในการเลือกไซโคลสปอริน ม่านตาอักเสบที่ไม่ติดเชื้อ และเยื่อบุตาอักเสบ ร่วมกับม่านตาอักเสบ เริ่มต้นที่ 2-3 มก./กก./วัน ปรับขนาดยาเพื่อให้ระดับ trough ในเลือดไม่เกิน 150 นาโนกรัม/มล. ผลข้างเคียงรวมถึงการทำงานของไตบกพร่อง จำเป็นต้องตรวจเลือดเป็นประจำ ห้ามใช้ในเยื่อบุตาอักเสบ ที่เกี่ยวข้องกับโรคเบห์เซ็ตชนิดมีอาการทางระบบประสาทไมโคฟีโนเลท โมเฟทิล ก็เป็นทางเลือกหนึ่ง
ยาชีวภาพ : นำมาใช้ในกรณีที่ดื้อต่อการรักษาด้วยยากดภูมิคุ้มกัน
แอนติบอดีต่อต้าน TNF -α : อินฟลิซิแมบ (Remicade®) และอะดาลิมูแมบ (Humira®) ถูกใช้ ในฐานะ DMARDs สำหรับโรคข้ออักเสบรูมาตอยด์ แสดงประสิทธิภาพสูงในการยับยั้งการทำลายกระดูก และยังมีประสิทธิภาพสำหรับเยื่อบุตาอักเสบ ร่วมกับม่านตาอักเสบ ริทูซิแมบ PUK ที่ดื้อต่อการรักษาและหลอดเลือดอักเสบอีทานเนอร์เซปต์: ข้อควรระวัง : มีรายงานปฏิกิริยาที่ขัดแย้งกันซึ่งกระตุ้นให้เกิดการอักเสบของดวงตารวมถึงเยื่อบุตาอักเสบ แม้ว่าจะเป็นสารยับยั้ง TNF α ดังนั้นจึงไม่แนะนำในกรณีเยื่อบุตาอักเสบ มีรายงานว่าอะดาลิมูแมบ มีประสิทธิภาพสำหรับ PUK ที่เกี่ยวข้องกับ hidradenitis suppurativa 7)
การรักษาโรคข้ออักเสบรูมาตอยด์ด้วย DMARDs : ยาแก้รูมาติซึมที่ปรับเปลี่ยนโรคถูกใช้ตั้งแต่เนิ่นๆ และ aggressively เพื่อป้องกันการลุกลามของการทำลายข้อต่อ ยากดภูมิคุ้มกันเช่นเมโธเทรกเซท และ DMARDs ชีวภาพเช่นแอนติบอดีต่อต้าน TNF α เป็นหลัก ในช่วงไม่กี่ปีที่ผ่านมา การใช้ยาชีวภาพตั้งแต่เนิ่นๆ ได้ยับยั้งการทำลายกระดูกและปรับปรุงคุณภาพชีวิตในระยะยาวอย่างมีนัยสำคัญ เพื่อบรรเทาอาการข้อต่อ NSAIDs และสเตียรอยด์ ชนิดรับประทานถูกใช้ในระยะสั้นการป้องกันการติดเชื้อ : ก่อนและระหว่างการใช้ยากดภูมิคุ้มกันและยาชีวภาพ จำเป็นต้องตรวจร่างกายอย่างละเอียด และคัดกรองการกลับมาทำงานของไวรัสตับอักเสบบีและการติดเชื้อวัณโรคแฝง
Q
สามารถใช้ยาหยอดตาสเตียรอยด์ในการรักษา PUK ได้หรือไม่?
A
ยาหยอดตาสเตียรอยด์ เฉพาะที่อาจส่งเสริมการละลายของกระจกตา (keratolysis) ดังนั้นควรใช้ด้วยความระมัดระวังในการรักษา PUK การรักษาหลักคือการกดภูมิคุ้มกันทางระบบ โดยใช้ prednisolone ชนิดรับประทาน 1-1.5 มก./กก./วัน เป็นพื้นฐาน ร่วมกับ methotrexate ในกรณีที่มี rheumatoid arthritis และ cyclophosphamide ในกรณีที่มี vasculitis การรักษาเฉพาะที่แนะนำให้ใช้ยาหยอดตา cyclosporine หรือ doxycycline ชนิดรับประทาน
การทะลุของกระจกตา หรือกรณีที่ใกล้จะทะลุเป็นข้อบ่งชี้ในการผ่าตัด
การตัดเยื่อบุตา (การผ่าตัด Brown) : มีประสิทธิภาพสำหรับแผลที่กระจกตา แบบ Mooren ตัดเยื่อบุตา ที่มีเลือดคั่งกว้าง 3-4 มม. จากลิมบัส เริ่มจากปลายทั้งสองข้างของแผลถึงตำแหน่ง 2 นาฬิกา ยังใช้กับแผลที่กระจกตา ส่วนปลายที่เกิดร่วมกับโรคคอลลาเจนการสร้างเยื่อบุกระจกตา : หลังตัดเยื่อบุตา หากปล่อยให้ตาขาว เปลือย เยื่อบุตา ที่เป็นโรคอาจขยายกลับมาได้ ดังนั้นจึงเย็บชิ้นเยื่อบุกระจกตา บางๆ 2-3 ชิ้นที่ทำจากกระจกตา ผู้บริจาคเป็นแนวเขื่อนกั้นที่ลิมบัส ของกระจกตา หลังผ่าตัดใส่คอนแทคเลนส์การปลูกถ่ายกระจกตา ชั้นผิวกระจกตา ได้ ใช้กระจกตา ที่เก็บรักษาไว้ ขูดเนื้อเยื่อที่เจริญที่ก้นแผลด้วยมีดกอล์ฟอย่างเพียงพอก่อนปลูกถ่าย สามารถใช้ร่วมกับการผ่าตัด Brown หรือการสร้างเยื่อบุกระจกตา การปลูกถ่ายกระจกตา แบบชั้น (lamellar keratoplasty)PUK ที่เกี่ยวข้องกับยา checkpoint inhibitor ซึ่งรักษาด้วยการปลูกถ่ายกระจกตา แบบชั้นขนาดเล็ก5) การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ : มีรายงานว่ามีประสิทธิภาพในแผล Mooren และ PUK ที่เกิดร่วมกับโรคคอลลาเจนการปลูกถ่ายเนื้อเยื่อ Tenon แบบสลิง : มีรายงานการปลูกถ่ายแผ่นแปะวงแหวน Tenon แบบสลิงที่ดัดแปลงสำหรับกรณี PUK ระยะลุกลามที่มีกระจกตา รูปนาฬิกาทราย4) มีข้อดีคือเป็นเนื้อเยื่อตนเอง ไม่มีการปฏิเสธการผ่าตัดแปะแผ่น : ในกรณีตาขาว อ่อนตัวและทะลุ ทำการซ่อมแซมตาขาว โดยการผ่าตัด เช่น การแปะแผ่น เพื่อป้องกันลูกตาฝ่อ
หลังผ่าตัด จำเป็นต้องใช้ยาหยอดตาสเตียรอยด์ หรือยากดภูมิคุ้มกันเฉพาะที่และทางระบบต่อไปเพื่อกดการปฏิเสธ ในกรณีทะลุที่มีพื้นหลังเป็นตาขาว อักเสบ ตาขาว จะบางเป็นบริเวณกว้างและโรคมักดำเนินต่อหลังผ่าตัด ดังนั้นจึงจำเป็นต้องใช้ร่วมกับการกดภูมิคุ้มกันทางระบบ
มีรายงานผู้ป่วยที่การฉีดยาเดกซาเมทาโซนใต้เยื่อบุตา (Ozurdex ) ได้ผลดีต่อ PUK ในผู้ป่วยสูงอายุที่ไม่สามารถทนต่อการรักษาด้วยยากดภูมิคุ้มกันแบบทั่วร่างกาย การอักเสบสามารถควบคุมได้นาน 11 เดือนโดยไม่มีภาวะสเคลอโรมาลาเซียหรือความดันลูกตา สูงหลังการฉีดสามครั้ง 8)
พยาธิสรีรวิทยาของ PUK เกี่ยวข้องทั้งภูมิคุ้มกันแบบฮิวโมรอลและเซลลูลาร์ ในโรคข้ออักเสบรูมาตอยด์และหลอดเลือดอักเสบ มีการผลิตไซโตไคน์ที่ก่อการอักเสบมากเกินไปในเยื่อหุ้มข้อและผนังหลอดเลือด สร้างพื้นฐานสำหรับปฏิกิริยาภูมิแพ้ชนิดที่ 3 ทั่วร่างกาย อิมมูนคอมเพล็กซ์ที่ผลิตโดยแอนติบอดีที่ทำปฏิกิริยากับตนเองจะไปจับที่หลอดเลือดบริเวณลิมบัส ของกระจกตา และบริเวณรอบข้าง กระตุ้นวิถีคลาสสิกของคอมพลีเมนต์ การกระตุ้นคอมพลีเมนต์ เหนี่ยวนำให้เกิดคีโมแทกซิสของนิวโทรฟิลและมาโครฟาจ และเซลล์อักเสบเหล่านี้จะปล่อยคอลลาจีเนสและโปรตีเอส
ไซโตไคน์ที่ก่อการอักเสบ (TNF -α, IL-6 ฯลฯ) กระตุ้นเคอราโทไซต์ให้ผลิตเมทริกซ์เมทัลโลโปรตีเนส (MMP) 1) MMP ย่อยสลายคอลลาเจนบริเวณรอบนอกกระจกตา ทำให้กระจกตา บางลงและเกิดแผล ในโรคข้ออักเสบรูมาตอยด์ เกิดการแทรกซึมของลิมโฟไซต์ในเยื่อหุ้มข้อ การสร้างเส้นเลือดใหม่ และการเพิ่มจำนวนของเยื่อหุ้มข้อ และไซโตไคน์ที่ก่อการอักเสบทำให้เกิดการทำลายเนื้อเยื่อผ่านการตายของคอนโดรไซต์และการกระตุ้นออสทีโอคลาสต์ เชื่อว่ากลไกการทำลายเนื้อเยื่อที่คล้ายกันนี้ทำงานที่บริเวณรอบนอกกระจกตา
ในช่วงไม่กี่ปีที่ผ่านมา บทบาทของเซลล์ Th17 และ IL-17 ได้รับความสนใจ 1) ไซโตไคน์ เช่น TGF-β1, IL-6 และ IL-21 ส่งเสริมการแยกตัวของ Th17 และ IL-1 กระตุ้นการแยกตัวของ Th17 เพิ่มเติม IL-17 ที่หลั่งโดย Th17 จะเพิ่มการผลิต MMP เร่งการย่อยสลายสโตรมาของกระจกตา 1) มีรายงานว่าการยับยั้ง Th17 ช่วยลดภาวะแทรกซ้อนทางตาของ PUK 1)
ในโรซาเซียชนิดแกรนูโลมาโตซัส IL-37 จะถูกปล่อยออกจากผิวหนังชั้นนอก กระตุ้นแมสต์เซลล์ให้ปล่อยโปรตีเอส เช่น ไคเมส ทริปเตส และ MMP 1) เชื่อว่าสภาพแวดล้อมจุลภาคที่อักเสบนี้ส่งเสริมการเอนเอียงไปทาง Th17 ซึ่งนำไปสู่การพัฒนาของ PUK 1)
เมื่อเกิดแผลที่กระจกตา ส่วนปลายหรือเยื่อบุตาอักเสบ ชนิดเนื้อตาย การพยากรณ์โรคทางสายตามักไม่ดี เยื่อบุตาอักเสบ ชนิดเนื้อตายมักเกิดในทศวรรษที่ 7 ของชีวิต ประมาณ 60% ของกรณีเกิดในตาทั้งสองข้าง และหากไม่ได้รับการรักษาอย่างเหมาะสมตั้งแต่เนิ่นๆ อาจทำให้ตาบอดหรือรักษาลูกตาไว้ได้ยาก ในโรคข้ออักเสบรูมาตอยด์ชนิดร้ายแรง ภาวะแทรกซ้อนของหลอดเลือดอักเสบทั่วร่างกายที่ปอด หัวใจ และไต ส่งผลกระทบไม่เพียงต่อการมองเห็น แต่ยังรวมถึงการรอดชีวิตด้วย สเคลอโรมาลาเซีย พอร์โฟแรนส์ มักเกิดในผู้ป่วย RA ที่ได้รับการรักษามาเป็นเวลานาน และเมื่อถึงเวลาที่มีอาการทั่วไป มักจะสายเกินไปสำหรับการรักษา การวินิจฉัยตั้งแต่เนิ่นๆ และการแทรกแซงการรักษาตั้งแต่เนิ่นๆ เป็นกุญแจสำคัญในการปรับปรุงการพยากรณ์โรค
ลิมบัส ของกระจกตา เป็นรอยต่อระหว่างเยื่อบุกระจกตา และเยื่อบุตา ขาว เป็นบริเวณที่มีหลอดเลือด ระบบภูมิคุ้มกัน และเส้นประสาทหนาแน่น ลิมบัส มีเซลล์แลงเกอร์ฮานส์จำนวนมาก ซึ่งเกี่ยวข้องกับการนำเสนอแอนติเจน ในขณะที่กระจกตา ส่วนกลางไม่มีหลอดเลือด ส่วนรอบนอกได้รับสารเชิงซ้อนภูมิคุ้มกันและเซลล์อักเสบจากเครือข่ายหลอดเลือดลิมบัส ได้ง่าย เนื่องจากลักษณะทางกายวิภาคนี้ ในแผลที่กระจกตา ส่วนรอบนอกที่เกี่ยวข้องกับโรคคอลลาเจน สารเชิงซ้อนภูมิคุ้มกันจะสะสมที่ลิมบัส ถึงส่วนรอบนอกของกระจกตา กระตุ้นปฏิกิริยาภูมิแพ้ชนิดที่ 3 และเอนไซม์ย่อยสลายเมทริกซ์นอกเซลล์ที่ปล่อยออกมาจากเซลล์ภูมิคุ้มกันที่แทรกซึมมีส่วนเกี่ยวข้องในการเกิดแผล
Q
ทำไมรอยโรคจึงเกิดขึ้นที่ส่วนรอบนอกของกระจกตา?
A
ลิมบัส ของกระจกตา เป็นบริเวณที่มีหลอดเลือด ระบบภูมิคุ้มกัน และเส้นประสาทหนาแน่น และมีเซลล์แลงเกอร์ฮานส์จำนวนมาก ในขณะที่กระจกตา ส่วนกลางไม่มีหลอดเลือด ส่วนรอบนอกได้รับสารเชิงซ้อนภูมิคุ้มกันและเซลล์อักเสบจากเครือข่ายหลอดเลือดลิมบัส ได้ง่าย ในโรคภูมิต้านตนเอง สารเชิงซ้อนภูมิคุ้มกันจะสะสมในหลอดเลือดลิมบัส และกระตุ้นระบบคอมพลีเมนต์ ทำให้เกิดการสะสมของนิวโทรฟิลและมาโครฟาจที่ทำลายสโตรมาของกระจกตา ดังนั้นรอยโรคจึงมักเกิดที่ส่วนรอบนอก
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
ด้วยการแพร่หลายของสารยับยั้งจุดตรวจภูมิคุ้มกัน (ICI ) มีรายงาน PUK ที่เป็น irAE ในการรักษาแบบผสมผสานของ ipilimumab (แอนติบอดีต่อต้าน CTLA-4) และ nivolumab (แอนติบอดีต่อต้าน PD-1) อุบัติการณ์ของ irAE เกิน 90% 5) PUK ที่เกี่ยวข้องกับ ICI อาจดื้อต่อยาหยอดสเตียรอยด์ ขนาดสูงและยาหยอดไซโคลสปอริน และมีรายงานกรณีที่ต้องปลูกถ่ายกระจกตา แบบชั้น 5) การสร้างสมดุลระหว่างการรักษาเนื้องอกอย่างต่อเนื่องและการจัดการ irAE เป็นความท้าทาย และการทำงานร่วมกับแพทย์ด้านมะเร็งเป็นสิ่งจำเป็น
สำหรับผู้ป่วยที่ไม่สามารถทนต่อการรักษาด้วยการกดภูมิคุ้มกัน ทั่วร่างกาย ได้มีการลองฉีดปลูกถ่ายเดกซาเมทาโซนใต้เยื่อบุตา (Ozurdex ) 8) ด้วยการให้ซ้ำหลายครั้ง สามารถควบคุมการอักเสบในระยะยาวได้โดยไม่เกิดการละลายของตาขาว หรือความดันลูกตา สูง 8) ในฐานะการรักษาเฉพาะที่ที่สามารถหลีกเลี่ยงผลข้างเคียงทั่วร่างกาย คาดว่าจะมีการตรวจสอบเพิ่มเติมในอนาคต
เนื่องจากวิถี Th17/IL-17 เกี่ยวข้องอย่างลึกซึ้งในพยาธิสรีรวิทยาของ PUK การรักษาที่มุ่งเป้า Th17 จึงได้รับความสนใจ ในกรณี PUK ที่เกี่ยวข้องกับโรซาเซียชนิดแกรนูโลมาที่ตอบสนองต่อ isotretinoin มีการเสนอว่าผลการยับยั้ง Th17 และการส่งเสริมทีเซลล์ควบคุมของ isotretinoin อาจมีส่วนเกี่ยวข้อง 1)
มีการรายงานการปลูกถ่ายเนื้อเยื่อแบบสลิงจากแคปซูลเทนอนที่ดัดแปลงสำหรับ PUK ระยะลุกลาม 4) เนื่องจากเป็นเนื้อเยื่อตนเอง จึงไม่มีการปฏิเสธ และสามารถทำได้แม้ในสถานการณ์ที่ยากต่อการได้รับกระจกตา จากผู้บริจาค 4)
Hsiao FC, Meir YJ, Hsiao CH, et al. Peripheral ulcerative keratitis in a patient with granulomatous rosacea. Taiwan J Ophthalmol. 2023;13(1):80-83.
Uchida S, Kaji Y, Ui M, et al. Peripheral ulcerative keratitis associated with large vessel vasculitis. Cureus. 2021;13(6):e15767.
Dallalzadeh LO, Ang MJ, Beazer AP, Spencer DB, Afshari NA. Peripheral ulcerative keratitis secondary to severe hidradenitis suppurativa. Am J Ophthalmol Case Rep. 2022;25:101403.
Anitha V, Ghorpade A, Ravindran M. A modified Tenon’s sling annular graft for advanced peripheral ulcerative keratitis with an hourglass cornea. Indian J Ophthalmol. 2022;70(2):655-657.
Aschauer J, Donner R, Lammer J, Schmidinger G. Bilateral corneal perforation in Ipilimumab/Nivolumab-associated peripheral ulcerative keratitis. Am J Ophthalmol Case Rep. 2022;28:101686.
Hsieh HH, Shen EP. Peripheral ulcerative keratitis secondary to chronic Citrobacter koseri canaliculitis. Taiwan J Ophthalmol. 2023;13(3):376-379.
Acharya I, Jalloh MI, Trevisan CD, Haas CJ. Hidradenitis suppurativa and peripheral ulcerative keratitis. J Community Hosp Intern Med Perspect. 2024;14(6):89-93.
Ghoraba HH, Or C, Ahluwalia A, et al. Subconjunctival dexamethasone implant (Ozurdex ) for peripheral ulcerative keratitis. Am J Ophthalmol Case Rep. 2025;39:102379.
Campagne O, Vinet E, Engel L, et al. Ocular manifestations of inflammatory bowel disease. Ocul Surf. 2023;29:326-339.