เยื่อบุตาอักเสบแห้ง (Keratoconjunctivitis Sicca)
การทดสอบ Schirmer: ≤5 มม./5 นาที บ่งชี้การหลั่งน้ำตาลดลง
BUT (Break-up Time): ≤5 วินาที บ่งชี้ชั้นน้ำตาไม่เสถียร
การย้อมฟลูออเรสซีน: รอยโรคเยื่อบุผิวแบบจุดที่กระจกตาและเยื่อบุตาส่วนล่าง

โรคข้ออักเสบรูมาตอยด์ (RA) เป็นโรคภูมิต้านตนเองเรื้อรังที่มีการอักเสบ โดยมีเยื่อหุ้มข้อเป็นตำแหน่งหลักของพยาธิสภาพ แสดงอาการได้หลากหลายทั่วร่างกาย เช่น ปอด ผิวหนัง และดวงตา และเป็นโรคที่พบบ่อยที่สุดในกลุ่มโรคคอลลาเจน
พบได้บ่อยในผู้หญิงอายุ 30-60 ปี อัตราส่วนชายต่อหญิงประมาณ 1:3 ในผู้ที่เริ่มมีอาการสูงอายุ สัดส่วนของผู้ชายจะเพิ่มขึ้น ความชุกในญี่ปุ่นประมาณ 0.5-1% ของประชากร (ประมาณ 600,000 ถึง 1.2 ล้านคน)
ผู้ป่วย RA ประมาณ 25-30% มีอาการทางตาบางอย่าง 1) ความถี่ของภาวะแทรกซ้อนทางตาเกี่ยวข้องกับระยะเวลาของโรค กิจกรรมของโรค และการมีอาการนอกข้อ 2)
ภาวะแทรกซ้อนทางตาที่เกี่ยวข้องกับ RA แบ่งออกเป็น 5 ประเภทดังนี้
| ภาวะแทรกซ้อนทางตา | ความถี่ | ลักษณะสำคัญ |
|---|---|---|
| เยื่อบุตาอักเสบและกระจกตาอักเสบแห้ง (ตาแห้ง) | พบบ่อยที่สุด | มักพบร่วมกับกลุ่มอาการโจเกรน |
| เยื่อบุตาขาวอักเสบ | ค่อนข้างบ่อย | ปวดตา ตาแดงลึก อาจมีเนื้อตาย |
| เยื่อบุตาขาวชั้นตื้นอักเสบ | ค่อนข้างบ่อย | การอักเสบผิวเผิน มีแนวโน้มหายได้เอง |
| แผลที่กระจกตาส่วนปลาย | พบได้ค่อนข้างน้อย | กระจกตาบางลงอย่างรวดเร็วและเสี่ยงต่อการทะลุ |
| ม่านตาอักเสบร่วมกับซิลิอารีบอดี | พบได้น้อย | ยูเวียอักเสบส่วนหน้า |
รูมาตอยด์ชนิดร้ายแรงเป็นชนิดรุนแรงที่มาพร้อมกับเยื่อบุตาอักเสบ เยื่อหุ้มปอดอักเสบ ปอดอักเสบชนิดคั่นกลาง เยื่อหุ้มหัวใจอักเสบ กล้ามเนื้อหัวใจอักเสบ เส้นประสาทอักเสบหลายเส้นเดี่ยว หลอดเลือดแดงมีเซนเทอริกอุดตัน และแผลที่ปลายนิ้ว มีการพยากรณ์โรคที่ไม่ดี
ประมาณ 25-30% ของผู้ป่วยมีอาการทางตาบางอย่าง อาการที่พบบ่อยที่สุดคือตาแห้ง (เยื่อบุตาอักเสบและกระจกตาอักเสบชนิดแห้ง) รองลงมาคือเยื่อบุตาอักเสบและเยื่อบุตาชั้นนอกอักเสบ แผลที่กระจกตาส่วนปลายและเยื่อบุตาอักเสบชนิดเนื้อตายพบได้ค่อนข้างน้อย แต่เป็นภาวะแทรกซ้อนร้ายแรงที่ส่งผลโดยตรงต่อการพยากรณ์โรคทางสายตา
อาการที่ผู้ป่วยรับรู้แตกต่างกันไปตามชนิดของภาวะแทรกซ้อนทางตา
เยื่อบุตาอักเสบแห้ง (Keratoconjunctivitis Sicca)
การทดสอบ Schirmer: ≤5 มม./5 นาที บ่งชี้การหลั่งน้ำตาลดลง
BUT (Break-up Time): ≤5 วินาที บ่งชี้ชั้นน้ำตาไม่เสถียร
การย้อมฟลูออเรสซีน: รอยโรคเยื่อบุผิวแบบจุดที่กระจกตาและเยื่อบุตาส่วนล่าง
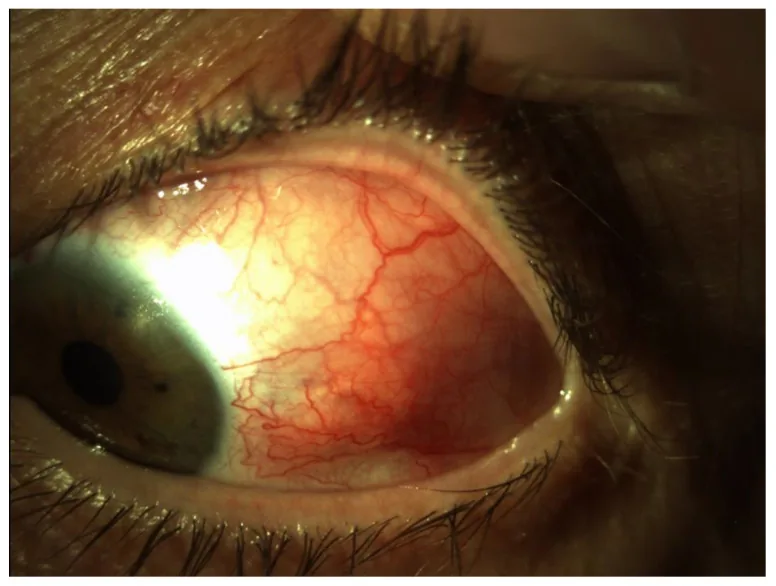
เยื่อบุตาอักเสบ (Scleritis)
ชนิดกระจายด้านหน้า: ตาแดงและบวมของเยื่อบุตาทั้งหมด
ชนิดเป็นก้อนด้านหน้า: มีก้อนเกิดขึ้นที่เยื่อบุตา
ชนิดเนื้อตาย: จุดขาดเลือดสีขาวเหลืองตรงกลาง ภาพหลอดเลือดหายไป
เยื่อบุตาอักเสบส่วนหลัง: บวมของจอตา, T-sign (ในการตรวจอัลตราซาวนด์)
เยื่อบุตาชั้นนอกอักเสบ (Episcleritis)
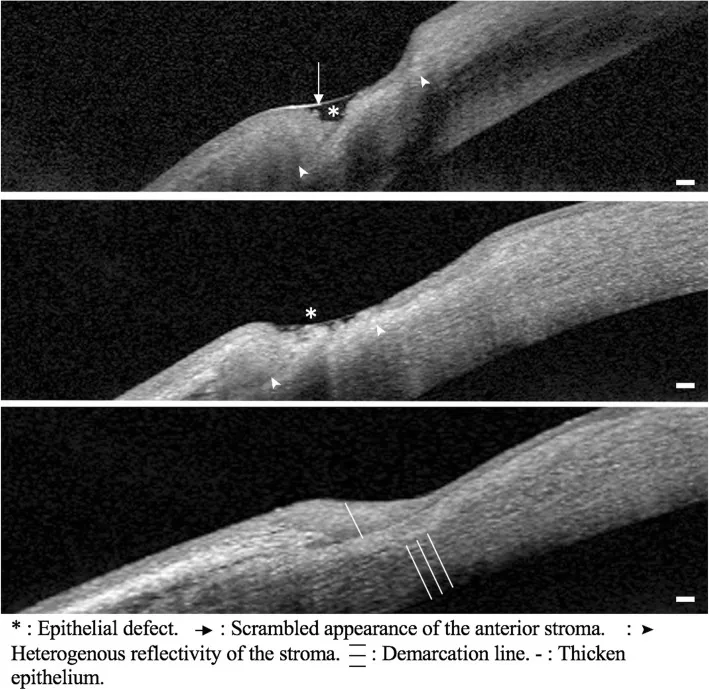
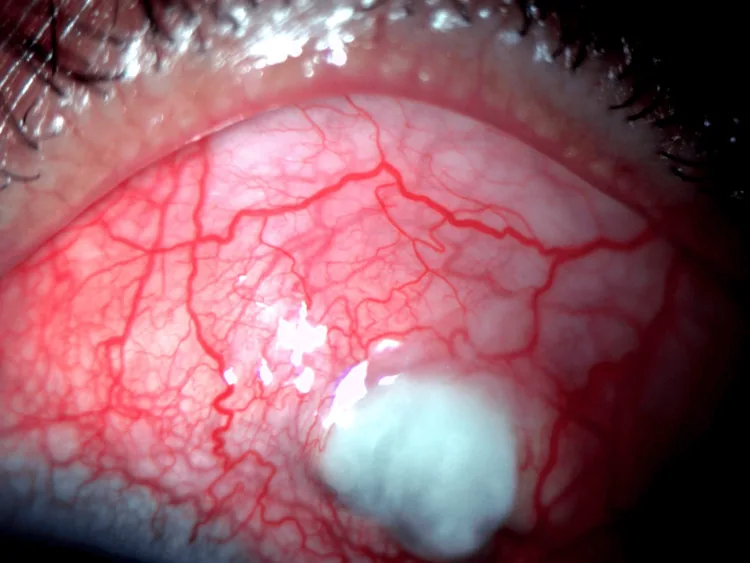
แผลที่กระจกตาส่วนปลาย
ตำแหน่ง: กระจกตาบางเป็นร่องตามแนว 1-2 มม. จากลิมบัส
การลุกลาม: ขยายเป็นวงกว้างรูปพระจันทร์เสี้ยว อาจทะลุได้อย่างรวดเร็ว
การย้อมฟลูออเรสซีน: ให้ผลบวกบริเวณที่เยื่อบุผิวบกพร่อง
การจำแนกชนิดของเยื่อบุตาอักเสบ (scleritis) ตาม Watson แบ่งเป็นเยื่อบุตาอักเสบส่วนหน้า (ชนิดกระจาย ชนิดเป็นก้อน ชนิดเนื้อตาย) และเยื่อบุตาอักเสบส่วนหลัง โดยชนิดเนื้อตายรุนแรงที่สุด7) ผู้ป่วยเยื่อบุตาอักเสบประมาณ 30-50% มีโรคภูมิต้านตนเองทั่วร่างกาย โดย RA พบบ่อยที่สุด5)
ในเยื่อบุตาอักเสบ (scleritis) หลอดเลือดของตาขาว (ชั้นลึกของลูกตาสีขาว) อักเสบ ร่วมกับปวดตาอย่างรุนแรง (ปวดลึก ปวดตุบๆ) ตาแดงเป็นสีแดงเข้ม กดแล้วไม่จางง่าย ในเยื่อบุตาอักเสบ (conjunctivitis) ตาแดงเป็นสีแดงสด ปวดเล็กน้อยหรือแสบร้อน ตาแดงกดแล้วจางง่าย หากสงสัยเยื่อบุตาอักเสบ (scleritis) ควรรีบพบจักษุแพทย์
โรคตาจาก RA เกิดจากกลไกภูมิต้านตนเองทำให้เกิดหลอดเลือดอักเสบทั่วร่างกายและการอักเสบแบบแกรนูโลมา ลุกลามไปยังหลอดเลือดของตาขาวและขอบกระจกตา11)
ผู้ป่วยที่เกิดตาขาวอักเสบชนิดเนื้อตายหรือแผลที่กระจกตาส่วนปลายมีอัตราการรอดชีวิต 10 ปีลดลงตามรายงาน 8) และรอยโรคตานี้เป็นตัวบ่งชี้กิจกรรมของหลอดเลือดอักเสบทั่วร่างกาย
การวินิจฉัย RA ขึ้นอยู่กับเกณฑ์การจำแนก ACR/EULAR ปี 2010 9) โดยให้คะแนน 4 โดเมน ได้แก่ จำนวนข้อบวม การตรวจทางซีรั่มวิทยา (RF และ anti-CCP) ระยะเวลาของอาการ และสารบ่งชี้การอักเสบเฉียบพลัน (CRP และ ESR)
ในการตรวจเลือด การเพิ่มขึ้นของ ESR และ CRP, RF บวก (ประมาณ 75%, ลบประมาณ 25%), anti-CCP และ MMP-3 ที่เพิ่มขึ้นมีประโยชน์ในการวินิจฉัย 4) ในการเอกซเรย์ ลักษณะเฉพาะคือการกร่อนของข้อและการกร่อนของกระดูกที่มือและนิ้ว
ภาวะแทรกซ้อนทางตาประเมินโดยการตรวจดังต่อไปนี้
| วิธีการตรวจ | สิ่งที่ประเมิน | เกณฑ์การพบ |
|---|---|---|
| การทดสอบ Schirmer | ปริมาณการหลั่งน้ำตา | ≤5 มม./5 นาที บ่งชี้การหลั่งลดลง |
| เวลาแตกตัวของฟิล์มน้ำตา (BUT) | ความคงตัวของน้ำตา | ≤5 วินาที บ่งชี้ไม่คงตัว |
| กล้องจุลทรรศน์ชนิดกรีด | ตาขาว กระจกตา ส่วนหน้าของลูกตา | ยืนยันการเปลี่ยนแปลงแบบเนื้อตายและการบางของกระจกตา |
| การวัดความดันลูกตา | ต้อหิน / การตอบสนองต่อสเตียรอยด์ | จำเป็นเมื่อใช้สเตียรอยด์ |
| การตรวจอวัยวะภายในลูกตา | เยื่อบุตาอักเสบส่วนหลัง / บวมของจานประสาทตา | การแยกโรครอยโรคส่วนหลัง |
| อัลตราซาวนด์แบบ B-scan | เยื่อบุตาอักเสบส่วนหลัง | สัญญาณ T (ถุงน้ำ Tenon บวม) |
| MRI เบ้าตา | ประเมินขอบเขตของเยื่อบุตาอักเสบส่วนหลัง | ตาหนาขึ้น / เอฟเฟกต์การเพิ่มความเข้ม |
เยื่อบุตาอักเสบส่วนหลังมักถูกมองข้าม อาจแสดงอาการปวดตา ตาพร่า ตาโปน และเห็นภาพซ้อน สัญญาณ T ในอัลตราซาวนด์ B-scan มีประโยชน์ในการวินิจฉัย
ในผู้ป่วยตาขาวอักเสบ แนะนำให้ตรวจคัดกรองโรคทางระบบอย่างเป็นระบบ เช่น RF, ANA, ANCA, complement และเอกซเรย์ทรวงอก5).
แนะนำให้ตรวจตาเป็นประจำอย่างยิ่ง การตรวจพบตาขาวอักเสบและแผลที่กระจกตาส่วนปลายตั้งแต่เนิ่นๆ และการรักษาตั้งแต่เนิ่นๆ ส่งผลโดยตรงต่อพยากรณ์โรคทางสายตา โดยเฉพาะในช่วงที่โรค RA มีกิจกรรมสูงหรือใน RA ชนิดร้ายแรง การตรวจคัดกรองทางตาจึงมีความสำคัญแม้ไม่มีอาการ นอกจากนี้ ผู้ป่วยที่ใช้ยา hydroxychloroquine จำเป็นต้องติดตามความเป็นพิษต่อจอประสาทตาเป็นประจำ
การรักษาโรคตาที่เกี่ยวข้องกับ RA ดำเนินการด้วยสองแนวทาง: การรักษาเฉพาะที่ทางจักษุวิทยาและการรักษาทั่วร่างกายโดยอายุรแพทย์ (โรคข้อ)
ในเยื่อบุตาและกระจกตาอักเสบแห้งระดับเล็กน้อยถึงปานกลาง ให้ใช้วิธีการต่อไปนี้แบบเป็นขั้นตอน
ในกรณีที่มีโรคร่วม Sjögren’s syndrome ภาวะตาแห้งมักรุนแรงขึ้น และอาจพิจารณาเพิ่มยาหยอดตาไซโคลสปอริน
| ความรุนแรง | ทางเลือกการรักษา |
|---|---|
| ไม่รุนแรง | NSAIDs รับประทาน (ไดโคลฟีแนคโซเดียม 75-100 มก./วัน, อินโดเมธาซิน 75 มก./วัน) |
| ปานกลาง | เพรดนิโซโลน 0.5-1 มก./กก./วัน รับประทาน ลดขนาดลงเมื่อได้ผล |
| รุนแรง / เนื้อตาย | Methylprednisolone 1 กรัม/วัน นาน 3 วัน ให้ทางหลอดเลือดดำแบบพัลส์ + ยากดภูมิคุ้มกัน |
| ข้อบ่งชี้การใช้ยากดภูมิคุ้มกัน | Cyclophosphamide (2 มก./กก./วัน) หรือ Azathioprine (2 มก./กก./วัน) |
| ดื้อต่อการรักษา | ยาชีววัตถุ เช่น Rituximab และ Tocilizumab |
| ตาขาวทะลุ | การปลูกถ่ายกระจกตาชั้นผิว / การปลูกถ่ายตาขาวโดยใช้กระจกตาที่เก็บรักษาไว้ |
ในเยื่อตาขาวอักเสบชนิดเป็นก้อนและชนิดกระจาย ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์อาจได้ผล แต่เยื่อตาขาวอักเสบชนิดเนื้อตายจำเป็นต้องได้รับการรักษาด้วยการกดภูมิคุ้มกันที่รุกมากขึ้น6).
การรักษาทั้งร่างกายสำหรับ RA ใช้ดังนี้4).
DMARDs (ยาปรับเปลี่ยนโรคต้านรูมาติก):
DMARDs ชีวภาพ:
ยับยั้ง JAK:
สเตียรอยด์ (เช่น เพรดนิโซโลน) เมื่อใช้เป็นเวลานานมีความเสี่ยงต่อการเกิดต้อกระจก (ต้อกระจกชนิดใต้แคปซูลด้านหลัง) ความดันลูกตาสูง และต้อหิน จึงจำเป็นต้องตรวจตาเป็นประจำ ยาชีวภาพบางชนิด เช่น แอนติบอดีต่อ TNF-α อาจทำให้เกิดยูเวียอักเสบแบบขัดแย้งได้น้อยครั้ง ไฮดรอกซีคลอโรควิน (HCQ) หากเกินขนาดที่กำหนดอาจทำให้เกิดพิษต่อจอประสาทตา (จอประสาทตาเสื่อมจากไฮดรอกซีคลอโรควิน) ดังนั้นจึงแนะนำให้ติดตามตาปีละครั้ง
การเกิดโรค RA เกี่ยวข้องกับปัจจัยทางพันธุกรรม (เช่น HLA-DR4/DR1) และปัจจัยสิ่งแวดล้อม (เช่น การสูบบุหรี่ การซิทรูลิเนชันของโปรตีนโดยแบคทีเรียในช่องปาก) มีการสร้างแอนติบอดีต่อตนเองต่อโปรตีนที่ถูกซิทรูลิเนต (แอนติบอดีต่อ CCP) และจับตัวเป็นสารประกอบภูมิคุ้มกันในข้อ
ในเยื่อหุ้มข้อ การทำลายเนื้อเยื่อดำเนินไปผ่านกลไกดังต่อไปนี้:
รอยโรคทางตาเป็นอาการเฉพาะที่ของหลอดเลือดอักเสบทั่วร่างกายและปฏิกิริยาภูมิคุ้มกันของ RA 3)
กลไกของเยื่อบุตาอักเสบ (scleritis):
กลไกการเกิดแผลที่กระจกตาส่วนขอบ:
กลไกการเกิดเยื่อบุตาอักเสบและกระจกตาอักเสบแห้ง (ร่วมกับกลุ่มอาการโชเกรน):
เยื่อบุตาอักเสบ (scleritis) และแผลที่กระจกตาส่วนขอบเป็นหนึ่งในอาการแสดงนอกข้อของ RA ซึ่งจะแย่ลงและดีขึ้นควบคู่ไปกับกิจกรรมของหลอดเลือดอักเสบทั่วร่างกาย การยับยั้งกิจกรรมของโรค RA ด้วยยาชีวภาพหรือยากดภูมิคุ้มกันยังช่วยให้รอยโรคทางตาดีขึ้นด้วย 1)
ประสิทธิภาพของริทูซิแมบ (แอนติบอดีต่อ CD20) 3) และโทซิลิซูแมบ (แอนติบอดีต่อตัวรับ IL-6) ในเยื่อบุตาอักเสบดื้อยาและแผลที่กระจกตาส่วนขอบได้รับการรายงานในรายงานผู้ป่วยและการศึกษาขนาดเล็ก การเสริมการรักษาทั้งระบบของ RA ด้วยยาชีวภาพอาจช่วยให้ภาวะแทรกซ้อนทางตาดีขึ้นและป้องกันการกลับเป็นซ้ำ
มีรายงานผู้ป่วยที่เกิดยูเวียอักเสบแบบขัดแย้ง (ปฏิกิริยาคล้ายยูเวียอักเสบแบบทำลายไมอีลิน) ระหว่างการให้แอนติบอดีต้าน TNF-α 4) จำเป็นต้องมีการตรวจติดตามทางจักษุวิทยาก่อนและหลังการให้ยา และพิจารณาทบทวนการให้ยาต่อเมื่อมีการอักเสบรุนแรงขึ้น
ยับยั้ง JAK (เช่น โทฟาซิทินิบ บาริซิทินิบ) กำลังแพร่หลายมากขึ้นในฐานะการรักษาทั้งระบบสำหรับ RA และการวิจัยเกี่ยวกับผลต่อการอักเสบของตา เช่น ตาอักเสบชนิดสเคลอไรติส ก็กำลังดำเนินไป เส้นทาง JAK-STAT เกี่ยวข้องกับการอักเสบของตาผ่านสัญญาณ IL-6 และ IFN-γ และคาดว่าจะมีการประยุกต์ใช้เฉพาะที่ในดวงตา
ในกรณีที่มีการทะลุของแผลที่กระจกตาส่วนปลายอย่างรุนแรง ได้มีการลองใช้วิธีการทางวิศวกรรมเซลล์ เช่น การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ กระจกตาเทียม และการปลูกถ่ายเซลล์สโตรมาของกระจกตาที่เพาะเลี้ยง การประเมินผลระยะยาวยังคงเป็นความท้าทาย
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.