건성 각결막염

류마티스 관절염과 안구 병변(안구건조증, 공막염)
1. 류마티스 관절염과 안구 병변이란?
섹션 제목: “1. 류마티스 관절염과 안구 병변이란?”류마티스 관절염(rheumatoid arthritis; RA)은 관절 활막을 주 병변 부위로 하는 만성 염증성 자가면역 질환입니다. 폐, 피부, 눈 등 전신에 다양한 증상을 나타내며, 교원병 중에서 가장 흔합니다.
3060세 여성에 호발하며, 남녀 비율은 약 1:3입니다. 고령 발병에서는 남성의 비율이 증가합니다. 일본의 유병률은 인구의 약 0.51%(약 60~120만 명)로 추정됩니다.
RA 환자의 약 25~30%에서 어떤 안구 증상이 나타납니다1). 안구 합병증의 빈도는 RA 유병 기간, 질환 활동성, 관절 외 증상의 유무와 관련이 있습니다2).
안구 합병증의 분류
섹션 제목: “안구 합병증의 분류”RA에 동반되는 안구 병변은 다음 5가지 유형으로 분류됩니다.
| 안구 합병증 | 빈도 | 주요 특징 |
|---|---|---|
| 건성 각결막염(안구건조증) | 가장 흔함 | 쇼그렌 증후군 동반 예가 많음 |
| 공막염 | 비교적 흔함 | 안통, 심층 충혈, 괴사성 형태 가능 |
| 상공막염(에피스클레라염) | 비교적 흔함 | 표층 염증, 자연 회복 경향 |
| 주변부 각막 궤양 | 비교적 드묾 | 급속한 각막 얇아짐 및 천공 위험 |
| 홍채모양체염 | 드묾 | 전방 포도막염 |
악성 류마티스 관절염은 공막염, 흉막염, 간질성 폐렴, 심낭염, 심근염, 다발성 단신경염, 장간막 동맥 색전증, 손끝 궤양을 동반하는 중증형으로 예후가 좋지 않습니다.
2. 주요 증상 및 임상 소견
섹션 제목: “2. 주요 증상 및 임상 소견”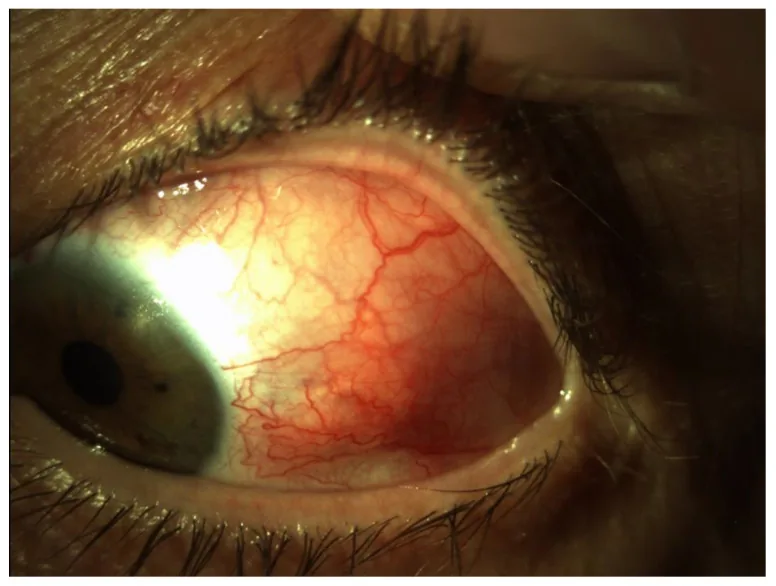
자각 증상
섹션 제목: “자각 증상”안 합병증의 종류에 따라 자각 증상이 다릅니다.
- 건성 각결막염: 안구 건조감, 이물감, 눈부심, 눈 피로, 시력 변동
- 공막염: 심한 안통(심부통, 박동성), 충혈, 눈부심, 눈물흘림
- 괴사성 공막염(천공성 공막연화증): 무통일 수 있으므로 간과하지 않도록 주의
- 상공막염: 국소적 발적, 경미한 통증, 자연 회복 경향
- 주변부 각막궤양: 충혈, 시력 저하, 천공 시 급성 안통
임상 소견(안과적 소견)
섹션 제목: “임상 소견(안과적 소견)”공막염
상공막염
주변부 각막 궤양
부위: 각막 윤부에서 1~2mm를 따라 생긴 홈 모양의 얇아짐.
진행: 초승달 모양으로 주변 방향으로 확대되며, 빠르게 천공에 이를 수 있음.
형광 염색: 상피 결손 부위에 플루오레세인 양성.
공막염은 Watson 분류에 따라 전방 공막염(미만성, 결절성, 괴사성)과 후방 공막염으로 나뉘며, 괴사성이 가장 중증이다7). 공막염 환자의 약 30~50%에서 전신 자가면역 질환이 동반되며, RA가 가장 많다5).
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”RA의 안병변은 자가면역 기전에 의한 전신 혈관염과 육아종성 염증이 공막 및 각막 윤부 혈관에 파급되어 발생한다11).
RA의 병태와 안구 파급
섹션 제목: “RA의 병태와 안구 파급”- 자가면역 기전: 활막의 림프구 침윤, 혈관 신생, 판누스 형성으로 연골 파괴 및 골 침식이 진행됨.
- 염증성 사이토카인: TNF-α, IL-1β, IL-6, IL-17이 조직 파괴를 주도함.
- 안구 침범: 공막 혈관에 면역 복합체 침착 → 보체 활성화 및 혈관염 → 육아종성 괴사성 염증
- 각막 변연부: 변연 혈관망에서의 III형 알레르기 반응 → MMP(기질 금속단백분해효소) 생성 → 각막 실질 콜라겐 분해
- 눈물샘 기능 저하: 쇼그렌 증후군 동반 시 림프구 침윤으로 인한 눈물샘 및 침샘 분비 감소
안구 병변의 위험 요인
섹션 제목: “안구 병변의 위험 요인”- RA 유병 기간이 긴 경우
- 류마티스 인자(RF) 고역가 및 항CCP 항체 양성
- 관절 외 증상(폐, 피부, 신경)을 동반한 악성 RA
- 쇼그렌 증후군 동반(건성 각결막염 위험 증가)
- 질환 활성도가 높은 경우(DAS28 고값)
- 흡연
괴사성 공막염이나 주변부 각막 궤양이 발생한 환자는 10년 생존율이 감소한다는 보고가 있으며8), 이러한 안구 병변은 전신 혈관염 활동성의 지표가 됩니다.
4. 진단 및 검사 방법
섹션 제목: “4. 진단 및 검사 방법”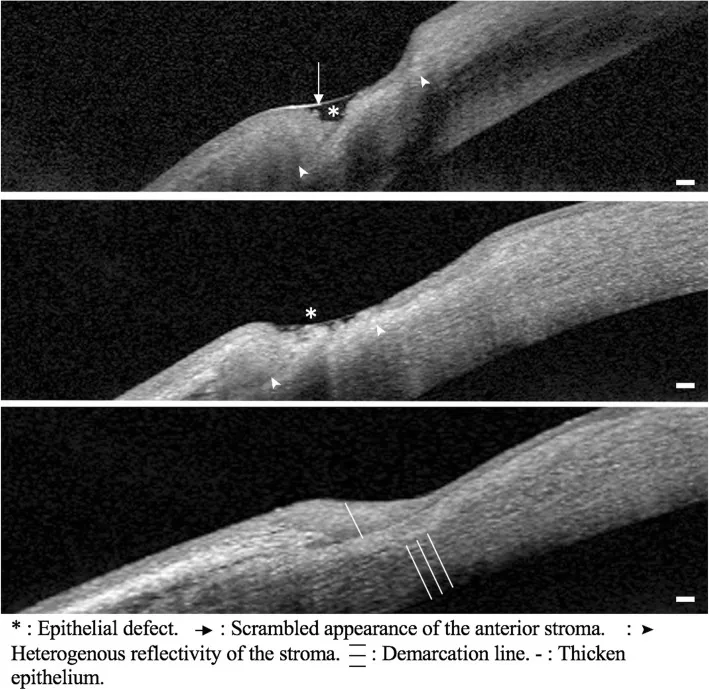
전신 진단
섹션 제목: “전신 진단”RA의 진단은 2010년 ACR/EULAR 분류 기준에 기반합니다9). 관절 종창 수, 혈청학적 검사(RF, 항CCP 항체), 증상 지속 기간, 급성기 반응물질(CRP, ESR)의 4개 영역을 점수화합니다.
혈액 검사에서는 ESR 상승, CRP 상승, RF 양성(약 75%, 약 25%는 음성), 항CCP 항체, MMP-3 상승이 진단에 유용합니다4). X선 검사에서는 손과 손가락의 관절 미란 및 골 침식 소견이 특징적입니다.
안과 검사
섹션 제목: “안과 검사”다음 검사를 통해 안 합병증을 평가합니다.
| 검사법 | 평가 대상 | 소견 기준 |
|---|---|---|
| Schirmer 검사 | 눈물 분비량 | 5mm/5분 이하이면 분비 저하 |
| 눈물막 파괴 시간(BUT) | 눈물막 안정성 | 5초 이하이면 불안정 |
| 세극등 현미경 | 공막, 각막, 전안부 | 괴사성 변화 및 각막 얇아짐 확인 |
| 안압 측정 | 녹내장, 스테로이드 반응 | 스테로이드 사용 시 필수 |
| 안저 검사 | 후부 공막염, 유두 부종 | 후부 병변 배제 |
| B-스캔 초음파 | 후부 공막염 | T-징후 (테논낭 수종) |
| 안와 MRI | 후부 공막염 범위 평가 | 공막 비후 및 조영 증강 |
후부 공막염은 간과되기 쉬우며, 안통, 시력 저하, 안구 돌출, 복시를 나타낼 수 있습니다. B-스캔 초음파에서 T-징후가 진단에 유용합니다.
감별 진단
섹션 제목: “감별 진단”- 감염성 공막염 (대상포진 바이러스, 세균)
- ANCA 관련 혈관염 (육아종성 다발혈관염, 현미경적 다발혈관염)
- 전신성 홍반성 루푸스 (SLE)
- 재발성 다발연골염
- 유육종증
- 무렌 각막궤양 (특발성)
공막염 환자에서는 전신 질환 검사를 위해 RF, ANA, ANCA, 보체, 흉부 X선 등의 체계적 검색이 권장됩니다5).
5. 표준 치료법
섹션 제목: “5. 표준 치료법”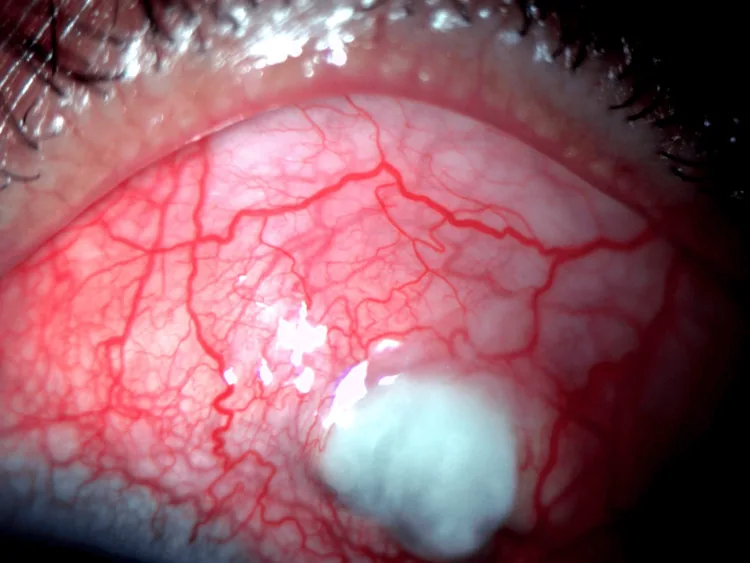
RA의 안병변 치료는 안과적 국소 치료와 내과 (류마티스내과)의 전신 치료를 함께 시행합니다.
건성 각결막염
섹션 제목: “건성 각결막염”경증에서 중등증의 건성 각결막염에는 다음을 단계적으로 적용합니다.
- 인공눈물 점안: 방부제 없는 제제를 선택 (장기 사용으로 인한 방부제 각막 독성 회피).
- 0.1% 히알루론산나트륨 점안액: 1일 5~6회 (각막 보호, 눈물 안정화)
- 눈물점 플러그 삽입술: 중등도 이상에서 효과적. 상하 눈물점에留置.
- 3% 디쿠아포솔나트륨 점안액: 1일 6회. 수분 및 뮤신 분비 촉진.
- 레바미피드 점안액: 뮤신 생성 강화. 쇼그렌 증후군 동반 시 유용.
쇼그렌 증후군 동반 시 안구건조증이 심해지기 쉬우며, 사이클로스포린 점안액 추가를 고려할 수 있습니다.
상공막염
섹션 제목: “상공막염”- NSAIDs 점안 및 경구: 플루르비프로펜 점안액, 디클로페낙 점안액. 경증에서 일차 선택.
- 대부분의 국소형 상공막염은 자연 회복되나, 재발을 반복하는 경우 전신 질환의 활동성 평가를 시행합니다.
공막염
섹션 제목: “공막염”| 중증도 | 치료 선택 |
|---|---|
| 경증 | 경구 NSAIDs (디클로페낙나트륨 75~100mg/일, 인도메타신 75mg/일) |
| 중등증 | 프레드니솔론 0.5~1mg/kg/일 경구 투여. 효과 후 점감. |
| 중증/괴사성 | 메틸프레드니솔론 1g/일 3일간 정맥 펄스 요법 + 면역억제제 |
| 면역억제제 적응증 | 시클로포스파미드 (2mg/kg/일) 또는 아자티오프린 (2mg/kg/일) |
| 불응성 | 리툭시맙, 토실리주맙 등의 생물학적 제제 |
| 공막 천공 | 보존 각막을 이용한 표층 각막 이식술 또는 공막 이식술 |
결절성 및 미만성 공막염에는 비스테로이드성 소염제가 효과적일 수 있으나, 괴사성 공막염에는 보다 적극적인 면역억제 요법이 필요합니다6).
주변부 각막 궤양
섹션 제목: “주변부 각막 궤양”- RA의 전신적 조절: 국소 안구 치료만으로는 불충분합니다. 류마티스내과와의 협력이 필수적입니다.
- 각막 보호: 방부제가 없는 점안액 및 치료용 소프트 콘택트렌즈 (각막 보호 목적).
- 외과적 치료: 각막 천공 시 보존 각막을 이용한 표층 각막 이식술을 시행합니다.
- 천공 예방을 위해서는 조기에 전신 면역억제 요법을 강화하는 것이 중요합니다10).
전신 치료와의 연계
섹션 제목: “전신 치료와의 연계”RA의 전신 치료로 다음을 적용합니다4).
DMARDs(질환 조절 항류마티스 약물):
- 메토트렉세이트(MTX) 6~16mg/주가 기본 약물입니다. 엽산 병용으로 부작용 감소.
- 설파살라진, 부실라민(리마틸): MTX 불내성 환자에 사용.
- 조기에 적극적으로 사용하며, treat-to-target 전략으로 DAS28 관해를 목표로 합니다.
생물학적 DMARDs:
- 항TNF-α 항체: 인플릭시맙, 아달리무맙, 세르톨리주맙, 에타너셉트, 골리무맙.
- IL-6 억제제: 토실리주맙(공막염에 효과 보고 있음).
- T세포 공동자극 억제제: 아바타셉트.
- 항CD20 항체: 리툭시맙(난치성 공막염에 효과 보고 있음).
- 중증 감염 및 결핵 재활성화 위험에 주의. 투여 전 선별검사 필수12).
JAK 억제제:
- 토파시티닙, 바리시티닙, 우파다시티닙.
- 최근 사용이 증가하고 있습니다. 생물학적 제제와 동등한 효과를 보인다는 보고가 있습니다.
6. 병태생리학·상세한 발병 기전
섹션 제목: “6. 병태생리학·상세한 발병 기전”RA의 전신 병태생리
섹션 제목: “RA의 전신 병태생리”RA 발병에는 유전적 소인(HLA-DR4/DR1 등)과 환경 요인(흡연, 치주균에 의한 단백질 시트룰린화 등)이 복합적으로 관여합니다. 시트룰린화 단백질에 대한 자가항체(항CCP 항체)가 생성되어 면역 복합체로 관절 내에 침착됩니다.
활막에서는 다음과 같은 기전으로 조직 파괴가 진행됩니다.
- 활막으로의 T세포, B세포, 대식세포 침윤
- TNF-α, IL-1β, IL-6, IL-17 등 염증성 사이토카인의 대량 생성
- 혈관 신생에 의한 판누스(비후된 활막 조직) 형성
- 파골세포 활성화 → 연골 파괴 및 골 침식
눈으로의 파급 기전
섹션 제목: “눈으로의 파급 기전”안 병변은 RA 전신의 혈관염 및 면역 반응이 눈 국소에서 발현된 것입니다3).
공막염의 기전:
- 공막 혈관에 면역 복합체 침착 → 보체 활성화 → 호중구 침윤 → 괴사성 혈관염
- 육아종성 염증(상피양 세포, 거대 세포)이 공막 실질을 파괴
- MMP-1 및 MMP-3에 의한 공막 콜라겐 분해
각막 가장자리 궤양의 기전:
- 각막윤부 혈관망(limbal plexus)에 면역 복합체 침착
- III형 과민반응(아르투스 반응) → 보체 및 호중구에 의한 실질 용해
- MMP-1, MMP-2, MMP-9에 의한 콜라겐 분해가 급속한 얇아짐을 유발
건성 각결막염(쇼그렌 증후군 동반)의 기전:
- CD4 양성 T 세포를 주축으로 하는 림프구가 눈물샘 및 결막 술잔세포에 침윤
- 눈물 분비 감소 → 각결막 상피 손상 → 각결막 국소에서 염증성 사이토카인(IL-1β, TNF-α) 생성 → 상피 손상의 악순환
- 이차적 뮤신 생성 감소 및 눈물막 파괴 시간 단축
질환 활동성과 안구 합병증의 연관성
섹션 제목: “질환 활동성과 안구 합병증의 연관성”공막염 및 주변부 각막 궤양은 RA의 관절 외 증상 중 하나이며, 전신 혈관염 활동성과 함께 악화 및 관해됩니다. 생물학적 제제나 면역억제제를 통한 RA 질환 활동성 억제는 안구 병변의 개선에도 기여합니다1).
7. 최신 연구 및 향후 전망
섹션 제목: “7. 최신 연구 및 향후 전망”생물학적 제제의 안구 염증에의 응용
섹션 제목: “생물학적 제제의 안구 염증에의 응용”리툭시맙(항CD20 항체)3) 및 토실리주맙(항IL-6 수용체 항체)의 난치성 공막염 및 주변부 각막 궤양에 대한 유효성이 증례 보고 및 소규모 연구에서 보고되었습니다. 생물학적 제제를 통한 RA 전신 치료 강화가 안구 합병증의 개선 및 재발 억제에 기여할 가능성이 있습니다.
항TNF-α 항체에 의한 포도막염 유발
섹션 제목: “항TNF-α 항체에 의한 포도막염 유발”항TNF-α 항체 투여 중 역설적 포도막염(탈수초성 포도막염 유사 반응)이 발생한 사례가 보고되었습니다4). 투여 전후 안과적 모니터링이 필요하며, 염증 악화 시 투여 지속 여부를 재검토해야 합니다.
JAK 억제제와 안구 염증
섹션 제목: “JAK 억제제와 안구 염증”JAK 억제제(토파시티닙, 바리시티닙 등)는 RA 전신 치료제로 보편화되고 있으며, 공막염 등의 안구 염증에 대한 효과도 연구가 진행 중입니다. JAK-STAT 경로는 IL-6 및 IFN-γ 신호를 매개한 안구 염증에 관여하며, 안구 국소 적용이 기대됩니다.
각막 생체공학 및 세포 치료
섹션 제목: “각막 생체공학 및 세포 치료”중증 주변부 각막 궤양 천공 사례에 대해 양막 이식, 인공 각막, 배양 각막 실질 세포 이식 등의 세포공학적 접근이 시도되고 있습니다. 장기 성적 평가가 과제입니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”-
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
-
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
-
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
-
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
-
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
-
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
-
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
-
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
-
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
-
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
-
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
-
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.
