کراتوکونژنکتیویت خشک
تست شیرمر: ≤5 میلیمتر در 5 دقیقه نشاندهنده کاهش ترشح اشک است.
BUT (زمان پارگی لایه اشکی): ≤5 ثانیه نشاندهنده لایه اشکی ناپایدار است.
رنگآمیزی فلورسئین: آسیب نقطهای اپیتلیوم در قرنیه تحتانی و ملتحمه.

آرتریت روماتوئید (RA) یک بیماری خودایمنی التهابی مزمن است که عمدتاً غشای سینوویال مفاصل را درگیر میکند. این بیماری علائم متنوعی در سراسر بدن از جمله ریهها، پوست و چشمها ایجاد میکند و شایعترین بیماری کلاژن عروقی است.
این بیماری در زنان ۳۰ تا ۶۰ ساله شایعتر است و نسبت زن به مرد حدود ۳ به ۱ میباشد. در شروع در سنین بالا، نسبت مردان افزایش مییابد. شیوع در ژاپن حدود ۰.۵ تا ۱٪ از جمعیت (حدود ۶۰۰٬۰۰۰ تا ۱٫۲ میلیون نفر) تخمین زده میشود.
حدود ۲۵ تا ۳۰٪ از بیماران RA علائم چشمی را تجربه میکنند1). فراوانی عوارض چشمی با طول مدت بیماری RA، فعالیت بیماری و وجود علائم خارج مفصلی مرتبط است2).
عوارض چشمی مرتبط با RA به پنج نوع زیر طبقهبندی میشوند:
| عارضه چشمی | فراوانی | ویژگیهای اصلی |
|---|---|---|
| کراتوکونژونکتیویت سیکا (خشکی چشم) | شایعترین | اغلب با سندرم شوگرن همراه است |
| اسکلریت (التهاب صلبیه) | نسبتاً شایع | درد چشم، قرمزی عمقی، ممکن است شکل نکروزان داشته باشد |
| اپیاسکلریت (التهاب روی صلبیه) | نسبتاً شایع | التهاب سطحی، تمایل به بهبود خودبهخودی |
| زخم قرنیه محیطی | نسبتاً نادر | خطر نازک شدن سریع قرنیه و سوراخ شدن |
| التهاب عنبیه و جسم مژگانی | نادر | یووئیت قدامی |
روماتیسم بدخیم نوع شدید بیماری است که با اسکلریت، پلوریت، پنومونی بینابینی، پریکاردیت، میوکاردیت، مونونوریت مولتیپل، آمبولی شریان مزانتریک و زخم نوک انگشتان همراه بوده و پیشآگهی ضعیفی دارد.
حدود ۲۵ تا ۳۰٪ از بیماران برخی علائم چشمی را نشان میدهند. شایعترین آنها خشکی چشم (کراتوکونژونکتیویت سیکا) و پس از آن اسکلریت و اپیاسکلریت است. زخم قرنیه محیطی و اسکلریت نکروزان نسبتاً نادر هستند اما عوارض جدی هستند که مستقیماً بر پیشآگهی بینایی تأثیر میگذارند.
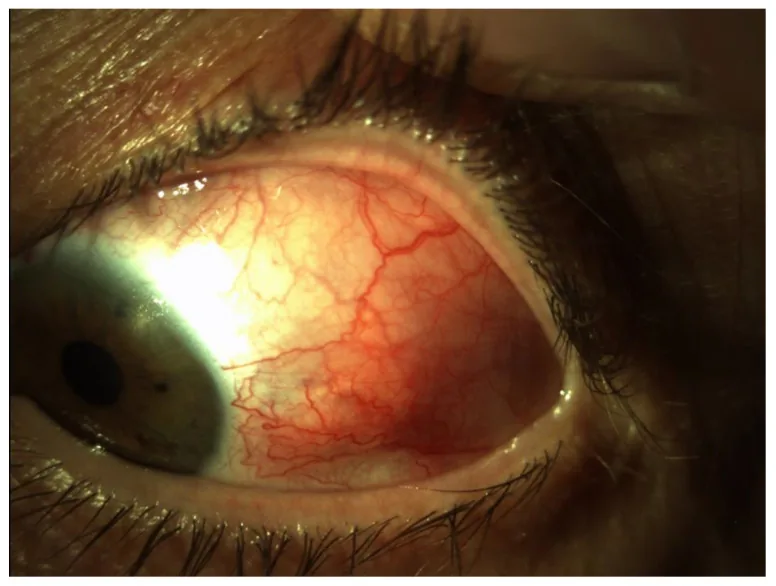
علائم ذهنی بسته به نوع عارضه چشمی متفاوت است.
کراتوکونژنکتیویت خشک
تست شیرمر: ≤5 میلیمتر در 5 دقیقه نشاندهنده کاهش ترشح اشک است.
BUT (زمان پارگی لایه اشکی): ≤5 ثانیه نشاندهنده لایه اشکی ناپایدار است.
رنگآمیزی فلورسئین: آسیب نقطهای اپیتلیوم در قرنیه تحتانی و ملتحمه.
اسکلریت
قسمت قدامی منتشر: قرمزی و ادم در سراسر صلبیه.
قسمت قدامی ندولار: تشکیل ندول در صلبیه.
نکروزان: کانون ایسکمیک زرد-سفید در مرکز، تصویر از بین رفتن عروق.
اسکلریت خلفی: ادم فوندوس، علامت T (در سونوگرافی).
اپیاسکلریت
نوع ناحیهای: پرخونی بادبزنی. با NSAIDs موضعی بهبود مییابد.
نوع منتشر: پرخونی گسترده. اغلب با آرتریت روماتوئید مرتبط است.
سیر: ممکن است خودبهخود بهبود یابد اما عود مکرر دارد.
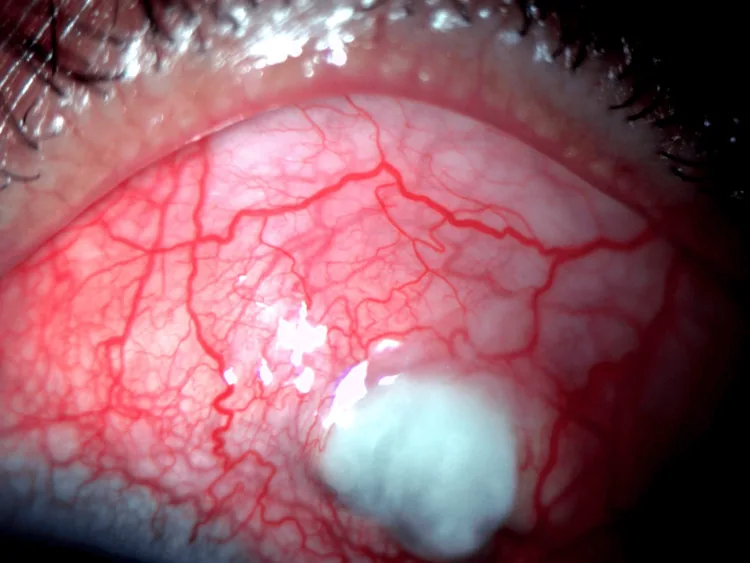
زخم قرنیه محیطی
محل: نازکشدگی شیارمانند در ۱ تا ۲ میلیمتری لیمبوس قرنیه.
پیشرفت: به صورت هلالی در جهت محیطی گسترش یافته و ممکن است به سرعت به سوراخشدگی منجر شود.
رنگآمیزی فلورسئین: در ناحیه نقص اپیتلیال، فلورسئین مثبت است.
طبقهبندی اسکلریت بر اساس طبقهبینی واتسون به اسکلریت قدامی (منتشر، ندولار، نکروزان) و اسکلریت خلفی تقسیم میشود که نوع نکروزان شدیدترین است7). حدود ۳۰ تا ۵۰٪ از بیماران مبتلا به اسکلریت دارای بیماری خودایمنی سیستمیک هستند که شایعترین آن آرتریت روماتوئید است5).
در اسکلریت، عروق عمقی صلبیه (لایه عمیق سفیدی چشم) ملتهب بوده و با درد شدید چشم (درد عمقی و ضرباندار) همراه است. پرخونی به رنگ قرمز تیره است و با فشار دادن عروق به راحتی از بین نمیرود. در ورم ملتحمه، پرخونی سطحی و به رنگ قرمز روشن است، درد خفیف یا سوزشدار بوده و پرخونی با فشار دادن کاهش مییابد. در صورت مشکوک بودن به اسکلریت، مراجعه فوری به چشمپزشک ضروری است.
ضایعات چشمی در آرتریت روماتوئید ناشی از وازکولیت سیستمیک و التهاب گرانولوماتوز با واسطه خودایمنی است که به عروق صلبیه و لیمبوس قرنیه گسترش مییابد11).
گزارش شده است که بیماران مبتلا به اسکلریت نکروزان یا زخم قرنیه محیطی، بقای 10 ساله کاهش یافتهاند 8) و این ضایعات چشمی نشانگر فعالیت واسکولیت سیستمیک هستند.
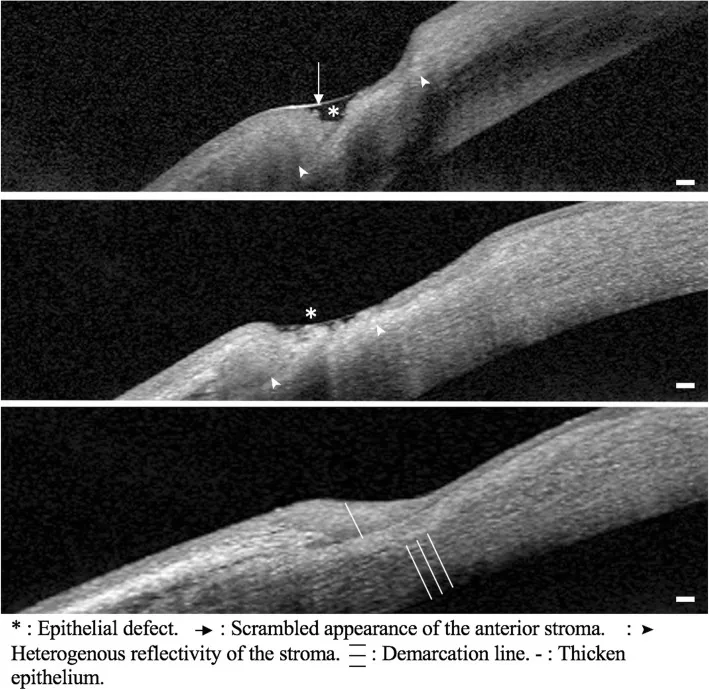
تشخیص RA بر اساس معیارهای طبقهبندی ACR/EULAR 2010 انجام میشود 9). چهار حوزه شامل تعداد مفاصل متورم، آزمایشهای سرولوژیک (RF و آنتیCCP)، مدت زمان علائم، و مواد فاز حاد (CRP و ESR) نمرهدهی میشوند.
در آزمایش خون، افزایش ESR، افزایش CRP، مثبت شدن RF (حدود 75%؛ حدود 25% منفی)، آنتیCCP و افزایش MMP-3 برای تشخیص مفید هستند 4). در رادیوگرافی، فرسایش مفاصل دست و انگشتان و تصاویر تخریب استخوان مشخصه هستند.
عوارض چشمی با آزمایشهای زیر ارزیابی میشوند:
| روش آزمایش | هدف ارزیابی | معیار یافته |
|---|---|---|
| تست شیرمر | میزان ترشح اشک | ≤5 میلیمتر در 5 دقیقه نشاندهنده کاهش ترشح |
| زمان پارگی لایه اشکی (BUT) | پایداری لایه اشکی | ≤5 ثانیه نشاندهنده ناپایداری |
| لامپ اسلیت | صلبیه، قرنیه، بخش قدامی | بررسی تغییرات نکروتیک و نازک شدن قرنیه |
| اندازهگیری فشار چشم | گلوکوم / پاسخ استروئیدی | در صورت استفاده از استروئید ضروری است |
| معاینه فوندوس | اسکلریت خلفی / ادم پاپی | رد ضایعات خلفی |
| سونوگرافی B-scan | اسکلریت خلفی | علامت T (تنونیت) |
| MRI اربیت | ارزیابی وسعت اسکلریت خلفی | ضخیم شدن و افزایش کنتراست صلبیه |
اسکلریت خلفی اغلب نادیده گرفته میشود و ممکن است با درد چشم، کاهش بینایی، اگزوفتالمی و دوبینی تظاهر کند. علامت T در سونوگرافی B-scan برای تشخیص مفید است.
در بیماران مبتلا به اسکلریت، بررسی سیستماتیک شامل RF، ANA، ANCA، کمپلمان و رادیوگرافی قفسه سینه برای ارزیابی بیماریهای سیستمیک توصیه میشود5).
معاینات منظم چشمپزشکی به شدت توصیه میشود. تشخیص زودهنگام و درمان به موقع اسکلریت و زخم قرنیه محیطی مستقیماً بر پیشآگهی بینایی تأثیر میگذارد. به ویژه در دورههای فعالیت بالای RA یا RA بدخیم، غربالگری چشمپزشکی حتی در صورت عدم وجود علائم مهم است. همچنین در بیماران مصرفکننده هیدروکسیکلروکین، پایش منظم سمیت شبکیه ضروری است.
درمان تظاهرات چشمی RA با ترکیب درمان موضعی چشمپزشکی و درمان سیستمیک داخلی (روماتولوژی) انجام میشود.
برای کراتوکونژونکتیویت سیکا خفیف تا متوسط، موارد زیر به صورت مرحلهای اعمال میشود:
در موارد همراه با سندرم شوگرن، خشکی چشم شدیدتر میشود و ممکن است افزودن قطره چشمی سیکلوسپورین در نظر گرفته شود.
| شدت | انتخاب درمان |
|---|---|
| خفیف | NSAIDs خوراکی (دیکلوفناک سدیم 75-100 میلیگرم در روز، ایندومتاسین 75 میلیگرم در روز) |
| متوسط | پردنیزولون 0.5-1 میلیگرم/کیلوگرم/روز خوراکی. پس از اثربخشی کاهش تدریجی |
| شدید-نکروزان | پالس درمانی وریدی متیل پردنیزولون 1 گرم/روز به مدت 3 روز + داروی سرکوبکننده ایمنی |
| اندیکاسیون داروی سرکوبکننده ایمنی | سیکلوفسفامید (2 میلیگرم/کیلوگرم/روز) یا آزاتیوپرین (2 میلیگرم/کیلوگرم/روز) |
| مقاوم به درمان | داروهای بیولوژیک مانند ریتوکسیماب و توسیلیزوماب |
| سوراخ شدن صلبیه | پیوند لایهای قرنیه با قرنیه اهدایی و پیوند صلبیه |
در اسکلریت ندولر و منتشر، داروهای ضدالتهاب غیراستروئیدی ممکن است مؤثر باشند، اما در اسکلریت نکروزان، درمان سرکوبکننده ایمنی تهاجمیتری لازم است6).
درمانهای سیستمیک آرتریت روماتوئید شامل موارد زیر است4).
داروهای ضد روماتیسمی اصلاحکننده بیماری (DMARDs):
DMARDهای بیولوژیک:
مهارکنندههای JAK:
استروئیدها (مانند پردنیزولون) در استفاده طولانیمدت خطر آب مروارید (آب مروارید زیرکپسولی خلفی)، افزایش فشار چشم و گلوکوم را دارند، بنابراین معاینات منظم چشمپزشکی ضروری است. در برخی از داروهای بیولوژیک مانند آنتیبادیهای ضد TNF-α، به ندرت بروز متناقض یووئیت گزارش شده است. هیدروکسی کلروکین (HCQ) در دوزهای بالا میتواند باعث سمیت شبکیه (رتینوپاتی هیدروکسی کلروکین) شود، بنابراین پایش سالانه چشمپزشکی توصیه میشود.
بروز RA شامل ترکیبی از عوامل ژنتیکی (مانند HLA-DR4/DR1) و عوامل محیطی (مانند سیگار کشیدن و سیترولیناسیون پروتئینها توسط باکتریهای پریودنتال) است. آنتیبادیهای خودی علیه پروتئینهای سیترولینه (آنتیبادی ضد CCP) تولید شده و به عنوان کمپلکسهای ایمنی در مفاصل رسوب میکنند.
در سینوویوم، تخریب بافت از طریق مکانیسمهای زیر پیشرفت میکند:
ضایعات چشمی تظاهر موضعی واسکولیت سیستمیک و واکنش ایمنی RA در چشم هستند 3).
مکانیسم اسکلریت:
مکانیسم زخم حاشیه قرنیه:
مکانیسم کراتوکونژونکتیویت خشک (همراه با سندرم شوگرن):
اسکلریت و زخم حاشیه قرنیه از تظاهرات خارج مفصلی آرتریت روماتوئید هستند و همزمان با فعالیت واسکولیت سیستمیک تشدید و بهبود مییابند. مهار فعالیت بیماری آرتریت روماتوئید با داروهای بیولوژیک یا سرکوبکنندههای ایمنی به بهبود ضایعات چشمی نیز کمک میکند1).
اثربخشی ریتوکسیماب (آنتیبادی ضد CD20)3) و توسیلیزوماب (آنتیبادی ضد گیرنده IL-6) در اسکلریت مقاوم و زخم حاشیه قرنیه در گزارشهای موردی و مطالعات کوچک گزارش شده است. تقویت درمان سیستمیک آرتریت روماتوئید با داروهای بیولوژیک ممکن است به بهبود عوارض چشمی و جلوگیری از عود کمک کند.
مواردی از یووئیت متناقض (واکنش شبه یووئیت دمیلینهکننده) به دنبال تجویز آنتیبادی ضد TNF-α گزارش شده است 4). پایش چشمی قبل و بعد از تجویز و بررسی مجدد امکان ادامه درمان در صورت تشدید التهاب ضروری است.
مهارکنندههای JAK (مانند توفاسیتینیب و باریسیتینیب) به عنوان درمانهای سیستمیک برای آرتریت روماتوئید در حال گسترش هستند و تحقیقات در مورد اثرات آنها بر التهاب چشم مانند اسکلریت نیز در حال پیشرفت است. مسیر JAK-STAT در التهاب چشم از طریق سیگنالهای IL-6 و IFN-γ نقش دارد و کاربرد موضعی آن در چشم مورد انتظار است.
برای موارد سوراخ شدن زخم شدید قرنیه محیطی، رویکردهای مهندسی سلولی مانند پیوند غشای آمنیوتیک، قرنیه مصنوعی و پیوند سلولهای استرومای قرنیه کشتشده امتحان شده است. ارزیابی نتایج بلندمدت یک چالش است.
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.