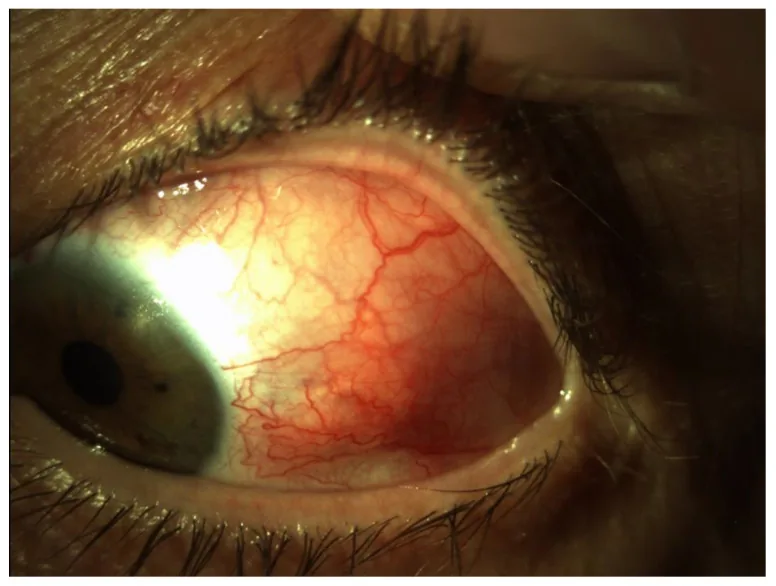
शुष्क कॉर्नियोकंजक्टिवाइटिस
शिर्मर परीक्षण : 5 मिमी/5 मिनट या उससे कम स्राव में कमी दर्शाता है।
BUT (अश्रु फिल्म विघटन समय) : 5 सेकंड या उससे कम अस्थिर अश्रु फिल्म दर्शाता है।
फ्लोरेसिन धुंधलापन : निचले कॉर्निया और कंजक्टिवा पर बिंदु उपकला घाव।

रूमेटॉइड आर्थराइटिस (Rheumatoid Arthritis; RA) एक दीर्घकालिक सूजन संबंधी ऑटोइम्यून बीमारी है जिसमें जोड़ों की श्लेष झिल्ली (सिनोवियम) मुख्य रूप से प्रभावित होती है। यह फेफड़ों, त्वचा और आँखों सहित पूरे शरीर में विभिन्न लक्षण उत्पन्न करती है, और कोलेजन रोगों में सबसे आम है।
यह 30-60 वर्ष की महिलाओं में अधिक पाई जाती है, पुरुष-महिला अनुपात लगभग 1:3 है। वृद्धावस्था में शुरू होने पर पुरुषों का अनुपात बढ़ जाता है। जापान में इसका प्रसार जनसंख्या का लगभग 0.5-1% (लगभग 6-12 लाख लोग) अनुमानित है।
RA के लगभग 25-30% रोगियों में किसी न किसी प्रकार के नेत्र लक्षण पाए जाते हैं 1)। नेत्र संबंधी जटिलताओं की आवृत्ति RA की अवधि, रोग गतिविधि और अतिरिक्त-आर्टिकुलर लक्षणों की उपस्थिति से संबंधित होती है 2)।
RA से जुड़ी नेत्र संबंधी बीमारियों को निम्नलिखित पाँच प्रकारों में वर्गीकृत किया गया है।
| नेत्र जटिलता | आवृत्ति | मुख्य विशेषताएँ |
|---|---|---|
| शुष्क कॉर्नियोकंजक्टिवाइटिस (ड्राई आई) | सबसे अधिक | अक्सर Sjögren सिंड्रोम के साथ |
| स्क्लेराइटिस | अपेक्षाकृत सामान्य | आँख में दर्द, गहरी लालिमा, नेक्रोटिक रूप संभव |
| एपिस्क्लेराइटिस | अपेक्षाकृत सामान्य | सतही सूजन, स्वतः ठीक होने की प्रवृत्ति |
| परिधीय कॉर्नियल अल्सर | अपेक्षाकृत कम | तेजी से कॉर्निया पतला होना, छिद्रण का जोखिम |
| इरिडोसाइक्लाइटिस | दुर्लभ | पूर्वकाल यूवाइटिस |
घातक रुमेटॉइड गठिया एक गंभीर प्रकार है जिसमें स्क्लेराइटिस, फुफ्फुसावरण, अंतरालीय निमोनिया, पेरीकार्डाइटिस, मायोकार्डाइटिस, मल्टीपल मोनोन्यूराइटिस, मेसेंटेरिक धमनी एम्बोलिज्म और उंगलियों के अल्सर शामिल होते हैं, और इसका पूर्वानुमान खराब होता है।
लगभग 25-30% रोगियों में कुछ न कुछ आंखों के लक्षण पाए जाते हैं। सबसे आम है ड्राई आई (शुष्क केराटोकंजक्टिवाइटिस), उसके बाद स्क्लेराइटिस और एपिस्क्लेराइटिस। परिधीय कॉर्नियल अल्सर और नेक्रोटाइज़िंग स्क्लेराइटिस अपेक्षाकृत दुर्लभ हैं, लेकिन ये गंभीर जटिलताएँ हैं जो सीधे दृष्टि के पूर्वानुमान को प्रभावित करती हैं।
आंखों की जटिलता के प्रकार के अनुसार व्यक्तिपरक लक्षण भिन्न होते हैं।
शुष्क कॉर्नियोकंजक्टिवाइटिस
शिर्मर परीक्षण : 5 मिमी/5 मिनट या उससे कम स्राव में कमी दर्शाता है।
BUT (अश्रु फिल्म विघटन समय) : 5 सेकंड या उससे कम अस्थिर अश्रु फिल्म दर्शाता है।
फ्लोरेसिन धुंधलापन : निचले कॉर्निया और कंजक्टिवा पर बिंदु उपकला घाव।
स्क्लेराइटिस
पूर्वकाल फैलाना : पूरे स्क्लेरा में लालिमा और सूजन।
पूर्वकाल गांठदार : स्क्लेरा पर गांठें बनना।
नेक्रोटाइज़िंग : केंद्र में पीले-सफेद इस्केमिक क्षेत्र, वाहिकाओं का गायब होना।
पश्च स्क्लेराइटिस : फंडस एडिमा, टी-साइन (अल्ट्रासाउंड)।
एपिस्क्लेराइटिस
क्षेत्रीय प्रकार : पंखे के आकार का लाल होना। स्थानीय NSAIDs से सुधार।
फैला हुआ प्रकार : व्यापक लालिमा। अक्सर RA से संबंधित।
पाठ्यक्रम : स्वतः ठीक हो सकता है लेकिन बार-बार पुनरावृत्ति हो सकती है।
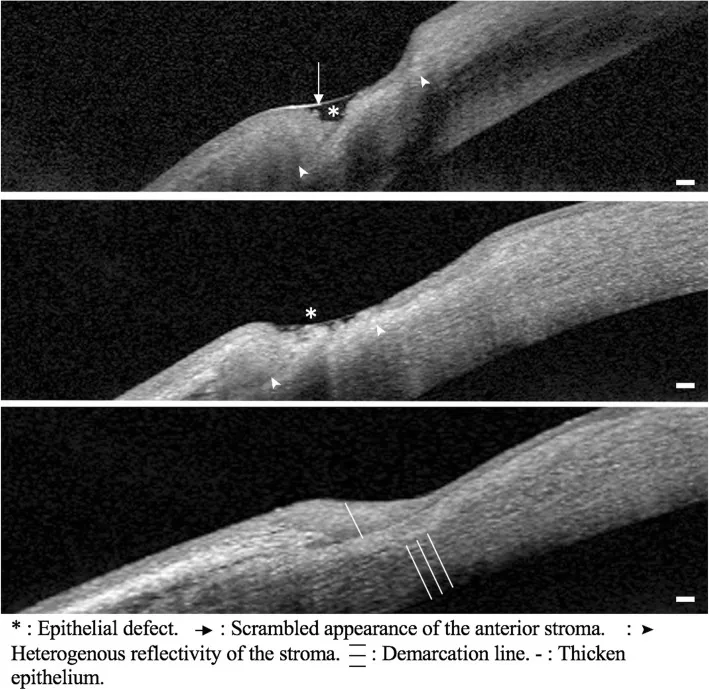
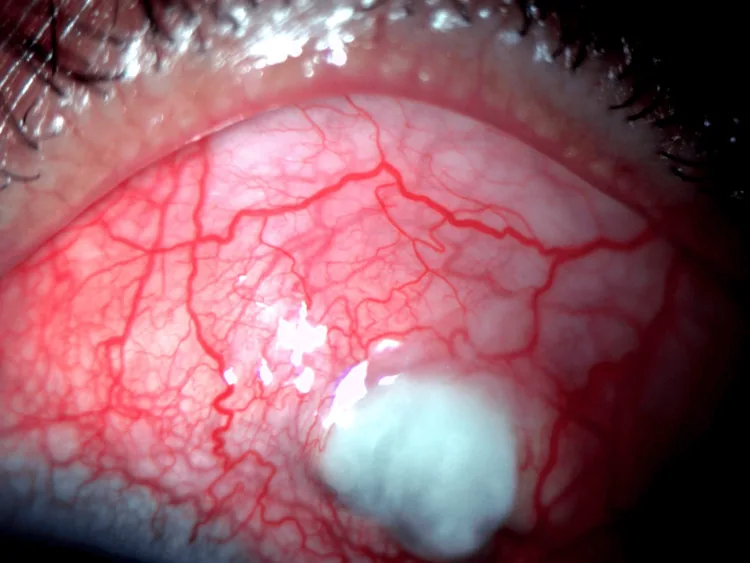
परिधीय कॉर्नियल अल्सर
स्थान : कॉर्नियल लिंबस से 1-2 मिमी के साथ नाली जैसा पतलापन।
प्रगति : अर्धचंद्राकार रूप में परिधि के साथ फैलता है, तेजी से वेध हो सकता है।
फ्लोरेसिन धुंधलापन : उपकला दोष वाले क्षेत्रों में सकारात्मक।
स्क्लेराइटिस का वर्गीकरण वॉटसन वर्गीकरण पर आधारित है: पूर्वकाल स्क्लेराइटिस (फैला हुआ, गांठदार, नेक्रोटाइज़िंग) और पश्च स्क्लेराइटिस, जिसमें नेक्रोटाइज़िंग सबसे गंभीर है7)। स्क्लेराइटिस के लगभग 30-50% रोगियों में प्रणालीगत ऑटोइम्यून बीमारी होती है, जिसमें RA सबसे आम है5)।
स्क्लेराइटिस में स्क्लेरा (आंख के सफेद भाग की गहरी परत) की रक्त वाहिकाओं में सूजन होती है, जिसमें तीव्र नेत्र दर्द (गहरा, धड़कता हुआ) होता है। लालिमा गहरी लाल होती है और दबाने पर आसानी से नहीं मिटती। कंजक्टिवाइटिस में सतही लालिमा चमकीली लाल होती है, दर्द हल्का या जलन जैसा होता है, और दबाने पर लालिमा कम हो जाती है। यदि स्क्लेराइटिस का संदेह हो, तो तुरंत नेत्र चिकित्सक से परामर्श लेना चाहिए।
RA के नेत्र रोग ऑटोइम्यून तंत्र द्वारा प्रणालीगत वास्कुलाइटिस और ग्रैनुलोमेटस सूजन के स्क्लेरा और कॉर्नियल लिंबस वाहिकाओं तक फैलने के कारण होते हैं11)।
नेक्रोटाइज़िंग स्क्लेराइटिस या परिधीय कॉर्नियल अल्सर विकसित करने वाले रोगियों की 10-वर्षीय जीवित रहने की दर कम होने की सूचना है 8), और ये नेत्र रोग प्रणालीगत वाहिकाशोथ गतिविधि के संकेतक हैं।
RA का निदान 2010 ACR/EULAR वर्गीकरण मानदंडों पर आधारित है 9)। जोड़ों की सूजन की संख्या, सीरोलॉजिकल परीक्षण (RF, एंटी-CCP एंटीबॉडी), लक्षणों की अवधि और तीव्र चरण प्रतिक्रियाओं (CRP, ESR) के चार डोमेन को स्कोर किया जाता है।
रक्त परीक्षणों में बढ़ा हुआ ESR, बढ़ा हुआ CRP, सकारात्मक RF (लगभग 75%, लगभग 25% में नकारात्मक), एंटी-CCP एंटीबॉडी और बढ़ा हुआ MMP-3 निदान में उपयोगी होते हैं 4)। एक्स-रे में हाथों और उंगलियों के जोड़ों का क्षरण और हड्डी का कटाव विशिष्ट होता है।
निम्नलिखित जांचों से नेत्र संबंधी जटिलताओं का मूल्यांकन किया जाता है।
| जांच विधि | मूल्यांकन का उद्देश्य | निष्कर्ष का मानदंड |
|---|---|---|
| शिमर परीक्षण | अश्रु स्राव की मात्रा | 5 मिमी/5 मिनट या उससे कम: स्राव में कमी |
| अश्रु फिल्म विघटन समय (BUT) | अश्रु फिल्म की स्थिरता | 5 सेकंड या उससे कम: अस्थिर |
| स्लिट लैंप माइक्रोस्कोप | श्वेतपटल, कॉर्निया, पूर्वकाल खंड | नेक्रोटिक परिवर्तन और कॉर्नियल पतलेपन की पुष्टि |
| नेत्र दबाव मापन | ग्लूकोमा, स्टेरॉयड प्रतिक्रिया | स्टेरॉयड उपयोग के दौरान अनिवार्य |
| फंडस परीक्षण | पश्च स्क्लेराइटिस, पैपिलोएडीमा | पश्च घावों का बहिष्कार |
| बी-स्कैन अल्ट्रासाउंड | पश्च स्क्लेराइटिस | टी-साइन (टेनन कैप्सूल एडिमा) |
| एमआरआई ऑर्बिट | पश्च स्क्लेराइटिस की सीमा का मूल्यांकन | स्क्लेरा का मोटा होना और एन्हांसमेंट |
पश्च स्क्लेराइटिस अक्सर अनदेखा हो जाता है और इसमें आंख में दर्द, दृष्टि में कमी, नेत्रगोलक का बाहर निकलना और दोहरी दृष्टि हो सकती है। बी-स्कैन अल्ट्रासाउंड में टी-साइन निदान में उपयोगी है।
स्क्लेराइटिस के रोगियों में प्रणालीगत रोग की जांच के लिए RF, ANA, ANCA, कॉम्प्लीमेंट, छाती का एक्स-रे आदि का व्यवस्थित मूल्यांकन अनुशंसित है 5)।
नियमित नेत्र जांच की दृढ़ता से अनुशंसा की जाती है। स्क्लेराइटिस और परिधीय कॉर्नियल अल्सर का शीघ्र पता लगाना और उपचार दृष्टि के पूर्वानुमान से सीधे जुड़ा हुआ है। विशेष रूप से RA रोग गतिविधि के उच्च स्तर या घातक RA में, लक्षणों के अभाव में भी नेत्र जांच महत्वपूर्ण है। इसके अलावा, हाइड्रॉक्सीक्लोरोक्वीन का उपयोग करने वाले रोगियों में रेटिना विषाक्तता की नियमित निगरानी भी आवश्यक है।
RA के नेत्र संबंधी घावों का उपचार नेत्र स्थानीय उपचार और आंतरिक चिकित्सा (रूमेटोलॉजी) के प्रणालीगत उपचार दोनों के साथ किया जाता है।
हल्के से मध्यम शुष्क कॉर्नियोकंजंक्टिवाइटिस के लिए निम्नलिखित को चरणबद्ध तरीके से लागू किया जाता है।
Sjögren सिंड्रोम से जुड़े मामलों में ड्राई आई गंभीर हो सकती है, और साइक्लोस्पोरिन आई ड्रॉप जोड़ने पर विचार किया जा सकता है।
| गंभीरता | उपचार विकल्प |
|---|---|
| हल्का | मौखिक NSAIDs (डाइक्लोफेनाक सोडियम 75-100 मिलीग्राम/दिन, इंडोमेथासिन 75 मिलीग्राम/दिन) |
| मध्यम | प्रेडनिसोलोन 0.5-1 मिलीग्राम/किग्रा/दिन मौखिक रूप से। प्रभावी होने पर धीरे-धीरे कम करें |
| गंभीर / नेक्रोटाइज़िंग | मिथाइलप्रेडनिसोलोन 1 ग्राम/दिन 3 दिन IV पल्स थेरेपी + इम्यूनोसप्रेसेंट |
| इम्यूनोसप्रेसेंट के लिए संकेत | साइक्लोफॉस्फ़ामाइड (2 मिलीग्राम/किग्रा/दिन) या अज़ैथियोप्रिन (2 मिलीग्राम/किग्रा/दिन) |
| दुर्दम्य | रितुक्सिमैब, टोसिलिज़ुमैब जैसे जैविक एजेंट |
| श्वेतपटल छिद्रण | संरक्षित कॉर्निया द्वारा सतही कॉर्निया प्रत्यारोपण / श्वेतपटल प्रत्यारोपण |
गांठदार या फैलने वाले स्क्लेराइटिस में नॉनस्टेरॉइडल एंटी-इंफ्लेमेटरी दवाएं प्रभावी हो सकती हैं, लेकिन नेक्रोटाइज़िंग स्क्लेराइटिस के लिए अधिक आक्रामक इम्यूनोसप्रेसिव थेरेपी की आवश्यकता होती है6)।
RA के प्रणालीगत उपचार के रूप में निम्नलिखित लागू किए जाते हैं 4)।
DMARDs (रोग-संशोधक एंटी-रूमेटिक दवाएं) :
जैविक DMARDs :
JAK अवरोधक :
स्टेरॉयड (प्रेडनिसोलोन आदि) के लंबे समय तक उपयोग से मोतियाबिंद (पोस्टीरियर सबकैप्सुलर मोतियाबिंद), आंखों के दबाव में वृद्धि और ग्लूकोमा का खतरा होता है, इसलिए नियमित नेत्र जांच आवश्यक है। कुछ जैविक एजेंट जैसे एंटी-TNF-α एंटीबॉडी में विरोधाभासी यूवाइटिस की शायद ही कभी रिपोर्ट हुई है। हाइड्रॉक्सीक्लोरोक्वीन (HCQ) एक निश्चित खुराक से अधिक होने पर रेटिना विषाक्तता (हाइड्रॉक्सीक्लोरोक्वीन रेटिनोपैथी) उत्पन्न कर सकता है, इसलिए वर्ष में एक बार नेत्र निगरानी की सिफारिश की जाती है।
RA के विकास में आनुवंशिक प्रवृत्ति (HLA-DR4/DR1 आदि) और पर्यावरणीय कारक (धूम्रपान, पीरियडोंटल बैक्टीरिया द्वारा प्रोटीन सिट्रुलिनेशन आदि) संयुक्त रूप से शामिल होते हैं। सिट्रुलिनेटेड प्रोटीन के खिलाफ ऑटोएंटीबॉडी (एंटी-CCP एंटीबॉडी) उत्पन्न होते हैं और जोड़ों में प्रतिरक्षा परिसरों के रूप में जमा होते हैं।
सिनोवियम में, निम्नलिखित तंत्रों द्वारा ऊतक विनाश बढ़ता है:
नेत्र घाव RA के प्रणालीगत वास्कुलिटिस और प्रतिरक्षा प्रतिक्रिया की स्थानीय अभिव्यक्ति हैं 3)।
स्क्लेराइटिस का तंत्र:
कॉर्नियल लिंबल अल्सर का तंत्र:
शुष्क केराटोकंजक्टिवाइटिस (स्जोग्रेन सिंड्रोम से जुड़ा) का तंत्र:
स्क्लेराइटिस और परिधीय कॉर्नियल अल्सर RA के अतिरिक्त-आर्टिकुलर लक्षणों में से एक हैं, जो प्रणालीगत वास्कुलिटिस गतिविधि के समानांतर बिगड़ते और सुधरते हैं। जैविक एजेंटों या इम्यूनोसप्रेसेन्ट्स द्वारा RA की रोग गतिविधि का दमन नेत्र घावों के सुधार में भी योगदान देता है1)।
दुर्दम्य स्क्लेराइटिस और परिधीय कॉर्नियल अल्सर के लिए रीटक्सिमैब (एंटी-CD20 एंटीबॉडी)3) और टोसीलिज़ुमैब (एंटी-IL-6 रिसेप्टर एंटीबॉडी) की प्रभावशीलता केस रिपोर्ट और छोटे पैमाने के अध्ययनों में रिपोर्ट की गई है। जैविक एजेंटों द्वारा RA के प्रणालीगत उपचार को मजबूत करने से नेत्र संबंधी जटिलताओं में सुधार और पुनरावृत्ति की रोकथाम में योगदान हो सकता है।
एंटी-TNF-α एंटीबॉडी प्रशासन के दौरान विरोधाभासी यूवाइटिस (डिमाइलिनेटिंग यूवाइटिस-जैसी प्रतिक्रिया) के मामले सामने आए हैं 4)। उपचार से पहले और बाद में नेत्र संबंधी निगरानी आवश्यक है, और सूजन बढ़ने पर उपचार जारी रखने की उपयुक्तता पर पुनर्विचार किया जाना चाहिए।
JAK अवरोधक (टोफैसिटिनिब, बैरिसिटिनिब आदि) RA के प्रणालीगत उपचार के रूप में लोकप्रिय हो रहे हैं, और स्क्लेराइटिस जैसी नेत्र सूजन पर उनके प्रभाव पर शोध जारी है। JAK-STAT मार्ग IL-6 और IFN-γ संकेतों के माध्यम से नेत्र सूजन में शामिल है, और इसके स्थानीय अनुप्रयोग की उम्मीद है।
गंभीर परिधीय कॉर्नियल अल्सर के वेध के मामलों में, एमनियोटिक झिल्ली प्रत्यारोपण, कृत्रिम कॉर्निया, और संवर्धित कॉर्नियल स्ट्रोमल कोशिका प्रत्यारोपण जैसे कोशिका इंजीनियरिंग दृष्टिकोणों का प्रयास किया जा रहा है। दीर्घकालिक परिणामों का मूल्यांकन एक चुनौती है।
Sainz de la Maza M, Molina N, Gonzalez-Gonzalez LA, et al. Clinical characteristics of a large cohort of patients with scleritis and episcleritis. Ophthalmology. 2012;119(1):43-50.
Galor A, Thorne JE. Scleritis and peripheral ulcerative keratitis. Rheum Dis Clin North Am. 2007;33(4):835-854.
Artifoni M, Rothschild PR, Brézin A, et al. Ocular inflammatory diseases associated with rheumatoid arthritis. Nat Rev Rheumatol. 2014;10(2):108-116.
日本リウマチ学会 編. 関節リウマチ診療ガイドライン2020. メディカルレビュー社; 2021.
Akpek EK, Thorne JE, Qazi FA, Do DV, Jabs DA. Evaluation of patients with scleritis for systemic disease. Ophthalmology. 2004;111(3):501-506. doi:10.1016/j.ophtha.2003.06.006. PMID:15019326.
Jabs DA, Mudun A, Dunn JP, et al. Episcleritis and scleritis: clinical features and treatment results. Am J Ophthalmol. 2000;130(4):469-476.
Watson PG, Hayreh SS. Scleritis and episcleritis. Br J Ophthalmol. 1976;60(3):163-191.
Foster CS, Forstot SL, Wilson LA. Mortality rate in rheumatoid arthritis patients developing necrotizing scleritis or peripheral ulcerative keratitis. Ophthalmology. 1984;91(10):1253-1263.
Aletaha D, Neogi T, Silman AJ, et al. 2010 Rheumatoid arthritis classification criteria: an American College of Rheumatology/European League Against Rheumatism collaborative initiative. Arthritis Rheum. 2010;62(9):2569-2581.
Messmer EM, Foster CS. Vasculitic peripheral ulcerative keratitis. Surv Ophthalmol. 1999;43(5):379-396.
Smith JR, Mackensen F, Rosenbaum JT. Therapy insight: scleritis and its relationship to systemic autoimmune disease. Nat Clin Pract Rheumatol. 2007;3(4):219-226.
Bongartz T, Sutton AJ, Sweeting MJ, et al. Anti-TNF antibody therapy in rheumatoid arthritis and the risk of serious infections and malignancies. JAMA. 2006;295(19):2275-2285.