सरल उपश्वेतपटलशोथ
आवृत्ति: अधिक सामान्य
शुरुआत: अचानक
अवधि: लगभग 12 घंटे में चरम पर पहुँचती है और 2-3 दिनों में ठीक हो जाती है
निष्कर्ष: खंडीय (लगभग 67%) या फैलने वाली (लगभग 33%) लालिमा

एपिस्क्लेराइटिस एपिस्क्लेरल ऊतक की एक सौम्य, स्व-सीमित जमाव वाली बीमारी है। यह टेनन कैप्सूल के संवहनी जाल जैसे सतही संवहनी जाल की सूजन है। गहरे जहाजों को प्रभावित करने वाले स्क्लेराइटिस की तुलना में दर्द हल्का होता है और दृष्टि पर प्रभाव कम होता है। अधिकांश अज्ञातहेतुक और आवर्ती होते हैं, द्विपक्षीय होने की प्रवृत्ति के साथ। वार्षिक घटना प्रति 100,000 लोगों पर 41.0 और व्यापकता 52.6 बताई गई है।
हालांकि यह लालिमा के कारणों में अपेक्षाकृत सामान्य है, यह अक्सर नेत्रश्लेष्मलाशोथ या स्क्लेराइटिस के साथ भ्रमित होता है, और पहली बार में गलत निदान असामान्य नहीं है। इस बीमारी में, श्वेतपटल पैरेन्काइमा स्वयं प्रभावित नहीं होता है और नेत्र वेध जैसी गंभीर संरचनात्मक जटिलताओं में प्रगति लगभग नहीं देखी जाती है। हालांकि, आवर्ती मामलों या रूमेटॉइड गठिया या पॉलीएंजाइटिस के साथ ग्रैनुलोमैटोसिस जैसी प्रणालीगत ऑटोइम्यून बीमारियों वाले मामलों में, अंतर्निहित बीमारी का उपचार और दीर्घकालिक अनुवर्ती आवश्यक है। एपिस्क्लेराइटिस को एक पृथक नेत्र रोग के रूप में नहीं बल्कि एक प्रणालीगत बीमारी की ‘नेत्र अभिव्यक्ति’ के रूप में समझना पुनरावृत्ति प्रबंधन और पूर्वानुमान में सुधार के लिए महत्वपूर्ण है।
श्वेतपटल और उपश्वेतपटल की सूजन संबंधी बीमारियों के नैदानिक वर्गीकरण के लिए वॉटसन वर्गीकरण का व्यापक रूप से उपयोग किया जाता है। स्थान के अनुसार, उन्हें तीन समूहों में विभाजित किया जाता है: उपश्वेतपटलशोथ, पूर्वकाल श्वेतपटलशोथ और पश्च श्वेतपटलशोथ। पूर्वकाल श्वेतपटलशोथ को आगे आकृति के अनुसार फैलने वाले, गांठदार और नेक्रोटाइज़िंग (सूजन/गैर-सूजन) प्रकारों में विभाजित किया जाता है। पूर्वकाल श्वेतपटलशोथ से एक महत्वपूर्ण अंतर यह है कि उपश्वेतपटलशोथ में नेक्रोटाइज़िंग प्रकार नहीं होता है, और आकारिकीय रूप से इसे दो प्रकारों में वर्गीकृत किया जाता है: सरल (फैलने वाला प्रकार) और गांठदार। यह वर्गीकरण सूजन की गहराई (सतही या गहरी) और प्रगति और पूर्वानुमान की गंभीरता को दर्शाता है, इसलिए निदान के समय रोग प्रकार का निर्धारण उपचार रणनीति और पूर्वानुमान स्पष्टीकरण का आधार बनता है। इस वर्गीकरण में उपश्वेतपटलशोथ को सबसे हल्के और सबसे अच्छे पूर्वानुमान वाले समूह में रखा गया है।
सरल उपश्वेतपटलशोथ
आवृत्ति: अधिक सामान्य
शुरुआत: अचानक
अवधि: लगभग 12 घंटे में चरम पर पहुँचती है और 2-3 दिनों में ठीक हो जाती है
निष्कर्ष: खंडीय (लगभग 67%) या फैलने वाली (लगभग 33%) लालिमा
गांठदार उपश्वेतपटलशोथ
आवृत्ति: थोड़ी कम सामान्य
शुरुआत: धीमी
अवधि: सरल प्रकार की तुलना में लंबे समय तक रहने की प्रवृत्ति
निष्कर्ष: कॉर्नियल लिंबस के पास स्थानीयकृत उपश्वेतपटल गांठ (गतिशील)
श्वेतपटल तीन परतों से बना होता है: उपश्वेतपटल, श्वेतपटल स्ट्रोमा और लैमिना फ्यूस्का। उपश्वेतपटल श्वेतपटल स्ट्रोमा के ऊपर रक्त वाहिकाओं वाला संयोजी ऊतक है, और इसे श्वेतपटल स्ट्रोमा और टेनन कैप्सूल के बीच स्थित एक रेशेदार-लोचदार संरचना के रूप में समझा जाता है। इसमें दो परतें होती हैं: बाहरी पार्श्विका परत (सतही उपश्वेतपटल केशिका जाल) और गहरी आंत परत (अत्यधिक एनास्टोमोज़िंग संवहनी जाल), दोनों संवहनी जाल पूर्वकाल सिलिअरी धमनियों से उत्पन्न होते हैं। अधिकांश तंत्रिका तंतु ट्राइजेमिनल तंत्रिका की शाखाएँ हैं। उपश्वेतपटल रेक्टस मांसपेशी के जुड़ाव और लिंबस के बीच एक उपश्वेतपटल संवहनी जाल बनाता है, जो सामान्यतः कंजंक्टिवा द्वारा छिपा होता है, लेकिन सूजन होने पर यह फैल जाता है और चमकीली लालिमा पैदा करता है। उपश्वेतपटल नेत्रगोलक के पीछे की ओर धीरे-धीरे पतला होता जाता है, जहाँ टेनन कैप्सूल प्रमुख हो जाता है।
दबाव पर दर्द नहीं होता और आंख से स्राव नहीं होता। यदि तीव्र दर्द या स्पष्ट आंख स्राव हो, तो स्क्लेराइटिस, संक्रामक नेत्रश्लेष्मलाशोथ या पूर्वकाल यूवाइटिस पर पुनर्विचार करें। लक्षण अक्सर कुछ दिनों के भीतर कम हो जाते हैं या पूरी तरह से गायब हो जाते हैं, और दृश्य कार्य पर कोई प्रभाव नहीं छोड़ते। पुनरावृत्ति पर, यह अक्सर उसी स्थान या विपरीत आंख में होता है, और रोगी अक्सर इसे “सामान्य लाल आंख” के रूप में पहचानता है। स्क्लेराइटिस जैसा तीव्र दर्द जो रात की नींद में बाधा डालता है या ऊपरी पलक को छूने पर तीव्र दबाव दर्द आमतौर पर एपिस्क्लेराइटिस में नहीं देखा जाता।
लालिमा के स्थान और रंग का अवलोकन विभेदक निदान का मुख्य आधार है। एपिस्क्लेराइटिस की लालिमा चमकीली लाल से गुलाबी होती है, जो स्क्लेराइटिस में देखी जाने वाली गहरी लाल (बैंगनी-लाल) गहरी लालिमा के विपरीत होती है।
| निष्कर्ष | एपिस्क्लेराइटिस | स्क्लेराइटिस |
|---|---|---|
| लालिमा का रंग | चमकीला लाल से गुलाबी | गहरा लाल (बैंगनी-लाल) |
| दर्द | हल्का या नहीं | तीव्र और फैलने वाला |
| गाँठ की गतिशीलता | मौजूद | अनुपस्थित |
दृष्टि आमतौर पर सामान्य होती है। कंजंक्टिवल एडिमा, उच्च अंतःनेत्र दबाव, पूर्वकाल यूवाइटिस और केराटाइटिस दुर्लभ जटिलताएँ हैं; इनकी उपस्थिति में स्क्लेराइटिस या अन्य बीमारियों पर विचार करें। पलक कंजंक्टिवा में सूजन के लक्षणों की अनुपस्थिति कंजंक्टिवाइटिस से अंतर करने में उपयोगी है। स्क्लेराइटिस में सूजन आसपास के ऊतकों में फैल सकती है, जिससे लिंबल घुसपैठ, अल्सर या पूर्वकाल यूवाइटिस हो सकता है, जबकि एपिस्क्लेराइटिस स्व-सीमित होता है और लगभग कभी भी आसन्न ऊतकों को शामिल नहीं करता। स्लिट लैंप पर, स्क्लेरल संवहनी जाल के स्तर की पहचान करें; यदि लाल उभरे हुए घाव के बावजूद स्क्लेरल वाहिकाएँ दिखाई नहीं देती हैं, तो ट्यूमर की संभावना पर विचार करें।
एपिस्क्लेराइटिस में आँख से स्राव नहीं होता और लालिमा कॉर्नियल लिंबस के पास सीमित होती है। कंजंक्टिवाइटिस में आमतौर पर दर्द नहीं होता, स्राव होता है, और लालिमा फोर्निक्स में सबसे अधिक होती है, लिंबस की ओर कम होती जाती है। स्लिट लैंप पर, एपिस्क्लेरल वाहिकाएँ गतिशील नहीं होतीं, जबकि कंजंक्टिवल वाहिकाएँ गतिशील होती हैं। विवरण के लिए “निदान और जाँच के तरीके” अनुभाग देखें।
अधिकांश मामले अज्ञातहेतुक (अज्ञात कारण) होते हैं, लगभग 26-36% मामलों में प्रणालीगत बीमारी से संबंध बताया गया है। अज्ञातहेतुक होने पर भी, प्रतिरक्षाविज्ञानी तंत्र का सुझाव दिया जाता है, जो सतही एपिस्क्लेरल संवहनी जाल में लिम्फोसाइट-प्रधान गैर-विशिष्ट सूजन प्रतिक्रिया पर आधारित है। आवर्ती पाठ्यक्रम और द्विपक्षीय प्रवृत्ति अंतर्निहित प्रणालीगत प्रतिरक्षा नियमन विकार का सुझाव देती है।
कोलेजन रोग और ऑटोइम्यून रोग (सबसे आम रुमेटीइड गठिया) 1) :
वास्कुलाइटिस:
संक्रमण: बैक्टीरिया, माइकोबैक्टीरिया, सिफलिस, लाइम रोग, हर्पीस वायरस, दाद आदि कारण हो सकते हैं। आंखों के दाद से जुड़ा एपिस्क्लेराइटिस संक्रमण के बजाय रोगज़नक़ के प्रति प्रतिरक्षा प्रतिक्रिया माना जाता है। डिरोफिलेरिया रेपेंस के कारण सबकंजंक्टिवल पैरासिटोसिस को एपिस्क्लेराइटिस समझ लिया गया, ऐसा मामला भी रिपोर्ट किया गया है7)।
अन्य: गाउट, एटोपी, विदेशी वस्तु, रासायनिक आघात, दवाएं (टोपिरामेट, पामिड्रोनेट), और COVID-19 के शुरुआती लक्षण के रूप में भी रिपोर्ट।
हाँ, लगभग 30% रोगियों में प्रणालीगत बीमारी सह-मौजूद होती है। सबसे आम रुमेटॉइड आर्थराइटिस है, लेकिन यह ग्रैनुलोमैटोसिस विद पॉलीएंजाइटिस (GPA) या बेहसेट रोग जैसी बीमारियों का पहला लक्षण भी हो सकता है, जिनमें शीघ्र निदान और उपचार पूर्वानुमान को प्रभावित करते हैं। बार-बार पुनरावृत्ति या प्रणालीगत लक्षणों के मामले में, रुमेटॉइड फैक्टर, एंटीन्यूक्लियर एंटीबॉडी, ANCA और मूत्र परीक्षण सहित प्रणालीगत जांच की सिफारिश की जाती है।
एपिस्क्लेराइटिस मुख्य रूप से चिकित्सीय इतिहास और स्लिट लैंप माइक्रोस्कोपी पर आधारित नैदानिक निदान है। स्क्लेरल वाहिकाओं के स्तर (सतही या गहरा), लालिमा का रंग, गांठों की उपस्थिति, और पतलेपन/नेक्रोसिस की सावधानीपूर्वक जांच करना आवश्यक है।
2.5% फिनाइलफ्रिन आई ड्रॉप कंजंक्टिवल वाहिकाओं को संकुचित करता है और कंजंक्टिवाइटिस और एपिस्क्लेराइटिस के बीच अंतर करने में उपयोगी है। 10% फिनाइलफ्रिन आई ड्रॉप सतही एपिस्क्लेरल वाहिका जाल को संकुचित करता है लेकिन गहरे जाल को नहीं, जिससे एपिस्क्लेराइटिस और स्क्लेराइटिस के बीच अंतर संभव होता है।
1:1000 तनुकृत एपिनेफ्रिन आई ड्रॉप प्रतिक्रिया परीक्षण गहरी वाहिकाओं की भागीदारी का आकलन करने की एक सरल विधि है। यदि ड्रॉप के बाद लालिमा कम हो जाती है, तो यह एपिस्क्लेराइटिस का संकेत है; यदि नहीं, तो स्क्लेराइटिस का। गांठों की संख्या और गतिशीलता, दर्द/कोमलता, और एपिनेफ्रिन प्रतिक्रिया के तीन बिंदुओं को मिलाकर समग्र मूल्यांकन किया जाता है।
एपिनेफ्रिन और फिनाइलफ्रिन प्रतिक्रिया परीक्षण विशेष रूप से तब सहायक होते हैं जब स्लिट लैंप माइक्रोस्कोपी से लालिमा की स्तरित संरचना को सीधे नहीं देखा जा सकता या गांठें छोटी हों। ड्रॉप के 10-15 मिनट बाद अवलोकन से सतही वाहिकाओं के संकुचन का आकलन किया जाता है; यदि गहरी वाहिकाओं की लालिमा बनी रहती है, तो स्क्लेराइटिस के प्रबंधन को प्राथमिकता दी जाती है।
टेनन कैप्सुलाइटिस को भी एक प्रकार का एपिस्क्लेराइटिस माना जाता है, और दोनों के बीच नैदानिक अंतर करना कठिन है। गांठों की गतिशीलता, दर्द/कोमलता की उपस्थिति, एपिनेफ्रीन आई ड्रॉप प्रतिक्रिया और फ्लुओरेसिन धुंधलापन निष्कर्षों के संयोजन से निर्णय लिया जाता है।
एकल, हल्के एपिस्क्लेराइटिस में व्यापक प्रणालीगत जांच आवश्यक नहीं है। बार-बार पुनरावृत्ति या प्रणालीगत लक्षणों के मामले में, निम्नलिखित जांचों पर विचार करें।
जिन मामलों में एपिस्क्लेराइटिस ग्रैनुलोमैटोसिस विद पॉलीएंजाइटिस की पहली अभिव्यक्ति के रूप में प्रकट होता है, वहां गुर्दे की शिथिलता सह-मौजूद हो सकती है 3)। जब आंखों की सूजन और गुर्दे की असामान्यता दोनों पाई जाती हैं, तो ग्रैनुलोमैटोसिस विद पॉलीएंजाइटिस सहित प्रणालीगत वास्कुलाइटिस की तुरंत जांच की जानी चाहिए। दुर्दम्य या आवर्ती एपिस्क्लेराइटिस में, रुमेटोलॉजी और आंतरिक चिकित्सा विभागों के सहयोग से रोग गतिविधि का मूल्यांकन और अंतर्निहित रोग के उपचार की शुरुआत करना वांछनीय है।
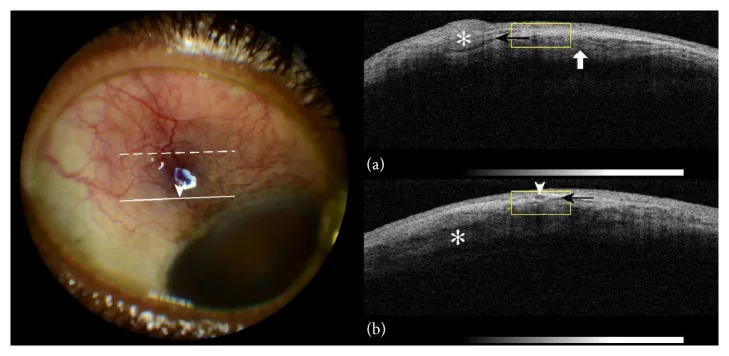
स्लिट लैंप माइक्रोस्कोपी के अलावा, पूर्वकाल खंड ऑप्टिकल कोहेरेंस टोमोग्राफी (AS-OCT) द्वारा एपिस्क्लेरल परत की मोटाई और संवहनी पैटर्न का मूल्यांकन, और अल्ट्रासाउंड (बी-मोड) द्वारा स्क्लेरल मोटाई का मूल्यांकन सहायक निदान के रूप में उपयोग किया जा सकता है। नेक्रोटाइज़िंग स्क्लेराइटिस को बाहर करने या पोस्टीरियर स्क्लेराइटिस की उपस्थिति का आकलन करने के लिए, अल्ट्रासाउंड में टी-साइन (ऑप्टिक तंत्रिका म्यान के आसपास द्रव संचय) की जाँच की जाती है। सामान्य एपिस्क्लेराइटिस में, ये इमेजिंग परीक्षण अक्सर विशिष्ट निष्कर्ष नहीं दिखाते हैं, और निदान स्लिट लैंप प्रत्यक्ष परीक्षा, इतिहास और प्रणालीगत जांच के संयोजन पर आधारित होता है।
अधिकांश एपिस्क्लेराइटिस बिना उपचार के कुछ दिनों से कुछ हफ्तों में स्वतः ठीक हो जाते हैं। रोग की सौम्य प्रकृति, प्राकृतिक पाठ्यक्रम और प्रणालीगत रोग की जांच की आवश्यकता के बारे में रोगी को समझाना और आश्वस्त करना प्रबंधन का पहला कदम है। ठंडी सिकाई और ठंडे कृत्रिम आँसू जलन और गर्मी जैसी व्यक्तिपरक लक्षणों को कम करने में प्रभावी हैं। हल्के मामलों में, सक्रिय दवा हस्तक्षेप की आवश्यकता नहीं होती है; कुछ दिनों के अंतराल पर अल्पकालिक अनुवर्ती कार्रवाई से स्वतः सुधार की पुष्टि करके उपचार से संबंधित रिबाउंड और दुष्प्रभावों से बचा जा सकता है।
कम सांद्रता वाले स्टेरॉयड आई ड्रॉप पहली पंक्ति का उपचार हैं। स्क्लेराइटिस से अंतर करने के लिए अक्सर एंटीबायोटिक आई ड्रॉप भी दिए जाते हैं।
यदि आई ड्रॉप उपचार के प्रति प्रतिक्रिया अपर्याप्त है, तो स्क्लेराइटिस की जांच और उपचार पर स्विच करने पर विचार करें। स्टेरॉयड आई ड्रॉप लक्षणों को जल्दी से दबा देते हैं, लेकिन लंबे समय तक या बार-बार उपयोग से पुनरावृत्ति का खतरा बढ़ सकता है और रिबाउंड हाइपरमिया हो सकता है।
उपचार लक्षणों के कम होने के बाद धीरे-धीरे कम करके बंद करने पर आधारित है; अनावश्यक रूप से निरंतर प्रशासन से बचें। लंबे समय तक स्टेरॉयड आई ड्रॉप के उपयोग से स्टेरॉयड-प्रतिक्रियाशील इंट्राओकुलर दबाव में वृद्धि और पोस्टीरियर सबकैप्सुलर मोतियाबिंद का खतरा होता है, इसलिए 1-2 सप्ताह में सुधार की पुष्टि के बाद धीरे-धीरे कम करें। पुनरावृत्ति के मामलों में, प्रत्येक पुनरावृत्ति प्रकरण में रोग गतिविधि का व्यक्तिगत रूप से मूल्यांकन करें और अंतर्निहित प्रणालीगत रोग के उपचार अनुकूलन को प्राथमिकता दें।
रुमेटीइड गठिया जैसे कोलेजन रोगों से जुड़े एपिस्क्लेराइटिस में, अंतर्निहित रोग का उपचार सीधे पूर्वानुमान को प्रभावित करता है 1)। स्थानीय उपचार के प्रति प्रतिरोधी होने पर, प्रेडनिसोलोन मौखिक (20-30 मिलीग्राम/दिन से धीरे-धीरे कम करने वाली चिकित्सा) का सह-उपयोग करें। स्पष्ट प्रणालीगत सूजन रोग के साथ को छोड़कर, प्रणालीगत स्टेरॉयड की आवश्यकता वाले मामले अत्यंत दुर्लभ हैं।
पॉलीएंजाइटिस के साथ ग्रैनुलोमैटोसिस से जुड़े एपिस्क्लेराइटिस में, साइक्लोफॉस्फामाइड या रीटक्सिमैब के साथ रिमिशन इंडक्शन थेरेपी प्रभावी है 3)4)। रीटक्सिमैब में साइक्लोफॉस्फामाइड की तुलना में 6 महीने में उच्च छूट दर (64% बनाम 53%) की रिपोर्ट है 3)।
स्टेरॉयड आई ड्रॉप एपिस्क्लेराइटिस के लक्षणों को जल्दी से दबा देते हैं, लेकिन बंद करने के बाद ‘रिबाउंड’ के कारण लालिमा पैदा कर सकते हैं, जिससे और अधिक गंभीर पुनरावृत्ति हो सकती है। इसलिए, स्टेरॉयड के उपयोग पर बहस है; हल्के मामलों में, कुछ लोग बिना उपचार के अवलोकन या NSAID को प्राथमिकता देने की सलाह देते हैं। बार-बार पुनरावृत्ति के मामलों में, COX2 अवरोधक मौखिक या प्रणालीगत रोग की जांच की सिफारिश की जाती है।
एपिस्क्लेराइटिस का विकास तंत्र अभी भी पूरी तरह से स्पष्ट नहीं है। प्रभावित क्षेत्र में, सतही एपिस्क्लेरल संवहनी जाल में वासोडिलेशन और कंजेशन होता है, और एपिस्क्लेरा और टेनन कैप्सूल में लिम्फोसाइटों के प्रभुत्व वाली सूजन कोशिकाओं की घुसपैठ देखी जाती है। स्क्लेराइटिस से मूलभूत अंतर यह है कि स्क्लेरा का पैरेन्काइमा स्वयं प्रभावित नहीं होता है। सूजन कोशिका घुसपैठ मुख्य रूप से टी कोशिकाओं और कुछ प्लाज्मा कोशिकाओं से बनी होती है, और न्यूट्रोफिल-प्रधान प्यूरुलेंट सूजन या ग्रैनुलोमा गठन सामान्यतः नहीं देखा जाता है।
पैथोलॉजिकल हिस्टोलॉजिकल रूप से, यह गैर-ग्रैनुलोमेटस सूजन है, जिसमें मुख्य रूप से वासोडिलेशन और लिम्फोसाइट घुसपैठ होती है। नोडुलर एपिस्क्लेराइटिस में, घाव के केंद्र में फाइब्रिनॉइड नेक्रोसिस और इसके चारों ओर एपिथेलिओइड कोशिकाओं की व्यवस्था देखी जाती है। ये निष्कर्ष स्क्लेराइटिस में देखी जाने वाली ग्रैनुलोमेटस सूजन के समान हैं, और कुछ दृष्टिकोण एपिस्क्लेराइटिस और स्क्लेराइटिस को सूजन की गहराई में अंतर के आधार पर एक स्पेक्ट्रम के रूप में मानते हैं। एपिस्क्लेराइटिस में देखा जाने वाला छोटे पैमाने का फाइब्रिनॉइड नेक्रोसिस, स्क्लेराइटिस में अधिक व्यापक नेक्रोटिक परिवर्तनों के हल्के रूप के रूप में समझा जा सकता है।
सूजन की प्रगति प्रतिक्रियाशील ऑक्सीजन प्रजातियों (ROS) के उत्पादन को बढ़ाती है और ऑक्सीडेटिव तनाव को बढ़ाती है2)। मानव रेटिना में विटामिन सी की कुल मात्रा प्लाज्मा की तुलना में लगभग 20 गुना अधिक होती है, और नेत्र ऊतक एंटीऑक्सीडेंट प्रणाली पर अत्यधिक निर्भर होते हैं। ऑटोइम्यून एपिस्क्लेराइटिस में, यह सुझाव दिया गया है कि इस एंटीऑक्सीडेंट प्रणाली की कार्यक्षमता में कमी एपिस्क्लेरा की पुरानी सूजन और ऊतक क्षति का कारण बन सकती है2)। ROS संवहनी एंडोथेलियम को नुकसान पहुंचाते हैं और सूजन संबंधी साइटोकाइन्स की रिहाई को प्रेरित करते हैं, जिससे लगातार वासोडिलेशन और पारगम्यता में वृद्धि होती है। नेत्र सतह और एपिस्क्लेरा का पुराना ऑक्सीडेटिव तनाव जोखिम, आवर्ती एपिस्क्लेराइटिस के एक कारण के रूप में ध्यान आकर्षित कर रहा है, और एंटीऑक्सीडेंट हस्तक्षेप के चिकित्सीय महत्व की जांच की जा रही है।
नैदानिक रूप से, एपिस्क्लेराइटिस शायद ही कभी सीधे स्क्लेराइटिस में बदलता है। दूसरी ओर, अधिकांश स्क्लेराइटिस मामलों में एपिस्क्लेरा में भी सूजन (एपिस्क्लेराइटिस जैसे परिवर्तन) देखी जाती है, इसलिए दोनों को पूरी तरह से स्वतंत्र रोगों के बजाय, सूजन द्वारा प्रभावित संवहनी परतों की गहराई के आधार पर एक सातत्य के रूप में समझा जाता है। एपिस्क्लेराइटिस मुख्य रूप से सतही एपिस्क्लेरल संवहनी जाल (पार्श्विका परत) को प्रभावित करता है, जबकि स्क्लेराइटिस गहरे संवहनी जाल से स्क्लेरल पैरेन्काइमा तक प्रभावित करता है।
रेक्टस मांसपेशियों के जुड़ाव स्थल पर, स्क्लेरा की मोटाई लगभग 0.3 मिमी सबसे पतली होती है, जो सूजन और आघात के प्रति इसकी संवेदनशीलता को बढ़ाती है। एपिस्क्लेरल संवहनी जाल को पूर्वकाल सिलिअरी धमनियों के माध्यम से प्रचुर रक्त आपूर्ति मिलती है, इसलिए सूजन के दौरान कंजेशन तेजी से स्पष्ट हो जाता है। दूसरी ओर, स्क्लेरा स्वयं एक खराब संवहनी ऊतक है, और स्क्लेराइटिस जैसी गहरी सूजन दुर्लभ है। एपिस्क्लेराइटिस में पूर्वकाल सिलिअरी धमनी-व्युत्पन्न वाहिकाओं का प्रतिवर्ती कंजेशन, एपिनेफ्रीन ड्रॉप टेस्ट में कंजेशन के तेजी से समाधान का तंत्रीय आधार है; गहरे स्क्लेरल वैस्कुलिटिस में यह प्रतिक्रिया नहीं देखी जाती है, जो रोग-शरीरक्रिया विज्ञान संबंधी विभेदक निदान का आधार है।
एक केस रिपोर्ट में बताया गया है कि इडियोपैथिक आवर्तक एपिस्क्लेराइटिस से पीड़ित 60 वर्षीय पुरुष में विटामिन सी 500 मिलीग्राम/दिन के सेवन से 7 महीने तक पुनरावृत्ति नहीं हुई 2)। विटामिन सी एक शक्तिशाली एंटीऑक्सीडेंट है, और यह ऑक्सीडेटिव तनाव को कम करके नेत्र ऊतकों की सूजन को दबा सकता है। नेत्र ऊतक एंटीऑक्सीडेंट प्रणाली पर अत्यधिक निर्भर होते हैं, रेटिना में विटामिन सी की सांद्रता प्लाज्मा की तुलना में लगभग 20 गुना अधिक होती है। विटामिन सी और अन्य एंटीऑक्सीडेंट पोषक तत्वों की पूर्ति पुनरावृत्ति रोकथाम रणनीति का उम्मीदवार हो सकती है 2)। हालांकि, प्रभावकारिता स्थापित करने के लिए नियंत्रित केस-कंट्रोल अध्ययन और नैदानिक परीक्षणों की आवश्यकता है 2)। वर्तमान में, यह केवल गंभीर पुनरावृत्ति वाले मामलों या ड्राई आई और पुरानी नेत्र सतह सूजन वाले मामलों में सहायक रूप से विचार किया जाता है।
ग्रैनुलोमैटोसिस विद पॉलीएंजाइटिस (GPA) एक घातक बीमारी है जिसमें उपचार न होने पर 1 वर्ष में मृत्यु दर 80% तक पहुँच जाती है, लेकिन इम्यूनोसप्रेसिव थेरेपी से मृत्यु दर 10% तक कम की जा सकती है 3)। एपिस्क्लेराइटिस GPA का पहला लक्षण हो सकता है, इसलिए नेत्र रोग विशेषज्ञों को इस संबंध को पहचानना चाहिए और आवर्तक एपिस्क्लेराइटिस में सक्रिय रूप से प्रणालीगत जांच करनी चाहिए 3)4)। विशेष रूप से, नेत्र सूजन और गुर्दे की शिथिलता का सह-अस्तित्व GPA का दृढ़ संकेत है 3)।
रुमेटीइड गठिया से जुड़े एपिस्क्लेराइटिस और स्क्लेराइटिस में TNFα अवरोधक और रीटक्सिमैब जैसे जैविक एजेंटों की प्रभावकारिता की सूचना दी गई है 1)। इन्फ्लिक्सिमैब और एडालिमुमैब ने रुमेटीइड गठिया और यूवाइटिस में सफलता दिखाई है, और दुर्दम्य स्क्लेराइटिस/एपिस्क्लेराइटिस में भी उनके उपयोग पर विचार किया जाता है। दूसरी ओर, एटैनरसेप्ट नेत्र सूजन को प्रेरित या बढ़ा सकता है (विरोधाभासी प्रतिक्रिया), इसलिए दवा चयन में सावधानी आवश्यक है 1)। रीटक्सिमैब एक मोनोक्लोनल एंटीबॉडी है जो B कोशिकाओं को लक्षित करता है, और वास्कुलाइटिस से संबंधित नेत्र सूजन में इसकी प्रभावकारिता का सुझाव दिया गया है। इन जैविक एजेंटों का उपयोग रुमेटोलॉजी और कोलेजन वैस्कुलर रोग विशेषज्ञों के साथ घनिष्ठ सहयोग से तय किया जाता है।
एपिस्क्लेराइटिस से पीड़ित रोगियों में वास्तव में अंतःनेत्र मेटास्टैटिक ट्यूमर 6) या उपनेत्रश्लेष्मला परजीवी रोग 7) के मामले सामने आए हैं। दुर्दम्य या आवर्तक एपिस्क्लेराइटिस में, घातक रोग या संक्रमण को बाहर करना महत्वपूर्ण है। इमेजिंग परीक्षण और वाहिकाओं सहित द्रव्यमान के स्लिट-लैंप निष्कर्षों का विस्तृत मूल्यांकन निदान के सुराग प्रदान करता है। द्रव्यमान की गतिशीलता, श्वेतपटलीय वाहिकाओं की पारदर्शिता, आसपास के ऊतकों के साथ आसंजन की उपस्थिति या अनुपस्थिति, और उपचार की प्रतिक्रिया के संयोजन से निर्णय लेना आवश्यक है। मानक स्टेरॉयड बूंदों का जवाब न देने वाला लगातार उभरा हुआ घाव बायोप्सी या गहन इमेजिंग परीक्षा पर विचार करने का आधार है।
एपिस्क्लेराइटिस के प्राकृतिक पाठ्यक्रम और प्रणालीगत रोग के प्रकट होने तक की अवधि पर दीर्घकालिक अवलोकन अध्ययन सीमित हैं, विशेष रूप से जापानी आबादी में घटना दर और सहवर्ती रोग प्रोफ़ाइल पर डेटा पर्याप्त नहीं है। पश्चिमी देशों से पिछली रिपोर्टों में प्रति वर्ष प्रति 100,000 व्यक्तियों पर लगभग 40-60 मामलों की घटना दर दिखाई गई है, लेकिन जातीयता, जीवन पर्यावरण और यूवाइटिस रजिस्ट्री संचालन में अंतर के कारण संख्याओं में भिन्नता है। भविष्य में नैदानिक रजिस्ट्री निर्माण और बहु-केंद्रीय अध्ययनों से पुनरावृत्ति जोखिम कारकों और प्रणालीगत रोग प्रकट होने तक की समयरेखा की पहचान होने की उम्मीद है।
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.