Viêm thượng củng mạc đơn giản
Tần suất: Phổ biến hơn
Khởi phát: Đột ngột
Diễn tiến: Đạt đỉnh trong khoảng 12 giờ và thoái lui trong 2-3 ngày
Dấu hiệu: Xung huyết hình quạt (khoảng 67%) hoặc lan tỏa (khoảng 33%)

Viêm thượng củng mạc (episcleritis) là bệnh đỏ mắt lành tính, tự giới hạn ở mô thượng củng mạc. Đây là tình trạng viêm các đám rối mạch máu nông như đám rối Tenon, ít đau hơn và ít ảnh hưởng đến thị lực so với viêm củng mạc ảnh hưởng đến mạch sâu. Phần lớn là vô căn và tái phát, có xu hướng xảy ra ở cả hai mắt. Tỷ lệ mắc hàng năm là 41,0 trên 100.000 người, tỷ lệ hiện mắc là 52,6 trên 100.000.
Mặc dù là nguyên nhân tương đối phổ biến gây đỏ mắt, nhưng thường bị nhầm với viêm kết mạc hoặc viêm củng mạc, dẫn đến chẩn đoán sai ở lần khám đầu tiên. Trong bệnh này, mô củng mạc không bị ảnh hưởng, và hầu như không tiến triển thành các biến chứng cấu trúc nghiêm trọng như thủng nhãn cầu. Tuy nhiên, trong các trường hợp tái phát hoặc liên quan đến bệnh tự miễn toàn thân như viêm khớp dạng thấp hoặc u hạt với viêm đa mạch, cần điều trị bệnh nền và theo dõi lâu dài. Hiểu bệnh như một biểu hiện ở mắt của bệnh toàn thân, chứ không phải bệnh mắt đơn thuần, liên quan đến quản lý tái phát và cải thiện tiên lượng.
Phân loại Watson được sử dụng rộng rãi trong phân loại lâm sàng các bệnh viêm củng mạc và thượng củng mạc. Dựa vào vị trí, được chia thành ba nhóm chính: viêm thượng củng mạc, viêm củng mạc trước và viêm củng mạc sau. Viêm củng mạc trước được chia nhỏ hơn nữa theo hình thái thành dạng lan tỏa, dạng nốt và dạng hoại tử (viêm/không viêm). Viêm thượng củng mạc không có dạng hoại tử, và về mặt hình thái được phân thành hai loại: đơn giản (lan tỏa) và dạng nốt, đây là điểm khác biệt quan trọng so với viêm củng mạc trước. Phân loại này phản ánh độ sâu của viêm (nông hay sâu) và mức độ nghiêm trọng của tiến triển và tiên lượng, do đó việc xác định loại bệnh tại thời điểm chẩn đoán là cơ sở cho kế hoạch điều trị và giải thích tiên lượng. Viêm thượng củng mạc được xếp vào nhóm nhẹ nhất và có tiên lượng tốt nhất trong phân loại này.
Viêm thượng củng mạc đơn giản
Tần suất: Phổ biến hơn
Khởi phát: Đột ngột
Diễn tiến: Đạt đỉnh trong khoảng 12 giờ và thoái lui trong 2-3 ngày
Dấu hiệu: Xung huyết hình quạt (khoảng 67%) hoặc lan tỏa (khoảng 33%)
Viêm thượng củng mạc dạng nốt
Tần suất: Ít phổ biến hơn một chút
Khởi phát: Từ từ
Diễn tiến: Các triệu chứng có xu hướng kéo dài hơn so với dạng đơn giản
Dấu hiệu: Nốt thượng củng mạc khu trú gần rìa giác mạc (có thể di động)
Củng mạc bao gồm ba lớp: thượng củng mạc (episclera), mô đệm củng mạc (scleral stroma) và lamina fusca. Thượng củng mạc là mô liên kết chứa mạch máu nằm trên mô đệm củng mạc, được hiểu là cấu trúc sợi đàn hồi nằm giữa mô đệm củng mạc và bao Tenon. Nó bao gồm hai lớp: lớp thành ngoài (mạng lưới mao mạch thượng củng mạc nông) và lớp tạng sâu (mạng lưới mạch máu nối thông cao), cả hai mạng lưới mạch máu đều bắt nguồn từ động mạch mi trước. Hầu hết các sợi thần kinh là nhánh của dây thần kinh sinh ba. Thượng củng mạc tạo thành đám rối mạch máu thượng củng mạc giữa chỗ bám của cơ trực và rìa, thường bị che khuất dưới kết mạc và không nổi bật, nhưng khi viêm xảy ra, nó giãn ra và gây xung huyết sáng. Thượng củng mạc mỏng dần về phía sau nhãn cầu, và ở phía sau nhãn cầu, bao Tenon chiếm ưu thế.
Không có đau khi ấn, và không có ghèn. Nếu có đau dữ dội hoặc ghèn rõ rệt, cần xem xét lại chẩn đoán viêm củng mạc, viêm kết mạc nhiễm trùng hoặc viêm màng bồ đào trước. Các triệu chứng thường cải thiện hoặc biến mất hoàn toàn trong vòng vài ngày, không ảnh hưởng đến chức năng thị giác. Khi tái phát, thường xảy ra ở cùng vị trí hoặc mắt đối diện, và bệnh nhân thường nhận ra là “mắt đỏ như thường lệ”. Đau dữ dội làm mất ngủ về đêm như trong viêm củng mạc, hoặc đau nhiều khi chạm vào mi trên, thường không gặp trong viêm màng cứng nông.
Quan sát vị trí và màu sắc của xung huyết là trọng tâm của chẩn đoán phân biệt. Xung huyết trong viêm màng cứng nông có màu đỏ tươi đến hồng, tương phản với xung huyết sâu màu đỏ sẫm (đỏ tía) trong viêm củng mạc.
| Dấu hiệu | Viêm màng cứng nông | Viêm củng mạc |
|---|---|---|
| Màu sắc xung huyết | Đỏ tươi đến hồng | Đỏ sẫm (đỏ tía) |
| Đau | Nhẹ đến không | Nặng và lan tỏa |
| Tính di động của nốt | Có | Không |
Thị lực nhìn chung bình thường. Phù kết mạc, nhãn áp cao, viêm màng bồ đào trước và viêm giác mạc là những biến chứng hiếm gặp; nếu có, cần xem xét viêm củng mạc hoặc bệnh lý khác. Không có dấu hiệu viêm ở kết mạc mi hữu ích để phân biệt với viêm kết mạc. Trong viêm củng mạc, viêm lan sang các mô lân cận có thể gây thâm nhiễm ngoại vi giác mạc, loét hoặc viêm màng bồ đào trước, trong khi viêm thượng củng mạc tự giới hạn và hầu như không liên quan đến các mô lân cận. Trên sinh hiển vi, xác định mức độ của đám rối mạch củng mạc; nếu thấy tổn thương đỏ nổi nhưng không nhìn thấy mạch củng mạc, cũng cần xem xét khả năng tổn thương tân sinh.
Viêm thượng củng mạc đặc trưng bởi không có ghèn mắt, xung huyết khu trú gần rìa giác mạc. Viêm kết mạc thường không đau và kèm ghèn, xung huyết rõ nhất ở cùng đồ và giảm dần khi đến gần rìa. Trên sinh hiển vi, mạch thượng củng mạc không di động, trong khi mạch kết mạc di động, đây cũng là điểm phân biệt. Xem phần “Phương pháp chẩn đoán và xét nghiệm” để biết chi tiết.
Phần lớn là vô căn (không rõ nguyên nhân), và khoảng 26-36% tổng số ca được báo cáo có liên quan đến bệnh toàn thân. Ngay cả trong trường hợp vô căn, cơ chế miễn dịch được cho là có liên quan, dựa trên phản ứng viêm không đặc hiệu tập trung tế bào lympho ở đám rối mạch thượng củng mạc nông. Diễn tiến tái phát và xu hướng hai bên gợi ý rối loạn điều hòa miễn dịch toàn thân tiềm ẩn.
Bệnh collagen và tự miễn (phổ biến nhất là viêm khớp dạng thấp)1):
Viêm mạch máu:
Nhiễm trùng: Có thể do vi khuẩn, mycobacteria, giang mai, bệnh Lyme, virus herpes, herpes zoster, v.v. Viêm thượng củng mạc kèm theo herpes zoster mắt được cho là phản ứng miễn dịch với tác nhân gây bệnh, không phải do nhiễm trùng. Đã có báo cáo về một trường hợp nhiễm ký sinh trùng dưới kết mạc do Dirofilaria repens bị chẩn đoán nhầm là viêm thượng củng mạc 7).
Khác: Gout, dị ứng, dị vật, chấn thương hóa học, thuốc (topiramate, pamidronate), và cũng được báo cáo là triệu chứng ban đầu của COVID-19.
Có, khoảng 30% bệnh nhân có bệnh toàn thân kèm theo. Phổ biến nhất là viêm khớp dạng thấp, nhưng cũng có thể là triệu chứng đầu tiên của các bệnh như u hạt với viêm đa mạch (GPA) hoặc bệnh Behçet, nơi chẩn đoán và điều trị sớm ảnh hưởng đến tiên lượng. Trong trường hợp tái phát nhiều lần hoặc có triệu chứng toàn thân, nên thực hiện các xét nghiệm toàn thân như yếu tố thấp, kháng thể kháng nhân, ANCA và xét nghiệm nước tiểu.
Viêm thượng củng mạc chủ yếu là chẩn đoán lâm sàng dựa trên khai thác bệnh sử và khám bằng đèn khe. Cơ bản là quan sát kỹ bằng đèn khe mức độ mạch máu củng mạc (nông hay sâu), màu sắc xung huyết, sự hiện diện của nốt, và sự hiện diện của mỏng hoặc hoại tử.
Thuốc nhỏ phenylephrine 2,5% làm co mạch kết mạc, hữu ích để phân biệt viêm kết mạc và viêm thượng củng mạc. Thuốc nhỏ phenylephrine 10% làm co mạng lưới mạch thượng củng mạc nông nhưng không co mạch sâu, cho phép phân biệt giữa viêm thượng củng mạc và viêm củng mạc.
Xét nghiệm phản ứng với thuốc nhỏ epinephrine pha loãng 1:1000 là phương pháp đơn giản để đánh giá sự tham gia của mạch sâu. Nếu xung huyết biến mất sau khi nhỏ thuốc, gợi ý viêm thượng củng mạc; nếu không biến mất, gợi ý viêm củng mạc. Đánh giá toàn diện được thực hiện bằng cách kết hợp ba yếu tố: số lượng và tính di động của nốt, sự hiện diện của đau và đau khi ấn, và phản ứng epinephrine.
Các xét nghiệm phản ứng với epinephrine và phenylephrine đặc biệt hữu ích như chẩn đoán hỗ trợ trong các trường hợp không thể quan sát trực tiếp cấu trúc lớp xung huyết bằng đèn khe hoặc trong trường hợp nốt nhỏ. Quan sát được thực hiện 10-15 phút sau khi nhỏ thuốc để đánh giá sự co mạch nông; nếu xung huyết mạch sâu còn tồn tại, ưu tiên xử trí viêm củng mạc.
Viêm bao Tenon cũng được coi là một dạng của viêm thượng củng mạc, và khó phân biệt lâm sàng giữa hai bệnh. Đánh giá dựa trên sự kết hợp giữa tính di động của nốt, sự hiện diện của đau và ấn đau, đáp ứng với thuốc nhỏ epinephrine, và kết quả nhuộm fluorescein.
Trong viêm thượng củng mạc đơn thuần, nhẹ, không cần thiết phải khảo sát toàn thân rộng rãi. Trong trường hợp tái phát nhiều lần hoặc kèm triệu chứng toàn thân, cân nhắc các xét nghiệm sau.
Trong các trường hợp viêm thượng củng mạc xuất hiện như triệu chứng đầu tiên của bệnh u hạt với viêm đa mạch, có thể có rối loạn chức năng thận kèm theo 3). Nếu phát hiện cả viêm mắt và bất thường chức năng thận, cần nhanh chóng tìm kiếm viêm mạch hệ thống bao gồm bệnh u hạt với viêm đa mạch. Trong viêm thượng củng mạc kháng trị hoặc tái phát, nên đánh giá hoạt động bệnh và bắt đầu điều trị bệnh nền phối hợp với khoa thấp khớp và nội khoa.
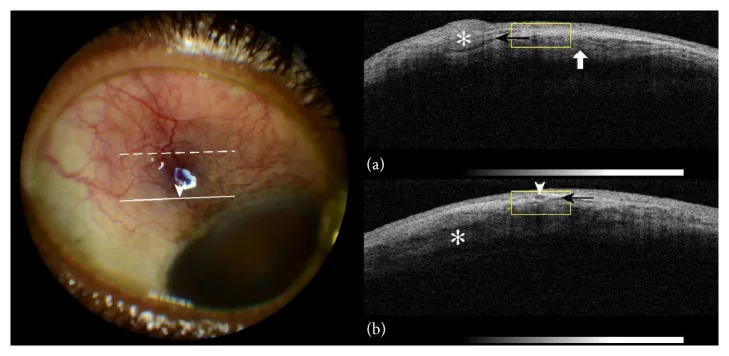
Ngoài đánh giá bằng đèn khe, chụp cắt lớp quang học kết hợp vùng trước (AS-OCT) để đánh giá độ dày lớp thượng củng mạc và đường đi của mạch máu, siêu âm (chế độ B) để đánh giá độ dày củng mạc có thể được sử dụng như chẩn đoán hỗ trợ. Để loại trừ viêm củng mạc hoại tử hoặc đánh giá sự hiện diện của viêm củng mạc sau, hãy kiểm tra dấu hiệu T (tích tụ dịch quanh bao thần kinh thị giác) bằng siêu âm. Trong viêm thượng củng mạc điển hình, các xét nghiệm hình ảnh này thường thiếu các dấu hiệu đặc hiệu, và chẩn đoán được thực hiện bằng cách kết hợp khám trực tiếp bằng đèn khe, hỏi bệnh và tìm kiếm toàn thân.
Hầu hết viêm thượng củng mạc tự khỏi trong vài ngày đến vài tuần mà không cần điều trị. Giải thích cho bệnh nhân về tính lành tính của bệnh, diễn biến tự nhiên và sự cần thiết của việc tìm kiếm bệnh toàn thân, đồng thời trấn an bệnh nhân là bước đầu tiên trong quản lý. Chườm lạnh hoặc nước mắt nhân tạo lạnh có hiệu quả trong việc giảm các triệu chứng chủ quan như cảm giác kích ứng hoặc nóng. Trong các trường hợp nhẹ, không can thiệp thuốc tích cực, và xác nhận cải thiện tự nhiên bằng cách theo dõi ngắn hạn trong vài ngày, từ đó tránh được tái phát hoặc tác dụng phụ do can thiệp điều trị.
Thuốc nhỏ mắt steroid nồng độ thấp là lựa chọn đầu tiên. Thường được sử dụng kết hợp với thuốc nhỏ mắt kháng sinh để hỗ trợ phân biệt với viêm củng mạc.
Nếu đáp ứng với thuốc nhỏ mắt kém, hãy xem xét chuyển sang kiểm tra và điều trị viêm củng mạc. Mặc dù thuốc nhỏ mắt steroid làm giảm triệu chứng nhanh chóng, nhưng sử dụng lâu dài hoặc lặp lại có thể làm tăng nguy cơ tái phát và gây xung huyết “hồi ứng”.
Điều trị cơ bản là giảm dần và ngừng thuốc sau khi triệu chứng thuyên giảm, tránh sử dụng kéo dài không có kế hoạch. Sử dụng thuốc nhỏ mắt steroid lâu dài có nguy cơ gây tăng nhãn áp do steroid và đục thủy tinh thể dưới bao sau, do đó cần kiểm tra cải thiện sau 1-2 tuần và giảm dần. Trong trường hợp tái phát, cần đánh giá riêng mức độ hoạt động của bệnh trong từng đợt tái phát và ưu tiên tối ưu hóa điều trị bệnh toàn thân tiềm ẩn.
Trong viêm thượng củng mạc kết hợp với các bệnh collagen như viêm khớp dạng thấp, điều trị bệnh nền ảnh hưởng trực tiếp đến tiên lượng 1). Nếu kháng với điều trị tại chỗ, có thể kết hợp prednisolon uống (giảm dần từ 20-30 mg/ngày). Trừ khi có bằng chứng rõ ràng về bệnh viêm toàn thân kèm theo, các trường hợp cần dùng steroid toàn thân rất hiếm.
Trong viêm thượng củng mạc kèm u hạt viêm đa mạch, liệu pháp cảm ứng thuyên giảm bằng cyclophosphamid hoặc rituximab có hiệu quả 3)4). Có báo cáo cho thấy rituximab có tỷ lệ thuyên giảm ở tháng thứ 6 cao hơn so với cyclophosphamid (64% so với 53%) 3).
Thuốc nhỏ mắt steroid nhanh chóng kiểm soát triệu chứng viêm thượng củng mạc, nhưng sau khi ngừng thuốc có thể gây xung huyết do ‘tái phát’ và dẫn đến bùng phát mạnh hơn. Do đó, việc sử dụng steroid còn nhiều tranh cãi; trong trường hợp nhẹ, có thể ưu tiên theo dõi không điều trị hoặc NSAID. Nếu tái phát nhiều lần, nên dùng thuốc ức chế COX2 đường uống hoặc khảo sát bệnh toàn thân.
Cơ chế khởi phát viêm thượng củng mạc vẫn chưa được làm sáng tỏ hoàn toàn. Tại vùng tổn thương, xảy ra giãn mạch và sung huyết ở mạng lưới mạch thượng củng mạc nông, với sự xâm nhập của các tế bào viêm, chủ yếu là tế bào lympho, vào thượng củng mạc và bao Tenon. Sự khác biệt cơ bản với viêm củng mạc là nhu mô củng mạc không bị ảnh hưởng. Thâm nhiễm tế bào viêm chủ yếu gồm tế bào T và một số ít tế bào plasma, và thường không thấy hình ảnh viêm mủ ưu thế bạch cầu trung tính hoặc hình thành u hạt.
Về mặt mô bệnh học, đây là viêm không u hạt, với đặc điểm chính là giãn mạch và thâm nhiễm tế bào lympho. Trong viêm thượng củng mạc dạng nốt, ở trung tâm tổn thương có hoại tử fibrinoid và xung quanh là sự sắp xếp của các tế bào biểu mô. Những kết quả này tương tự như hình ảnh viêm u hạt thấy trong viêm củng mạc, và có quan điểm cho rằng viêm thượng củng mạc và viêm củng mạc là một phổ khác biệt về độ sâu của viêm. Hoại tử fibrinoid quy mô nhỏ quan sát được trong viêm thượng củng mạc có thể được hiểu là đầu nhẹ của các biến đổi hoại tử lan rộng hơn trong viêm củng mạc.
Sự tiến triển của viêm làm tăng sản xuất các gốc oxy hoạt động (ROS), làm tăng stress oxy hóa2). Tổng lượng vitamin C trong võng mạc người cao gấp khoảng 20 lần nồng độ trong huyết tương, và mô mắt phụ thuộc nhiều vào hệ thống chống oxy hóa. Trong viêm thượng củng mạc tự miễn, sự suy giảm chức năng của hệ thống chống oxy hóa này được cho là có thể gây viêm mãn tính và tổn thương mô ở thượng củng mạc2). ROS làm tổn thương nội mô mạch máu và kích thích giải phóng các cytokine viêm, gây giãn mạch và tăng tính thấm kéo dài. Phơi nhiễm stress oxy hóa mãn tính ở bề mặt mắt và thượng củng mạc được coi là một yếu tố góp phần gây viêm thượng củng mạc tái phát, và ý nghĩa điều trị của can thiệp chống oxy hóa đang được nghiên cứu.
Trên lâm sàng, viêm thượng củng mạc hiếm khi chuyển trực tiếp thành viêm củng mạc. Mặt khác, trong phần lớn các trường hợp viêm củng mạc, có viêm ở thượng củng mạc (các biến đổi giống viêm thượng củng mạc), do đó cả hai được hiểu là một thể liên tục dựa trên độ sâu của lớp mạch bị ảnh hưởng, chứ không phải là các bệnh hoàn toàn độc lập. Viêm thượng củng mạc chủ yếu ảnh hưởng đến mạng lưới mạch thượng củng mạc nông (lớp thành), trong khi viêm củng mạc ảnh hưởng đến mạng lưới mạch sâu đến nhu mô củng mạc.
Được biết, tại điểm bám của cơ trực, độ dày củng mạc khoảng 0,3 mm, mỏng nhất, do đó dễ bị tổn thương do viêm và chấn thương. Đám rối mạch thượng củng mạc nhận được nguồn cung cấp máu dồi dào qua các động mạch mi trước, vì vậy sung huyết dễ biểu hiện nhanh chóng khi viêm. Mặt khác, bản thân củng mạc là mô nghèo mạch máu, và viêm sâu như viêm củng mạc hiếm gặp. Đặc điểm giải phẫu là các mạch máu xuất phát từ động mạch mi trước bị sung huyết có hồi phục trong viêm thượng củng mạc là cơ sở cơ chế cho sự biến mất nhanh chóng của sung huyết trong nghiệm pháp nhỏ epinephrine, trong khi phản ứng này không thấy trong viêm mạch củng mạc sâu, tạo thành cơ sở sinh lý bệnh cho chẩn đoán phân biệt.
Có một báo cáo ca bệnh về một người đàn ông 60 tuổi bị viêm thượng củng mạc vô căn tái phát, sau khi bắt đầu uống vitamin C 500 mg/ngày, đã không tái phát trong 7 tháng2). Vitamin C là một chất chống oxy hóa mạnh, được cho là có thể ức chế viêm mô mắt thông qua việc giảm stress oxy hóa. Mô mắt được biết là phụ thuộc nhiều vào hệ thống chống oxy hóa, với nồng độ vitamin C trong võng mạc cao gấp khoảng 20 lần so với huyết tương, do đó bổ sung vitamin C và các chất dinh dưỡng chống oxy hóa khác có thể là một chiến lược tiềm năng để ngăn ngừa tái phát2). Tuy nhiên, để xác nhận hiệu quả, cần có các nghiên cứu bệnh chứng có đối chứng và thử nghiệm lâm sàng trong tương lai2). Ở giai đoạn hiện tại, việc sử dụng chỉ được xem xét như một liệu pháp hỗ trợ trong các trường hợp tái phát nặng hoặc có kèm khô mắt và viêm bề mặt nhãn cầu mãn tính.
U hạt với viêm đa mạch (GPA) là một bệnh gây tử vong với tỷ lệ tử vong 80% trong một năm nếu không được điều trị, nhưng với liệu pháp ức chế miễn dịch, tỷ lệ tử vong có thể giảm xuống 10%3). Vì viêm thượng củng mạc có thể là triệu chứng khởi đầu của GPA, các bác sĩ nhãn khoa cần nhận thức được mối liên quan này và chủ động thực hiện các xét nghiệm toàn thân trong các trường hợp viêm thượng củng mạc tái phát3)4). Đặc biệt, sự tồn tại đồng thời của viêm mắt và rối loạn chức năng thận là dấu hiệu mạnh mẽ gợi ý u hạt với viêm đa mạch3).
Hiệu quả của các thuốc sinh học như thuốc ức chế TNFα và rituximab đã được báo cáo trong viêm thượng củng mạc và viêm củng mạc liên quan đến viêm khớp dạng thấp1). Infliximab và adalimumab có thành tích trong lĩnh vực viêm khớp dạng thấp và viêm màng bồ đào, và cũng được xem xét ứng dụng trong viêm củng mạc và viêm thượng củng mạc kháng trị. Mặt khác, etanercept được biết là gây ra phản ứng nghịch lý kích hoạt hoặc làm nặng thêm viêm mắt, do đó cần thận trọng khi lựa chọn thuốc1). Rituximab là một kháng thể đơn dòng nhắm vào tế bào B, và hiệu quả của nó đã được gợi ý trong viêm mắt liên quan đến viêm mạch. Việc sử dụng các thuốc sinh học này được quyết định với sự phối hợp chặt chẽ với khoa thấp khớp và bệnh mô liên kết.
Đã có báo cáo về các trường hợp bệnh nhân được chẩn đoán viêm thượng củng mạc nhưng thực tế là khối u di căn nội nhãn 6) hoặc trường hợp nhiễm ký sinh trùng dưới kết mạc 7), do đó việc loại trừ bệnh ác tính hoặc nhiễm trùng là quan trọng trong viêm thượng củng mạc kháng trị và tái phát. Các xét nghiệm hình ảnh và đánh giá chi tiết các dấu hiệu trên sinh hiển vi của khối bao gồm mạch máu có thể là manh mối chẩn đoán. Cần đánh giá toàn diện tính di động của khối, độ trong suốt của mạch củng mạc, sự hiện diện của dính với mô xung quanh và đáp ứng điều trị, và các tổn thương nhô cao dai dẳng không đáp ứng với thuốc nhỏ steroid thông thường là cơ sở để xem xét sinh thiết hoặc chẩn đoán hình ảnh nâng cao.
Các nghiên cứu theo dõi dài hạn về diễn tiến tự nhiên của viêm thượng củng mạc và khoảng thời gian cho đến khi biểu hiện bệnh toàn thân còn hạn chế, và dữ liệu về tỷ lệ mắc cũng như hồ sơ bệnh đi kèm ở dân số Nhật Bản chưa đầy đủ. Các báo cáo trước đây từ phương Tây cho thấy tỷ lệ mắc hàng năm khoảng 40-60 ca trên 100.000 người, nhưng các con số khác nhau do sự khác biệt về chủng tộc, môi trường và sự khác biệt trong vận hành đăng ký viêm màng bồ đào. Việc xây dựng các đăng ký lâm sàng trong tương lai và các nghiên cứu đa trung tâm được kỳ vọng sẽ xác định các yếu tố nguy cơ tái phát và mốc thời gian biểu hiện bệnh toàn thân.
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.