Episclerite semplice
Frequenza: più comune
Esordio: improvviso
Decorso: raggiunge il picco in circa 12 ore e si risolve in 2-3 giorni
Reperti: arrossamento settoriale (circa 67%) o diffuso (circa 33%)

L’episclerite è una malattia congestizia benigna e autolimitante del tessuto episclerale. È un’infiammazione dei plessi vascolari superficiali, come il plesso vascolare della capsula di Tenone. Rispetto alla sclerite, che colpisce i vasi più profondi, il dolore è più lieve e l’impatto sulla vista è minore. La maggior parte dei casi è idiopatica e ricorrente, con tendenza al coinvolgimento bilaterale. L’incidenza annuale è riportata come 41,0 per 100.000 persone e la prevalenza come 52,6.
Sebbene sia una causa relativamente comune di arrossamento, viene spesso confusa con congiuntivite o sclerite, e una diagnosi errata alla prima visita non è rara. In questa malattia, il parenchima sclerale stesso non è interessato e la progressione verso gravi complicanze strutturali come la perforazione oculare è quasi assente. Tuttavia, nei casi ricorrenti o in quelli associati a malattie autoimmuni sistemiche come l’artrite reumatoide o la granulomatosi con poliangioite, sono necessari il trattamento della malattia di base e un follow-up a lungo termine. Comprendere l’episclerite non come una malattia oculare isolata ma come una ‘manifestazione oculare’ di una malattia sistemica è fondamentale per la gestione delle recidive e il miglioramento della prognosi.
La classificazione di Watson è ampiamente utilizzata per la classificazione clinica delle malattie infiammatorie della sclera e dell’episclera. In base alla sede, sono divise in tre gruppi: episclerite, sclerite anteriore e sclerite posteriore. La sclerite anteriore è ulteriormente suddivisa in base alla forma in tipi diffuso, nodulare e necrotizzante (infiammatorio/non infiammatorio). Una differenza importante rispetto alla sclerite anteriore è che l’episclerite non ha un tipo necrotizzante ed è classificata morfologicamente in due tipi: semplice (forma diffusa) e nodulare. Questa classificazione riflette la profondità dell’infiammazione (superficiale o profonda) e la gravità del decorso e della prognosi, pertanto la determinazione del tipo di malattia al momento della diagnosi costituisce la base per la strategia terapeutica e la spiegazione della prognosi. L’episclerite è classificata in questo sistema come il gruppo più lieve e con la prognosi migliore.
Episclerite semplice
Frequenza: più comune
Esordio: improvviso
Decorso: raggiunge il picco in circa 12 ore e si risolve in 2-3 giorni
Reperti: arrossamento settoriale (circa 67%) o diffuso (circa 33%)
Episclerite nodulare
Frequenza: leggermente meno comune
Esordio: graduale
Decorso: tende a essere più prolungato rispetto alla forma semplice
Reperti: nodulo episclerale localizzato vicino al limbus corneale (mobile)
La sclera è composta da tre strati: episclera, stroma sclerale e lamina fusca. L’episclera è un tessuto connettivo contenente vasi sopra lo stroma sclerale ed è intesa come una struttura fibroelastica situata tra lo stroma sclerale e la capsula di Tenone. È composta da due strati: lo strato parietale esterno (rete capillare episclerale superficiale) e lo strato viscerale profondo (rete vascolare altamente anastomotica), entrambe le reti vascolari originano dalle arterie ciliari anteriori. La maggior parte delle fibre nervose sono rami del nervo trigemino. L’episclera forma un plesso vascolare episclerale tra l’inserzione dei muscoli retti e il limbus, normalmente nascosto dalla congiuntiva, ma in caso di infiammazione si dilata e provoca un arrossamento vivace. L’episclera si assottiglia gradualmente verso la parte posteriore del bulbo oculare, dove la capsula di Tenone diventa predominante.
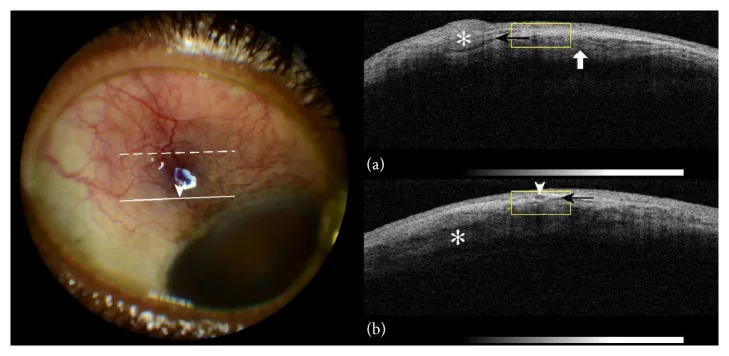
Non c’è dolorabilità alla palpazione né secrezione oculare. In caso di dolore intenso o secrezione oculare evidente, riconsiderare sclerite, congiuntivite infettiva o uveite anteriore. I sintomi spesso si risolvono in pochi giorni o scompaiono completamente, senza lasciare effetti sulla funzione visiva. In caso di recidiva, si verifica spesso nello stesso sito o nell’occhio controlaterale, e il paziente spesso lo riconosce come «il solito occhio rosso». Un dolore intenso che disturba il sonno notturno come nella sclerite o una forte dolorabilità alla palpazione della palpebra superiore non si osservano generalmente nell’episclerite.
L’osservazione della sede e del colore dell’iperemia è il cardine della diagnosi differenziale. L’iperemia dell’episclerite è di colore rosso vivo o rosa, in contrasto con l’iperemia profonda di colore rosso scuro (violaceo) della sclerite.
| Reperto | Episclerite | Sclerite |
|---|---|---|
| Colore dell’iperemia | Rosso vivo o rosa | Rosso scuro (violaceo) |
| Dolore | Lieve o assente | Forte e irradiante |
| Mobilità del nodulo | Presente | Assente |
L’acuità visiva è generalmente normale. L’edema congiuntivale, l’ipertensione oculare, l’uveite anteriore e la cheratite sono complicanze rare; in loro presenza, considerare sclerite o altre patologie. L’assenza di segni infiammatori sulla congiuntiva palpebrale è utile per differenziare dalla congiuntivite. Nella sclerite, l’infiammazione può estendersi ai tessuti circostanti, causando infiltrati limbici, ulcere o uveite anteriore, mentre l’episclerite è autolimitante e quasi mai coinvolge i tessuti adiacenti. Alla lampada a fessura, identificare il livello del plesso vascolare sclerale; se nonostante una lesione rossa rilevata i vasi sclerali non sono visibili, considerare anche una lesione tumorale.
L’episclerite è caratterizzata dall’assenza di secrezioni oculari e da un’iperemia limitata alla zona vicino al limbo corneale. La congiuntivite è solitamente indolore, con secrezioni, e l’iperemia è più marcata nel fornice e diminuisce verso il limbo. Alla lampada a fessura, i vasi episclerali non sono mobili, mentre i vasi congiuntivali sono mobili. Vedere la sezione «Diagnosi e metodi di esame» per i dettagli.
La maggior parte dei casi è idiopatica (causa sconosciuta), con una malattia sistemica associata riportata in circa il 26-36% di tutti i casi. Anche se idiopatica, si suggerisce un meccanismo immunologico, basato su una reazione infiammatoria aspecifica a predominanza linfocitaria nel plesso vascolare episclerale superficiale. Il decorso ricorrente e la tendenza al coinvolgimento bilaterale suggeriscono un disturbo sottostante della regolazione immunitaria sistemica.
Malattie del collageno e autoimmuni (la più frequente è l’artrite reumatoide) 1) :
Vasculite:
Infezioni: Batteri, micobatteri, sifilide, malattia di Lyme, virus dell’herpes, herpes zoster, ecc. possono esserne la causa. L’episclerite associata all’herpes zoster oftalmico è considerata una risposta immunitaria al patogeno piuttosto che all’infezione stessa. È stato anche riportato un caso di parassitosi sottocongiuntivale da Dirofilaria repens diagnosticato erroneamente come episclerite7).
Altro: Gotta, atopica, corpo estraneo, trauma chimico, farmaci (topiramato, pamidronato) e segnalato come sintomo iniziale di COVID-19.
Sì, circa il 30% dei pazienti presenta una malattia sistemica associata. La più comune è l’artrite reumatoide, ma può anche essere il primo sintomo di malattie come la granulomatosi con poliangioite (GPA) o la malattia di Behçet, in cui diagnosi e trattamento precoci influenzano la prognosi. In caso di recidive frequenti o sintomi sistemici, si raccomanda uno screening sistemico con fattore reumatoide, anticorpi antinucleo, ANCA ed esame delle urine.
L’episclerite è principalmente una diagnosi clinica basata sull’anamnesi e sull’esame con lampada a fessura. È fondamentale osservare attentamente il livello dei vasi sclerali (superficiale o profondo), la tonalità dell’iperemia, la presenza di noduli, e l’assottigliamento/necrosi.
La fenilefrina al 2,5% contrae i vasi congiuntivali ed è utile per differenziare congiuntivite ed episclerite. La fenilefrina al 10% contrae la rete vascolare episclerale superficiale ma non quella profonda, consentendo di distinguere episclerite e sclerite.
Il test di reazione all’epinefrina diluita 1:1000 è un metodo semplice per valutare il coinvolgimento dei vasi profondi. Se l’iperemia scompare dopo l’instillazione, suggerisce episclerite; se persiste, sclerite. La valutazione combina numero e mobilità dei noduli, dolore/dolorabilità e risposta all’epinefrina.
I test di reazione all’epinefrina e alla fenilefrina sono particolarmente utili come ausilio diagnostico quando la stratificazione dell’iperemia non è direttamente visibile alla lampada a fessura o in caso di noduli piccoli. L’osservazione 10-15 minuti dopo l’instillazione valuta la contrazione dei vasi superficiali; se l’iperemia dei vasi profondi persiste, si dà priorità alla gestione della sclerite.
La tenonite è considerata anche una forma di episclerite e la distinzione clinica tra le due è difficile. La decisione si basa sulla mobilità dei noduli, sulla presenza di dolore/dolorabilità, sulla risposta alle gocce di epinefrina e sui risultati della colorazione con fluoresceina.
Per un’episclerite singola e lieve, non è necessaria un’ampia valutazione sistemica. In caso di recidive frequenti o sintomi sistemici, considerare i seguenti esami.
Nei casi in cui l’episclerite si presenta come prima manifestazione di granulomatosi con poliangioite, può essere associata una compromissione della funzionalità renale 3). Quando sono presenti sia l’infiammazione oculare che un’anomalia della funzionalità renale, è necessario ricercare tempestivamente una vasculite sistemica, inclusa la granulomatosi con poliangioite. Nell’episclerite refrattaria o ricorrente, è auspicabile valutare l’attività della malattia e avviare il trattamento della malattia di base in collaborazione con reumatologia e medicina interna.
Oltre alla valutazione con lampada a fessura, lo spessore dello strato episclerale e il decorso vascolare possono essere valutati mediante tomografia a coerenza ottica del segmento anteriore (AS-OCT) e lo spessore sclerale mediante ecografia (modalità B) come diagnostica ausiliaria. Per escludere una sclerite necrotizzante o valutare la presenza di una sclerite posteriore, all’ecografia si verifica la presenza del segno T (versamento perineurale). Nell’episclerite tipica, questi esami di imaging spesso non mostrano reperti specifici e la diagnosi si basa sulla combinazione di esame diretto con lampada a fessura, anamnesi e indagine sistemica.
La maggior parte delle episcleriti guarisce spontaneamente in pochi giorni o settimane senza trattamento. Il primo passo nella gestione è spiegare al paziente la natura benigna della malattia, il decorso naturale e la necessità di una ricerca di malattie sistemiche, e fornire rassicurazione. Impacchi freddi e lacrime artificiali refrigerate sono efficaci nel ridurre i sintomi soggettivi come irritazione e sensazione di calore. Nei casi lievi non è necessario un intervento farmacologico attivo; un breve follow-up a intervalli di pochi giorni per confermare la risoluzione spontanea può evitare il rimbalzo e gli effetti collaterali legati al trattamento.
I colliri steroidei a bassa concentrazione sono il trattamento di prima linea. Spesso si associa un collirio antibiotico per aiutare a differenziare una sclerite.
Se la risposta al trattamento con collirio è insufficiente, si deve considerare il passaggio all’esame e al trattamento di una sclerite. Sebbene i colliri steroidei sopprimano rapidamente i sintomi, l’uso a lungo termine o ripetuto può aumentare il rischio di recidiva e indurre iperemia di rimbalzo.
Il trattamento si basa sulla riduzione graduale e sulla sospensione dopo la risoluzione dei sintomi; evitare la somministrazione continuativa indiscriminata. L’uso a lungo termine di colliri steroidei comporta il rischio di aumento della pressione intraoculare reattivo agli steroidi e cataratta sottocapsulare posteriore. Pertanto, dopo aver confermato il miglioramento entro 1-2 settimane, ridurre gradualmente. In caso di recidiva, valutare individualmente l’attività di malattia per ogni episodio e dare priorità all’ottimizzazione del trattamento della malattia sistemica sottostante.
Nell’episclerite associata a collagenopatie come l’artrite reumatoide, il trattamento della malattia di base influisce direttamente sulla prognosi 1). In caso di resistenza al trattamento locale, associare prednisolone per via orale (20-30 mg/die con terapia decrescente). Salvo evidente malattia infiammatoria sistemica, i casi che richiedono steroidi sistemici sono estremamente rari.
Nell’episclerite associata a granulomatosi con poliangioite, la terapia di induzione della remissione con ciclofosfamide o rituximab è efficace 3)4). Il rituximab ha mostrato un tasso di remissione a 6 mesi più elevato rispetto alla ciclofosfamide (64% vs 53%) 3).
I colliri steroidei sopprimono rapidamente i sintomi dell’episclerite, ma dopo la sospensione possono causare arrossamento da ‘rebound’, portando a una riacutizzazione più grave. Pertanto, l’uso di steroidi è controverso; nei casi lievi, alcuni preferiscono l’osservazione senza trattamento o la priorità ai FANS. In caso di recidive frequenti, si raccomanda un inibitore della COX-2 per via orale o la valutazione di una malattia sistemica.
Il meccanismo di insorgenza dell’episclerite non è ancora completamente chiarito. Nell’area lesa si osservano dilatazione e congestione del plesso vascolare episclerale superficiale, con infiltrazione di cellule infiammatorie, prevalentemente linfociti, nell’episclera e nella capsula di Tenone. La differenza sostanziale rispetto alla sclerite è che il parenchima sclerale stesso non è coinvolto. L’infiltrazione cellulare infiammatoria è composta principalmente da linfociti T e pochi plasmacellule; non si osservano solitamente immagini di infiammazione purulenta a predominanza neutrofila né formazione di granulomi.
Istopatologicamente si tratta di un’infiammazione non granulomatosa, caratterizzata principalmente da vasodilatazione e infiltrazione linfocitaria. Nell’episclerite nodulare, al centro della lesione si osserva necrosi fibrinoide circondata da un disposizione di cellule epitelioidi. Questi reperti sono simili a quelli dell’infiammazione granulomatosa osservata nella sclerite, e alcuni autori considerano episclerite e sclerite come uno spettro basato sulla profondità dell’infiammazione. La necrosi fibrinoide di piccole dimensioni osservata nell’episclerite può essere intesa come una forma lieve dei cambiamenti necrotici più estesi della sclerite.
La progressione dell’infiammazione aumenta la produzione di specie reattive dell’ossigeno (ROS) e accentua lo stress ossidativo2). La quantità totale di vitamina C nella retina umana è circa 20 volte superiore a quella plasmatica, e i tessuti oculari dipendono fortemente dal sistema antiossidante. Nell’episclerite autoimmune, è stato suggerito che una ridotta funzionalità di questo sistema antiossidante potrebbe causare infiammazione cronica e danno tissutale dell’episclera2). I ROS danneggiano l’endotelio vascolare e inducono il rilascio di citochine infiammatorie, provocando vasodilatazione e aumento della permeabilità persistenti. L’esposizione cronica allo stress ossidativo della superficie oculare e dell’episclera è considerata un fattore contribuente all’episclerite ricorrente, e viene studiato il significato terapeutico di un intervento antiossidante.
Clinicamente, l’episclerite raramente si trasforma direttamente in sclerite. D’altra parte, nella maggior parte dei casi di sclerite si osserva anche un’infiammazione dell’episclera (cambiamenti di tipo episcleritico), quindi le due condizioni sono comprese non come malattie completamente indipendenti, ma come un continuum basato sulla profondità degli strati vascolari coinvolti dall’infiammazione. L’episclerite colpisce principalmente il plesso vascolare episclerale superficiale (strato parietale), mentre la sclerite colpisce il plesso vascolare profondo fino al parenchima sclerale.
A livello dell’inserzione dei muscoli retti, la sclera è più sottile (circa 0,3 mm), il che la rende più vulnerabile a infiammazione e traumi. Il plesso vascolare episclerale riceve un abbondante apporto di sangue attraverso le arterie ciliari anteriori, quindi in caso di infiammazione la congestione diventa rapidamente evidente. La sclera stessa, invece, è un tessuto scarsamente vascolarizzato, e un’infiammazione profonda come la sclerite è rara. La caratteristica anatomica per cui i vasi derivati dalle arterie ciliari anteriori si congestionano in modo reversibile nell’episclerite costituisce la base meccanicistica della rapida risoluzione della congestione nel test con gocce di epinefrina; l’assenza di questa reazione nella vasculite sclerale profonda è un criterio di diagnosi differenziale fisiopatologico.
Un case report descrive un uomo di 60 anni con episclerite idiopatica ricorrente che non ha presentato recidive per 7 mesi dopo l’inizio dell’assunzione orale di 500 mg/die di vitamina C 2). La vitamina C è un potente antiossidante e potrebbe sopprimere l’infiammazione dei tessuti oculari riducendo lo stress ossidativo. I tessuti oculari dipendono fortemente dal sistema antiossidante; la concentrazione di vitamina C nella retina raggiunge circa 20 volte quella plasmatica. L’integrazione di vitamina C e altri nutrienti antiossidanti potrebbe essere una strategia candidata per prevenire le recidive 2). Tuttavia, per stabilirne l’efficacia sono necessari studi caso-controllo controllati e studi clinici 2). Al momento, viene presa in considerazione solo come coadiuvante nei casi di recidive gravi o associati a occhio secco e infiammazione cronica della superficie oculare.
La granulomatosi con poliangioite (GPA) è una malattia mortale con un tasso di mortalità a 1 anno dell’80% se non trattata, ma con la terapia immunosoppressiva la mortalità può essere ridotta al 10% 3). Poiché l’episclerite può essere il primo sintomo della GPA, gli oftalmologi devono riconoscere questa associazione e praticare attivamente esami sistemici in caso di episclerite ricorrente 3)4). In particolare, la coesistenza di infiammazione oculare e insufficienza renale è un forte indicatore di GPA 3).
L’efficacia di agenti biologici come gli inibitori del TNFα e rituximab è stata riportata nell’episclerite e sclerite associate all’artrite reumatoide 1). Infliximab e adalimumab hanno dimostrato efficacia nell’artrite reumatoide e nell’uveite, e la loro applicazione è considerata anche nella sclerite/episclerite refrattaria. D’altra parte, etanercept è noto per indurre o aggravare l’infiammazione oculare (reazione paradossa), quindi è necessaria cautela nella scelta del farmaco 1). Rituximab è un anticorpo monoclonale diretto contro le cellule B, e la sua efficacia è suggerita nell’infiammazione oculare correlata alla vasculite. L’uso di questi agenti biologici viene deciso in stretta collaborazione con reumatologi e internisti specializzati in malattie del collageno.
Sono stati riportati casi in cui pazienti con diagnosi di episclerite presentavano in realtà un tumore metastatico intraoculare 6) o una parassitosi sottocongiuntivale 7). Nell’episclerite refrattaria o ricorrente, è importante escludere una malattia maligna o infettiva. Gli esami di imaging e la valutazione dettagliata dei reperti alla lampada a fessura della massa, inclusi i vasi, forniscono indizi diagnostici. È necessario giudicare combinando la mobilità della massa, la trasparenza dei vasi sclerali, la presenza o assenza di aderenze ai tessuti circostanti e la risposta al trattamento. Una lesione rilevata persistente che non risponde ai colliri steroidei standard è la base per considerare una biopsia o un approfondimento con imaging.
Gli studi osservazionali a lungo termine sul decorso naturale dell’episclerite e sul periodo fino alla manifestazione di una malattia sistemica sono limitati, e in particolare i dati sull’incidenza e il profilo delle malattie associate nella popolazione giapponese non sono sufficienti. Precedenti rapporti dai paesi occidentali mostrano un’incidenza di circa 40-60 casi per 100.000 persone all’anno, ma i numeri variano a causa di differenze etniche, ambientali e nella gestione dei registri delle uveiti. La futura costruzione di registri clinici e studi multicentrici dovrebbe consentire l’identificazione dei fattori di rischio di recidiva e della tempistica di manifestazione delle malattie sistemiche.
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.