單純性上鞏膜炎

上鞏膜炎(Episcleritis)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是上鞏膜炎?
Section titled “1. 什麼是上鞏膜炎?”上鞏膜炎(episcleritis)是發生在上鞏膜組織的良性、自限性充血性疾病。它是Tenon囊血管叢等淺層血管叢的發炎,與侵犯更深層血管的鞏膜炎相比,疼痛較輕,對視力影響較小。多數為特發性且易復發,傾向於雙眼發病。據報導,年發生率為每10萬人41.0例,盛行率為52.6例。
作為充血的病因之一,它相對常見,但容易與結膜炎和鞏膜炎混淆,初診時誤診的情況並不少見。本病不侵犯鞏膜實質,幾乎不會進展為眼球穿孔等嚴重結構性併發症。然而,對於復發性病例或伴有類風濕性關節炎、多發性血管炎伴肉芽腫等全身性自體免疫疾病的病例,需要治療原發病並進行長期追蹤。不應將其視為孤立的眼部疾病,而應理解為全身性疾病的「眼部表現」,這一觀點直接關係到復發管理和預後改善。
在Watson分類中的位置
Section titled “在Watson分類中的位置”Watson分類廣泛用於鞏膜和上鞏膜炎症性疾病的臨床分類。按部位分為上鞏膜炎、前鞏膜炎和後鞏膜炎三大類。前鞏膜炎根據形態進一步分為瀰漫性、結節性和壞死性(炎症性/非炎症性)。上鞏膜炎沒有壞死性類型,形態上分為單純性(瀰漫型)和結節性兩種,這是與前鞏膜炎的重要區別。由於該分類反映了炎症的深度(淺層或深層)以及進展和預後的嚴重程度,診斷時的病型判定是治療方針和預後說明的基礎。上鞏膜炎在該分類中被定位為最輕且預後最好的群體。
結節性上鞏膜炎
頻率:較少見
發病:緩慢
病程:症狀比單純性更持久
所見:角膜緣附近的局限性上鞏膜結節(可移動)
上鞏膜的解剖
Section titled “上鞏膜的解剖”鞏膜由三層構成:上鞏膜、鞏膜實質和鞏膜棕色板。上鞏膜是鞏膜實質上的含血管結締組織,位於鞏膜實質和Tenon囊之間的纖維彈性結構。它由外側壁層(淺層上鞏膜毛細血管網)和深層臟層(高度吻合的血管網)兩層組成,兩者均來自前睫狀動脈。大多數神經纖維是三叉神經的分支。上鞏膜在直肌附著點和角膜緣之間形成上鞏膜血管叢,通常被結膜隱藏而不明顯,但發生炎症時會擴張並引起鮮紅的充血。上鞏膜向眼球後方逐漸變薄,眼球後方以Tenon囊為主。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”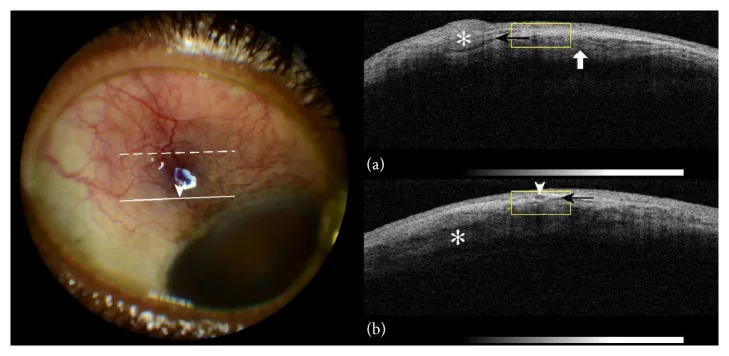
無壓痛,無眼部分泌物。如有劇烈疼痛或明顯分泌物,應重新考慮鞏膜炎、感染性結膜炎或前葡萄膜炎。症狀通常在數日內減輕或完全消退,不影響視功能。復發時常出現在同一部位或對側眼,患者常注意到是「慣常的紅眼」。鞏膜炎那種妨礙夜間睡眠的劇烈疼痛或觸摸上眼瞼時的強烈壓痛,在上鞏膜炎中通常不出現。
臨床所見(醫師檢查確認的所見)
Section titled “臨床所見(醫師檢查確認的所見)”觀察充血的部位和色調是鑑別診斷的核心。上鞏膜炎的充血呈鮮紅色至粉紅色,與鞏膜炎所見暗紅色(紫紅色調)的深層充血形成對比。
| 所見 | 上鞏膜炎 | 鞏膜炎 |
|---|---|---|
| 充血的色調 | 鮮紅色至粉紅色 | 暗紅色(紫紅色) |
| 疼痛 | 輕微至無 | 強烈,放射狀 |
| 結節活動性 | 有 | 無 |
- 單純性(瀰漫型):角膜緣附近出現瀰漫性或扇形輕度充血。發病急,約12小時後充血達到高峰,2-3天內消退。可能伴有眼瞼水腫或結膜水腫。
- 結節性:在角膜緣附近(多見於眼瞼裂區)形成單個小隆起,常在早晨起床時發現。結節可活動是與結節性鞏膜炎的重要鑑別點。病變相對侷限,周圍鞏膜表層相對正常。
視力通常正常。結膜水腫、高眼壓、前葡萄膜炎和角膜炎等併發症罕見;若出現,應考慮鞏膜炎或其他疾病。眼瞼結膜無發炎表現有助於與結膜炎鑑別。鞏膜炎時炎症可波及周圍組織,導致角膜周邊浸潤、潰瘍或前葡萄膜炎,而鞏膜外層炎是自限性的,幾乎不累及鄰近組織。裂隙燈下識別鞏膜表層血管叢水平;若出現紅色隆起病變但鞏膜血管不可見,需考慮腫瘤性病變的可能。
鞏膜外層炎無分泌物,充血侷限於角膜緣附近。結膜炎通常無痛,有分泌物,充血在穹窿部最明顯,向角膜緣方向減弱。裂隙燈下鞏膜表層血管不可移動,而結膜血管可移動。詳見「診斷和檢查方法」一節。
3. 原因和風險因素
Section titled “3. 原因和風險因素”大多數為特發性(原因不明),據報導約26-36%的病例合併全身性疾病。即使是特發性病例,也提示免疫機制參與,基於淺層鞏膜表層血管叢中淋巴細胞為主的非特異性炎症反應。復發性病程和雙眼發病傾向提示存在潛在的全身性免疫調節異常。
膠原病/自體免疫疾病(最常見的是類風濕關節炎)1):
- 類風濕性關節炎、全身性紅斑狼瘡、硬皮症
- 克隆氏症、潰瘍性結腸炎(發炎性腸道疾病)
- 乾癬性關節炎、僵直性脊椎炎、反應性關節炎
血管炎:
- 多發性血管炎合併肉芽腫(GPA):上鞏膜炎可能是GPA的初始症狀3)4)。有報告指出,反覆發作的上鞏膜炎促使GPA被診斷,使用環磷醯胺或利妥昔單抗進行緩解誘導治療後,上鞏膜炎也隨之消退4)
- 結節性多動脈炎、顳動脈炎
- 貝西氏症:有兒童病例以上鞏膜炎和後葡萄膜炎作為貝西氏症的初始症狀5)
感染症:細菌、分枝桿菌、梅毒、萊姆病、疱疹病毒、帶狀疱疹等可能引起。眼部帶狀疱疹相關的上鞏膜炎被認為是對病原體的免疫反應,而非感染本身。也有報告指出,由Dirofilaria repens引起的結膜下寄生蟲症被誤診為上鞏膜炎7)。
其他:痛風、異位性、異物、化學外傷、藥物(托吡酯、帕米膦酸)、也有作為COVID-19初期症狀的報告。
- 性別:成人女性較多。特別是瀰漫型(單純性)好發於40歲左右的女性
- 年齡:好發於20至50歲。兒童病例相對罕見,但在有貝西氏症等全身性發炎性疾病基礎時曾有報告
- 合併眼疾:約51%的患者合併某種眼疾,與乾眼症、眼瞼炎等眼表疾病的相關性被指出
- 眼部帶狀疱疹病史:帶狀疱疹後可能作為免疫反應發生上鞏膜炎,這被認為是免疫介導的發炎而非感染本身
- 膠原病/血管炎病史:有類風濕性關節炎或血管炎病史的患者,全身疾病的活動性評估直接關係到復發管理
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”上鞏膜炎主要基於病史詢問和裂隙燈顯微鏡檢查進行臨床診斷。基本方法是使用裂隙燈仔細觀察鞏膜血管的層次(淺層或深層)、充血的色調、有無結節、有無變薄或壞死。
去氧腎上腺素眼藥水鑑別
Section titled “去氧腎上腺素眼藥水鑑別”2.5%去氧腎上腺素眼藥水可收縮結膜血管,有助於鑑別結膜炎和上鞏膜炎。10%去氧腎上腺素眼藥水可收縮淺層上鞏膜血管網,但不收縮深層血管網,因此可以鑑別上鞏膜炎和鞏膜炎。
腎上腺素眼藥水反應
Section titled “腎上腺素眼藥水反應”1:1000稀釋腎上腺素眼藥水的反應試驗是判斷深層血管受累的簡便方法。點眼後充血消退提示上鞏膜炎,不消退提示鞏膜炎。綜合評估結節的數量和活動性、疼痛/壓痛的有無以及腎上腺素反應這三項指標。
腎上腺素和去氧腎上腺素的反應試驗在裂隙燈無法直接觀察充血層次結構或結節較小的情況下,作為輔助診斷特別有用。點眼後10-15分鐘觀察淺層血管是否收縮,如果深層血管充血殘留,則優先處理鞏膜炎。
- 結膜炎:伴隨分泌物,充血以穹窿部為中心,幾乎無疼痛。結膜血管可移動。
- 結膜泡性病變:急性期結膜糜爛可被螢光素染色(結節性上鞏膜炎不被染色)。
- 鞏膜炎:暗紅色深層充血,劇烈疼痛和壓痛,放射痛影響睡眠,結節不可移動。
- 瞼裂斑炎:瞼裂部黃白色隆起伴局限性充血。
- MALT淋巴瘤/腫瘤性病變:當出現紅色隆起病變且無法透見鞏膜血管時需考慮。
- 惡性腫瘤眼轉移:有報告指出診斷為上鞏膜炎的患者實際上是神經內分泌腫瘤的眼轉移6)。對於難治性或復發性病例,應考慮排除腫瘤性疾病。
Tenon囊炎也被視為一種上鞏膜炎,兩者臨床鑑別困難。需結合結節活動性、疼痛/壓痛、腎上腺素點眼反應和螢光素染色結果綜合判斷。
對於單次、輕度的上鞏膜炎,無需廣泛全身檢查。對於反覆發作或伴有全身症狀的病例,可考慮以下檢查。
- 類風濕因子(RF)、抗核抗體(ANA)
- c-ANCA、p-ANCA
- 紅血球沉降速率(ESR)、CRP
- 血清尿酸、全血球計數(CBC)
- 梅毒檢查、結核菌素反應、胸部X光
- HLA-B27、尿液檢查
在以上鞏膜炎為初始表現的多血管炎性肉芽腫症病例中,可能合併腎功能障礙3)。當同時出現眼部發炎和腎功能異常時,應迅速排查包括多血管炎性肉芽腫症在內的全身性血管炎。對於難治性或復發性上鞏膜炎,建議在風濕科和內科協作下評估疾病活動度並導入基礎疾病治療。
影像學檢查與輔助診斷
Section titled “影像學檢查與輔助診斷”除裂隙燈顯微鏡評估外,前段光學同調斷層掃描(AS-OCT)評估上鞏膜厚度和血管走向,以及超音波檢查(B模式)評估鞏膜厚度可作為輔助診斷工具。為排除壞死性鞏膜炎或評估後鞏膜炎,超音波檢查可確認是否存在T徵(視神經鞘周圍積液)。典型上鞏膜炎通常缺乏特異性影像學表現,診斷需結合裂隙燈直接檢查、問診和全身檢查。
5. 標準治療方法
Section titled “5. 標準治療方法”觀察(基本方針)
Section titled “觀察(基本方針)”大多數上鞏膜炎無需治療,可在數天至數週內自然痊癒。管理的第一步是向患者解釋疾病的良性、自然病程以及全身檢查的必要性,並給予安心感。冷敷和冷卻的人工淚液可有效減輕刺激感和熱感等自覺症狀。輕症病例無需積極藥物介入,透過數天的短期追蹤確認自然緩解,可避免治療介入引起的反彈和副作用。
類固醇眼藥水
Section titled “類固醇眼藥水”低濃度類固醇眼藥水是第一線選擇。常合併使用抗生素眼藥水以輔助鑑別鞏膜炎。
- 0.1%氟米龍眼藥水:每日4次,使用1-2週,多數改善
- 0.3%加替沙星眼藥水:每日4次,與類固醇併用(用於鑑別鞏膜炎和預防繼發感染)
- 0.1%倍他米松眼藥水:用於更嚴重的發炎
如果眼藥水治療反應不佳,應考慮轉為鞏膜炎的檢查和治療。類固醇眼藥水雖能迅速抑制症狀,但長期或反覆使用可能增加復發風險並誘發反彈性充血。
非類固醇抗發炎藥(NSAIDs)
Section titled “非類固醇抗發炎藥(NSAIDs)”- NSAID眼藥水:作為類固醇的替代藥物使用,但有時效果不充分。
- 塞來昔布100mg每日兩次口服:COX-2選擇性抑制劑,用於復發或眼藥水反應不佳的情況。
- 布洛芬800mg每日三次口服:國外使用的處方。
- 氟比洛芬或萘普生等非選擇性NSAID口服也是選擇,對於治療抵抗的病例,考慮與COX-2選擇性藥物交替使用。
治療原則上在症狀消退後逐漸減量並停藥,避免長期持續給藥。長期使用類固醇眼藥水有引起類固醇反應性眼壓升高和後囊下白內障的風險,因此應在1-2週內確認改善後逐漸減量。復發時需個別評估每次發作的疾病活動性,優先優化基礎全身疾病的治療。
全身疾病相關治療
Section titled “全身疾病相關治療”在類風濕關節炎等膠原病合併的上鞏膜炎中,基礎疾病的治療直接關係到預後1)。局部治療無效時,聯合口服潑尼松龍(從20-30mg/日開始逐漸減量)。除非明確伴有全身性炎症疾病,否則需要全身使用類固醇的病例非常罕見。
在肉芽腫性多血管炎伴發的上鞏膜炎中,環磷酰胺或利妥昔單抗的誘導緩解治療有效3)4)。有報告稱利妥昔單抗在6個月時的緩解率高於環磷酰胺(64%對53%)3)。
類固醇眼藥水能迅速抑制上鞏膜炎的症狀,但停藥後可能引起「反彈」性充血,甚至導致更嚴重的復發。因此,類固醇的使用存在爭議,對於輕症病例,也有意見主張不治療觀察或優先使用NSAID。反覆復發時,推薦口服COX-2抑制劑或進行全身疾病的檢查。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”組織病理學所見
Section titled “組織病理學所見”上鞏膜炎的發病機制尚未完全闡明。在病變部位,淺層上鞏膜血管網出現血管擴張和充血,上鞏膜和Tenon囊有以淋巴球為主的發炎細胞浸潤。鞏膜實質本身不受侵犯,這是與鞏膜炎的本質區別。發炎細胞浸潤主要由T細胞和少量漿細胞組成,通常不出現以嗜中性球為主的化膿性發炎或肉芽腫形成。
組織病理學上為非肉芽腫性發炎,以血管擴張和淋巴球浸潤為主。在結節性上鞏膜炎中,病灶中央可見纖維素樣壞死,周圍有類上皮細胞排列。這些表現與鞏膜炎的肉芽腫性發炎相似,因此有觀點認為上鞏膜炎和鞏膜炎是發炎深度不同的一個譜系。上鞏膜炎中觀察到的小範圍纖維素樣壞死可理解為鞏膜炎中更廣泛壞死性變化的輕型表現。
與氧化壓力的關聯
Section titled “與氧化壓力的關聯”發炎進展會增加活性氧(ROS)的產生,加劇氧化壓力2)。人類視網膜中維生素C總量約為血漿中的20倍,眼組織高度依賴抗氧化系統。在自體免疫性上鞏膜炎中,這種抗氧化系統功能下降可能導致上鞏膜的慢性發炎和組織損傷2)。ROS損傷血管內皮,誘導發炎性細胞激素釋放,引起持續性血管擴張和通透性增加。眼表面和上鞏膜的慢性氧化壓力暴露被認為是復發性上鞏膜炎的誘因之一,抗氧化介入的治療意義正在研究中。
與鞏膜炎的連續性
Section titled “與鞏膜炎的連續性”臨床上,上鞏膜炎很少直接轉變為鞏膜炎。然而,大多數鞏膜炎病例也伴有上鞏膜發炎(上鞏膜炎樣變化),因此兩者並非完全獨立的疾病,而是根據發炎波及血管層的深度被理解為連續體。上鞏膜炎主要侵犯淺層上鞏膜血管網(壁層),而鞏膜炎侵犯深層血管網和鞏膜實質。
解剖學背景在鑑別診斷中的角色
Section titled “解剖學背景在鑑別診斷中的角色”在直肌附著處,鞏膜厚度約0.3mm,最薄,已知對發炎和外傷的脆弱性較高。上鞏膜血管叢通過前睫狀動脈獲得豐富的血液供應,因此發炎時充血迅速顯現。相反,鞏膜本身是血管稀少的組織,像鞏膜炎這樣的深部發炎很少見。上鞏膜炎中前睫狀動脈來源的血管可逆性充血的解剖學特徵是腎上腺素點眼試驗中充血迅速消退的機轉基礎,而深部鞏膜血管炎無此反應,這成為病理生理學上的鑑別依據。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”透過抗氧化劑預防復發
Section titled “透過抗氧化劑預防復發”有一例病例報告稱,一名60歲男性特發性復發性上鞏膜炎患者,在開始口服維生素C 500毫克/天後,7個月內未出現復發2)。維生素C是一種強效抗氧化劑,有指出它可能透過減輕氧化壓力來抑制眼組織的發炎。已知眼組織高度依賴抗氧化系統,視網膜維生素C濃度可達血漿中的約20倍,補充維生素C和其他抗氧化營養素可能成為預防復發的候選策略2)。然而,要確立其有效性,今後需要設置對照的病例對照研究和臨床試驗進行驗證2)。目前階段,僅考慮在症狀嚴重的復發病例或伴有乾眼症和慢性眼表發炎的病例中輔助使用。
眼部表現在全身性血管炎早期診斷中的重要性
Section titled “眼部表現在全身性血管炎早期診斷中的重要性”肉芽腫性多血管炎若不治療,一年死亡率可達80%,但透過免疫抑制治療可將死亡率降至10%3)。由於上鞏膜炎可能是GPA的首發症狀,眼科醫生應認識到這一關聯,並在復發性上鞏膜炎中積極進行全身檢查3)4)。特別是眼發炎與腎功能障礙並存是強烈提示肉芽腫性多血管炎的表現3)。
生物製劑的應用
Section titled “生物製劑的應用”已有報導稱,TNFα抑制劑和利妥昔單抗等生物製劑對類風濕關節炎相關的上鞏膜炎和鞏膜炎有效1)。英夫利西單抗和阿達木單抗在類風濕關節炎和葡萄膜炎領域有良好記錄,也正在考慮應用於難治性鞏膜炎和上鞏膜炎。另一方面,依那西普已知會引起誘發或加重眼發炎的矛盾反應,因此在藥物選擇上需要謹慎1)。利妥昔單抗是一種靶向B細胞的單株抗體,已提示對血管炎相關的眼發炎有效。這些生物製劑的使用需在風濕科和膠原病內科的緊密協作下決定。
作為鑑別診斷的腫瘤性病變
Section titled “作為鑑別診斷的腫瘤性病變”有報告指出,被診斷為上鞏膜炎的患者實際上是眼內轉移性腫瘤6)或結膜下寄生蟲病7)。對於難治性、復發性上鞏膜炎,排除惡性疾病和感染非常重要。影像學檢查和包含血管的腫塊的裂隙燈詳細評估是診斷的線索。需要綜合判斷腫塊的活動性、鞏膜血管的透見性、與周圍組織的粘連情況以及治療反應。對於常規類固醇眼藥水無效的持續性隆起病變,應積極考慮切片檢查和影像學檢查。
流行病學與預後的長期觀察研究
Section titled “流行病學與預後的長期觀察研究”關於上鞏膜炎的自然病程和全身疾病顯現時間,長期觀察研究有限,尤其是在日本人群中的發生率和合併疾病譜數據尚不充分。既往歐美匯總數據顯示年發生率約為每10萬人40-60例,但因種族、生活環境及葡萄膜炎登記系統的差異,數值存在波動。未來通過建立臨床登記系統和多中心合作研究,有望確定復發風險因素和全身疾病顯現的時間線。
8. 參考文獻
Section titled “8. 參考文獻”
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.
