التهاب النسيج فوق الصلبة البسيط
التكرار: أكثر شيوعًا
البداية: مفاجئة
المسار: يصل إلى الذروة في حوالي 12 ساعة ويختفي في غضون 2-3 أيام
العلامات: احمرار على شكل مروحة (حوالي 67%) أو منتشر (حوالي 33%)

التهاب الصلبة الظاهر (episcleritis) هو مرض احمراري حميد ومحدود ذاتيًا يصيب نسيج الصلبة الظاهر. هو التهاب في الضفائر الوعائية السطحية مثل ضفيرة تينون، وهو أقل ألمًا ويؤثر على الرؤية بدرجة أقل مقارنة بالتهاب الصلبة الذي يصيب الأوعية العميقة. معظم الحالات مجهولة السبب ومتكررة، وتميل للإصابة في كلتا العينين. معدل الإصابة السنوي هو 41.0 لكل 100,000 شخص، وانتشاره 52.6 لكل 100,000.
على الرغم من أنه من الأسباب الشائعة نسبيًا للاحمرار، إلا أنه غالبًا ما يُخلط بينه وبين التهاب الملتحمة أو التهاب الصلبة، مما يؤدي إلى تشخيص خاطئ في الزيارة الأولى. في هذا المرض، لا يتأثر نسيج الصلبة نفسه، ولا يحدث تقدم إلى مضاعفات هيكلية خطيرة مثل ثقب العين. ومع ذلك، في الحالات المتكررة أو تلك المرتبطة بأمراض جهازية مناعية ذاتية مثل التهاب المفاصل الروماتويدي أو الورم الحبيبي مع التهاب الأوعية الدموية، يكون علاج المرض الأساسي والمتابعة طويلة الأمد ضروريين. فهم المرض كتعبير عيني لمرض جهازي، وليس كمرض عيني منفرد، يرتبط بإدارة التكرار وتحسين النتائج.
يُستخدم تصنيف واتسون على نطاق واسع في التصنيف السريري للأمراض الالتهابية للصلبة والنسيج فوق الصلبة. ويقسم حسب الموقع إلى ثلاث مجموعات رئيسية: التهاب النسيج فوق الصلبة، والتهاب الصلبة الأمامي، والتهاب الصلبة الخلفي. وينقسم التهاب الصلبة الأمامي أيضًا حسب الشكل إلى منتشر وعقدي وناخر (التهابي/غير التهابي). لا يوجد نوع ناخر في التهاب النسيج فوق الصلبة، ومن الناحية الشكلية يُصنف إلى نوعين: بسيط (منتشر) وعقدي، وهذا فرق مهم عن التهاب الصلبة الأمامي. يعكس هذا التصنيف عمق الالتهاب (سطحي أو عميق) وشدة التقدم والتشخيص، لذا فإن تحديد نوع المرض عند التشخيص هو أساس خطة العلاج وشرح التشخيص. يُصنف التهاب النسيج فوق الصلبة ضمن هذه التصنيفات على أنه الأقل شدة والأفضل تشخيصًا.
التهاب النسيج فوق الصلبة البسيط
التكرار: أكثر شيوعًا
البداية: مفاجئة
المسار: يصل إلى الذروة في حوالي 12 ساعة ويختفي في غضون 2-3 أيام
العلامات: احمرار على شكل مروحة (حوالي 67%) أو منتشر (حوالي 33%)
التهاب النسيج فوق الصلبة العقدي
التكرار: أقل شيوعًا إلى حد ما
البداية: تدريجية
المسار: تميل الأعراض إلى الاستمرار لفترة أطول من النوع البسيط
العلامات: عقدة فوق صلبة موضعية بالقرب من الحوف القرني (قابلة للحركة)
تتكون الصلبة من ثلاث طبقات: النسيج فوق الصلبة (episclera)، وسدى الصلبة (scleral stroma)، والصفيحة البنية (lamina fusca). النسيج فوق الصلبة هو نسيج ضام يحتوي على أوعية دموية فوق سدى الصلبة، ويُفهم على أنه بنية ليفية مرنة تقع بين سدى الصلبة ومحفظة تينون. يتكون من طبقتين: الطبقة الجدارية الخارجية (الشبكة الشعرية السطحية للنسيج فوق الصلبة) والطبقة الحشوية العميقة (شبكة وعائية مفاغرة بشكل كبير)، وكلتا الشبكتين الوعائيتين تنشأان من الشرايين الهدبية الأمامية. معظم الألياف العصبية هي فروع من العصب ثلاثي التوائم. يشكل النسيج فوق الصلبة ضفيرة وعائية فوق صلبة بين ارتباط العضلات المستقيمة والحوف، وعادة ما تكون مخفية تحت الملتحمة وغير ظاهرة، ولكن عند حدوث التهاب، تتوسع وتسبب احمرارًا ساطعًا. يصبح النسيج فوق الصلبة أرق تدريجيًا باتجاه الجزء الخلفي من العين، حيث تهيمن محفظة تينون في الجزء الخلفي من العين.
لا يوجد ألم عند الضغط، ولا يصاحبه إفرازات. في حالة وجود ألم شديد أو إفرازات واضحة، يجب إعادة النظر في تشخيص التهاب الصلبة أو التهاب الملتحمة المعدي أو التهاب العنبية الأمامي. غالبًا ما تتحسن الأعراض أو تختفي تمامًا في غضون أيام قليلة، دون التأثير على الوظيفة البصرية. عند التكرار، غالبًا ما يحدث في نفس المنطقة أو في العين المقابلة، وغالبًا ما يلاحظ المريض “العين الحمراء المعتادة”. الألم الشديد الذي يعيق النوم ليلاً كما في التهاب الصلبة، أو الألم الشديد عند لمس الجفن العلوي، لا يُلاحظ عادةً في التهاب الصلبة الظاهرية.
يُعد ملاحظة موقع الاحمرار ولونه أساس التمييز. احمرار التهاب الصلبة الظاهرية يكون أحمر فاتحًا إلى وردي، على عكس الاحمرار العميق ذي اللون الأحمر الداكن (الأرجواني المحمر) في التهاب الصلبة.
| النتيجة | التهاب الصلبة الظاهرية | التهاب الصلبة |
|---|---|---|
| لون الاحمرار | أحمر فاتح إلى وردي | أحمر داكن (أرجواني محمر) |
| ألم | خفيف إلى معدوم | شديد ومنتشر |
| حركة العقدة | موجودة | غير موجودة |
الرؤية طبيعية بشكل عام. وذمة الملتحمة، ارتفاع ضغط العين، التهاب العنبية الأمامي، والتهاب القرنية من المضاعفات النادرة، وإذا وجدت يجب النظر في التهاب الصلبة أو أمراض أخرى. عدم وجود علامات التهاب في ملتحمة الجفن مفيد في التمييز عن التهاب الملتحمة. في التهاب الصلبة، قد يحدث ارتشاح محيط بالقرنية أو تقرح أو التهاب عنبية أمامي بسبب انتشار الالتهاب إلى الأنسجة المجاورة، بينما التهاب الصلبة الظاهرية محدود ذاتيًا ولا يشمل الأنسجة المجاورة تقريبًا. في المصباح الشقي، يتم تحديد مستوى الضفيرة الوعائية للصلبة، وإذا كان هناك آفة حمراء بارزة ولكن لا يمكن رؤية الأوعية الصلبة من خلالها، فيجب أيضًا مراعاة احتمال وجود آفة ورمية.
يتميز التهاب الصلبة الظاهرية بعدم وجود إفرازات عينية، واحتقان موضعي بالقرب من حوف القرنية. التهاب الملتحمة عادة ما يكون غير مؤلم ويصاحبه إفرازات، ويكون الاحتقان أكثر وضوحًا في القبو ويخف كلما اقترب من الحوف. في المصباح الشقي، أوعية الصلبة الظاهرية غير قابلة للحركة بينما أوعية الملتحمة قابلة للحركة، وهذا أيضًا نقطة تمييز. راجع قسم “طرق التشخيص والفحص” للتفاصيل.
معظم الحالات مجهولة السبب (غير معروفة السبب)، ويُذكر أن حوالي 26-36% من جميع الحالات ترتبط بأمراض جهازية. حتى في الحالات مجهولة السبب، يُشتبه في وجود آلية مناعية، وتستند إلى تفاعل التهابي غير محدد يتمحور حول الخلايا الليمفاوية في الضفيرة الوعائية للصلبة الظاهرية السطحية. المسار المتكرر والميل للإصابة الثنائية يشيران إلى وجود خلل في تنظيم المناعة الجهازي.
أمراض الكولاجين وأمراض المناعة الذاتية (الأكثر شيوعًا هو التهاب المفاصل الروماتويدي)1):
التهاب الأوعية الدموية:
العدوى: قد تسببها البكتيريا، المتفطرات، الزهري، داء لايم، فيروس الهربس، الهربس النطاقي وغيرها. يُعتقد أن التهاب الصلبة الأمامي المصاحب للهربس النطاقي العيني هو استجابة مناعية للعامل الممرض وليس العدوى نفسها. تم الإبلاغ عن حالة تم فيها تشخيص داء الفيلاريا تحت الملتحمة الناتج عن Dirofilaria repens خطأً على أنه التهاب الصلبة الأمامي 7).
أخرى: النقرس، التأتب، الأجسام الغريبة، الصدمات الكيميائية، الأدوية (توبيرامات، باميدرونات)، وتم الإبلاغ عنها كأعراض أولية لكوفيد-19.
نعم، حوالي 30% من المرضى يعانون من مرض جهازي مصاحب. الأكثر شيوعًا هو التهاب المفاصل الروماتويدي، ولكن قد يكون العرض الأول لأمراض مثل الورم الحبيبي مع التهاب الأوعية (GPA) أو مرض بهجت، حيث التشخيص والعلاج المبكر يؤثران على الإنذار. في حالة النوبات المتكررة أو الأعراض الجهازية، يُوصى بإجراء فحوصات جهازية مثل العامل الروماتويدي والأجسام المضادة للنواة وANCA واختبار البول.
التهاب الصلبة الظاهر هو تشخيص سريري يعتمد بشكل أساسي على أخذ التاريخ المرضي وفحص المصباح الشقي. الأساس هو الملاحظة الدقيقة باستخدام المصباح الشقي لمستوى الأوعية الصلبة (سطحية أم عميقة)، ولون الاحتقان، ووجود العقيدات، ووجود ترقق أو نخر.
قطرات فينيليفرين 2.5% تعمل على انقباض الأوعية الملتحمية، وهي مفيدة للتفريق بين التهاب الملتحمة والتهاب الصلبة الظاهر. قطرات فينيليفرين 10% تعمل على انقباض شبكة الأوعية الصلبة السطحية ولكن ليس العميقة، مما يسمح بالتفريق بين التهاب الصلبة الظاهر والتهاب الصلبة.
اختبار الاستجابة لقطرات الإبينفرين المخفف 1:1000 هو طريقة بسيطة لتحديد مشاركة الأوعية العميقة. إذا اختفى الاحتقان بعد القطرات، فهذا يشير إلى التهاب الصلبة الظاهر؛ وإذا لم يختف، فهذا يشير إلى التهاب الصلبة. يتم التقييم الشامل من خلال الجمع بين ثلاثة عوامل: عدد العقيدات وحركتها، وجود الألم والألم عند الضغط، واستجابة الإبينفرين.
اختبارات الاستجابة للإبينفرين والفينيليفرين مفيدة بشكل خاص كتشخيص مساعد في الحالات التي لا يمكن فيها رؤية طبقات الاحتقان مباشرة بفحص المصباح الشقي أو في حالات العقيدات الصغيرة. يتم ملاحظة وجود أو عدم انقباض الأوعية السطحية بعد 10-15 دقيقة من القطرات، وإذا بقي احتقان الأوعية العميقة، يتم إعطاء الأولوية لعلاج التهاب الصلبة.
يعتبر التهاب محفظة تينون أيضاً نوعاً من التهاب ظاهر الصلبة، ومن الصعب التمييز السريري بينهما. يتم التقييم من خلال الجمع بين حركة العقد، وجود أو عدم وجود ألم وألم عند الجس، استجابة قطرات الإبينفرين، ونتائج صبغة الفلوريسئين.
في حالات التهاب ظاهر الصلبة المفردة الخفيفة، لا يلزم إجراء فحوصات جهازية واسعة. في حالات التكرار أو المصاحبة لأعراض جهازية، يجب النظر في الفحوصات التالية.
في الحالات التي يظهر فيها التهاب ظاهر الصلبة كأول أعراض الورم الحبيبي مع التهاب الأوعية الدموية متعدد الأوعية، قد يكون هناك خلل كلوي مصاحب 3). إذا لوحظ كل من التهاب العين وخلل وظائف الكلى، يجب إجراء بحث سريع عن التهاب الأوعية الدموية الجهازي بما في ذلك الورم الحبيبي مع التهاب الأوعية الدموية متعدد الأوعية. في حالات التهاب ظاهر الصلبة المقاوم للعلاج أو المتكرر، يُفضل تقييم نشاط المرض والبدء في علاج المرض الأساسي بالتعاون مع قسم الروماتيزم والطب الباطني.
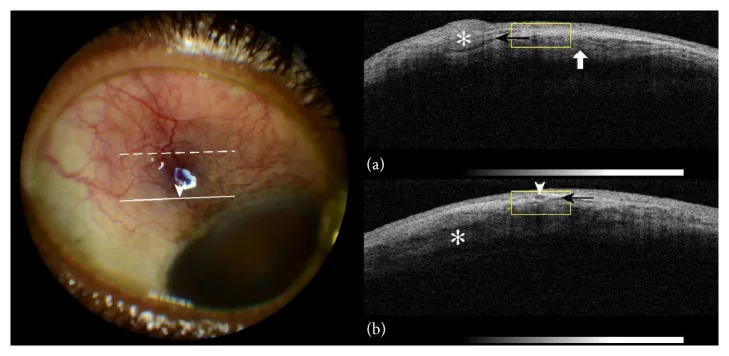
بالإضافة إلى التقييم باستخدام المصباح الشقي، يمكن استخدام التصوير المقطعي للتماسك البصري للجزء الأمامي (AS-OCT) لتقييم سمك طبقة ظاهر الصلبة ومسار الأوعية الدموية، والموجات فوق الصوتية (الوضع B) لتقييم سمك الصلبة كتشخيص مساعد. لاستبعاد التهاب الصلبة الناخر أو تقييم وجود التهاب الصلبة الخلفي، يتم التحقق من وجود علامة T (تراكم السوائل حول غمد العصب البصري) بواسطة الموجات فوق الصوتية. في التهاب ظاهر الصلبة النموذجي، غالبًا ما تفتقر هذه الفحوصات التصويرية إلى نتائج محددة، ويتم التشخيص من خلال الفحص المباشر بالمصباح الشقي والتاريخ الطبي والبحث الجهازي.
معظم حالات التهاب ظاهر الصلبة تشفى تلقائيًا في غضون أيام إلى أسابيع دون علاج. إن شرح الطبيعة الحميدة للمرض والمسار الطبيعي والحاجة إلى البحث عن أمراض جهازية للمريض، وتوفير الطمأنينة، هو الخطوة الأولى في الإدارة. يمكن أن تساعد الكمادات الباردة أو الدموع الاصطناعية المبردة في تخفيف الأعراض مثل الإحساس بالتهيج أو الحرارة. في الحالات الخفيفة، لا يتم التدخل الدوائي النشط، ويتم تأكيد التحسن الطبيعي من خلال متابعة قصيرة المدى على مدار أيام، مما يتجنب الانتكاس أو الآثار الجانبية المرتبطة بالتدخل العلاجي.
قطرات الستيرويد منخفضة التركيز هي الخيار الأول. غالبًا ما يتم استخدام قطرات المضادات الحيوية للعين معها للمساعدة في التمييز عن التهاب الصلبة.
إذا كان الاستجابة لقطرات العين ضعيفة، يتم النظر في التحول إلى فحص وعلاج التهاب الصلبة. بينما تخفف قطرات الستيرويد الأعراض بسرعة، فقد لوحظ أن الاستخدام طويل الأمد أو المتكرر يزيد من خطر الانتكاس وقد يحفز احمرارًا “ارتداديًا”.
يعتمد العلاج على التخفيض التدريجي وإيقاف الدواء بعد زوال الأعراض، مع تجنب الاستمرار في العلاج دون مراقبة. نظراً لخطر ارتفاع ضغط العين الناتج عن الستيرويدات وإعتام عدسة العين تحت المحفظة الخلفي مع الاستخدام طويل الأمد لقطرات الستيرويد، يتم تقييم التحسن بعد أسبوع إلى أسبوعين ثم التخفيض التدريجي. في حالات الانتكاس، يتم تقييم نشاط المرض لكل نوبة انتكاس بشكل فردي، مع إعطاء الأولوية لتحسين علاج المرض الجهازي الأساسي.
في التهاب الصلبة الظاهر المصاحب لأمراض الكولاجين مثل التهاب المفاصل الروماتويدي، يرتبط علاج المرض الأساسي ارتباطاً مباشراً بالتشخيص 1). في الحالات المقاومة للعلاج الموضعي، يُستخدم بريدنيزولون عن طريق الفم (جرعة 20-30 ملغ/يوم مع تخفيض تدريجي). باستثناء الحالات التي يكون فيها مرض التهابي جهازي واضح، فإن الحاجة إلى الستيرويدات الجهازية نادرة جداً.
في التهاب الصلبة الظاهر المصاحب لورم حبيبي مع التهاب الأوعية، يكون العلاج التحريضي باستخدام سيكلوفوسفاميد أو ريتوكسيماب فعالاً 3)4). هناك تقارير تشير إلى أن ريتوكسيماب يحقق معدل شفاء أعلى في 6 أشهر مقارنة بسيكلوفوسفاميد (64% مقابل 53%) 3).
تعمل قطرات الستيرويد على تخفيف أعراض التهاب الصلبة الظاهر بسرعة، ولكن بعد التوقف قد تسبب احمراراً “ارتدادياً” مما يؤدي إلى انتكاسة أقوى. لذلك، هناك جدل حول استخدام الستيرويدات، وفي الحالات الخفيفة، يفضل بعض الأطباء المراقبة دون علاج أو استخدام مضادات الالتهاب غير الستيرويدية. في حالات الانتكاس المتكرر، يُوصى باستخدام مثبطات COX2 عن طريق الفم أو فحص الأمراض الجهازية.
لا تزال آلية حدوث التهاب ظاهر الصلبة غير مفهومة تمامًا. في المنطقة المصابة، يحدث توسع في الأوعية الدموية واحتقان في شبكة الأوعية الدموية الظاهرية السطحية للصلبة، مع تسلل الخلايا الالتهابية، خاصة الخلايا الليمفاوية، إلى ظاهر الصلبة ومحفظة تينون. الفرق الجوهري عن التهاب الصلبة هو أن حمة الصلبة نفسها لا تتأثر. يتكون التسلل الالتهابي بشكل رئيسي من الخلايا التائية وعدد قليل من خلايا البلازما، ولا يُلاحظ عادةً التهاب قيحي يغلب عليه العدلات أو تكوين ورم حبيبي.
نسيجيًا، هو التهاب غير ورامي حبيبي، يتميز بتوسع الأوعية الدموية وتسلل الخلايا الليمفاوية. في التهاب ظاهر الصلبة العقدي، يُلاحظ نخر فيبرينويد في مركز الآفة، مع ترتيب الخلايا الظهارانية حوله. تشبه هذه النتائج صورة الالتهاب الورامي الحبيبي الذي يُرى في التهاب الصلبة، وهناك رأي يعتبر أن التهاب ظاهر الصلبة والتهاب الصلبة هما طيف من الاختلاف في عمق الالتهاب. يمكن فهم النخر الفيبرينويد صغير النطاق الذي يُلاحظ في التهاب ظاهر الصلبة على أنه الطرف الخفيف من التغيرات النخرية الأكثر انتشارًا في التهاب الصلبة.
يزيد تقدم الالتهاب من إنتاج أنواع الأكسجين التفاعلية (ROS)، مما يعزز الإجهاد التأكسدي2). يبلغ إجمالي فيتامين C في شبكية العين البشرية حوالي 20 ضعفًا من تركيزه في البلازما، وتعتمد أنسجة العين بشكل كبير على نظام مضادات الأكسدة. في التهاب ظاهر الصلبة المناعي الذاتي، يُقترح أن انخفاض وظيفة نظام مضادات الأكسدة هذا قد يسبب التهابًا مزمنًا وتلفًا في الأنسجة في ظاهر الصلبة2). تؤدي أنواع الأكسجين التفاعلية إلى إتلاف بطانة الأوعية الدموية وتحفيز إطلاق السيتوكينات الالتهابية، مما يسبب توسعًا وعائيًا مستمرًا وزيادة النفاذية. يُعتبر التعرض المزمن للإجهاد التأكسدي لسطح العين وظاهر الصلبة أحد عوامل التهاب ظاهر الصلبة المتكرر، ويجري دراسة الأهمية العلاجية للتدخل بمضادات الأكسدة.
سريريًا، نادرًا ما يتحول التهاب ظاهر الصلبة مباشرة إلى التهاب الصلبة. من ناحية أخرى، في الغالبية العظمى من حالات التهاب الصلبة، يُلاحظ التهاب في ظاهر الصلبة (تغيرات شبيهة بالتهاب ظاهر الصلبة)، لذلك يُفهم الاثنان على أنهما سلسلة متصلة تعتمد على عمق طبقة الأوعية الدموية المصابة، وليس مرضين مستقلين تمامًا. يصيب التهاب ظاهر الصلبة بشكل رئيسي شبكة الأوعية الدموية الظاهرية السطحية (الطبقة الجدارية)، بينما يصيب التهاب الصلبة شبكة الأوعية الدموية العميقة وحتى حمة الصلبة.
من المعروف أن سمك الصلبة عند ارتباط العضلات المستقيمة يبلغ حوالي 0.3 مم، وهو الأقل، مما يجعلها عرضة للالتهاب والصدمات. تتلقى الضفيرة الوعائية لظاهر الصلبة إمدادًا دمويًا غنيًا عبر الشرايين الهدبية الأمامية، لذلك يظهر الاحتقان بسرعة أثناء الالتهاب. من ناحية أخرى، فإن الصلبة نفسها نسيج فقير بالأوعية الدموية، والالتهاب العميق مثل التهاب الصلبة نادر. السمة التشريحية المتمثلة في احتقان الأوعية الدموية المشتقة من الشرايين الهدبية الأمامية بشكل عكسي في التهاب ظاهر الصلبة هي الأساس الميكانيكي لاختفاء الاحتقان بسرعة عند اختبار قطرة الإبينفرين، بينما لا يُلاحظ هذا التفاعل في التهاب الأوعية الدموية العميقة للصلبة، مما يشكل أساسًا فيزيولوجيًا مرضيًا للتمييز.
هناك تقرير حالة عن رجل يبلغ من العمر 60 عامًا مصابًا بالتهاب ظاهر الصلبة مجهول السبب المتكرر، حيث بدأ تناول فيتامين C بجرعة 500 ملغ يوميًا، ولم يحدث انتكاس لمدة 7 أشهر2). يُشار إلى أن فيتامين C هو مضاد أكسدة قوي، وقد يثبط الالتهاب في أنسجة العين عن طريق تقليل الإجهاد التأكسدي. من المعروف أن أنسجة العين تعتمد بشكل كبير على نظام مضادات الأكسدة، حيث يصل تركيز فيتامين C في شبكية العين إلى حوالي 20 ضعف تركيزه في البلازما، وبالتالي فإن مكملات فيتامين C ومضادات الأكسدة الأخرى قد تكون استراتيجية محتملة لمنع الانتكاس2). ومع ذلك، فإن إثبات الفعالية يتطلب دراسات حالة-شاهد مضبوطة وتجارب سريرية في المستقبل2). في الوقت الحالي، يقتصر الأمر على النظر في الاستخدام المساعد في حالات الانتكاس الشديد أو المصاحبة لجفاف العين والتهاب مزمن في سطح العين.
الورم الحبيبي مع التهاب الأوعية الدموية (GPA) هو مرض مميت يصل معدل الوفيات فيه إلى 80% خلال عام واحد إذا لم يُعالج، ولكن يمكن تقليل معدل الوفيات إلى 10% باستخدام العلاج المثبط للمناعة3). نظرًا لأن التهاب ظاهر الصلبة يمكن أن يكون أول أعراض GPA، يجب على أطباء العيون التعرف على هذا الارتباط وإجراء فحوصات جهازية بشكل فعال في حالات التهاب ظاهر الصلبة المتكرر3)4). بشكل خاص، فإن وجود التهاب العين مع ضعف وظائف الكلى يشير بقوة إلى الورم الحبيبي مع التهاب الأوعية الدموية3).
تم الإبلاغ عن فعالية الأدوية البيولوجية مثل مثبطات TNFα وريتوكسيماب في علاج التهاب ظاهر الصلبة والتهاب الصلبة المرتبط بالتهاب المفاصل الروماتويدي1). إنفليكسيماب وأداليموماب لهما سجل حافل في مجالات التهاب المفاصل الروماتويدي والتهاب العنبية، ويتم النظر في تطبيقهما أيضًا في حالات التهاب الصلبة والتهاب ظاهر الصلبة المقاومة للعلاج. من ناحية أخرى، من المعروف أن إيتانيرسيبت يسبب تفاعلًا متناقضًا يحفز أو يفاقم التهاب العين، لذا يجب توخي الحذر في اختيار الدواء1). ريتوكسيماب هو جسم مضاد وحيد النسيلة يستهدف الخلايا البائية، وقد أشارت الدراسات إلى فعاليته في التهاب العين المرتبط بالتهاب الأوعية الدموية. يتم تحديد استخدام هذه الأدوية البيولوجية بالتعاون الوثيق مع أقسام الروماتيزم وأمراض النسيج الضام.
تم الإبلاغ عن حالات تم تشخيصها على أنها التهاب ظاهر الصلبة ولكنها كانت في الواقع أورامًا منتقلة داخل العين 6) أو حالات طفيليات تحت الملتحمة 7)، مما يجعل استبعاد الأمراض الخبيثة أو العدوى أمرًا مهمًا في حالات التهاب ظاهر الصلبة المقاوم للعلاج والمتكرر. يمكن أن تكون الفحوصات التصويرية والتقييم التفصيلي لعلامات المصباح الشقي للكتلة بما في ذلك الأوعية الدموية أدلة تشخيصية. يجب تقييم حركة الكتلة، وشفافية الأوعية الصلبة، ووجود التصاقات بالأنسجة المحيطة، والاستجابة للعلاج بشكل شامل، وتعتبر الآفات المرتفعة المستمرة التي لا تستجيب لقطرات الستيرويد المعتادة أساسًا للنظر في الخزعة أو التصوير المتقدم.
الدراسات الطويلة المدى حول المسار الطبيعي لالتهاب ظاهر الصلبة والفترة الزمنية حتى ظهور الأمراض الجهازية محدودة، والبيانات المتعلقة بمعدل الإصابة وملف الأمراض المصاحبة في السكان اليابانيين غير كافية. تشير التقارير السابقة من الغرب إلى معدل إصابة سنوي يتراوح بين 40-60 حالة لكل 100,000 شخص، لكن الأرقام تختلف بسبب الاختلافات العرقية والبيئية واختلافات سجلات التهاب العنبية. من المتوقع أن يؤدي إنشاء سجلات سريرية مستقبلية ودراسات متعددة المراكز إلى تحديد عوامل خطر الانتكاس والجدول الزمني لظهور الأمراض الجهازية.
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.