Episkleritis Simpleks
Frekuensi: Lebih umum
Awitan: Mendadak
Perjalanan: Mencapai puncak dalam sekitar 12 jam dan mereda dalam 2-3 hari
Temuan: Kemerahan berbentuk kipas (sekitar 67%) atau difus (sekitar 33%)

Episkleritis adalah penyakit kemerahan jinak dan terbatas sendiri pada jaringan episklera. Ini adalah peradangan pleksus vaskular superfisial seperti pleksus Tenon, dengan nyeri lebih ringan dan dampak penglihatan lebih sedikit dibandingkan skleritis yang melibatkan pembuluh dalam. Sebagian besar idiopatik dan berulang, cenderung terjadi pada kedua mata. Insiden tahunan 41,0 per 100.000 orang, prevalensi 52,6 per 100.000.
Meskipun termasuk penyebab kemerahan yang relatif umum, sering tertukar dengan konjungtivitis atau skleritis, menyebabkan kesalahan diagnosis pada kunjungan pertama. Pada penyakit ini, jaringan sklera itu sendiri tidak terpengaruh, dan hampir tidak ada perkembangan ke komplikasi struktural serius seperti perforasi bola mata. Namun, pada kasus berulang atau yang terkait penyakit autoimun sistemik seperti artritis reumatoid atau granulomatosis dengan poliangiitis, pengobatan penyakit dasar dan pemantauan jangka panjang diperlukan. Memahami penyakit ini sebagai manifestasi okular dari penyakit sistemik, bukan sebagai penyakit mata terisolasi, terkait dengan manajemen kekambuhan dan perbaikan prognosis.
Klasifikasi Watson banyak digunakan dalam klasifikasi klinis penyakit inflamasi sklera dan episklera. Berdasarkan lokasi, dibagi menjadi tiga kelompok utama: episkleritis, skleritis anterior, dan skleritis posterior. Skleritis anterior selanjutnya dibagi berdasarkan bentuk menjadi difus, nodular, dan nekrotikans (inflamasi/non-inflamasi). Episkleritis tidak memiliki tipe nekrotikans, dan secara morfologi diklasifikasikan menjadi dua tipe: simpleks (difus) dan nodular, yang merupakan perbedaan penting dari skleritis anterior. Klasifikasi ini mencerminkan kedalaman inflamasi (superfisial atau dalam) serta tingkat keparahan progresi dan prognosis, sehingga penentuan tipe penyakit saat diagnosis menjadi dasar rencana pengobatan dan penjelasan prognosis. Episkleritis diklasifikasikan sebagai kelompok yang paling ringan dan memiliki prognosis terbaik dalam klasifikasi ini.
Episkleritis Simpleks
Frekuensi: Lebih umum
Awitan: Mendadak
Perjalanan: Mencapai puncak dalam sekitar 12 jam dan mereda dalam 2-3 hari
Temuan: Kemerahan berbentuk kipas (sekitar 67%) atau difus (sekitar 33%)
Episkleritis Nodular
Frekuensi: Agak jarang
Awitan: Bertahap
Perjalanan: Gejala cenderung lebih lama dibandingkan tipe simpleks
Temuan: Nodul episklera terlokalisasi di dekat limbus kornea (dapat digerakkan)
Sklera terdiri dari tiga lapisan: episklera, stroma sklera, dan lamina fuska. Episklera adalah jaringan ikat yang mengandung pembuluh darah di atas stroma sklera, dipahami sebagai struktur fibroelastik yang terletak di antara stroma sklera dan kapsula Tenon. Terdiri dari dua lapisan: lapisan parietal luar (jaringan kapiler episklera superfisial) dan lapisan viseral dalam (jaringan vaskular yang sangat beranastomosis), kedua jaringan vaskular berasal dari arteri siliaris anterior. Sebagian besar serabut saraf adalah cabang dari saraf trigeminus. Episklera membentuk pleksus vaskular episklera antara insersi otot rektus dan limbus, biasanya tersembunyi di bawah konjungtiva dan tidak mencolok, tetapi ketika terjadi inflamasi, ia melebar dan menyebabkan kemerahan cerah. Episklera secara bertahap menipis ke arah posterior bola mata, dan di bagian posterior bola mata, kapsula Tenon menjadi dominan.
Tidak ada nyeri tekan, dan tidak disertai sekret. Jika ada nyeri hebat atau sekret yang jelas, pertimbangkan kembali diagnosis skleritis, konjungtivitis infeksius, atau uveitis anterior. Gejala sering membaik atau hilang total dalam beberapa hari, tanpa mempengaruhi fungsi penglihatan. Saat kambuh, sering terjadi di lokasi yang sama atau di mata kontralateral, dan pasien sering menyadarinya sebagai “mata merah biasa”. Nyeri hebat yang mengganggu tidur malam seperti pada skleritis, atau nyeri tekan kuat saat menyentuh kelopak mata atas, biasanya tidak ditemukan pada episkleritis.
Pengamatan lokasi dan warna hiperemia menjadi inti diferensiasi. Hiperemia pada episkleritis berwarna merah terang hingga merah muda, kontras dengan hiperemia dalam berwarna merah gelap (kemerahan-keunguan) pada skleritis.
| Temuan | Episkleritis | Skleritis |
|---|---|---|
| Warna hiperemia | Merah terang hingga merah muda | Merah gelap (kemerahan-keunguan) |
| Nyeri | Ringan hingga tidak ada | Berat dan menjalar |
| Mobilitas nodul | Ada | Tidak ada |
Penglihatan umumnya normal. Edema konjungtiva, tekanan intraokular tinggi, uveitis anterior, dan keratitis jarang terjadi; jika ada, pertimbangkan skleritis atau penyakit lain. Tidak adanya temuan inflamasi pada konjungtiva palpebra berguna untuk membedakan dari konjungtivitis. Pada skleritis, penyebaran inflamasi ke jaringan sekitarnya dapat menyebabkan infiltrasi perifer kornea, ulserasi, atau uveitis anterior, sedangkan episkleritis bersifat self-limited dan hampir tidak pernah melibatkan jaringan sekitarnya. Pada slit-lamp, identifikasi tingkat pleksus vaskular sklera; jika ditemukan lesi menonjol merah tetapi pembuluh sklera tidak terlihat, kemungkinan lesi neoplastik juga harus dipertimbangkan.
Episkleritis ditandai dengan tidak adanya sekret mata, dan hiperemia terlokalisasi di dekat limbus kornea. Konjungtivitis biasanya tidak nyeri dan disertai sekret, dengan hiperemia paling menonjol di forniks dan berkurang mendekati limbus. Pada slit-lamp, pembuluh episklera tidak dapat digerakkan, sedangkan pembuluh konjungtiva dapat digerakkan, ini juga merupakan titik diferensiasi. Lihat bagian “Metode Diagnosis dan Pemeriksaan” untuk detail.
Sebagian besar bersifat idiopatik (penyebab tidak diketahui), dan dilaporkan sekitar 26-36% dari seluruh kasus terkait dengan penyakit sistemik. Bahkan pada kasus idiopatik, mekanisme imunologis diduga berperan, didasari oleh reaksi inflamasi nonspesifik yang berpusat pada limfosit di pleksus vaskular episklera superfisial. Perjalanan rekuren dan kecenderungan bilateral menunjukkan adanya disregulasi imun sistemik yang mendasarinya.
Penyakit kolagen dan autoimun (paling sering artritis reumatoid)1):
Vaskulitis:
Infeksi: Dapat disebabkan oleh bakteri, mikobakteria, sifilis, penyakit Lyme, virus herpes, herpes zoster, dan lain-lain. Episkleritis yang menyertai herpes zoster oftalmikus dianggap sebagai respons imun terhadap patogen, bukan infeksi itu sendiri. Telah dilaporkan kasus di mana parasitosis subkonjungtiva akibat Dirofilaria repens salah didiagnosis sebagai episkleritis 7).
Lainnya: Gout, atopi, benda asing, trauma kimia, obat-obatan (topiramat, pamidronat), dan dilaporkan sebagai gejala awal COVID-19.
Ya, sekitar 30% pasien memiliki penyakit sistemik yang menyertai. Yang paling umum adalah artritis reumatoid, tetapi bisa juga merupakan gejala awal dari penyakit seperti granulomatosis dengan poliangiitis (GPA) atau penyakit Behçet, di mana diagnosis dan pengobatan dini memengaruhi prognosis. Jika kambuh berulang atau disertai gejala sistemik, disarankan pemeriksaan sistemik seperti faktor reumatoid, antibodi antinuklear, ANCA, dan tes urin.
Episkleritis adalah diagnosis klinis yang terutama didasarkan pada anamnesis dan pemeriksaan slit lamp. Dasar pengamatan adalah dengan slit lamp untuk menilai tingkat pembuluh darah sklera (superfisial atau dalam), warna kemerahan, adanya nodul, serta adanya penipisan atau nekrosis.
Tetes fenilefrin 2,5% mengerutkan pembuluh konjungtiva, berguna untuk membedakan konjungtivitis dan episkleritis. Tetes fenilefrin 10% mengerutkan jaringan pembuluh sklera superfisial tetapi tidak yang dalam, sehingga memungkinkan diferensiasi antara episkleritis dan skleritis.
Tes respons dengan tetes epinefrin encer 1:1000 adalah metode sederhana untuk menilai keterlibatan pembuluh dalam. Jika kemerahan menghilang setelah tetes, ini menunjukkan episkleritis; jika tidak, menunjukkan skleritis. Evaluasi komprehensif dilakukan dengan menggabungkan tiga faktor: jumlah dan mobilitas nodul, adanya nyeri dan nyeri tekan, serta respons epinefrin.
Tes respons epinefrin dan fenilefrin sangat berguna sebagai diagnosis tambahan pada kasus di mana lapisan kemerahan tidak dapat diamati langsung dengan slit lamp atau pada kasus nodul kecil. Pengamatan dilakukan 10-15 menit setelah tetes untuk menilai ada tidaknya kontraksi pembuluh superfisial, dan jika kemerahan pembuluh dalam masih tersisa, prioritas diberikan pada penanganan skleritis.
Tenonitis juga dianggap sebagai jenis episkleritis, dan sulit dibedakan secara klinis. Penilaian dilakukan dengan menggabungkan mobilitas nodul, ada/tidaknya nyeri dan nyeri tekan, respons tetes epinefrin, dan temuan pewarnaan fluoresein.
Pada episkleritis ringan dan tunggal, pemeriksaan sistemik luas tidak diperlukan. Pada kasus berulang atau disertai gejala sistemik, pertimbangkan pemeriksaan berikut.
Pada kasus di mana episkleritis muncul sebagai gejala awal granulomatosis dengan poliangiitis, mungkin terdapat gangguan fungsi ginjal yang menyertai 3). Jika ditemukan peradangan mata dan kelainan fungsi ginjal, segera lakukan pencarian vaskulitis sistemik termasuk granulomatosis dengan poliangiitis. Pada episkleritis refrakter atau rekuren, disarankan untuk mengevaluasi aktivitas penyakit dan memulai pengobatan penyakit dasar dengan bekerja sama dengan bagian reumatologi dan penyakit dalam.
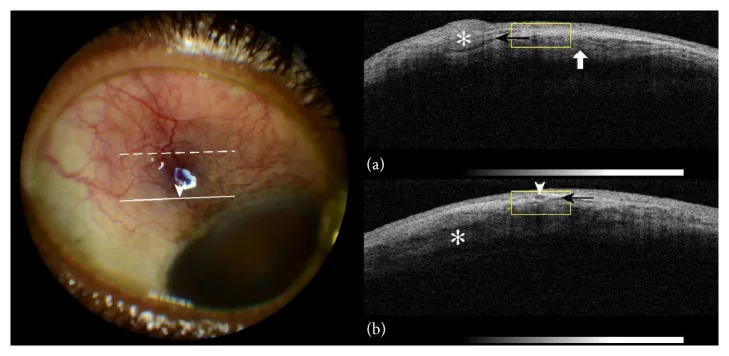
Selain evaluasi dengan slit lamp, tomografi koherensi optik segmen anterior (AS-OCT) untuk menilai ketebalan lapisan episklera dan jalur pembuluh darah, serta ultrasonografi (mode B) untuk menilai ketebalan sklera dapat digunakan sebagai diagnosis penunjang. Untuk menyingkirkan skleritis nekrotikans atau menilai adanya skleritis posterior, periksa tanda-T (akumulasi cairan di sekitar saraf optik) dengan ultrasonografi. Pada episkleritis tipikal, pemeriksaan pencitraan ini seringkali tidak menunjukkan temuan spesifik, dan diagnosis ditegakkan melalui pemeriksaan langsung dengan slit lamp, anamnesis, dan pencarian sistemik.
Sebagian besar episkleritis sembuh spontan dalam beberapa hari hingga minggu tanpa pengobatan. Langkah pertama dalam penatalaksanaan adalah menjelaskan kepada pasien tentang sifat jinak penyakit, perjalanan alami, dan perlunya pencarian penyakit sistemik, serta memberikan rasa tenang. Kompres dingin atau air mata buatan yang didinginkan efektif untuk mengurangi gejala subjektif seperti sensasi iritasi atau rasa panas. Pada kasus ringan, intervensi obat aktif tidak dilakukan, dan perbaikan alami dikonfirmasi melalui follow-up jangka pendek dalam hitungan hari, sehingga menghindari kekambuhan atau efek samping akibat intervensi terapi.
Tetes mata steroid konsentrasi rendah adalah pilihan pertama. Seringkali digunakan bersamaan dengan tetes mata antibiotik untuk membantu membedakan dari skleritis.
Jika respons terhadap tetes mata buruk, pertimbangkan untuk beralih ke pemeriksaan dan pengobatan skleritis. Meskipun tetes mata steroid dengan cepat meredakan gejala, penggunaan jangka panjang atau berulang dilaporkan meningkatkan risiko kekambuhan dan dapat memicu kemerahan “rebound”.
Pengobatan pada dasarnya diturunkan dan dihentikan setelah gejala mereda, dan pemberian berkelanjutan tanpa tujuan yang jelas harus dihindari. Karena penggunaan tetes steroid jangka panjang berisiko menyebabkan peningkatan tekanan intraokular responsif steroid dan katarak subkapsular posterior, dosis diturunkan setelah perbaikan dikonfirmasi dalam 1-2 minggu. Pada kasus rekuren, aktivitas penyakit pada setiap episode rekuren dievaluasi secara individual, dan prioritas diberikan pada optimalisasi pengobatan penyakit sistemik yang mendasarinya.
Pada episkleritis yang terkait dengan penyakit kolagen seperti artritis reumatoid, pengobatan penyakit yang mendasari secara langsung memengaruhi prognosis 1). Jika resisten terhadap pengobatan lokal, prednisolon oral (terapi tirus dimulai dari 20-30 mg/hari) digunakan bersamaan. Kecuali jika jelas disertai penyakit inflamasi sistemik, kasus yang memerlukan pemberian steroid sistemik sangat jarang.
Pada episkleritis yang terkait dengan granulomatosis dengan poliangiitis, terapi induksi remisi dengan siklofosfamid atau rituksimab efektif 3)4). Rituksimab dilaporkan memiliki tingkat remisi pada 6 bulan yang lebih tinggi dibandingkan siklofosfamid (64% vs 53%) 3).
Tetes steroid dengan cepat menekan gejala episkleritis, tetapi setelah penghentian, dapat menyebabkan kemerahan ‘rebound’ dan memicu kekambuhan yang lebih parah. Oleh karena itu, penggunaan steroid masih diperdebatkan; pada kasus ringan, ada pendapat yang memprioritaskan observasi tanpa pengobatan atau NSAID. Jika rekurensi berulang, dianjurkan pemberian oral penghambat COX2 atau pemeriksaan penyakit sistemik.
Mekanisme terjadinya episkleritis masih belum sepenuhnya dipahami. Pada area lesi, terjadi dilatasi pembuluh darah dan kongesti pada jaringan pembuluh darah episklera superfisial, dengan infiltrasi sel inflamasi, terutama limfosit, ke dalam episklera dan kapsula Tenon. Perbedaan esensial dengan skleritis adalah bahwa parenkim sklera itu sendiri tidak terpengaruh. Infiltrasi sel inflamasi terutama terdiri dari sel T dan sejumlah kecil sel plasma, dan gambaran inflamasi purulen yang didominasi neutrofil atau pembentukan granuloma biasanya tidak terlihat.
Secara histopatologis, ini adalah inflamasi non-granulomatosa, yang ditandai dengan dilatasi pembuluh darah dan infiltrasi limfosit. Pada episkleritis nodular, di pusat lesi ditemukan nekrosis fibrinoid dan di sekelilingnya terdapat susunan sel epiteloid. Temuan ini mirip dengan gambaran inflamasi granulomatosa yang terlihat pada skleritis, dan ada pandangan bahwa episkleritis dan skleritis merupakan spektrum perbedaan kedalaman inflamasi. Nekrosis fibrinoid skala kecil yang diamati pada episkleritis dapat dipahami sebagai ujung ringan dari perubahan nekrotik yang lebih luas pada skleritis.
Perkembangan inflamasi meningkatkan produksi spesies oksigen reaktif (ROS), sehingga meningkatkan stres oksidatif2). Total vitamin C di retina manusia sekitar 20 kali lipat dari konsentrasi plasma, dan jaringan mata sangat bergantung pada sistem antioksidan. Pada episkleritis autoimun, penurunan fungsi sistem antioksidan ini diduga dapat menyebabkan inflamasi kronis dan kerusakan jaringan pada episklera2). ROS merusak endotel vaskular dan memicu pelepasan sitokin inflamasi, menyebabkan vasodilatasi dan peningkatan permeabilitas yang persisten. Paparan stres oksidatif kronis pada permukaan mata dan episklera dianggap sebagai salah satu faktor penyebab episkleritis rekuren, dan signifikansi terapeutik dari intervensi antioksidan sedang diteliti.
Secara klinis, episkleritis jarang bertransisi langsung menjadi skleritis. Di sisi lain, pada sebagian besar skleritis, ditemukan inflamasi pada episklera (perubahan seperti episkleritis), sehingga keduanya dipahami sebagai suatu kontinum berdasarkan kedalaman lapisan pembuluh darah yang terkena, bukan sebagai penyakit yang sepenuhnya independen. Episkleritis terutama menyerang jaringan pembuluh darah episklera superfisial (lapisan parietal), sedangkan skleritis menyerang jaringan pembuluh darah dalam hingga parenkim sklera.
Diketahui bahwa pada tempat perlekatan otot rektus, ketebalan sklera sekitar 0,3 mm, yang paling tipis, sehingga rentan terhadap inflamasi dan trauma. Pleksus pembuluh darah episklera menerima suplai darah yang kaya melalui arteri siliaris anterior, sehingga kongesti mudah terlihat dengan cepat saat inflamasi. Di sisi lain, sklera sendiri merupakan jaringan yang miskin pembuluh darah, dan inflamasi dalam seperti skleritis jarang terjadi. Karakteristik anatomis bahwa pembuluh darah yang berasal dari arteri siliaris anterior mengalami kongesti reversibel pada episkleritis merupakan dasar mekanistik untuk hilangnya kongesti dengan cepat pada tes tetes epinefrin, sedangkan reaksi ini tidak terlihat pada vaskulitis sklera dalam, yang menjadi dasar fisiopatologis untuk diagnosis banding.
Terdapat laporan kasus seorang pria berusia 60 tahun dengan episkleritis idiopatik rekuren yang memulai konsumsi vitamin C 500 mg/hari, dan tidak mengalami kekambuhan selama 7 bulan2). Vitamin C adalah antioksidan kuat yang diduga dapat menekan peradangan jaringan mata melalui pengurangan stres oksidatif. Jaringan mata diketahui sangat bergantung pada sistem antioksidan, dengan konsentrasi vitamin C di retina mencapai sekitar 20 kali lipat dari plasma, sehingga suplementasi vitamin C dan nutrisi antioksidan lainnya dapat menjadi kandidat strategi pencegahan kekambuhan2). Namun, untuk memastikan efektivitasnya, diperlukan studi kasus-kontrol dan uji klinis terkontrol di masa depan2). Saat ini, penggunaannya masih terbatas sebagai terapi tambahan pada kasus kekambuhan berat atau yang disertai mata kering dan peradangan permukaan mata kronis.
Granulomatosis dengan poliangiitis (GPA) adalah penyakit fatal dengan angka kematian 80% dalam satu tahun jika tidak diobati, namun dengan terapi imunosupresif angka kematian dapat diturunkan hingga 10%3). Karena episkleritis dapat menjadi gejala awal GPA, dokter mata harus menyadari hubungan ini dan secara aktif melakukan pemeriksaan sistemik pada episkleritis rekuren3)4). Khususnya, adanya peradangan mata bersamaan dengan gangguan fungsi ginjal sangat menunjukkan granulomatosis dengan poliangiitis3).
Efektivitas obat biologis seperti inhibitor TNFα dan rituximab telah dilaporkan pada episkleritis dan skleritis yang terkait dengan artritis reumatoid1). Infliximab dan adalimumab memiliki rekam jejak di bidang artritis reumatoid dan uveitis, dan juga dipertimbangkan untuk aplikasi pada skleritis dan episkleritis refrakter. Di sisi lain, etanercept diketahui menyebabkan reaksi paradoksal yang memicu atau memperburuk peradangan mata, sehingga pemilihan obat harus hati-hati1). Rituximab adalah antibodi monoklonal yang menargetkan sel B, dan telah ditunjukkan efektivitasnya pada peradangan mata terkait vaskulitis. Penggunaan obat biologis ini diputuskan melalui kolaborasi erat dengan departemen reumatologi dan penyakit jaringan ikat.
Telah dilaporkan kasus pasien yang didiagnosis dengan episkleritis ternyata merupakan tumor metastasis intraokular 6) atau kasus parasit subkonjungtiva 7), sehingga penting untuk menyingkirkan penyakit ganas atau infeksi pada episkleritis yang refrakter dan berulang. Pemeriksaan pencitraan dan evaluasi rinci temuan slit-lamp dari massa termasuk pembuluh darah dapat menjadi petunjuk diagnostik. Mobilitas massa, transparansi pembuluh sklera, adanya perlengketan dengan jaringan sekitarnya, dan respons terhadap pengobatan harus dinilai secara komprehensif, dan lesi menonjol yang persisten yang tidak merespons tetes steroid biasa menjadi dasar untuk mempertimbangkan biopsi atau pencitraan lanjutan.
Studi observasi jangka panjang mengenai perjalanan alami episkleritis dan periode hingga manifestasi penyakit sistemik masih terbatas, dan data mengenai angka kejadian serta profil penyakit penyerta pada populasi Jepang belum memadai. Laporan sebelumnya dari negara Barat menunjukkan angka kejadian tahunan sekitar 40-60 kasus per 100.000 orang, namun angka tersebut bervariasi karena perbedaan etnis, lingkungan, dan perbedaan operasional registri uveitis. Diharapkan pembangunan registri klinis di masa depan dan studi multi-pusat dapat mengidentifikasi faktor risiko kekambuhan dan garis waktu manifestasi penyakit sistemik.
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.