Epiescleritis simple
Frecuencia: Más común
Inicio: Agudo
Curso: Alcanza su punto máximo en aproximadamente 12 horas y se resuelve en 2–3 días
Hallazgos: Hiperemia sectorial (aproximadamente 67%) o difusa (aproximadamente 33%)

La episcleritis es una afección inflamatoria benigna y autolimitada del tejido epiescleral. Implica inflamación del plexo vascular superficial, como los vasos de la cápsula de Tenon, y es más leve y menos amenazante para la visión que la escleritis, que afecta vasos más profundos. La mayoría de los casos son idiopáticos y recurrentes, con tendencia a la afectación bilateral. La incidencia se reporta como 41.0 por 100,000 personas-año, con una prevalencia de 52.6 por 100,000.
Si bien es una causa relativamente común de ojo rojo, puede confundirse con conjuntivitis o escleritis, lo que lleva a un diagnóstico erróneo en la presentación inicial. En la episcleritis, el estroma escleral en sí no está involucrado, y la progresión a complicaciones estructurales graves como la perforación del globo es rara. Sin embargo, en casos recurrentes o aquellos asociados con enfermedades autoinmunes sistémicas como artritis reumatoide o granulomatosis con poliangeítis, es necesario el tratamiento de la enfermedad subyacente y el seguimiento a largo plazo. Comprender la episcleritis no solo como una afección ocular aislada sino como una manifestación ocular de una enfermedad sistémica es crucial para el manejo de las recurrencias y la mejora del pronóstico.
La clasificación de Watson se utiliza ampliamente para la clasificación clínica de las enfermedades inflamatorias de la esclera y la epiesclera. Se divide en tres grupos según la localización: epiescleritis, escleritis anterior y escleritis posterior. La escleritis anterior se subdivide además según la morfología en difusa, nodular y necrotizante (inflamatoria/no inflamatoria). Una diferencia importante con la escleritis anterior es que la epiescleritis no tiene un tipo necrotizante y se clasifica morfológicamente en dos tipos: simple (difusa) y nodular. Dado que esta clasificación refleja la profundidad de la inflamación (superficial o profunda) y la gravedad de la progresión y el pronóstico, la determinación del tipo de enfermedad en el momento del diagnóstico constituye la base para la estrategia de tratamiento y la explicación del pronóstico. La epiescleritis se sitúa en este grupo como la más leve y de mejor pronóstico.
Epiescleritis simple
Frecuencia: Más común
Inicio: Agudo
Curso: Alcanza su punto máximo en aproximadamente 12 horas y se resuelve en 2–3 días
Hallazgos: Hiperemia sectorial (aproximadamente 67%) o difusa (aproximadamente 33%)
Epiescleritis nodular
Frecuencia: Ligeramente menos común
Inicio: Gradual
Curso: Los síntomas tienden a durar más que en el tipo simple
Hallazgos: Nódulo epiescleral localizado cerca del limbo (móvil)
La esclera consta de tres capas: la epiesclera, el estroma escleral y la lámina fusca. La epiesclera es un tejido conjuntivo vascularizado sobre el estroma escleral, entendido como una estructura fibroelástica situada entre el estroma escleral y la cápsula de Tenon. Consta de una capa parietal externa (red capilar epiescleral superficial) y una capa visceral profunda (red vascular altamente anastomosada), ambas derivadas de las arterias ciliares anteriores. La mayoría de las fibras nerviosas son ramas del nervio trigémino. La epiesclera forma el plexo vascular epiescleral entre las inserciones de los músculos rectos y el limbo, normalmente oculta por la conjuntiva, pero cuando se inflama, se dilata y produce una hiperemia brillante. La epiesclera se vuelve gradualmente más delgada hacia la parte posterior del ojo, donde la cápsula de Tenon se vuelve predominante.
No hay dolor a la palpación ni secreción. Si hay dolor intenso o secreción evidente, reconsiderar escleritis, conjuntivitis infecciosa o uveítis anterior. Los síntomas generalmente se resuelven o desaparecen por completo en pocos días, sin afectar la función visual. Las recurrencias suelen ocurrir en el mismo sitio o en el ojo contralateral, y los pacientes a menudo lo notan como “el ojo rojo de siempre”. El dolor intenso que interrumpe el sueño nocturno, como en la escleritis, o el dolor intenso a la palpación del párpado superior generalmente no se observan en la epiescleritis.
La observación de la ubicación y el color de la inyección es fundamental para el diagnóstico diferencial. La inyección en la epiescleritis es de color rojo brillante a rosado, en contraste con la inyección profunda de color rojo oscuro (violáceo) que se observa en la escleritis.
| Hallazgo | Epiescleritis | Escleritis |
|---|---|---|
| Color de la inyección | Rojo brillante a rosado | Rojo oscuro (violáceo) |
| Dolor | Leve a ninguno | Intenso, irradiado |
| Movilidad del nódulo | Presente | Ausente |
La visión es generalmente normal. Las complicaciones como quemosis conjuntival, presión intraocular elevada, uveítis anterior y queratitis son raras; si están presentes, considere escleritis u otras enfermedades. La ausencia de hallazgos inflamatorios en la conjuntiva palpebral es útil para distinguirla de la conjuntivitis. En la escleritis, la inflamación puede extenderse a los tejidos circundantes, causando infiltración corneal periférica, ulceración o uveítis anterior, mientras que la epiescleritis es autolimitada y casi nunca involucra tejidos adyacentes. Con la lámpara de hendidura, identifique el nivel del plexo vascular epiescleral; si hay una lesión elevada roja pero los vasos esclerales no son visibles, considere la posibilidad de una lesión neoplásica.
La epiescleritis se caracteriza por la ausencia de secreción y la hiperemia localizada cerca del limbo corneal. La conjuntivitis generalmente es indolora, acompañada de secreción, y la hiperemia es más prominente en el fondo de saco, disminuyendo hacia el limbo. Con la lámpara de hendidura, los vasos epiesclerales son inmóviles, mientras que los vasos conjuntivales son móviles. Consulte la sección “Diagnóstico y métodos de examen” para más detalles.
La mayoría de los casos son idiopáticos (causa desconocida), y se informa que aproximadamente el 26–36% de todos los casos se asocian con enfermedad sistémica. Incluso en casos idiopáticos, se sugiere la participación de un mecanismo inmunológico, basado en una reacción inflamatoria inespecífica centrada en linfocitos en el plexo vascular epiescleral superficial. El curso recurrente y la tendencia a la afectación bilateral sugieren una desregulación inmune sistémica subyacente.
Enfermedades del colágeno/enfermedades autoinmunes (la más común es la artritis reumatoide) 1):
Vasculitis:
Infecciones: Bacterias, micobacterias, sífilis, enfermedad de Lyme, virus del herpes, herpes zóster, etc., pueden ser causas. La epiescleritis asociada al herpes zóster oftálmico se considera una respuesta inmune al patógeno más que la infección en sí. También se ha reportado un caso de parasitosis subconjuntival por Dirofilaria repens mal diagnosticada como epiescleritis 7).
Otros: Gota, atopia, cuerpo extraño, traumatismo químico, medicamentos (topiramato, pamidronato), y reportes como síntoma inicial de COVID-19.
Sí, aproximadamente el 30% de los pacientes tienen una enfermedad sistémica asociada. La más común es la artritis reumatoide, pero también puede ser el síntoma inicial de enfermedades donde el diagnóstico y tratamiento tempranos afectan el pronóstico, como la granulomatosis con poliangeítis (GPA) o la enfermedad de Behçet. Si las recurrencias son frecuentes o hay síntomas sistémicos, se recomienda una evaluación sistémica que incluya factor reumatoide, anticuerpos antinucleares, ANCA y análisis de orina.
La epiescleritis es principalmente un diagnóstico clínico basado en la historia clínica y el examen con lámpara de hendidura. El enfoque básico consiste en observar cuidadosamente con la lámpara de hendidura el nivel de los vasos esclerales (superficial o profundo), el color de la congestión, la presencia de nódulos y el adelgazamiento o necrosis.
Las gotas de fenilefrina al 2.5% contraen los vasos conjuntivales y son útiles para diferenciar la conjuntivitis de la epiescleritis. Las gotas de fenilefrina al 10% contraen la red vascular epiescleral superficial pero no la profunda, lo que permite diferenciar entre epiescleritis y escleritis.
La prueba de respuesta con gotas de epinefrina diluida 1:1000 es un método sencillo para evaluar la afectación de los vasos profundos. Si la congestión desaparece después de la instilación, sugiere epiescleritis; si no desaparece, sugiere escleritis. Se realiza una evaluación integral combinando tres factores: número y movilidad de los nódulos, presencia de dolor/sensibilidad y respuesta a la epinefrina.
Las pruebas de respuesta con epinefrina y fenilefrina son particularmente útiles como diagnóstico complementario cuando no se puede observar directamente la estructura en capas de la congestión con la lámpara de hendidura o en casos con nódulos pequeños. La observación 10-15 minutos después de la instilación determina la presencia de constricción de los vasos superficiales; si persiste la congestión de los vasos profundos, se prioriza el manejo de la escleritis.
La tenonitis también se considera un tipo de epiescleritis, y la diferenciación clínica entre ambas es difícil. El juicio se realiza combinando la movilidad del nódulo, la presencia de dolor/sensibilidad, la respuesta a las gotas de epinefrina y los hallazgos de tinción con fluoresceína.
Para la epiescleritis aislada y leve, no es necesario un estudio sistémico extenso. En casos de recurrencia o cuando se acompañan de síntomas sistémicos, considere las siguientes pruebas.
En casos donde la epiescleritis aparece como manifestación inicial de granulomatosis con poliangeítis, puede coexistir disfunción renal 3). Cuando se presentan tanto inflamación ocular como anomalías de la función renal, se debe investigar rápidamente la presencia de vasculitis sistémica, incluida la granulomatosis con poliangeítis. Para la epiescleritis refractaria o recurrente, es deseable evaluar la actividad de la enfermedad e iniciar el tratamiento de la enfermedad subyacente en colaboración con reumatología y medicina interna.
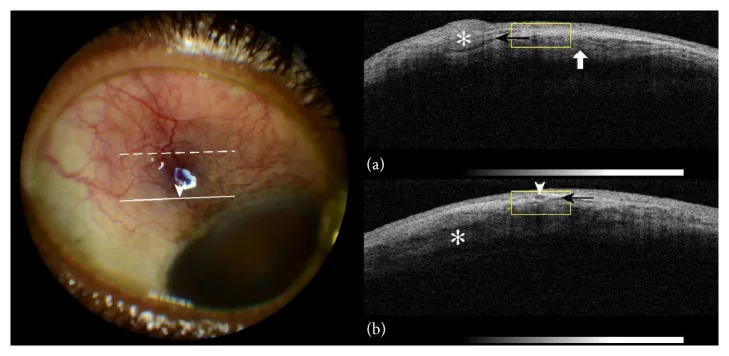
Además de la evaluación con lámpara de hendidura, la tomografía de coherencia óptica del segmento anterior (AS-OCT) para evaluar el grosor de la capa epiescleral y el trayecto vascular, y la ecografía (modo B) para evaluar el grosor escleral pueden utilizarse como herramientas de diagnóstico auxiliar. Para descartar escleritis necrotizante o evaluar la presencia de escleritis posterior, la ecografía puede verificar la presencia del signo T (líquido alrededor de la vaina del nervio óptico). En la epiescleritis típica, estas pruebas de imagen a menudo carecen de hallazgos específicos, y el diagnóstico se realiza combinando el examen directo con lámpara de hendidura, la anamnesis y la evaluación sistémica.
La mayoría de los casos de epiescleritis se resuelven espontáneamente en días o semanas sin tratamiento. El primer paso en el manejo es explicar al paciente la naturaleza benigna y el curso natural de la enfermedad, la necesidad de evaluación sistémica y brindar tranquilidad. Las compresas frías y las lágrimas artificiales refrigeradas son efectivas para reducir síntomas subjetivos como irritación y sensación de calor. En casos leves, no se requiere intervención farmacológica activa; el seguimiento a corto plazo durante varios días para confirmar la mejoría espontánea puede evitar el rebote y los efectos secundarios asociados con el tratamiento.
Los corticoides tópicos de baja concentración son el tratamiento de primera línea. A menudo se usan concomitantemente gotas antibióticas para ayudar a diferenciar de la escleritis.
Si la respuesta al tratamiento tópico es pobre, considere cambiar a evaluación y tratamiento para escleritis. Si bien los corticoides tópicos suprimen rápidamente los síntomas, el uso prolongado o repetido puede aumentar el riesgo de recurrencia e inducir hiperemia de rebote.
El tratamiento generalmente debe reducirse gradualmente y suspenderse después de la resolución de los síntomas; evite la administración continua prolongada. El uso prolongado de esteroides tópicos conlleva riesgos de elevación de la presión intraocular inducida por esteroides y cataratas subcapsulares posteriores, por lo que se debe confirmar la mejoría dentro de 1 a 2 semanas antes de reducir la dosis. En casos recurrentes, evalúe la actividad de la enfermedad para cada episodio individualmente y priorice la optimización del tratamiento de la enfermedad sistémica subyacente.
En la epiescleritis asociada a enfermedades del colágeno como la artritis reumatoide, el tratamiento de la enfermedad subyacente afecta directamente el pronóstico 1). Si el tratamiento local es ineficaz, agregue prednisolona oral (reducción gradual desde 20–30 mg/día). Los casos que requieren esteroides sistémicos son muy raros a menos que haya evidencia clara de enfermedad inflamatoria sistémica.
En la epiescleritis asociada a granulomatosis con poliangeítis, la terapia de inducción de remisión con ciclofosfamida o rituximab es efectiva 3)4). Se ha informado que rituximab tiene una tasa de remisión más alta a los 6 meses en comparación con ciclofosfamida (64% vs. 53%) 3).
Las gotas oftálmicas de esteroides suprimen rápidamente los síntomas de la epiescleritis, pero la interrupción puede causar enrojecimiento de rebote y potencialmente conducir a una recurrencia más grave. Por lo tanto, el uso de esteroides es debatido; para casos leves, algunos recomiendan observación sin tratamiento o priorizar los AINE. En casos recurrentes, se recomiendan inhibidores de COX-2 orales o evaluación de enfermedad sistémica.
El mecanismo de la episcleritis aún no se comprende completamente. En las áreas afectadas, se produce vasodilatación y congestión en la red vascular epiescleral superficial, con infiltración de células inflamatorias, principalmente linfocitos, en la epiesclera y la cápsula de Tenon. La diferencia esencial con la escleritis es que el estroma escleral en sí no está afectado. El infiltrado inflamatorio consiste principalmente en células T y algunos plasmocitos; generalmente no se observa inflamación purulenta con predominio de neutrófilos ni formación de granulomas.
Histopatológicamente, es una inflamación no granulomatosa, caracterizada principalmente por vasodilatación e infiltración linfocítica. En la episcleritis nodular, se observa necrosis fibrinoide en el centro de la lesión, rodeada por una empalizada de células epitelioides. Estos hallazgos se asemejan a la inflamación granulomatosa observada en la escleritis, y algunos consideran la episcleritis y la escleritis como un espectro según la profundidad de la inflamación. La necrosis fibrinoide a pequeña escala observada en la episcleritis puede entenderse como una forma leve de los cambios necrotizantes más extensos en la escleritis.
La progresión de la inflamación aumenta la producción de especies reactivas de oxígeno (ROS) y potencia el estrés oxidativo2). El contenido total de vitamina C en la retina humana es aproximadamente 20 veces mayor que en el plasma, y los tejidos oculares dependen en gran medida del sistema antioxidante. En la episcleritis autoinmune, se ha sugerido que la disfunción de este sistema antioxidante puede provocar inflamación crónica y daño tisular en la epiesclera2). Las ROS dañan el endotelio vascular e inducen la liberación de citocinas inflamatorias, causando vasodilatación persistente y aumento de la permeabilidad. La exposición crónica de la superficie ocular y la epiesclera al estrés oxidativo se considera un factor contribuyente a la episcleritis recurrente, y se está investigando el potencial terapéutico de la intervención antioxidante.
Clínicamente, la episcleritis rara vez transiciona directamente a escleritis. Sin embargo, dado que la mayoría de los casos de escleritis también muestran inflamación en la epiesclera (cambios epiescleríticos), ambas se entienden como un continuo basado en la profundidad de la capa vascular afectada, más que como enfermedades completamente independientes. La episcleritis afecta principalmente la red vascular epiescleral superficial (capa parietal), mientras que la escleritis afecta la red vascular profunda y el estroma escleral.
En la inserción del músculo recto, la esclerótica es más delgada (aproximadamente 0.3 mm), lo que la hace más vulnerable a la inflamación y el trauma. El plexo vascular epiescleral recibe un abundante suministro sanguíneo a través de las arterias ciliares anteriores, por lo que la congestión se vuelve rápidamente evidente durante la inflamación. En contraste, la esclerótica en sí es un tejido pobremente vascularizado, por lo que la inflamación profunda como la escleritis es rara. La característica anatómica de que los vasos derivados de las arterias ciliares anteriores se congestionan reversiblemente en la episcleritis proporciona la base mecanicista para la rápida resolución de la congestión con la prueba de epinefrina; esta respuesta está ausente en la vasculitis escleral profunda, sirviendo como base fisiopatológica para la diferenciación.
Existe un informe de caso de un hombre de 60 años con epiescleritis idiopática recurrente que no presentó recurrencia durante 7 meses después de iniciar vitamina C oral 500 mg/día 2). La vitamina C es un potente antioxidante y se ha señalado que puede suprimir la inflamación en los tejidos oculares al reducir el estrés oxidativo. Se sabe que los tejidos oculares dependen en gran medida del sistema antioxidante, con concentraciones de vitamina C en la retina que alcanzan aproximadamente 20 veces las del plasma, y la suplementación con vitamina C y otros nutrientes antioxidantes podría ser una estrategia candidata para la prevención de recurrencias 2). Sin embargo, para establecer su eficacia se necesitan estudios de casos y controles y ensayos clínicos con grupo de control en el futuro 2). En la etapa actual, solo se considera de forma complementaria en casos de recurrencia con síntomas graves o con ojo seco subyacente e inflamación crónica de la superficie ocular.
La granulomatosis con poliangitis es una enfermedad mortal con una tasa de mortalidad al año de hasta el 80% si no se trata, pero la terapia inmunosupresora puede reducir la mortalidad al 10% 3). Dado que la epiescleritis puede ser el síntoma inicial de la GPA, los oftalmólogos deben reconocer esta asociación y realizar una evaluación sistémica activa en la epiescleritis recurrente 3)4). En particular, la coexistencia de inflamación ocular y disfunción renal es un hallazgo que sugiere fuertemente granulomatosis con poliangitis 3).
Se ha informado la eficacia de agentes biológicos como los inhibidores del TNFα y rituximab para la epiescleritis y escleritis asociadas con artritis reumatoide 1). Infliximab y adalimumab tienen un historial en artritis reumatoide y uveítis, y se está considerando su aplicación en escleritis y epiescleritis refractarias. Por otro lado, se sabe que etanercept causa reacciones paradójicas que inducen o exacerban la inflamación ocular, por lo que se requiere precaución en la selección del fármaco 1). Rituximab es un anticuerpo monoclonal dirigido a las células B, y se ha sugerido su eficacia para la inflamación ocular relacionada con vasculitis. El uso de estos agentes biológicos se decide en estrecha colaboración con los departamentos de reumatología y enfermedades del colágeno.
Se han reportado casos de pacientes diagnosticados con epiescleritis que en realidad tenían tumores metastásicos intraoculares 6) o parasitosis subconjuntival 7). En la epiescleritis refractaria o recurrente, es importante descartar enfermedades malignas e infecciones. Los estudios de imagen y la evaluación detallada con lámpara de hendidura de la masa, incluida su vascularización, proporcionan pistas diagnósticas. La evaluación debe integrar la movilidad de la masa, la visibilidad de los vasos esclerales, la adhesión a los tejidos circundantes y la respuesta al tratamiento. Las lesiones elevadas persistentes que no responden a las gotas oftálmicas de esteroides estándar justifican la consideración de biopsia y estudios de imagen avanzados.
Los estudios observacionales a largo plazo sobre la evolución natural de la epiescleritis y el tiempo hasta la manifestación de enfermedades sistémicas son limitados. En particular, los datos sobre tasas de incidencia y perfiles de enfermedades asociadas en la población japonesa son insuficientes. Informes previos de países occidentales indican una incidencia anual de aproximadamente 40 a 60 casos por cada 100,000 personas, pero las cifras varían debido a diferencias en etnia, entorno de vida y operación de los registros de uveítis. Se espera que el futuro establecimiento de registros clínicos y estudios colaborativos multicéntricos identifiquen factores de riesgo de recurrencia y el cronograma para la aparición de enfermedades sistémicas.
- Promelle V, Goeb V, Gueudry J. Rheumatoid Arthritis Associated Episcleritis and Scleritis: An Update on Treatment Perspectives. J Clin Med. 2021;10(10):2118.
- Goyal L, Ajmera K, Pandit R. Reoccurring Episcleritis and the Role of Antioxidants. Cureus. 2022;14(4):e24111.
- Foster LD, Nyugen M, Margolin E. Conjunctivitis, episcleritis and anterior uveitis as the first presenting features of granulomatosis with polyangiitis. BMJ Case Rep. 2021;14:e243558.
- Ciotoracu AC, Dimăncescu MG, Mitulescu TC, et al. A clinical case of recurrent episcleritis as the initial manifestation of granulomatosis with polyangiitis. Rom J Ophthalmol. 2021;65(4):386-390.
- Jari M, Nasiri S, Ghandehari M. Episcleritis and posterior uveitis misdiagnosed as orbital cellulitis in a child patient with Behçet’s disease. SAGE Open Med Case Rep. 2023;11:1-4.
- Chong YJ, Azzopardi M, Ng B, et al. Ocular Metastasis as First Presentation of Large-Cell Neuroendocrine Carcinoma. Case Rep Ophthalmol. 2023;14:684-691.
- Redón-Soriano M, Blasco A, Gomila B, et al. Subconjunctival human dirofilariasis by Dirofilaria repens in the Mediterranean Basin. Am J Ophthalmol Case Rep. 2022;26:101570.